Аллергический дерматит после родов

Дерматит – это болезнь, объединяющая сразу несколько терминов (экзема, диатез, аллергический нейродермит).
Наиболее распространенная причина заболевания – аллергическая реакция на определенную пищу или внешние факторы.
Также дерматит может развиться вследствие неправильного питания, заболеваний ЖКТ, изменений гормонального фона.
У недавно родивших женщин дерматит чаще всего развивается именно из-за последнего.
Причины обострения
Дерматит после родов – явление довольно частое. Многие женщины страдают этим заболеванием всю жизнь.
Дерматит обычно протекает в хронической форме, причем периоды ремиссии могут иметь разную продолжительность.
На фоне выраженных гормональных изменений во время беременности и после рождения ребенка болезнь может обостриться.
К тому же после родов организм ослаблен в целом, женщине нужно много сил для ухода за новорожденным.
Недосыпы, перестройка в работе всех систем и органов, психоэмоциональный фактор – все это может спровоцировать обострение любого заболевания, в т. ч. и дерматита.
Итак, причины дерматита после родов могут быть следующими:
- хроническая форма дерматита в анамнезе;
- гормональные сбои;
- неправильное питание до беременности;
- несоблюдение рекомендаций диетолога и аллерголога во время беременности и после;
- прием лекарственных средств при родоразрешении и после (дерматит могут спровоцировать даже препараты, которые принимались во время беременности и остались в организме в малых количествах);
- болезни ЖКТ;
- частые простудные и инфекционные заболевания в анамнезе;
- ослабление иммунитета после родов;
- послеродовая депрессия, стрессы, эмоциональные перенапряжения;
- неблагоприятная экологическая обстановка, аллергия на различные внешние факторы.
Как проявляется
Атопический дерматит у недавно родившей женщины может протекать в форме классического заболевания с обострениями и ремиссиями.
Однако официальной медицине известны случаи, когда симптоматика заболевания возникала только единожды и не имела тенденций к повторному проявлению.
Причем этому способствовало только соблюдение диетических рекомендаций и нормализация образа жизни.
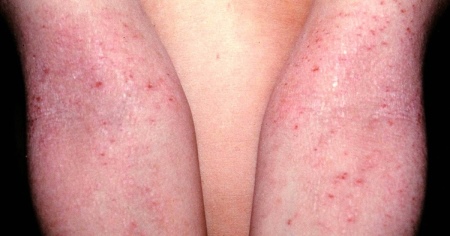
Клинические проявления дерматита после родов выражаются в виде покраснения кожи, сухости и сильного зуда.
Высыпания чаще локализуются в районе лица, шеи и кистей рук, реже на ногах и ягодицах.
При тяжелой форме сыпь распространяется по всему телу.
Диагностика
Поставить правильный диагноз можно только после тщательного изучения истории болезни пациентки, клинических проявлений, жалоб и семейного анамнеза.
Потребуется сдача специальных анализов, так как на стадии обострения атопический дерматит напоминает обычную аллергию.
Проведение проб позволяет выявить провоцирующие обострение факторы.
Медики используют т. н. большие и малые диагностические критерии для определения заболевания. Диагноз ставится в случае, если у пациентки обнаруживаются три больших критерия и как минимум три малых.
Большие диагностические критерии:
- зуд, который возникает даже в случае, когда на коже поражения практически не отмечаются;
- типичная локализация сыпи (лицо, подмышки, подколенные впадины, паховая область, сгибы локтей, волосистая область головы);
- наличие родственников с диагнозом «атопический дерматит»;
- обострения и ремиссии на протяжении длительного времени.
Малые показатели:
- повышенная концентрация иммуноглобулина Е в крови;
- белые пятна на лице и в районе плечевого пояса;
- сильное ороговение кожи на локтях, плечах и предплечьях;
- шелушение кожи в зоне поражения;
- первые признаки болезни в раннем детстве (до двух лет);
- большое число линий и складок на ладонях и ступнях;
- частые поражения кожи инфекционными болезнями стафилококкового, стрептококкового, грибкового, герпетического генеза;
- раздражения кожи верхних и нижних конечностей;
- после несильного проведения по коже острым предметом остается белая полоска;
- усиленное потоотделение с зудом;
- складки на передней поверхности шеи;
- потемнение кожи вокруг глаз.
Видео: Сопутствующие факторы
Как лечить обострение атопического дерматита после родов
Проводить диагностические и терапевтические меры должен врач. Лечение должно осуществляться под постоянным контролем, особенно если речь идет о кормящей матери.
В последнем случае врач подбирает схему лечения, которая не навредит младенцу.
Лечение усложняется тем, что не все медикаментозные средства можно принимать после родов.
Многие из них противопоказаны во время грудного вскармливания, поскольку могут негативно сказаться на здоровье ребенка.
Так или иначе, терапия должна быть комплексной и разноплановой.
Лечение атопического дерматита после родов начинается с корректировки питания. Диета является основной мерой в данном случае.
Даже если будут приниматься медикаментозные средства, без диеты лечение не будет максимально эффективным.
Для снятия раздражений женщинам рекомендованы противовоспалительные и смягчающие ванночки и примочки с отварами ромашки, зверобоя, череды и календулы.
Они способствуют устранению отечности и зуда, уменьшают воспаление. Допускается использование специальных мазей для смягчения кожи (Бепантен, Д-Пантенол и др.).
Прием гормональных и антигистаминных средств возможен только в тяжелых случаях и только по назначению врача. На время такого лечения кормление грудью придется прекратить.
Для поддержания процесса лактации грудное молоко нужно сцеживать. После окончания лечения кормление грудью можно будет постепенно возобновить.
При обострении дерматита допускается прием сорбентов (активированный уголь, полисорб и проч.).
Такие препараты хорошо выводят токсины и вредные вещества, но действуют они не избирательно (т. е. вместе с вредными веществами могут вывести минералы, витамины и благотворные бактерии).
Сорбенты принимают недолго и только по назначению врача.
Терапия аллергического типа
Лечение аллергического дерматита после родов основано на исключении аллергена или фактора, спровоцировавшего реакцию.
У женщин после родов организм ослаблен, происходит перестройка гормонального фона, но дерматит не всегда возникает только из-за этого.
Нередко у недавно родивших женщин обострение происходит при несоблюдении диетических рекомендаций.
Вообще, гипоаллергенная диета показана всем кормящим матерям в первые месяцы после родов. При дерматите диеты придерживаются до исчезновения симптоматики.
Основные правила лечебного питания
Список запрещенных продуктов:
- кондитерские изделия;
- колбасные изделия, сосиски;
- жирное мясо и рыба, морепродукты;
- копчености, вяленые продукты;
- соленья, маринады, консервы;
- соусы, майонез;
- цельное молоко;
- масло сливочное;
- яйца;
- полуфабрикаты;
- выпечка, сдобные изделия;
- какао, шоколад;
- орехи;
- продукты с пищевыми добавками.
С осторожностью употребляют:
- полуфабрикаты с неизвестным составом;
- наваристые первые блюда;
- молочная продукция с добавками.
Список разрешенных продуктов:
- кисломолочные продукты;
- злаки;
- овощи, фрукты (не красные и не оранжевые);
- ненаваристые бульоны;
- сухари, печенье «Мария».
Также нужно соблюдать рациональный питьевой режим, что положительно сказывается на ускоренном выведении аллергена из организма.
При уменьшении симптоматики новые продукты вводят в рацион осторожно – один продукт в два-три дня.
Почему сыпь может не пройти
Для начала следует отметить, что полностью излечиться от атопического дерматита невозможно. Это хроническое заболевание.
Терапевтические меры сводятся к следующему:
- уменьшение симптоматики;
- обеспечение длительного контроля над болезнью посредством предотвращения и снижения тяжести обострений;
- создание условий для более длительного периода ремиссий.
В женском организме на аллергических проявлениях сказывается уровень гормонов. Во время беременности увеличивается концентрация прогестерона, который может вызвать аллергию.
Также усиливается выработка кортизола, который снижает аллергическую активность организма.
От баланса этих двух гормонов после родов зависит вероятность реакции организма на различные внешние и внутренние факторы.
По утверждению медиков, проявления дерматита после родов исчезают самостоятельно после нормализации гормонального фона и иммунитета.
Некоторые врачи связывают заболевание с грудным вскармливанием и рекомендуют его прекращение, если дерматит после родов не проходит даже при соблюдении диеты и приме специальных препаратов.
После прекращения грудного вскармливания организм входит в прежнее «русло», возвращается к привычному ритму. Если признаки заболевания начнут проявляться все меньше, можно говорить о благоприятном прогнозе.
В то же время ни один врач не может дать гарантии, что прекращение лактации избавит от послеродового дерматита.
У каждой пациентки все происходит индивидуально.
Если симптомы только усугубляются, а лечение не дает должного эффекта, встает вопрос о госпитализации.
Показания к госпитализации следующие:
- обострение дерматита, приводящее к резкому ухудшению общего состояния;
- обширный кожный процесс, сопровождаемый вторичным инфицированием;
- рецидивирующая кожная инфекция;
- неэффективность назначенного лечения;
- направление на аллергологическое обследование.
Полезные советы
Профилактика дерматита и облегчение состояния при обострении:
- нужно отказаться от мыла и гелей для душа с красителями и отдушками, допускается использование только ухаживающей гипоаллергенной косметики;
- поиск и исключение аллергена (пыль, пыльца, синтетические вещи, моющие средства и т. д.);
- прием успокоительных гомеопатических средств (по рекомендации врача), ромашковые и мятные чаи;
- использование охлаждающих кремов и мазей, разрешенных во время грудного вскармливания.
Если избегать предложенных врачом рекомендаций и не исключить аллерген, возможно развитие ангиоэдемы (ангионевротического отека).
Нужно ли сказать гинекологу о заболевании
Гинекологу сказать о дерматите нужно в любом случае, поскольку после родов заболевание может быть связано с изменениями в гормональном фоне.
Врач выпишет направление на анализы и, возможно, предпримет меры для нормализации фона (если процесс восстановления идет не так, как следует).
Также кормящей матери нужно в обязательном порядке сообщить о дерматите участковому педиатру, поскольку он должен осуществлять регулярный контроль над состоянием младенца.
В более половины случаев дерматит у матери приводит к развитию болезни у ребенка.
Источник
Роды – не только естественный физиологический процесс для любой женщины, но и серьезное испытание для ее организма. Еще во время беременности организм кардинально перестраивается, что сказывается на всех системах и внутренних органах. Иммунитет – не исключение, у беременных женщин он особенно чувствительный и уязвимый.
Неудивительно, что именно во время вынашивания малыша многие будущие мамы сталкиваются с аллергией. И еще чаще аллергические реакции появляются уже после родов. Можно ли это как-то предотвратить или хотя бы облегчить состояние? Чтобы ответить на эти вопросы, важно понимать, какие механизмы запускают аллергию сразу после родов.
3 главных фактора, провоцирующих аллергию после родов
Когда сразу после родов появилась аллергия, многие молодые мамы даже не представляют, что могло этому поспособствовать. Но есть несколько факторов, которым стоит уделить пристальное внимание еще на этапе планирования беременности:
-
 Атопический дерматит, экзема или другие реакции повышенной чувствительности.
Атопический дерматит, экзема или другие реакции повышенной чувствительности. - Наличие сахарного диабета, избыточного веса и других проблем со здоровьем.
- Выраженная аллергия – как у самой женщины, так и у ее мужа и других родственников.
Конечно, послеродовая аллергия может появиться и у абсолютно здоровой женщины. Более того, спровоцировать ее может любое вещество – от любимых ягод (например, клубника) или сладостей (шоколад) до химических реагентов (стиральный порошок) и домашней утвари (посуда). Но чаще крапивницу, поллиноз, отек Квинке или анафилактический шок вызывают следующие аллергены:
- пищевые и бытовые;
- пыльцевые и инсектные;
- эпидермальные и лекарства.
Как проявляется послеродовая аллергия?
Если после родов появилась холодовая аллергия или аллергия реакция другого типа, женщина легко определит заболевание по характерным симптомам – отек, зуд, высыпания. Но эти симптомы – базовые. Различные аллергические реакции сопровождаются и другими симптомами:
- обильные слизистые выделения из носа (ринит);
- конъюнктивит, красные и слезящиеся глаза;
- затрудненное дыхание, одышка и бронхоспазм.
К послеродовой аллергии не следует относиться легкомысленно. Важно как можно быстрее обратиться к врачу. Особенно, если симптомы отмечаются и у мамы, и у ребенка. Отсутствие правильного и своевременного лечения провоцирует опасные осложнения – отек Квинке и анафилактический шок. Ослабленные организмы мамы и малыша не могут справиться с этим без медицинской помощи.
Аллергия после родов у мамы: что делать?
Прежде всего, быстро поставить диагноз, а затем правильно лечить. При кормлении грудью важно подбирать определенные антигистаминные препараты и строго следовать рекомендациям врачей. В большинстве случаев комплексная терапия быстро побеждает аллергию и позволяет молодой маме вернуться к нормальной жизни.
Определить причины и тип аллергии поможет комплексное исследование организма:
-
 тщательное обследование внутренних органов и систем;
тщательное обследование внутренних органов и систем; - анализы крови и мочи, биохимическое исследование;
- УЗИ органов брюшной полости, осмотр у гастроэнтеролога;
- исследование крови на иммуноглобулины и наличие антител;
- прик-тесты – самые безопасные, удобные и простые в исполнении.
Лучше исследовать свой организм еще до беременности или хотя бы до рождения ребенка. Но если случилось так, что ребенок уже родился и послеродовая аллергия началась и у мамы, и у малыша, нельзя терять ценное время. Важно обследовать и новорожденного – возможно, аллергия после родов у ребенка вызвана внешними факторами.
Как облегчить состояние и вылечиться быстрее?
Помогут простые рекомендации:
- Беременная женщина и молодая мама должна тщательно следить за питанием и состоянием пищеварительной системы. Не стоит экспериментировать с рационом. Лучше отказаться от чего-то непривычного – это позволит минимизировать риск появления послеродовой аллергии и других проблем.
- Важно ограничить контакты с возможными аллергенами. Не гуляйте в душном городе вблизи цветущих растений, регулярно проводите влажную уборку дома экологичными и гипоаллергенными средствами, носите одежду из натуральных тканей, откажитесь от декоративной косметики, ежедневно принимайте душ.
- Высыпайтесь и избегайте стрессов, помните о посильной физической нагрузке. Пешие прогулки, йога для беременных, ежедневная зарядка, небольшой отпуск на море или в горах позволят легче перенести беременность и сократить риск возникновения послеродовой аллергии и у молодой мамы, и у ее малыша.
Серьезное отношение к организму во время беременности, соблюдение рекомендаций врачей, использование безопасных антигистаминных препаратов, таких как Фенкарол, и осознанная профилактика – лучшие помощники в борьбе с аллергией после родов. Помните об этом и будьте здоровы!
Аллергия после родов: как помочь себе и малышу?
Аллергия после родов: как помочь себе и малышу?
Источник
Атопический дерматит (нейродермит)
Атопия — генетически детерминированное состояние, характеризующееся склонностью к повышенному образованию реагиновых антител (IgE), дефицитом клеточного иммунитета и предрасположенностью к развитию бронхиальной астмы, аллергического ринита и атопического дерматита. Термин «атопия» («без места» или «странность»), означающий врожденную тенденцию к развитию у человека аллергии к пищевым продуктам и вдыхаемым субстанциям в году предложили Coca с соавт.
В г. Wise и Sulzberger для обозначения кожных проявлении атопии предложили термин «атопический дерматит».
о ринита, атопического дерматита).
Дополнительные (малые) критерии. (Пациент обязательно должен иметь как минимум три симптома):
- Ксероз;
- Ихтиоз/подчеркнутые складки кожи на ладонях/волосяной кератоз;
- Наличие IgE-гиперчувствительности (положительные кожные и внутрикожные тесты);
- Начало дерматоза в раннем детском возрасте;
- Повышение сывороточного IgE;
- Склонность к инфицированию кожи, в особенности золотистым стафилококком или вирусом простого герпеса;
- Тенденция к экзематозной реакции на ладонях и подошвах;
- Экзема грудных сосков;
- Хейлит;
- Рецидивирующий конъюнктивит;
- Подглазничные складки Денни-Моргана;
- Кератоконус;
- Передняя субкапсулярная катаракта;
- Орбитальная пигментация;
- Бледность лица/эритема лица;
- Белый лишай;
- Зуд при потливости;
- Интолерантность к шерсти и обезжиривающим средствам;
- Выраженный фолликулярный рисунок кожи;
- Пищевая гиперчувствительность;
- Влияние на течение болезни факторов внешней среды и эмоциональных стрессов;
- Белый дермографизм или отсроченная реация на холиэргические агенты.
Клинические признаки атопического дерматита.
Атопический дерматит может возникнуть в любом возрасте, в типичных случаях начинается в детстве.
У 50% пациентов первые кинические признаки болезни появляются на первом году жизни (в 75% случаев начинается в период от 2 до 6 месяцев жизни), реже в возрасте от 1 до 5 лет; и очень редко в 30 и даже 50 лет. Мальчики болеют чаще девочек. Атопический дерматит чаще встречается у людей высоких социально-экономических групп. У 50–80% пациентов с атопическим дерматитом в позднем детском возрасте возникают аллергический ринит или бронхиальная астма.
Во многих случаях после развития респираторной аллергии уменьшаются признаки атопического дерматита.
Дерматологические симптомы.
Интенсивный зуд кожи и повышение кожной реактивности к различным раздражителям являются кардинальными симптомами всех стадий атопического дерматита; он предшествует появлению кожной сыпи, отсюда считается, что атопический дерматит представляет собой в большей степени «зуд, а не сыпь». Зуд бывает различным в течение дня, но он обычно усиливается вечером и ночью. Последствием зуда являются эритема, микровезикуляция, расчесы, пруригинозные папулы и лихенизация.
Острая фаза болезни, помимо зуда, характеризуется эритематозными папулами, сочетающимися с экскориациями, везикулами, располагающимися на эритематозном фоне. Подострая фаза проявляется эритематозными, экскориированными, шелушащимися папулами. Для хронической фазы характерны очаги лихенизации кожи и наличие пруригинозных папул (диссеменированный нейродермит). Хроническая стадия болезни обычно сочетается с признаками острой и подострой фаз, что наблюдается у одного и того же пациента.
Атопический дерматит подразделяется на три стадии: младенческую, наблюдающуюся в возрасте от 2-х месяцев до 2-х лет; детскую ( от 2 до 10 лет) и взрослую.
Младенческая стадия («детская экзема или «экссудативный диатез»)обычно характеризуется остротой воспалительного процесса и локализацией высыпаний преимущественно на лице, волосистой части головы и разгибательных поверхностях конечностей. Очаги поражения могут быть представлены эритемами, микровезикулами, мокнущими микроэрозиями и папулами.
Чаще всего кожный процесс проявляется эритемой и серозно-гнойными корками, локализующимися на щеках.
Высыпания могут распространяться на волосистую часть головы, шею, лоб, запястья и разгибательные поверхности конечностей. Локализация сыпи соответствует местам тела, которые расчесывает или трет ребенок, а также с активностью его движений, например, ползания (сыпь, однако, щадит пеленочную область). Очаги поражения могут приобретать выраженный экссудативный характер, становиться полиморфными. Высыпания склонны к вторичному инфицированию, часто появляются лимфаденопатии. Вследствие расчесов, трения и присоединения вторичной инфекции появляются корки, пустулы и инфильтрированные участки кожи.
Инфильтрированные папулы постепенно трансформируются в характерные для атопического дерматита участки лихенификации. Характерными признаками являются бледность, реже эритема кожи лица; частое появление крапивницы, стойкий белый, иногда красный дермографизм.
В младенческий период основными факторами, провоцирующими заболевание, являются нарушение режима питания ребенка и матери, перекармливание, глистные инвазии (как у ребенка, так и у матери).
Течение болезни волнообразное, обострение отмечается при прорезывании зубов, простуде, стрессах и изменении климата; очень редко у грудных детей внезапно наступает смерть. Ухудшение течения атопического дерматита обычно наблюдается после иммунизации и вирусных инфекций. Летом может наступать частичная ремиссия высыпания, но зимой вновь наступает обострение. Этим можно объяснить терапевтический эффект УФЛ-В и влажности окружающей среды, а также ухудшение кожного покрова под влиянием контакта с шерстяными тканями и холодом в зимнее время года.
Влияние пищевых продуктов на течение атопического дерматита в детском возрасте остается недоказанным. У некоторых детей пищевая аллергия играет существенную роль в патогенезе атопического дерматита; исключение аллергенов из диеты матери улучшает течение атопического дерматита у детей. Младенческая фаза атопического дерматита обычно заканчивается ко второму году жизни ребенка.
Детская стадия атопического дерматита («диффузный нейродермит»). Приблизительно у 50% больных к концу 2-го года жизни кожный процесс разрешается, у остальных в возрасте месяцев переходит в следующую стадию, которая длится в течение 3–11 лет.
В целом клиническая картина в этот период соответствует диффузному нейродермиту; иногда одновременно появляются папуло-уртикарные и папуло-везикулезные элементы.
Зуд продолжает оставаться постоянным и выраженным симптомом, и многие кожные высыпания возникают на его основе. Длительное расчесывание кожи приводит к лихенизации и может быть причиной вторичного инфицирования. У пациента развивается порочный круг (цикл зуд-расчесывание), т.е. зуд приводит к расчесам кожи, а расчесы в свою очередь вызывают вторичные изменения, являющиеся причиной зуда. Позывы на зуд обычно не контролируются пациентом. Иногда зуд имеет непреодалимый, пароксизмальный характер и пациент на высоте этого зуда может не ощущать чувство боли.
В детском возрасте высыпания атопического дерматита становятся менее экксудативными и классически локализуются в локтевых и подколенных складках тела, сгибательных поверхностях запястий, на веках, лице и вокруг шеи.
Очаги поражения чаще всего представлены лихенизированными и инфильтрированными бляшками. Эти бляшки сочетаются с изолированными рассеянными экскориированными папулами, величиной мм в диаметре. Очаги поражения нередко локализуются вокруг глаз и красной каймы губ, заушных складок, грудных сосков у девочек. У пациентов нередко также возникают очаги бляшечной экземы или узелкового пруриго. Отмечается повышенная фоточувствительность. Часто поражаются места тела, склонные к интенсивному потению и чувствительные к колонизации дрожжеподобными грибами Mallassezia.
Атопический хейлит (Lip-lick cheilitis; «хейлит вследствие облизывания губ», периоральная экзема) характерен для детской фазы атпического дерматита.
Этот хейлит может быть также следствием пищевой аллергии у детей без атопии. Возможно вторичное инфицирование и появление корок; иногда остаются участки здоровой кожи около красной каймы губ. Ухудшение, а, возможно, причина болезни, лежит в постоянном облизывании губ, привычка к сосанию пальца (thumb sucking), слюнотечение, трещины губ. Атопический хейлит при использовании сильных кортикостероидов быстро трансформируется в истинный периоральный дерматит; возможна аллергия к зубной пасте.
На шее может возникать выраженная сетчатая пигментация («атопическая грязная шея»); характерен дерматит заушных областей, конъюнктивит, возможно появление юношеской катаракты.
Поражение кистей рук и ногтевых пластинок является частым симптомом. Острое появление генерализованной или локализованной везикулезной сыпи, как правило, является следствием вторичного бактериального или вирусного инфицирования.
Тяжелый атопический дерматит с поражением более 50% кожи может быть причиной задержки роста ребенка. Строгие диеты и использование кортикостероидов может усиливать эту задержку. Интенсивная терапия этих детей наружными ингибиторами кальцийневрина (элиделом) или фототерапия могут остановить нарушение роста ребенка.
У детей с тяжелым атопическим дерматитом возможно возникновение психических расстройств. У % больных детской экземой имеют риск возникновения бронхиальной астмы или сенной лихорадки.
Взрослая стадия атопического дерматита.У взрослых людей атопический дерматит постепенно проходит, но кожа у этих пациентов остается склонной к появлению зуда и воспалительных реакций в ответ на экзогенные раздражители. В этот период атопический дерматит также может проявляться очагами лихенизации кожи, локализующимися в крупных складках тела (локтевых и подколенных), передней и боковых частях шеи, лбу и вокруг глаз. У пожилых людей атопический дерматит может встречаться в виде локализованных, шелушащихся, папулезных экссудативных или лихенизированных бляшек, имеющих менее характерную локализацию, нередко в виде хронической экземы кистей.
Временами высыпания становятся генерализованными, но акцентируются в складках. В целом кожа пожилых людей с атопическим дерматитом сухая и несколько эритематозная. Пруриго-подобные папулы являются частым симптомом. Папулезные элементы имеют тенденцию к сухости, слегка возвышаются над кожей, имеют плоскую поверхность. Они почти всегда эксокриированы и могут сливаться с образованием бляшек. Отмечается почти универсальная колонизация кожи золотистым стафилококком. Очаги поражения на темной коже имеют выраженную гиперпигментацию, часто с очаговой гипопигментацией на местах расчесов.
Симптомы и осложнения, сочетающиеся с атопическим дерматитом.
Неспецифические признаки (стигмы) атопического дерматита.
Дерматологические признаки.
Непораженная кожа при атопическом дерматите представляется сухой, слегка эритематозной и может шелушиться, а при гистологическом исследовании клинически нормальной кожи выявляются субклинические признаки воспаления. Таким образом, сухая, шелушащаяся кожа при атопическом дерматите представляет собой дерматит низкой степени активности. Сухость кожи обусловлена повышением трансэпидермальной потери воды через поврежденный роговой слой.
Возможно, что она также связана с ненормальным синтезом церамидов, которые играют важную роль в развитии воспаления кожи. Сухая кожа нередко сочетается с вульгарным ихтиозом и волосяным кератозом.
Складки Dennie-Morgan отмечаются у пациентов с хроническим воспалительным процессом в области век (в том числе и атопическим дерматитом), характеризуются утолщением складок и потемнением кожи нижнего века. Углубление носовой складки может также отмечаться у пациентов с атопическим дерматитом.
Белый лишай (pityriasis alba) является разновидностью субклинического дерматита, часто наблюдаемого при атопическом дерматите.
Он представляет собой нечетко очерченные, гипопигментированные, слегка шелушащиеся пятна, локализующиеся на лице, плечах и туловище у маленьких детей.
Волосяной кератоз (keratosis pilaris) – фолликулярные папулы, локализующиеся на разгибательной поверхности плеч, нижних конечностей, щек и ягодицах, часто сочетается с атопическим дерматитом. Гиперкератоз и гиперпигментация шеи («симптом грязной шеи») часто отмечается у пациентов с атопическим дерматитом.
Дерматит кистей.
У атопических пациентов на всю жизнь сохраняется риска развития аллергических дерматитов и экземы кистей. Они также часто страдают от ирритантного дерматита кистей рук, который часто обостряется повторным смачиванием и мытьем рук мылом, детергентами и дезинфектантами. Особенно часто этот дерматит возникает у людей, работа которых связана с частым смачиванием рук.
Эксфолиативный дерматит. Возникновение эксфолиативного дерматита является тяжелым, иногда угрожающим жизни осложнением атопического дерматита.
Причинами этого осложнения могут быть суперинфекция, например, выделяющим токсины S. aureus или вирусов простого герпеса, длительным раздражением кожи или неправильной терапией. В некоторых случаях причиной является отмена глюкокортикостероидов, использованных для терапии атопическогодерматита.
Сосудистые признаки.
У пациентов с атопическим дерматитом часто наблюдается побледнение кожи в периоральной, периназальной или периорбитальной областях. Для них также характерен стойкий белый, реже – красный дермографизм при раздражении кожи. Атопический дерматит часто сочетается с контактной крапивницей.
Офтальмологические осложнения.
Дерматит век и хронический блефарит часто сочетаются с атопическим дерматитом, и могут приводить к рубцовым изменениям роговицы и снижению зрения.
Атопический кератоконъюнктивит обычно бывает двухсторонним и характеризуется зудом, жжением, слезотечением и обильными слизистыми выделениями. Сезонный конъюнктивит представляет собой двухсторонний хронический воспалительный процесс, сочетающийся с гипертрофией сосочка или утолщением верхней конъюнктивы глаза. Он обычно возникает у молодых пациентов и имеет выраженный сезонный характер, часто обостряется весной. Заболевание характеризуется интенсивным зудом, обостряется под воздействием раздражителей, света или пота. Кератоконус может возникать у 1% пациентов с атопическим дерматитом и аллергическим ринитом вследствие хронического расчесывания глаз. Катаракта, которую ранее описывали у 21% молодых пациентов с атопическим дерматитом, в настоящее время расценивается как результат длительного использования кортикостероидных гормонов.
Катаракта чаще всего возникает у пациентов с тяжелым атопическим дерматитом.
Инфекции.
Колонизация воспалительных участков кожи Staphylococcus aureus часто массивная, отмечается у 90% пациентов с атопическим дерматитом. Кроме того, здоровая по внешнему виду кожа также, как правило, инфицирована Staphylococcus aureus. Наличие большого количества потогенных стафилококков часто сочетается с мокнутием, появлением большого количеством корок, фолликулитом и аденопатиями. У некоторых пациентов с атопическим дерматитом выявляются IgE антитела, направленные непосредственно против стафилококков и их токсинов. Другим возможным механизмом стафилококкового обострения атопического дерматита является выработка стафилокока.
Для лечения нейродермита обращайтесь в дерматологический центр Юнион Клиник.
| Запись на прием | Запишитесь на прием по телефону +7 () |
«ЮНИОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
- Кожа здорового человека выполняет множество функций: защищает от механических повреждений, проникновения инфекции и аллергенов, потери влаги, перегревания или переохлаждения, постоянно обновляется, достаточно увлажнена, нормально реагирует на раздражители.
- У деток с атопическим дерматитом кожный барьер нарушен, и поэтому, свои функции кожа выполняет недостаточно хорошо.
Отсюда и симптомы:
- Сухость из-за потери воды (это называется транэпидермальная потеря воды ТЭП), недостаточной продукции натурального увлажняющего фактора (НПФ) и липидов кожи.
- Шелушение из-за сухости и нарушения процессов кератинизации (обновления рогового слоя за счет постоянного отмирания и слущивания поверхностных клеток кожи-кератиноцитов, в норме мы не замечаем этого процесса)
- Зуд у него много причин: и сухость, и воздействие множества медиаторов, воспаление, и нейрогенные и психологические причины (привычка чесаться), и внешние факторы (температура, влажность, механическое трение).
- Воспаление имеет иммунные механизмы и повышает восприимчивость кожи к различным раздражителям внутренним или внешним.
Итак, механизм: кожный барьер нарушен, есть признаки воспаления, аллергены и другие раздражители могут проникать в кожу, еще больше провоцируя воспаление и сенсибилизацию (аллергизацию), все это вызывает зуд, ребенок расчесывает кожу, что еще больше усиливает воспаление и повреждение кожи.
- Вот вам и замкнутый круг.
Резюмирую самое важное:
1️.
При АтД: сухая кожа, шелушение, зуд, воспаление, локализация меняется в зависимости от возраста (до 2л-лицо, голова и разгибательные поверхности после 2л-сгибательные поверхности)
2️. Вначале важно выявить, что провоцирует обострение, исключить контакт с этими факторами и наладить уход за кожей. При неэффективности данных мер можно сдать анализы на общий (с рождения) и специфические IgE (с введения прикорма) или кожные пробы (с лет)
3️.НЕ НАДО ПРОВОДИТЬ: анализ на IgG, на дисбактериоз и копрологию, копрофильтраты и др (результат не повлияет на тактику)
4️.
Основа лечения правильный уход ЗА КОЖЕЙ (включает в себя ПОСТОЯННОЕ увлажнение кожи эмолентами (рд), короткие курсы гормональных средств в период обострения, плавный переход на негормональные средства (основные из которых-элидел и протопик).
5️. Важно избегать долгого купания в горячей воде (купать не >мин) и моющих средств, не растирать кожу
6️. Отечественная медицина поддерживает применение сорбентов и пробиотиков, в зарубежных протоколах таких рекомендаций нет
7️.
Местные и системные антигистаминные препараты 2,3 поколений неэффективны в лечении АтД. До