Атопический дерматит аутоиммунное заболевание
Атопический дерматит — самое распространенное детское заболевание в развитых странах. По данным американских исследователей, заболеваемость атопическим дерматитом за последние три десятилетия увеличилась в два-три раза и сейчас им страдают от 15 до 20 % детей.
Атопический дерматит — не аллергия
В отличие от аллергии, которая относится к аутоиммунным заболеваниям, дерматит является заболеванием кожи, при котором нарушаются защитные функции ее верхнего слоя — эпидермиса.
По мнению специалистов Американской академии дерматологии, у людей с атопическим дерматитом наличествует мутация гена, отвечающего за производство белка filaggrin. Filaggrin — это белок, который помогает поддерживать здоровый защитный барьер кожи.
Дефицит филаггрина влияет на проницаемость кожи: нарушается плотность эпидермиса и, как следствие, кожа теряет влагу. Из-за снижения защитной функции кожи аллергены и бактерии легко проникают в ее внутренние слои и могут вызывать воспаление. Именно поэтому многие люди с атопией имеют очень сухую кожу, подверженную инфекциям.
Дети с атопическим дерматитом имеют большую склонность к аллергии и к одному из ее самых тяжелых проявлений — астме.
Атопический дерматит — проблема не только детская
Обычно атопический дерматит возникает у детей в возрасте до пяти лет. Главной его причиной является генетическая предрасположенность, на наличие которой в семье могут указывать:
- такая болезнь, перенесенная в детстве родителями;
- поллиноз или другие виды аллергии к родителей.
Прогноз атопического дерматита, как правило, является благоприятным: дети обычно перерастают эту болезнь к раннему юношескому возрасту.
Но патология может проявляться и у взрослых. Такие случаи связаны с ранним наступлением заболевания, тяжелым его течением в детстве и распространением на большую площадь кожи с сопутствующей астмой или поллинозом и/или семейным анамнезом атопического дерматита.
Впрочем, во взрослом возрасте атопический дерматит начинается редко: им страдают только 2% пациентов старше 20 лет.
Когда при атопическом дерматите вредна диета
Поскольку при атопическом дерматите первопричиной является именно дерматит, а не аллергия, противоаллергенные диеты не способствуют улучшению и могут даже ухудшить состояние больного. Ведь и без того ослабевший из-за дерматита организм вследствие диеты ограничен в полезных веществах.
По утверждению американского врача из Бостона Майкла Янга (Michael C. Young), только треть детей грудного возраста, больных атопическим дерматитом, страдают аллергией и поэтому требуют специальной диеты. Но переходить на нее нужно только после того, как аллерголог подтвердил, что ребенок действительно имеет аллергическую реакцию на определенный продукт.
Ведь, как выяснил ученый, дети с атопическим дерматитом, которые находятся на строгой противоаллергенной диете, со временем начинают острее реагировать на аллергены. И если на ранних этапах заболевания на аллергены реагировала только кожа, на которую они попадали вместе с домашней пылью или дымом от готовящейся пищи, то со временем у таких пациентов может развиться даже анафилактический шок.
Доктор Янг считает, что исключение потенциально аллергенных продуктов из рациона детей может только навредить: у 77% пациентов, которые болели в детстве атопическим дерматитом и не употребляли определенную пищу, позже проявлялись аллергические реакции на ее пищевые аллергены. При этом какой-то отдельный «самый аллергенный аллерген» врач обнаружить не смог.
По мнению доктора, ухудшить общее состояние организма могут низкоуглеводная и безглютеновая диеты. Эксперименты Янга показали, что дети, которым постепенно вводили в рацион крутые белки куриного яйца, кипяченое молоко, сою, не имели аллергии на эти продукты во взрослом возрасте.
Однако добавлять любые продукты в рацион ребенка-атопика нужно осторожно и только после консультации с врачом.
Детей с атопическим дерматитом вакцинировать можно
Американская академия дерматологии рекомендует людям с атопическим дерматитом вакцинацию.
Дети с атопическим дерматитом имеют меньшее количество белка филаггрина не только на коже, но и на слизистых оболочках. Это делает атопиков более уязвимыми и подверженными вирусным заболеваниям. Кроме того, некоторые болезни, например ветряная оспа, из-за повышенной чувствительности кожи у таких детей протекают тяжелее.
Единственная вакцина, категорически запрещенная людям с атопическим дерматитом и даже тем, кто имел историю атопического дерматита в семье, — вакцина от натуральной (черной) оспы. Но сейчас ее нет ни в одном календаре прививок.
К каким осложнениям может привести заболевание
Вот перечень осложнений, связанных с атопическим дерматитом:
- Астма и поллиноз. Атопический дерматит иногда предшествует этим заболеваниям. Более половины детей младшего возраста с атопическим дерматитом имеют астму и сенную лихорадку в возрасте до 13 лет.
- Хронический зуд, шелушение кожи. Состояние кожи под названием «нейродермит» развивается с участка кожи, который чешется. После расчесывания он начинает чесаться еще больше. В конце концов человек может царапать кожу просто по привычке. Из-за это этого пораженная кожа становится обесцвеченной, плотной и утолщенной.
- Кожные инфекции. Повторные царапины на поврежденной коже могут превращаться в открытые раны и трещины. Это увеличивает риск инфицирования бактериями и вирусами, в том числе золотистым стафилококком и вирусом простого герпеса.
- Дерматит раздраженных рук. Особенно это касается людей, чьи руки во время работы часто подвергаются воздействию влаги, жесткого мыла, моющих и дезинфицирующих средств.
- Аллергический контактный дерматит. Это состояние распространено у людей с атопическим дерматитом.
- Проблемы со сном. Циклическое царапанье ран и их зуд могут привести к ухудшению качества сна.
Когда пора обратиться к врачу
У вас или ребенка атопический дерматит? Приведенные ниже признаки подсказывают, что необходимо обратиться за медицинской помощью:
- Если вам или вашему ребенку настолько некомфортно, что это влияет на сон и повседневную деятельность.
- Если на коже появились признаки инфекции — красные полосы, гной, желтые струпья.
- Вы продолжаете страдать от симптомов, несмотря на попытки выполнять предыдущие рекомендации и назначения врача.
- Немедленно обратитесь к врачу, если высыпания выглядит инфицированными, у ребенка поднялась температура.
Профилактика атопического дерматита
Советы, собранные нами у американских специалистов детской семейной клиники университета Айовы (США) и клиники Майо, помогут предотвратить вспышки дерматита и минимизировать высушивание кожи во время купания:
- Увлажняйте кожу по меньшей мере дважды в день.Кремы, мази и лосьоны сохраняют влагу в коже. Как правило, применяются два вида увлажнителей: эмоленты, то есть косметические кремы, реже — гели без содержания лекарственных средств и гормональные кремы. Последних не нужно бояться, ведь при правильном использовании гормональные кремы не всасываются и не вызывают побочных эффектов, зато снимают воспаление, зуд и покраснение кожи. Их нужно подбирать индивидуально вместе с врачом. Обязательно разделяйте увлажнение и гормональную терапию во времени.
- Выбирайте для ребенка одежду из хлопка.Он гигроскопичен, то есть быстро впитывает пот и не раздражает кожу.
- Попробуйте определить и исключить вещества или обстоятельства, которые ухудшают состояние при атопическом дерматите. Ухудшить реакцию кожи могут пот, стресс, ожирение, мыло, моющие средства, пыль и пыльца растений. Сократите контакт с этими раздражителями, не нервничайте сами и не передавайте свою тревогу ребенку.
- Решение о необходимости диеты принимайте только после консультации с врачом,если у вас или ребенка подтверждена пищевая аллергия.
- Принимайте непродолжительные ванны или душ. Ограничьте время процедур в ванной и душе до 10-15 минут. Используйте теплую, а не горячую воду.
- Используйте только нежные мыла. Выберите мягкое мыло. Дезодорированное и антибактериальное мыло может удалить больше натуральных масел с вашей кожи и высушить ее.
- Тщательно высушивайте кожу. После купания аккуратно промокните кожу мягким полотенцем и нанесите увлажняющий крем, пока она еще влажная.
О неподтвержденных или не всегда эффективных методах
Относительно лечения атопического дерматита существует много мнений и подходов. Рассмотрим некоторые методы с позиций актуальных медицинских исследований.
Антигистаминные препараты не всегда помогают при атопическом дерматите
Классические антигистаминные препараты раньше часто назначались для лечения атопического дерматита, но сегодня ученые из детской семейной клиники университета Айовы (США) ставят эффективность такого лечения под сомнение. Антигистаминные препараты снимают зуд от высыпаний, вызванных высвобождением гистамина, но основная причина зуда при атопическом дерматите объясняется другими механизмами.
Поскольку классические антигистаминные препараты могут вызвать некоторую сонливость, их использование незадолго до сна может помочь ребенку заснуть. Но этот седативный эффект не сохраняется при длительном применении. Кроме того, новое поколение антигистаминных препаратов не вызывает или почти не вызывает сонливости.
Исключением могут быть случаи, когда атопический дерматит пациента совмещен с аллергией.
Атопический дерматит не нужно лечить мазями с антибиотиками
Мази с антибиотиками эффективны лишь тогда, когда наблюдается импетиго — кожная инфекция, которой особенно подвержена кожа детей с атопическим дерматитом. Чаще всего ее вызывает золотистый стафилококк (Staphylococcusaureus).
Заподозрить инфекцию следует при появлении на высыпаниях корочки или если из них сочится жидкость. Проконсультируйтесь со своим врачом относительно любых изменений вида поврежденных участков кожи.
Польза пробиотиков при атопическом дерматите не доказана
Врачи могут назначать пробиотики, но их эффективность не доказана. Анализ исследований в 2017 году не выявил существенного эффекта пробиотиков для лечения этого заболевания. Ученые отмечают, что для четких выводов необходима дополнительная информация.
Врачи не исключают, что со временем пробиотики могут широко использоваться в лечении атопического дерматита. Но для этого надо ответить на вопросы:
- Какой тип пробиотика использовать?
- В какой дозировке?
- На каком этапе жизни ребенка использовать пробиотики наиболее эффективно?
- Нужно ли персонализировать назначение пробиотиков?
Не помогают при атопическом дерматите
Не эффективны для лечения этой патологии:
- китайская травяная медицина;
- гомеопатия;
- массаж;
- длительное грудное вскармливание (оно полезно для ребенка вообще, но не является эффективным именно для лечения малыша-атопика);
- солевые ванны;
- обезвреживание пылевых клещей.
Подробнее узнать о том, как возникает и чем проявляется аллергия, вы можете здесь. Также советуем регулярно заходить на наш сайт, чтобы получать самую актуальную информацию о методах диагностики и лечения заболевания и его осложнений.
Источник
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Важным направлением в лечении атопического дерматита является создание оптимального психоэмоционального окружения. Необходимо учитывать, что эмоциональный стресс может провоцировать зуд.
Диета
Прежде всего необходимо исключить:
- мясные и рыбные бульоны,
- жареное мясо,
- шоколад, какао,
- цитрусовые (лимоны, мандарины, апельсины, грейпфруты),
- землянику, черную смородину, дыню,
- мед,
- гранаты, орехи,
- грибы,
- рыбную икру,
- пряности, копчености,
- консервированные и другие продукты, содержащие добавки консервантов и красителей.
Целесообразно добавление в пищевой рацион растительного масла (подсолнечное, оливковое и др.) до 30 г в сутки в виде приправ к салатам. Назначается витамин Ф-99, содержащий комбинацию линолевой и линоленовой кислот — в высоких дозах (4 капсулы 2 раза в день), или в средних (1-2 капсулы 2 раза в день). Препарат особенно эффективен у взрослых.
Медикаментозное лечение
Проводится строго индивидуально и может включать транквилизаторы, антиаллергические, противовоспалительные и дезинтоксикационные средства.
Следует отметить, что при атопическом дерматите предложено большое количество методов и средств (гормоны, цитостатики, интал, аллергоглобулин, специфическая гипосенсибилизация, ПУВА-терапия, плазмаферез, акупунктура, разгрузочно-диетическая терапия и др.). Однако наибольшее значение имеют в практике медикаменты, оказывающие противозудный эффект, — антигистаминные препараты и транквилизаторы.
Антигистаминные препараты назначают для снятия зуда и отечности при кожных проявлениях, а также при атопическом синдроме (астма, ринит).
Применяя ежедневно антигистаминные препараты первого поколения (супрастин, тавегил, диазолин, феркарол), необходимо помнить, что к ним развивается быстрое привыкание. Поэтому эти препараты следует менять каждые 5-7 дней. Проникая через кровь в ткань мозга, препараты первого поколения вызывают успокаивающий эффект, поэтому их не следует назначать учащимся, водителям и всем тем, кто должен вести активный образ жизни, так как снижается концентрация внимания и нарушается координация движений.
Препараты второго поколения — лоратодин (кларитин), астемизол, эбостин, цетиризин, фексофенадин.
Гормоны применяются ограниченно и при распространенных процессах, а также нестерпимом, мучительном зуде, не устраняемом другими средствами. Гормоны (лучше метипред или триамцинолон) даются на несколько дней для снятия остроты приступа с постепенным снижением дозы.
При распространенности процесса и явлений интоксикации применяется интенсивная терапия с использованием внутривенных средств (гемодез, реополиглюкин, полийонный раствор, физиологический раствор и др.). Хорошо зарекомендовали себя гемосорбция и плазмаферез (специальные методы «очистки» крови).
В лечении упорного атопического дерматита весьма полезным вспомогательным методом может оказаться световая терапия. Ультрафиолетовый свет требует всего 3-4 процедуры в неделю и имеет мало побочных эффектов.
При присоединении инфекции применяются антибиотики широкого спектра. Назначаются эритромицин, рондомицин, вибрамицин в течение 6-7 дней. В детском возрасте препараты тетрациклинового ряда (тетрациклин, доксициклин) назначаются с 9 лет. Осложнение герпетической инфекцией является показанием к назначению ацикловира или фамвира в возрастных дозировках.
Наружное лечение проводится с учетом остроты воспалительной реакции, распространенности поражения, возраста и сопутствующих осложнений местной инфекцией.
В острой стадии, сопровождающейся мокнутием и корками, применяются примочки, содержащие противовоспалительные, дезинфицирующие препараты (например, жидкость Бурова, настой ромашки, чая). После снятия явлений острого воспаления применяют кремы, мази и пасты, содержащие зудоуспокаивающие и противовоспалительные вещества (нафталанская нефть 2-10%, деготь 1-2%, ихтиол 2-5%, сера и др.).
Широкое применение в наружной терапии получили гормональные препараты. Среди них можно назвать целестодерм (крем, мазь), целестодерм с гарамицином и тридерм (крем, мазь), элоком и адвантан.
Источник
Атопический дерматит – это аллергический аутоиммунный процесс, вызванный экзогенными факторами и гиперсенсибилизацией организма. В ходе развития болезни наблюдается становление массы симптомов, существенно снижающих качество жизни пациентов. Код по МКБ-10 — L20. Формируется болезнь у взрослых и у детей (особенно у грудничков) с различной частотой (страдают пациенты до 3 лет в 70% случаев). Интенсивность протекания недуга также различна ввиду разной сопротивляемости организма и силы работы иммунной системы. Проявляется заболевание высыпаниями на лице (на губах, около рта), на ногах, руках, самом теле.
В отличие от контактной формы, дерматит атопический возникает вследствие общего воздействия аллергена на организм пациента, потому локальное развитие сыпи и эритематозных участков нехарактерно. Как правило, речь идет сразу о нескольких локализациях, например, руки и лицо, руки и туловище и т. д. В редких случаях возможно генерализованное поражение всего тела.
Согласно данным статистики, развивается атопический дерматит в 35-50% всех клинических случаев.
Что же нужно знать о данной форме недуга, чтобы быть во всеоружии?
Причины и провоцирующие факторы
Все причины условно можно подразделить на несколько категорий. Первая категория факторов – это так называемые триггерные моменты или причины, непосредственно запускающие патологический процесс. Они вызывают гиперсенсибилизацию организма и тем самым провоцируют становление дерматита. Среди этих факторов выделяют:
- Генетическая предрасположенность к развитию дерматитов и иных поражений кожи. Обуславливается наследственностью пациента. Согласно данным медицинских исследований, если в роду был родственник, имевший атопическую форму недуга в анамнезе, риск проявления ее в фенотипе у конкретного пациента составляет 25%. Если были два и более родственника — 45-50%. Строго говоря, наследственным дерматит не является. Передаются особенности иммунной, эндокринной и иных систем, а потому развитие подобного же аллергического сценария возможно, но не обязательно. Все разрешимо в рамках грамотной профилактики.
- Фенотипическая, или приобретенная чувствительность к тем или иным веществам. Простейший пример: солнечный дерматит, или непереносимость ультрафиолетового излучения. Если принимать солнечные ванны слишком часто, организм начнет реагировать на это неадекватно, результатом чего станет развитие недуга. То же касается воды вдали от места проживания (например, морская вода является не только природным лечебным средством, но и аллергеном для некоторых людей, потому любители выбраться в жаркие страны рискуют вдвойне).
- Наличие в анамнезе хронических заболеваний эндокринного профиля, болезней желудочно-кишечного тракта. Все они приводят к неадекватной работе иммунной системы. Наступает гиперсенсибилизация организма. Особенно опасны аутоиммунные заболевания вроде болезни Крона, колиты, гастриты.
- Отдельного упоминания заслуживает дисбактериоз. Это патология, в ходе которой идет нарушение баланса полезной и условно-патогенной флоры в кишечнике в пользу последней. Наступает интоксикация организма, которая очень скоро вызывает повышение чувствительности ко всем внешним и внутренним воздействиям. Вполне возможно, что именно дисбактериоз станет основной причиной формирования атопической формы болезни.
- Неблагоприятные условия быта. Если воздух в доме чрезмерно пыльный, сухой, присутствует грибок или плесень, эти факторы способны сказаться на здоровье кожи человека в первую очередь эндогенным (внутренним) путем.
- Стрессовые ситуации, выработка избыточного количества кортикостероидов. Почему избыток гормонов коры надпочечников так опасен — описано ниже.
- Употребление в пищу большого количества аллергена. Алиментарный фактор в деле становления атопического дерматита едва ли не основной. Как известно, наиболее опасные продукты питания – это овощи и фрукты красного цвета, чай, кофе, специи и иные продукты.
- Воздействие на организм пыли, пыльца растений и иных веществ.
Воздействие аллергического агента на тело может быть как внутренним, так и контактным. Во втором случае площади поражения тела минимальны, а сама болезнь носит название контактный дерматит.
- Воздействие на кожу чрезмерного количества солнечного излучения.
- Влияние холода или, напротив, избытка тепла при приеме ванн или нахождении в условиях жаркого климата.
- Воздействие агрессивных средств при пользовании бытовой химией и т. д.
Возможен неуточненный генез недуга, когда основная причина неясна.
Вторая группа факторов касается снижения местного и общего иммунитета вследствие различных моментов:
- Наличие хронических заболеваний.
- Злоупотребление алкоголем.
- Табакокурение.
- Выработка избыточного количества кортикостероидов (гормонов коры надпочечников).
- Частые острые респираторные заболевания.
- Переохлаждения и тому подобные причины.
Механизм развития патологии
Аллергены при атопическом дерматите, как правило, поступают в кровь. В результате организм реагирует на появление «незваных гостей» выработкой большого количества особых иммуноглобулинов. Антитела и аллергены (антигены) соединяются, образую конгломераты. Указанные структуры оседают на тучных клетках-базофилах. В итоге последние разрушаются, выпуская гистамин. Он является крайне токсичным, потому повреждает все окружающие ткани. В частности, страдает и дермальный слой. Красные высыпания, эритема, язвы, папулы – все это последствия выработки гистамина.
Как правило, изолированно дерма страдает крайне редко. Наиболее распространен расширенный вариант дерматита. Наблюдается он в комплексе с астматическим проявлениями, отеком Квинке и т. д.
Этапы развития болезни
Всего существует три стадии течения патологического процесса (фазы). Для каждой из них характерны свои проявления и их интенсивность.
Младенческий этап
Характеризуется появлением мокнущих высыпаний на коже у ребенка. Спустя несколько дней сыпь приобретает папулезный характер. Пузырьки быстро вскрываются и образуют сухие корочки.
Проявляется данная стадия начиная с 3 месяцев жизни, реже несколько раньше. Признаки атопического дерматита максимально интенсивны, периоды ремиссии короткие, обострения частые. Спонтанно болезнь редко регрессирует, требуется ее лечение. В противном случае возникает следующая стадия.
Детский этап
Характеризуется все теми же симптомами (за тем лишь исключением, что интенсивность их несколько меньше). Ко всему прочему, образуются участки бурого цвета, с шелушащейся кожей (дисхромии). Развивается эта фаза с 2-3 лет и продолжается до 12-15 лет жизни.
Взрослый этап
Начинается с 12 лет. У взрослых симптомы атопического дерматита следующие:
- Сыпь различного характера: папулезная, точечная сухая и т. д.
- Болевой синдром.
- Зуд, жжение дермального слоя.
- Эритема (покраснение) кожного покрова.
- Шелушение.
- Отделение небольшого количества экссудата.
Возможны различные варианты течения патологического процесса. Все зависит от индивидуальных особенностей организма и условий возникновения атопического дерматита.
Классификация
Классифицировать болезнь можно по разным основаниям.
Фазы развития
В зависимости от фазы становления патологического процесса выделяют:
- Младенческий дерматит.
- Детская форма болезни.
- Взрослый дерматит.
Возраст
По возрасту болезнь классифицируется следующим образом:
- Дерматит у малышей от 3 месяцев до 3 лет.
- Болезнь у детей от 3 лет до 12 лет.
- Болезнь у людей старше 12 лет.
Это своего рода вариация предыдущей классификации.
Обширность воспалительного процесса
Выделяют:
- Генерализованный патологический процесс, когда страдает более двух частей тела.
- Локальный процесс, развивающийся только на одном участке (руках, ногах, лице, туловище и др.).
Изменение общего состояния
Соответственно этому критерию можно выделить:
- Осложненный дерматит. Встречается у грудничков и сопровождается развитием общей симптоматики вроде проявлений интоксикации, подъема температуры тела.
- Неосложненную форму болезни лишь с локальными признаками.
Основные симптомы
Классические признаки атопического дерматита:
- Болевой синдром локализованного характера.
- Зуд. Интенсивность его варьируется от пациента к пациенту. Причина зудящего чувства — поражение верхних слоев дермы (эпидермиса), богатых нервными окончаниями.
- Эритема, или покраснение дермального слоя. Развивается гиперемия вследствие притока крови к пораженному участку.
- Высыпания различного характера: бляшки, папулы, везикулы и др. Все зависит от интенсивности иммунного ответа и чувствительности организма к гистамину (ее можно снизить искусственно посредством приема специальных препаратов).
- Шелушение кожи.
- Экссудация (отделение небольшого количества серозного вещества).
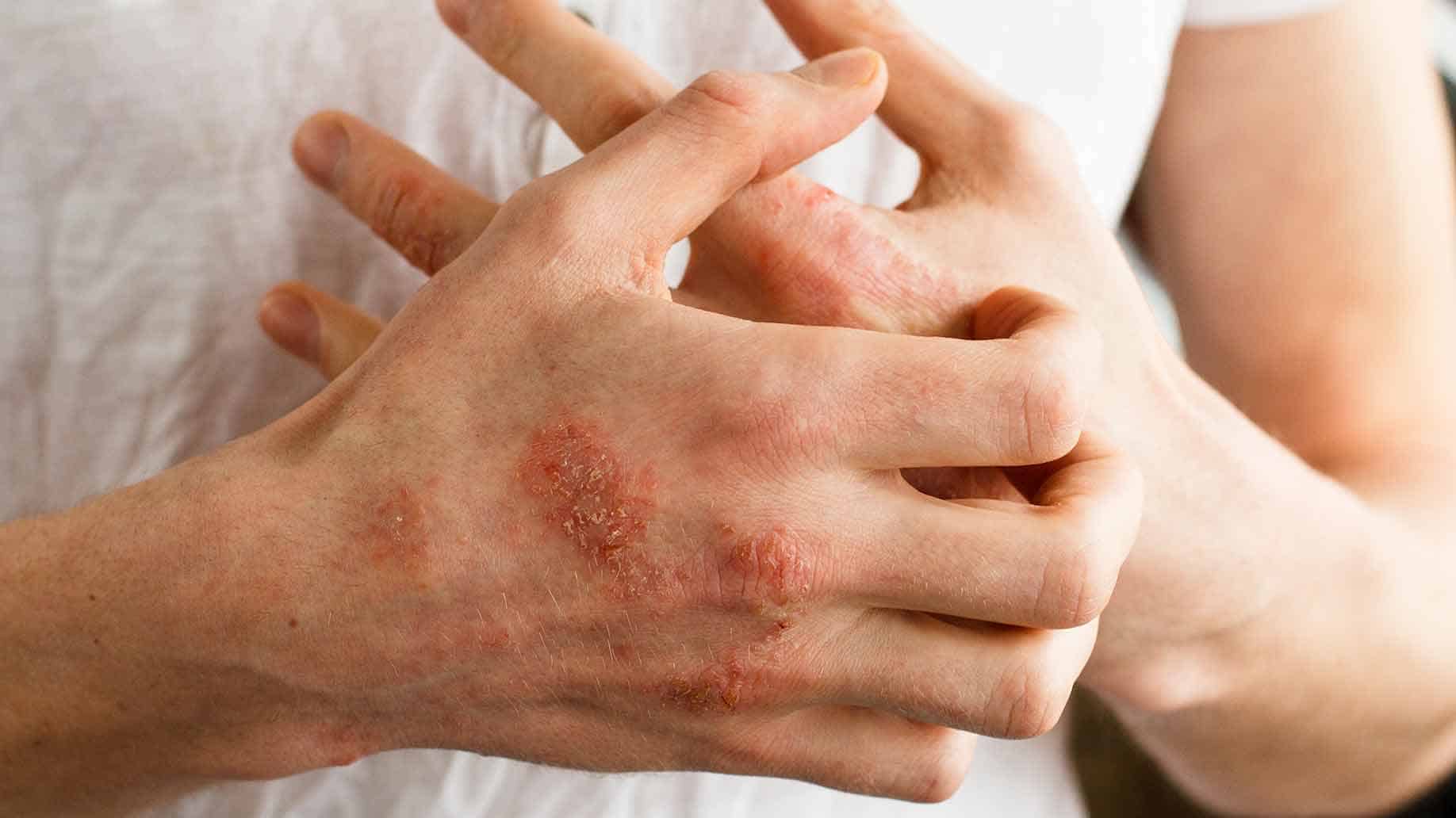
На фото ниже представлен целый комплекс рассмотренных проявлений:
Несмотря на отталкивающий и угрожающий внешний вид, атопический дерматит не заразен и не передается от человека к человеку.
Схема обследования
Диагностикой описываемой патологии занимаются специалисты по иммунологии-аллергологии в тандеме с дерматологами. На первичном приеме проводятся рутинные исследования вроде устного опроса, сбора истории болезни, семейного анамнеза и т. д. В дальнейшем показан осмотр кожного покрова с помощью дерматоскопа и другие мероприятия:
Возможные осложнения
Осложнений всего два:
- Формирование стойкой аллергии с последующим развитием тяжелых болезней соответствующего профиля (астмы, отека Квинке).
- Инфицирование вскрытых папул (ранок).
Принципы базового лечения
Лечение должно проводиться в системе. Своими силами сделать нельзя ничего, поэтому вместо того, чтобы читать Википедию, лучше отправиться к врачу. Лечить атопический дерматит нужно следующими препаратами:
- Противовоспалительными нестероидного происхождения.
- Антигистаминными.
- Кортикостероидами.
В комплексе их достаточно. Возможно применение спазмолитиков и анальгетиков для купирования болевого синдрома, антипиретиков и иных лекарственных средств.
Атопический дерматит — серьезное заболевание, существенно снижающее качество жизни пациента. Хотя непосредственной опасности оно не несет, лечить болезнь нужно, и делать это стоит под контролем специалиста. В противном случае велика вероятность усугубить течение патологии.
Источник


