Атопический дерматит педиатрия кратко
Атопический
дерматит —
хроническое аллергическое воспалительное
заболевание кожи, характеризующееся
возрастными особенностями клинических
проявлений и рецидивирующим течением.
Термин
«атопический дерматит» имеет много
синонимов (детская экзема, аллергическая
экзема, атопический нейродермит и
др.).
Атопический
дерматит — одно из наиболее частых
аллергических заболеваний. Его
распространенность среди детей
значительно увеличилась в последние
десятилетия и составляет от 6% до 15%.
Атопический дерматит является фактором
риска развития бронхиальной астмы,
поскольку формирующаяся сенсибилизация
сопровождается не только воспалением
кожи, но и общим иммунным ответом с
вовлечением различных отделов
респираторного тракта.
Этиология.
Заболевание в большинстве случаев
развивается у лиц с наследственной
предрасположенностью. Установлено,
что если оба родителя страдают аллергией,
то атопический дерматит возникает
у 82% детей, если только один родитель
имеет аллергическую патологию — у 56%.
Атопический дерматит часто сочетается
с такими аллергическими заболеваниями,
как бронхиальная астма, аллергический
ринит, аллергический конъюнктивит,
пищевая аллергия.
В
этиологии заболевания большую роль
играют:
пищевые
аллергены (к основным относится коровье
молоко,микроскопические
клещи домашней пыли,споры
некоторых грибов,эпидермальные
аллергены домашних животных.
У
некоторых больных причинными аллергенами
является пыльца
деревьев,
злаковых растений, различных трав.
Доказана
этиологическая роль бактериальных
аллергенов:
кишечная
палочка,пиогенный
изолотистый
стафилоккок.
Сенсибилизирующее
действие оказывают также
лекарственные
препараты,
особенно
антибиотики (пенициллины),сульфаниламиды.
У
большинства детей с атопическим
дерматитом выявляется поливалентная
аллергия.
Патогенез.
Выделяют две
формы
атопического дерматита:
Иммунную и неиммунную.
При
имунной форме
имеется наследуемая способность при
встрече с аллергенами продуцировать
высокий уровень антител,
относимых к классу IgE,
в связи с чем развивается аллергическое
воспаление. В настоящее время
идентифицированы гены, контролирующие
продукцию IgE.
У
большинства детей с неиммунной
формой
атопического дерматита имеется дисфункция
надпочечников:
недостаточность секреции глюкокортикоидов
и гиперпродукция минералокортикоидов.
Клиническая
картина.
В зависимости от возраста выделяют
стадии
младенческую
(с 1 месяца до 2 лет);детскую
(с 2 до 13 лет)подростковую
(старше 13 лет).
Заболевание
может протекать в виде нескольких
клинических
форм:
экссудативной
(экзематозной),эритематосквамозной
(чешуистая),эритематосквамозной
с лихенизацией (смешанной) илихеноидной.
Главные
диагностические критерии
Кожный
зудТипичная
морфология (основной первичный элемент
– папуло/везикула + вторичные элементы)
и локализация поражений кожиХроническое
рецидивирующее течениеНачало
заболевания в раннем детском возрасте
(до 2-х лет)Атопия
в анамнезе или наследственная
предрасположенность
Дополнительные
диагностические критерии
Ксероз
Ихтиоз/усиление
рисунка на ладоняхЧастые
инфекционные поражения кожиЛокализация
кожного процесса на кистях и стопахРецидивирующие
конъюнктивитыЭритродермия
Белый
дермографизмРеакции
немедленного типа при кожном тестировании
с аллергенамиЭозинофилия
в кровиПовышенный
уровень сывороточного IgE
По
распространенности процесса
на коже различают
ограниченный
атопический дерматит (патологический
процесс локализуется преимущественно
на лице и симметрично на кистях рук,
площадь поражения кожи — не более 5-10%),
распространенный
(в процесс вовлекаются локтевые и
подколенные сгибы, тыл кистей и
лучезапястных суставов, передняя
поверхность шеи, площадь поражения —
10-50%) и
диффузный
(обширные
поражения кожи лица, туловища и
конечностей площадью более 50%).
Обычно
заболевание начинается на 2-4-м месяце
жизни ребенка после перевода его на
искусственное вскармливание.
При
младенческой стадии
на лице в области щек, лба и подбородка
появляются гиперемия и инфильтрация
кожи, множественные высыпания в виде
папул
и микровезикул с серозным содержимым.Везикулы
быстро вскрываются с выделением
серозного экссудата, в результате чего
возникают обильныемокнутия
(экссудативная форма). Процесс может
распространиться на кожу туловища
и конечностей и сопровождается выраженным
зудом.
У
30% больных младенческая стадия атопического
дерматита протекает в виде
эритематосквамозной
формы. Она сопровождается гиперемией,
инфильтрацией и шелушением кожи,
появлением
эритематозных пятен и папул.
Высыпания сначала появляются на щеках,
лбу, волосистой части головы. Экссудация
отсутствует.
При
детской стадии
экссудативные очаги, характерные для
младенческого атопического дерматита,
менее выражены.
Кожазначительно
гиперемирована,сухая,
ее складки утолщены,
отмечается
гиперкератоз,
очаги
лихенизации
(утолщение и подчеркнутый рисунок кожи),
лихеноидные
папулы.
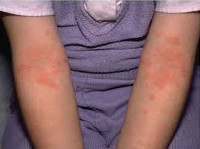
Локализация
чаще всего в локтевых,
подколенных и лучезапястных складках,
тыльной поверхности шеи, кистей и стоп
(эритематосквамозная форма с лихенизацией).
В
дальнейшем число лихеноидных папул
нарастает, на коже появляются множественные
расчесы и трещины (лихеноидная форма).
Лицо
больного приобретает характерный вид,
определяемый как «атопическое лицо»:
веки гиперпигментированы, их кожа
шелушится, отмечается подчеркнутость
кожных складок и вычесывание бровей.
Подростковая
стадия
сопровождается резко
выраженной
лихенизацией,
сухостью
и
шелушением
кожи. Высыпания
представлены сухими, шелушащимися
эритематозными папулами и большим
количеством лихенифицированных бляшек.
Локализация:
поражается кожа на лице, шее, плечах,
спине, сгибательных поверхностях
конечностей в области естественных
складок, тыльных поверхностей кистей,
стоп, пальцев рук и ног.
У
подростков может наблюдаться приригинозная
форма атопического дерматита, которая
характеризуется сильным зудом и
множественными фолликулярными папулами.
Они имеют шаровидную форму, плотную
консистенцию, на их поверхности
расположены многочисленные рассеянные
экскориации. Высыпания сочетаются с
выраженной лихенизацией.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Атопический дерматит у детей – это воспалительное заболевание кожи хронического рецидивирующего течения, возникающее в раннем детском возрасте вследствие повышенной чувствительности к пищевым и контактным аллергенам. Атопический дерматит у детей проявляется высыпаниями на коже, сопровождающимися зудом, мокнутием, образованием эрозий, корок, участков шелушения и лихенизации. Диагноз атопического дерматита у детей основан на данных анамнеза, кожных проб, исследования уровня общего и специфических IgE. При атопическом дерматите у детей показаны диета, местная и системная медикаментозная терапия, физиолечение, психологическая помощь, санаторно-курортное лечение.
Общие сведения
Атопический дерматит является самым ранним и наиболее частым проявлением реакции гиперчувствительности организма на действие аллергенов окружающей среды: на его долю приходится 80-85% случаев аллергии у детей раннего возраста. Как правило, атопический дерматит у ребенка проявляется уже в течение первого года жизни; может протекать с периодическими обострениями и временным стиханием кожных проявлений до пубертатного периода и даже сохраняться в зрелом возрасте.
Распространенность атопического дерматита в детской популяции неуклонно растет и составляет 10-15% в возрастной группе до 5 лет; 15-20% — среди детей школьного возраста. Атопический дерматит существенно снижает качество жизни детей, вызывая психологический дискомфорт и нарушая их социальную адаптацию. Атопический дерматит у детей является риск-фактором «атопического марша» — дальнейшего последовательного развития других аллергических заболеваний: аллергического ринита, поллиноза, аллергического конъюнктивита, бронхиальной астмы. При ослаблении организма атопический дерматит у детей может осложняться присоединением вторичной бактериальной и грибковой инфекций.
Проблема атопического дерматита у детей, в виду своей актуальности, нуждается в пристальном внимании со стороны педиатрии, детской дерматологии, аллергологии-иммунологии, детской гастроэнтерологии, диетологии.

Атопический дерматит у детей
Причины
Возникновение атопического дерматита у детей обусловлено комплексным взаимодействием различных факторов окружающей среды и генетической предрасположенности к аллергическим реакциям. Атопическое поражение кожи обычно возникает у детей с наследственной склонностью к развитию аллергических реакций. Доказано, что риск развития атопического дерматита у детей составляет 75-80% при наличии гиперчувствительности у обоих родителей и 40-50% — при атопии у одного из родителей.
К более частому развитию атопического дерматита у детей приводит гипоксия плода, перенесенная во внутриутробном периоде или во время родов. В первые месяцы жизни ребенка симптомы атопического дерматита могут быть вызваны пищевой аллергией вследствие раннего перевода на искусственные смеси, неправильного введения прикорма, перекармливания, имеющихся нарушений процесса пищеварения и частых инфекционно-вирусных заболеваний. Атопический дерматит чаще возникает у детей с гастритом, энтероколитом, дисбактериозом, гельминтозами.
Нередко к развитию атопического дерматита у детей приводит чрезмерное потребление высокоаллергенных продуктов матерью в период беременности и лактации. Пищевая сенсибилизация, связанная с физиологической незрелостью пищеварительной системы и особенностями иммунного ответа новорожденного, оказывает значительное влияние на формирование и последующее развитие всех аллергических заболеваний у ребенка.
Причинно-значимыми аллергенами могут выступать пыльца, продукты жизнедеятельности домашних клещей, пылевой фактор, бытовая химия, лекарственные средства и др. Спровоцировать обострение атопического дерматита у детей могут психоэмоциональное перенапряжение, перевозбуждение, ухудшение экологической ситуации, пассивное курение, сезонные изменения погоды, снижение иммунной защиты.
Классификация
В развитии атопического дерматита у детей различают несколько стадий: начальную, стадию выраженных изменений, стадию ремиссии и стадию клинического выздоровления. В зависимости от возраста манифестации и клинико-морфологических особенностей кожных проявлений выделяют три формы атопического дерматита у детей:
- младенческую (с периода новорожденности до 3 лет)
- детскую – (с 3 до 12 лет)
- подростковую (с 12 до 18 лет)
Эти формы могут переходить в одна в другую или заканчиваться ремиссией с уменьшением симптомов. Различают легкое, средней степени и тяжелое течение атопического дерматита у детей. Клинико-этиологические варианты атопического дерматита по причинно-значимому аллергену включают кожную сенсибилизацию с преобладанием пищевой, клещевой, грибковой, пыльцевой и другой аллергии. По степени распространенности процесса атопический дерматит у детей может быть:
- ограниченным (очаги локализуются в одной из областей тела, площадь поражения не >5% поверхности тела)
- распространенным/диссеминированным (поражение — от 5 до 15% поверхности тела в двух и более областях)
- диффузным (с поражением практически всей кожной поверхности).
Симптомы
Клиническая картина атопического дерматита у детей достаточно многообразна, зависит от возраста ребенка, остроты и распространенности процесса, тяжести течения патологии.
Младенческая форма атопического дерматита характеризуется острым воспалительным процессом – отеком, гиперемией кожи, появлением на ней эритематозных пятен и узелковых высыпаний (серозных папул и микровезикул), сопровождающихся резко выраженной экссудацией, при вскрытии – мокнутием, образованием эрозий («серозных колодцев»), корочек, шелушением.
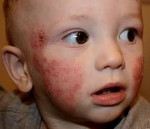
Типичная локализация очагов – симметрично в области лица (на поверхности щек, лба, подбородка); волосистой части головы; на разгибательных поверхностях конечностей; реже в локтевых сгибах, подколенных ямках и в области ягодиц. Для начальных проявлений атопического дерматита у детей характерны: гнейс — себорейные чешуйки с усиленным салоотделением в зоне родничка, у бровей и за ушами; молочный струп — эритема щек с желтовато-коричневыми корочками. Кожные изменения сопровождаются интенсивным зудом и жжением, расчесами (экскориацией), возможно гнойничковое поражение кожи (пиодермия).
Для детской формы атопического дерматита свойственны эритематосквамозное и лихеноидное кожное поражение. У детей наблюдается гиперемия и выраженная сухость кожи с большим количеством отрубевидных чешуек; усиление кожного рисунка, гиперкератоз, обильно шелушение, болезненные трещины, упорный зуд с усилением в ночное время. Кожные изменения располагаются преимущественно на сгибательных поверхностях конечностей (локтевых сгибах, подколенных ямках), ладонно-подошвенной поверхности, паховых и ягодичных складках, тыльной поверхности шеи. Характерно «атопическое лицо» с гиперпигментацией и шелушением век, линией Денье-Моргана (складкой кожи под нижним веком), вычесываем бровей.
Проявления атопического дерматита у детей подросткового возраста характеризуются резко выраженной лихенизацией, наличием сухих шелушащихся папул и бляшек, локализующихся преимущественно на коже лица (вокруг глаз и рта), шеи, верхней части туловища, локтевых сгибах, вокруг запястий, на тыльной стороне кистей и ступней, пальцах рук и ног. Для этой формы атопического дерматита у детей характерно обострение симптомов в холодное время года.
Диагностика
Диагностика атопического дерматита у ребенка проводится детским дерматологом и детским аллергологом-иммунологом. Во время осмотра специалисты оценивают общее состояние ребенка; состояние кожных покровов (степень влажности, сухости, тургор, дермографизм); морфологию, характер и локализацию высыпаний; площадь поражения кожи, выраженность проявлений. Диагноз атопического дерматита подтверждается при наличии у детей 3-х и более обязательных и дополнительных диагностических критериев.
Вне обострения атопического дерматита у детей применяют постановку кожных проб с аллергенами методом скарификации или прик-теста для выявления IgE-опосредованных аллергических реакций. Определение содержания общего и специфических IgE в сыворотке крови методами ИФА, РИСТ, РАСТ предпочтительно при обострении, тяжелом течении и постоянных рецидивах атопического дерматита у детей.
Атопический дерматит у детей необходимо дифференцировать с себорейным дерматитом, чесоткой, микробной экземой, ихтиозом, псориазом, розовым лишаем, иммунодефицитными заболеваниями.
Лечение атопического дерматита у детей
Лечение направленно на уменьшение выраженности аллергического воспаления кожи, исключение провоцирующих факторов, десенсибилизацию организма, предотвращение и снижение частоты обострений и инфекционных осложнений. Комплексное лечение включает диету, гипоаллергенный режим, системную и местную фармакотерапию, физиотерапию, реабилитацию и психологическую помощь.
- Диета. Помогает облегчить течение атопического дерматита и улучшить общее состояние, особенно у детей грудного и раннего возраста. Рацион питания подбирается индивидуально, исходя из анамнеза и аллергологического статуса ребенка, каждый новый продукт вводится под строгим контролем педиатра. При элиминационной диете из рациона убирают все возможные пищевые аллергены; при гипоаллергенной диете исключают крепкие бульоны, жареные, острые, копченые блюда, шоколад, мед, цитрусовые, консервы и др.
- Медикаментозное лечение. Включает прием антигистаминных, противовоспалительных, мембраностабилизирующих, иммунотропных, седативных препаратов, витаминов и применение местных наружных средств. Антигистаминные препараты 1-го поколения (клемастин, хлоропирамин, хифенадин, диметинден) применяют только короткими курсами при обострении атопического дерматита у детей, не отягощенного бронхиальной астмой или аллергическим ринитом. Антигистаминные препараты 2-го поколения (лоратадин, дезлоратадин, эбастин, цетиризин) показаны при лечении атопического дерматита у детей в сочетании с респираторными формами аллергии. Для купирования тяжелых обострений атопического дерматита у детей используют короткие курсы системных глюкокортикоидов, иммуносупрессивную терапию.
- Местное лечение. Помогает устранить зуд и воспаление кожи, восстановить ее водно-липидный слой и барьерную функцию. При обострениях атопического дерматита у детей среднетяжелой и тяжелой степени применяют аппликации местных глюкокортикоидов, при инфекционном осложнении — в комбинации с антибиотиками и противогрибковыми средствами.
В лечении атопического дерматита у детей используют фототерапию (УФA и УФB облучение, ПУВА-терапию), рефлексотерапию, гипербарическую оксигенацию, курорто- и климатотерапию. Детям с атопическим дерматитом нередко требуется помощь детского психолога.
Прогноз и профилактика
Наиболее выраженные в раннем возрасте проявления атопического дерматита могут уменьшаться или полностью исчезать по мере роста и развития детей. У большинства пациентов симптомы атопического дерматита сохраняются и рецидивируют в течение всей жизни.
Неблагоприятными прогностическими факторами являются: ранний дебют заболевания в возрасте до 2-3 мес., отягощенная наследственность, тяжелое течение, сочетание атопического дерматита у детей с другой аллергической патологией и персистирующей инфекцией.
Цель первичной профилактики атопического дерматита – предотвращение сенсибилизации детей из групп риска путем максимального ограничения высоких антигенных нагрузок на организм беременной и кормящей матери и ее ребенка. Исключительно грудное вскармливание в первые 3 месяца жизни ребенка, обогащение рациона матери и ребенка лактобактериями снижает риск раннего развития атопического дерматита у предрасположенных к нему детей.
Вторичная профилактика заключается в предупреждении обострений атопического дерматита у детей за счет соблюдения диеты, исключения контакта с провоцирующими факторами, коррекции хронической патологии, десенсибилизирущей терапии, санаторно-курортного лечения.
При атопическом дерматите важен правильный ежедневный уход за кожей детей, включающий очищение (непродолжительные прохладные ванны, теплый душ), смягчение и увлажнение специальными средствами лечебной дерматологической косметики; выбор одежды и белья из натуральных материалов.
Источник


