Атопический дерматит педиатрия тесты
- Об аллергии
- Технология ImmunoCAP®
- Диагностика астмы
- Пищевая аллергия
- Ингаляционная аллергия
- Аллергия на насекомых
- Лекарственная аллергия
- Перекрестные аллергены
- Аллергия у детей
- Атопический дерматит у детей
- Диагностика аллергии у детей
- Вопросы-ответы по анализам
- Методики аллергодиагностики
- Анализы на аллергию
- Анализы на аллергию ЦЕНЫ
- Прайс лист другие виды диагностики
——————-
- О лаборатории, контакты
- Общая информация
- Для специалистов: методики в аллергологии
- Как проехать
Кожное аллерготестирование считается довольно высокоинформативным методом диагностики аллергии. Для его проведения используют стандартные серийные аллергены, изготовленные из домашней пыли, пылевых клещей, шерсти животных, пыльцы растений, пищевых продуктов и т. д.
Тесты на атопический дерматит
Существуют несколько методов кожного тестирования с аллергенами: прик-тесты, скарификационные, пэтч-тесты, внутрикожные тесты.
При этом:
- кожные тесты не только позволяют диагностировать аллергию, но и представляют прекрасную обучающую и информативную основу для родителей, которая позволяет им без труда понять, насколько важно исключить из окружения ребенка контакт с аллергенами и проводить профилактику и лечение;
- проведение кожных проб противопоказано в период обострения атопического дерматита (других заболеваний);
- перед проведением проб прием антигистаминных препаратов (Кларитин, Супрастин, Тавегил, Диазолин и т. д.) отменяют за 3-7 дней, кетотифена (Задитена) — за 2 нед.
В 1993 г. эксперты Европейской академии аллергологии и клинической иммунологии для диагностики аллергии рекомендовали использовать прик-тесты (проба уколом) вместо скарификационных проб (проба царапиной). Последний метод до сих пор широко применяется в России.
Для детей раннего возраста более информативными считают пластырные — пэтч-тесты: аллергены применяют в чистом виде или в концентрациях растворов, не вызывающих раздражение кожи у здоровых людей. Детям пэтч-тесты ставят в основном на 4 наиболее распространенных аллергена: сою, пшеницу, коровье молоко, куриное яйцо. Реакция по данным пэтч-тестов снижается с возрастом, тогда как значимость и информативность кожных проб, наоборот, повышается.
Отрицательный пэтч-тест через несколько месяцев может стать положительным, поэтому необходимо проведение повторных исследований, в том числе с применением других, более чувствительных методов.
Прик-тесты (проба уколом) — широко применяют за рубежом.
Кожные скарификационные тесты — ставят на внутренней поверхности предплечья или на спине (особенно маленьким детям). На кожу капают стандартный аллерген, затем проводят царапину и через 20 мин оценивают результаты проб.
Практически всех родителей интересует информативность обследования детей с атопическим дерматитом с помощью анализа крови на уровень общего и аллерген-специфических ИгЕ-антител.
Определение специфических ИгЕ-антител в крови
Нормальный уровень общего ИгЕ не исключает наличие специфической аллергии у данного ребенка. Определение аллерген-специфических ИгЕ-антител в сыворотке крови проводят различными методами в любом возрасте. Низкий уровень ИгЕ на пищевые и аэро -аллергены у детей раннего возраста является нормой. Четкое повышение уровня специфических ИгЕ-антител в сыворотке крови у детей наблюдается в течение первых 10 лет жизни.
Первые специфические ИгЕ-антитела выявляют к белкам коровьего молока и куриному яйцу у детей в возрасте 1,5-2 лет, тогда как специфические ИгЕ к ингаляционным аллергенам появляются еще позже. При наличии у младенцев с атопическим дерматитом повышенного уровня ИгЕ-антител к яйцу, белкам коровьего молока, клещам домашней пыли, пыльце растений в дальнейшем вероятность развития сенсибилизации к аэро-аллергенам существенно возрастает.
Определение специфических ИгЕ-антител к отдельным фракциям молока имеет только научный интерес. В России применяют также иммуноферментный метод определения ИгG- и ИгА-антител к различным фракциям коровьего молока. Титр антител к белкам коровьего молока зависит от срока введения молочной смеси: если смесь ввели ребенку еще в первые месяцы жизни, то титр будет высоким.
Недавно в ряде стран Европы появились документы, регламентирующие правила аллергологического обследования больных с подозрением на аллергию. Так, Швейцарское общество аллергологии и иммунологии опубликовало показания для определения специфических ИгЕ-антител для диагностики аллергии.
По заключению экспертов основными группами аллергенов, к которым определяют ИгЕ-антитела, являются:
- Пищевые аллергены (например, молоко, куриное яйцо, орехи, соя)
- Ингаляционные аллергены (например, пыльцевые, эпителий животных, грибки)
- Профессиональные аллергены (например, латекс)
- Медикаменты (пенициллин, амоксициллин, ампициллин, инсулин и т. п.)
На практике встречаются редкие случаи, когда результаты специфических ИгЕ-антител в крови не совпадают с жалобами больного. При таких расхождениях показаны дополнительные исследования. В частности, если ухудшение атопического дерматита связывают с приемом определенного продукта, пациенту проводят пищевой провокационный тест.
При невозможности выявить соответствующий пищевой продукт (что наблюдается при атопическом дерматите, хронической крапивнице), больным на 5-7 дней назначают олиго-аллергенную диету (для младенцев — это гидролизатные смеси).
Читать дальше >>>
на главную
Источник
Тема № 3: Атопический дерматит у детей.
В настоящее время отмечается резкое увеличение частоты аллергических заболеваний. По мнению P. M. Хаитова (2002), (2004), аллергопатология выросла за последнее десятилетие в 2 раза и достигла 30% среди населения различных стран.
В России, согласно данным стандартизованных эпидемиологических исследований, распространенность атопического дерматита (АД) фиксируется в пределах 5,2-15,5%. Вместе с тем, показатели официальной статистики в 10-20 раз ниже истинных. Ежегодно во всех регионах страны возрастает число больных не только с впервые установленным диагнозом АД, но и с более тяжелым течением заболевания.
Атопический дерматит — это аллергическое воспаление кожи, в основе которого лежат иммунные механизмы, приводящие к повреждению всех слоев эпидермиса и клинически характеризующиеся зудом, возрастной морфологией высыпаний, локализацией, стадийностью и склонностью к хроническому течению.
Атопический дерматит классифицируют:
По возрастным стадиям:
• младенческая – наблюдается в возрасте от рождения до 2-х лет;
• детская – наблюдается в возрасте от 2-х до 10-12 лет;
• подростковая (взрослая) – наблюдается в возрасте от 10-12 лет и старше.
По течению заболевания:
• острый период атопического дерматита (острые воспалительные изменения на коже),
• подострый период (уменьшение воспаления),
• период клинической ремиссии заболевания, которая может быть полной и неполной (отсутствие «острых» проявлений – зуда, гиперемии, расчесов, но при этом сохранение лихенификации и, возможно, редких и умеренных или минимальных обострений).
По степени тяжести – различают легкую, среднюю и тяжелую степени тяжести патологического процесса.
По распространенности:
• локальный (ограниченный) атопический дерматит – очаги ограничиваются локтевыми или подколенными сгибами, или областью тыла кистей, или лучезапястных суставов, или передней поверхности шеи. Вне очагов поражения кожа визуально не изменена. Зуд – умеренный, редкими приступами;
• распространенный атопический дерматит — поражение более 5% площади кожи. Вне очагов поражения кожа имеет землистый оттенок, нередко с отрубевидным или мелкопластинчатым шелушением. Зуд интенсивный;
• диффузный атопический дерматит – поражение всей поверхности кожи (за исключением ладоней, носогубного треугольника). Зуд – выраженной интенсивности.
По клинико-этиологическим вариантам сенсибилизации: пищевая, бытовая, клещевая, грибковая, пыльцевая, либо поливалентная аллергия.
Выделяют следующие диагностические критерии атопического дерматита (J. M. Hanifin, G. Rajka, 1980)
Главные критерии:
ü кожный зуд;
ü типичная морфология (папуловезикула+вторичные элементы);
ü типичная локализация поражений кожи;
ü хроническое рецидивирующее течение;
ü начало заболевания в раннем детском возрасте (до 2-х лет);
ü атопия в анамнезе или наследственная предрасположенность к атопии
Дополнительные критерии:
ü ксероз;
ü ихтиоз / усиление рисунка на ладонях;
ü реакции немедленного типа при кожном тестировании с аллергенами;
ü повышенный уровень сывороточного IgE;
ü эозинофилия в крови;
ü частые инфекционные поражения кожи, в основном
стафилококковой и герпетической этиологии;
ü локализация кожного процесса на кистях и стопах;
ü дополнительные суборбитальные складки Денье-Моргана;
ü периорбитальная гиперпигментация, темные круги под глазами;
ü катаракта, кератоконус и др.
Для постановки диагноза АД необходимо:
ü не менее 3-х главных,
ü а так же 3-х дополнительных критериев,
ü при минимальном сроке сохранения симптомов не менее 6 недель
Для оценки тяжести атопического дерматита применяется метод определения индекса SCORAD* (Severity Scoring of Atopic Dermatitis).
Метод определения индекса SCORAD является обязательным при проведении любых исследований по изучению эффективности того или иного метода лечения.
Шкала SCORAD учитывает следующие показатели:
² распространенность кожных поражений (А);
² интенсивность клинических проявлений (В);
² субъективные симптомы (С).
Расчет распространенности кожных поражений (А) проводится по правилу «девяток»: голова и шея – по 9%, передняя и задняя поверхность туловища – по 18%, верхние конечности – по 9%, нижние конечности – по 18%, область промежности и половые органы – но 1 %.
Интенсивность клинических проявлений (В) оценивается по 6 симптомам: эритема (гиперемия); отек/папулообразование; мокнутие/корки; экскориации; лихенификация/шелушение; общая сухость кожи. Выраженность каждого признака оценивается от 0 до 3 баллов: 0 – отсутствие, 1 – слабо выражен, 2 – умеренно выражен, 3 – выражен резко.
Оценка субъективных симптомов (С) – интенсивности кожного зуда и степени нарушения сна – проводится по 10-бальной шкале детьми старше 7 лет или их родителями. При этом оценивается усредненный показатель за последние 3 дня и/или ночи.
Итоговая величина индекса SCORAD рассчитывается по формуле: индекс SCORAD = А/5 + 7В/2 + С, где А – площадь поражения кожи, в %; В – сумма баллов объективных признаков; С – сумма баллов субъективных признаков. Легкая форма течения no SCORAD – менее 20 баллов, среднетяжелая – 20-40 баллов, тяжелая форма – более 40 баллов. Имеются различия в расчете индекса у детей в возрасте до 2-х лет и старше 2-х лет.
Лабораторные и инструментальные методы исследования при атопическом дерматите:
1. определение концентрации общего IgE в сыворотке крови (тест не считается диагностическим);
2. кожные тесты с аллергенами (прик-тест, скарификационные кожные пробы, внутрикожные пробы) для диагностики IgE-опосредованных аллергических реакций. Их проводят вне обострения дерматита и не ранее, чем через 5-7 дней после отмены антигистаминных лекарственных средств;
3. элиминационная диета и провокационный тест с пищевыми аллергенами назначают и проводят для выявления пищевой аллергии, особенно к злаковым и к коровьему молоку;
4. определение аллергенспецифических IgE – антител в сыворотке крови проводится предпочтительно для пациентов: с ихтиозом (распространенные кожные проявления), с сомнительными результатами кожных тестов, с высоким риском развития анафилактических реакций на определенный аллерген при проведении кожного тестирования, при персистирующем течении.
Больному с атопическим дерматитом показаны консультации следующих специалистов:
1. врача-аллерголога-иммунолога – для установления окончательного диагноза и проведения аллергологического обследования;
2. врача-дерматовенеролога – для исключения других кожных заболеваний;
3. врача-генетика – для исключения наследственных заболеваний;
4. врача-диетолога – для составления и коррекции индивидуального рациона питания;
5. врача-гастроэнтеролога – для обследования и лечения патологии ЖКТ;
6. врача-оториноларинголога – для выявления и санации очагов носоглоточной инфекции;
7. врача-психотерапевта – для проведения психотерапевтического лечения, обучения технике релаксации и снятия стресса.
Клинические особенности осложненных форм атопического дерматита у детей
Несмотря на достигнутые в изучении атопического дерматита успехи, многие аспекты этой проблемы продолжают активно изучаться. Среди них – особенности клинического течения и подходов к терапии форм дерматита, осложненных различными инфекциями. Установлено, что существенно нарушается микробиоценоз кожи при аллергии: значительно чаще обнаруживаются на коже Staph. aureus, герпетическая инфекция, вирусы бородавки и контагиозного моллюска, грибковая флора. Присоединение инфекции при атопическом дерматите изменяет его клиническую картину, что может приводить к диагностическим ошибкам, утяжелять течение АД, требует использования дополнительных методов терапии.
Атопический дерматит и бактериальные инфекции. По наблюдениям , (2003), при наличии очагов стафилококковой инфекции в организме атопический дерматит часто носит экссудативный характер, а гемолизирующая кишечная палочка и клебсиела связаны с себоррейными высыпаниями на коже, ксерозом, яркой гиперемией, умеренным шелушением. Бактериальные агенты, находящиеся на поверхности кожи, легко проникают внутрь с расчесами или при наличии экзематозных, эритематозно-сквамозных повреждений. Бактериальная инфекция может проявляться единичными эпизодами остеофолли-кулита, инфицированными заедами или упорно рецидивирующими пиодермиями (за счет дисфункции звеньев иммунитета, нарушения системы интерферона и функциональной активности естественных киллеров). Это усиливает кожное воспаление. А суперантигены стафилококка могут выступать в роли классических аллергенов, приводя к выработке продукции В-клетками специфических IgE.
При атопическом дерматите, осложненном грибковой инфекцией длительно сохраняется синдром мокнутия и скальпирующий зуд, возможно тяжелое непрерывно-рецидивирующее течение на фоне адекватно подобранной терапии. Отмечается значительная эозинофилия крови и высокий уровень IgE-антии более МЕ/мл). В области очагов выявляется резко отграниченная гиперемия, на фоне которой образуются экссудативные элементы – везикулы и пустулы, вскрывающиеся с образованием эрозий. Участки поражения часто имеют четкие фестончатообразные края, окаймленные венчиком отслаивающегося эпидермиса. Локализация: кожа складок, межпальцевых промежутков, углов рта, гладкая кожа вне складок.
Особенности кожного синдрома при лямблиозе. В результате длительной персистенции лямблий в организме часто формируется синдром хронической эндогенной интоксикации. По данным с соавт. (1999); (2004), на коже отмечается фолликулярный точечный гиперкератоз (симптом «гусиной кожи», «терки») на разгибательных поверхностях конечностей, боковых поверхностях груди, живота. Возможна «волнистая» пигментация кожи шеи (мелкая папулезная слегка пигментированная сыпь), желтовато-зеленоватый колорит кожи в области носогубного треугольника, часто развивается поражение красной каймы губ.
| Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 6 |
Источник
Что такое атопический дерматит
Заболевание обычно начинается в раннем возрасте, у 45% детей первый эпизод атопического дерматита происходит в первые 6 месяцев жизни, у 60% – в течение первого года жизни. Заболевание имеет три стадии развития, которые могут разделяться периодами ремиссии или переходить одна в другую.
С возрастом изменяются как внешние проявления, вид высыпаний, так и места их локализации. Бывает так, что заболевание заканчивается на одной из стадий, переходя в стойкую пожизненную ремиссию.
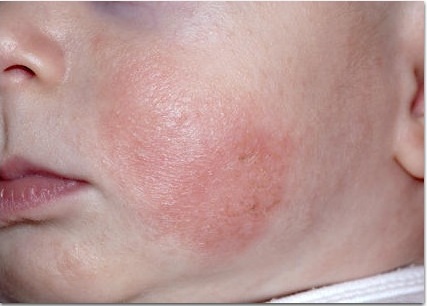
Фото: атопический дерматит у детей

Предполагается, что к развитию атопического дерматита приводит сочетанное воздействие нескольких факторов. В первую очередь это врожденная особенность строения кожи у таких людей (уменьшенное содержание одного из структурных белков кожи – филлагрина, уменьшение продукции церамидов (липидов)). Кроме того, предполагается участие IgE (иммуноглобулины Е), отвечающих за аллергические реакции немедленного типа (атопию), склонность к его гипрепродукции также закладывается до рождения ребенка.
Однако, часть пациентов с атопическим дерматитом (по разным данным от 40 до 60%), не имеют IgE-опосредованной сенсибилизации, у них не удается подтвердить наличие атопии. Поэтому принято разделять истинную атопическую экзему (экзогенная экзема) и эндогенный атопический дерматит (атопиеподобный дерматит) или же, согласно номенклатуре Европейского респираторного общества, две формы заболевания: extrinsic (связанная с сенсибилизацией к внешним аллергенам и характеризуется повышением уровня IgE) и intrinsic (без атопии).
Диагностика атопического дерматита
Диагностика атопического дерматита основывается преимущественно на клинических данных. Чаще всего используют критерии, разработанные Hanifin и Rajka в 1980 г.
Основные критерии:
- Зуд кожи даже при наличии минимальных проявлений на коже;
- Типичная морфология и локализация высыпаний: дети первых двух лет жизни –эритема, папулы, микровезикулы с локализацией на лице и наружных (разгибательных) поверхностях конечностей; дети старшего возраста – папулы, лихинификация симметричных участков внутренних (сгибательных) поверхностей конечностей; подростки и взрослые — выраженная лихинификация и сухость кожи, покрытые чешуйками пятна и папулы, распложенные в суставных сгибах, на лице и шее, плечах и в области лопаток, по наружной поверхность верхних и нижних конечностей, пальцев рук и ног.
- Личная иили семейная история атопии (наличие других аллергических заболеваний у пациента или родственников).
- Хроническое или рецидивирующее течение.
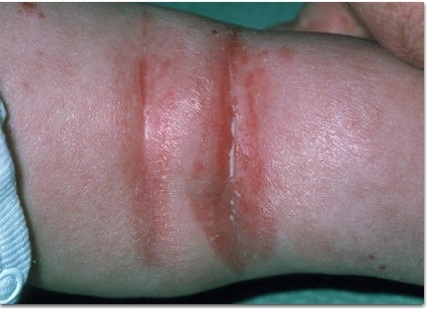
Дополнительные (малые) критерии:
- Повышенный уровень общего и специфических IgE-антител, положительны кожные тесты с аллергенами.
- Пищевая и/или лекарственная аллергия.
- Начало заболевания в раннем детском возрасте (до 2-х лет).
- Гиперлинейность, усиление кожного рисунка ладоней («складчатые») и подошв.
- Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса).
- Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей).
- Шелушение, ксероз (сухость кожи).
- Неспецифические дерматиты рук и ног.
- Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы).
- Белый дермографизм.
- Бледность или эритема (покраснение) лица.
- Зуд при повышенном потоотделении.
- Складки на передней поверхности шеи.
- Периорбитальная гиперпигментация (темные круги вокруг глаз — аллергическое сияние). — Линия Деньи-Моргана (продрльная суборбитальная складка на нижнем веке)
- Экзема сосков.
- Хейлит.
- Рецидивирующий конъюнктивит.
- Кератоконус (коническое выпячивание роговицы).
- Передние субкапсулярные катаракты.
- Влияние стресса, факторов окружающей среды.
- Непереносимость шерсти, обезжиривающих растворителей.
Для постановки диагноза достаточно 3х основных критериев и не менее 3х дополнительных.
Факторы, провоцирующие обострение атопического дерматита: эмоциональный стресс.
Аллергены и атопический дерматит
Пищевая аллергия часто встречается у пациентов с атопическим дерматитом и может протекать по разным механизмам: как в виде немедленных реакций, так и отсроченных до 6-48 часов.
К пищевым аллергенам, часто провоцирующим обострения у детей относятся:
- коровье молоко
- куриное яйцо
- рыба
- пшеница
- соя
- арахис и орехи
Продукты питания, содержащие либераторы гистамина либо его избыточное количество, могут обострять течение атопического дерматита посредством неаллергических реакций. После 3х лет дети часто перерастают пищевую аллергию, но широко распространенной остается повышенная чувствительность к аэроаллергенам (попадающим на кожу из воздуха) – домашней пыли, пылевым клещам, перхоти животных.
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
В зависимости от возраста значимость тех или иных провоцирующих факторов меняется.
(по «Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL»)
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком).
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Лечение и профилактика атопического дерматита
Немедикаментозное лечение основано на уменьшении контакта с причинно-значимыми аллергенами и раздражающими факторами. Для пациентов с атопическим дерматитом не существует универсальной рекомендованной диеты. Ограничения в пище предписывают только пациентам с установленной гиперчувствительностью к конкретным пищевым продуктам. Пациенты, не имеющие атопии, не нуждаются в каких-либо ограничениях, за исключением случаев неаллергических реакций.
Эмоленты в лечении атопического дерматита
Использование смягчающих (эмолентов) и увлажняющих средств является основой терапии атопического дерматита. Основная особенность заболевания – выраженная сухость кожи, обусловленная дисфункцией кожного барьера с повышенной чрескожной потерей воды.
Этот процесс обычно сопровождается интенсивным зудом и воспалением. Применении эмолентов позволяет восстановить водно-липидный слой и барьерные функции кожи, применять их необходимо постоянно, даже при отсутствии видимого воспаления.
В зависимости от стадии и локализации АтД применяются различные формы эмолентов/увлажняющих средств – лосьоны, кремы, мази. Средства ухода в виде крема должны наноситься на очищенную кожу за 15мн. до нанесения местных противовоспалительных лекарственных средств, в виде мазей – через 15 мин. после них.
Необходим правильный и ежедневный уход за кожей. Рекомендовано ежедневное купание в теплой воде (32-35 гр), продолжительностью не более 10-15 минут. Следует использовать средства с мягкой моющей основой с рН 5,5, не содержащие щелочи (исключить мыло). Кожу не следует растирать различными губками, щеткам пр. После купания необходимо аккуратно промокнуть кожу мягким хлопковым материалом, не растирая и не вытирая её досуха, и нанести смягчающее/увлажняющее средство.
Местные (топические) противовоспалительные лекарственные средства.
Местные глюкокортикостероиды (МГКС) – препараты первой линии в лечении обострений атопического дерматита, и стартовая терапия в лечении средне-тяжелых и тяжелых форм заболевания. Кроме противовоспалительного эффекта, терапия топическими глюкокортикостероиды (ГКС) уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный (пусковой) фактор атопического дерматита. Возможны различные схемы и режимы применения МГКС. Возможно назначение более сильных препаратов на первом этапе с последующим переходом на более слабые, применение интермиттирующей схемы терапии на втором этапе.
Не рекомендуется разведение (смешивание) готовых лекарственных форм МГКС с индифферентным кремами, мазями, эмолентами, это не снижает вероятность побочного действия, но существенно снижает эффективность терапии.
При инфекционных осложнениях АтД (бактериальных и грибковых инфекциях кожи) применяются комбинированные препараты (МГКС + местный антибиотик иили противогрибковый препарат).
Местные ингбиторы кальциневрина
Пимекролимус и такролимус используются в качестве второй линии терапии при легком и средне-тяжелом течении АтД. Могут применяться более длительными курсами, чем МГКС, в т.ч. по интермиттирующей схеме. В США и Европе крем пимекролимуса 1% и мазь такролимуса 0,03% утверждены для лечения АтД у детей старше 2 лет и взрослых. Мазь такролимуса 0,1% применяют только у взрослых и подростков
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения.
Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
Фототерапия. Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами. Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. На сегодняшний днь не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия. Аллергенспецифическая иммунотерапия (АСТТ) с пищевыми аллергенами не показала своей эффективности в лечении АтД.
По материалам Аллергология и иммунология / Под общей ред. А.А.Баранова и Р.М. Хаитова (2008-2009), Доказательная аллергология-иммунология / П.В. Колхир (2010), Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL (2006)
Автор: Шапкина Ольга Владимировна
Источник



