Атопический дерматит заключение к реферату

Атопический дерматит является актуальной проблемой педиатрии в силу его широкой распространенности, увеличения частоты перехода заболевания в тяжелые и хронические формы. Приобретая хроническое течение с частыми рецидивами, болезнь сохраняет свои клинические признаки на протяжении многих лет.
В последние годы растет число тяжелых форм заболевания устойчивых к обычным медикаментозным методам лечения, нарастает тенденция к инвалидизации. Заболевание характеризуется возрастной эволюцией и склонностью к хроническому течению с обострениями. Современные схемы лечения позволяют достаточно эффективно устранять симптомы обострения, создавая видимость выздоровления, однако положительный эффект не продолжителен и, зачастую, не позволяет избежать рецидива.
Цель исследования: установить эффективность противовоспалительной терапии при младенческой форме распространенного легкого и среднетяжелого течения атопического дерматита.
Задачи исследования:
- 1. Определить клинико-эпидемиологические особенности атопического дерматита у детей.
- 2. Представить современные возможности фармакотерапии атопического дерматита препаратом Элидел в условиях клинической практики путем анализа результатов фармако-эпидемиологического исследования.
Под наблюдением находились 60 детей в возрасте от 8 месяцев до 3 лет с легким и среднетяжёлым течением распространённого атопического дерматита. Пациенты были разделены на две возрастные группы: 1 группа — от 8 месяцев до 1,5 лет, 2 группа — от 1,5 до 3 лет.
Средний возраст детей составил 2,2 года, средняя продолжительность болезни к моменту включения в исследование — 1,3 года.
Отягощенная наследственность по атопии выявлена у 58% (35) детей с атопическим дерматитом, чаще неблагоприятный наследственный анамнез отмечался у нескольких членов одной семьи.
10% новорожденных имели отклонения в физическом развитии. У 30% детей наблюдались осложнения в виде перинатального поражения ЦНС, омфалита, опрелостей, резус-конфликта, аллергических сыпей, коньюгационной желтухи.
Среди фоновых заболеваний на первом году жизни встречались рахит (25%), железодефицитная анемия (22%), гипотрофия (8%); 80% (48) обследованных детей состояли на диспансерном учете у невролога. Дисбактериозом кишечника на 1-м году жизни страдали 53% (32) пациентов, у 35% (21) обследованных была выявлена внутриутробная инфекция. Среди сопутствующей патологии выявлена высокая частота вторичных иммунодефицитных состояний (53%), гельминтозы (12%).
Атопический дерматит дебютировал у абсолютного большинства детей (80%) на первом году жизни, причем у половины — в первые 3 месяца. Наиболее частой причиной возникновения первых кожных проявлений являлись пищевые аллергены (белок куриного яйца, злаковые каши, клубника, рыба).
По результатам исследования выяснилось, что из наблюдаемой группы большая часть больных (72%) страдала эритематозно-сквамозной формой АД, причем в эту группу входили более половины детей (78%) от 1,5 до 3 лет.
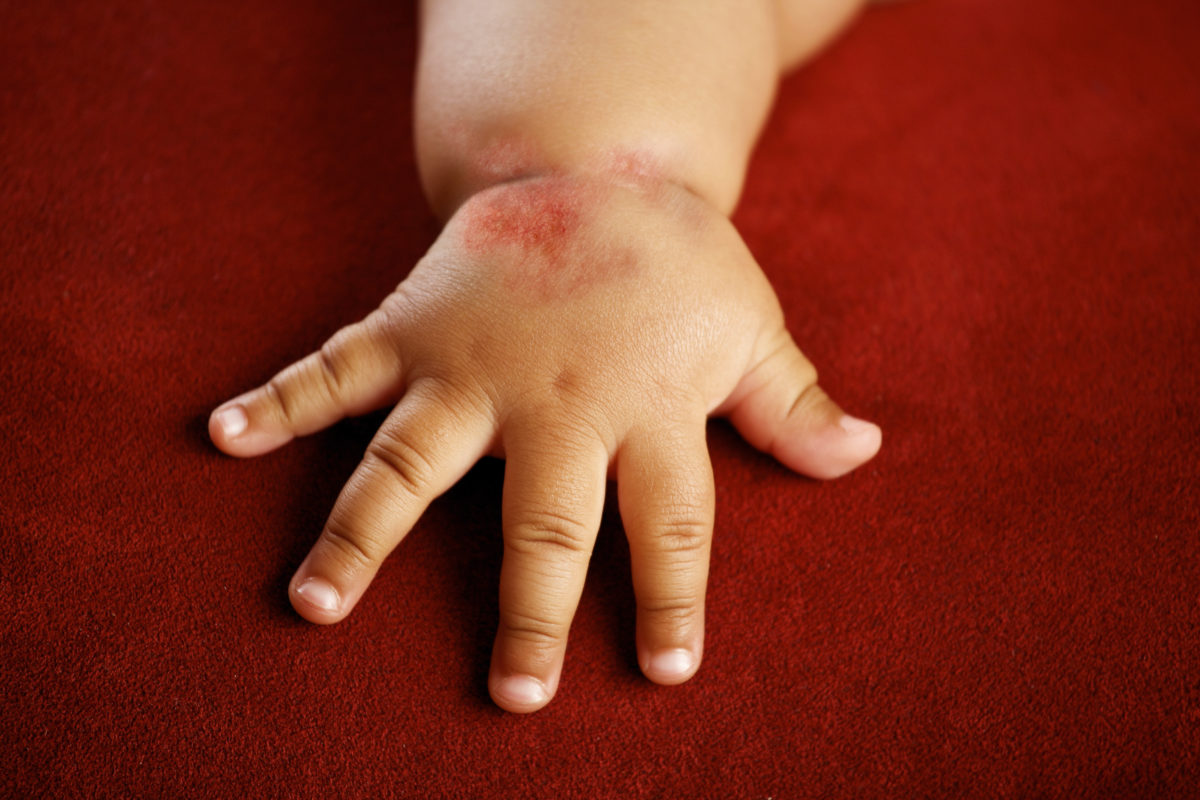
При поступлении все дети предъявляли жалобы на кожный зуд и поражение кожи. Клиническая симптоматика АД была типичной и проявлялась эритемой, папулезными высыпаниями, отечностью, мокнутием, лихенизацией, корками, шелушением.
При оценке выраженности клинических проявлений АД установлено, что при среднетяжелом АД такие симптомы, как зуд, сухость кожи, лихенификации, папулезный характер высыпаний, гиперемия, характеризовались достоверно большей интенсивностью, чем при легком АД.
По результатам проведенного аллергологического обследования выявлено, что у больных АД в возрастной группе 8 мес. — 1,5 года наиболее часто отмечалась сенсибилизация к пищевым аллергенам (60%). У детей старшего возраста преобладала сенсибилизация к ингаляционным (35%) и бытовым (40%) аллергенам.
При аллергологическом обследовании повышенный уровень IgE обнаружен у 62% пациентов. Самый высокий средний уровень общего IgE отмечен у детей от 1,5 до 3 лет. Он составил 380 МЕ/мл, что в 4 раза выше нормы. В группе детей со среднетяжелой степенью атопического дерматита отмечалось превышение показателей общего IgE в сравнении с легкой степенью тяжести заболевания, средний уровень его составил 350 МЕ/мл.
Всем пациентам назначалась комплексная терапия атопического дерматита, начиная с элиминации причинно-значимых аллергенов.
Противовоспалительный негормональный препарат местного действия — Пимекролимус крем 1% — Элидел получали все пациенты, причем 15% — в качестве монотерапии, 21% — в комбинации с антигистаминными препаратами, 64%(37) — в комбинации с топическими кортикостероидами.
В соответствии с полученными значениями коэффициента SCORAD пациенты были разделены на 2 группы по степени тяжести течения кожного процесса. Группу 1 — больные с легкой степенью тяжести течения заболевания (кS до 20) — составили 30 пациентов, со средним значением кS по группе 15,7. В группу 2 вошли 30 больных со средней степенью тяжести кожного процесса. Среднее значение кS в среднем по группе равно 25,6.
Клиническая картина АД у больных группы характеризовалась ограниченной площадью поражения кожных покровов. Патологический процесс локализовался на коже лица, передней поверхности шеи, локтевых и подколенных сгибов и был представлен слабо и умеренно выраженной эритемой, милиарными папулами, экскориациями, мелко пластинчатым шелушением. Отмечался умеренно выраженный зуд кожи и лихенификация в очагах поражения.
Среди преобладающих симптомов у пациентов группы 2 отмечался более интенсивный зуд кожи по сравнению с предыдущей группой больных. Кожный процесс носил более распространенный характер и локализовался на коже лица, передней поверхности шеи, туловища, локтевых сгибах, сгибательной и разгибательной поверхностях верхних и нижних конечностей. Отмечена более выраженная острота воспалительной реакции: умеренно выраженные эритема и отек, папулезные элементы ярко-красного цвета на фоне очагов лихенификации, сухости кожи и значительного шелушения.
На фоне лечения Элиделом использовалась медикаментозная терапия (кроме системных кортикостероидов, цитостатиков и иммуносупрессантов). В отдельных случаях (при резко выраженной воспалительной реакции кожи, не купирующейся Элиделом) допускали кратковременное применение топических кортикостероидов курсом не более 5-7 дней, с последующим переходом на 1% крем Элидел по мере уменьшения островоспалительных явлений.
В процессе терапии Элиделом среднее значение индекса SCORAD у 30 детей со средней степенью тяжести АД, составлявшее к началу лечения 25,6, к 1-му мес. от начала терапии соответствовало 7,5, к 2-му мес. — 2,5, и к 3-му мес. снизилось до 1. У 30 пациентов с легким течением АД отмечено уменьшение индекса SCORAD с 15,7 до 4,5 к 1-му мес. от начала лечения. На момент осмотров, соответствующих 2 и 3-му мес. применения крема Элидел, у всех больных данной группы кS был равен 0.
Клинические наблюдения свидетельствовали в целом о равномерном регрессе проявлений АД в местах типичной локализации: лицо, шея, конечности, где проводилось лечение кремом Элидел. Однако было отмечено, что гиперемия, отечность, воспалительная инфильтрация кожи в области лица разрешались все же несколько более активно, зуд исчезал в этих локализациях раньше, чем в других локализациях.
Переносимость крема Элидел была оценена, как «хорошая» у 40 больных (67%); как «удовлетворительная» — у 18(30%) больных.
Следовательно, результаты наблюдения подтвердили, что 1% Пимекролимус (крем Элидел) является эффективным и безопасным препаратом для лечения детей с атопическим дерматитом, начиная с 3-месячного возраста.
Выводы:
- 1. Дебют атопического дерматита чаще приходится на первый год жизни (80%) и характеризуется преобладанием сенсибилизации к пищевым аллергенам (60%).
- 2. У детей раннего возраста доминирует эритематозно-сквамозная форма атопического дерматита (72%).
- 3. Более чем у половины пациентов (62%) отмечается повышение общего IgE, чаще у детей от 1,5 до 3 лет.
- 4. При использовании противовоспалительного препарата Элидел возможно предотвратить прогрессирование обострения до тяжелого, при лечении легких и среднетяжелых форм АД и вообще обойтись без использования гормональных препаратов.
- 5. Элидел безопасен и хорошо переносится больными детьми в течение всего периода лечения.
Практические рекомендации:
- 1. При легкой и средней степени тяжести атопического дерматита возможна монотерапия кремом Элидел в сочетании с диетой, лечением сопутствующих заболеваний и исключением триггерных факторов.
- 2. Препарат также эффективен при среднетяжелом, часто рецидивирующем течении заболевания в комплексе с другими средствами.
- 3. Применение Элидела возможно использовать для контроля за заболеванием: при появлении первых симптомов обострения нанесение крема на кожу 2 раза в день предотвращает дальнейшее развитие процесса за короткий период.
- 4. Наступление ремиссии необходимо использовать для полного и целенаправленного обследования ребенка с целью выявления факторов, способствующих упорному течению атопического дерматита. Быстро и эффективно провести обследование возможно только на базе специализированного центра, что в сочетании с современными эффективными и безопасными методами лечения, такими как терапия 1% кремом Элидел даст стойкий положительный результат.
Источник

Ñêà÷èâàíèå íà÷àëîñü.
Âçàìåí îòïðàâüòå íà ñàéò îäíó èç âàøèõ õîðîøèõ ðàáîò
Ïîæàëóéñòà, íå çàãðóæàéòå ðàáîòû, òîëüêî-÷òî ñêà÷àííûå èç Èíòåðíåòà. Ïîäáåðèòå ðàáîòó, â êîòîðóþ âëîæåíû âàøè çíàíèÿ è òðóä — ðàáîòó, êîòîðîé âû õîòåëè áû ïîäåëèòüñÿ ñ äðóãèìè ñòóäåíòàìè. Îíè áóäóò ïðèçíàòåëüíû âàì.
Åñëè âàñ ïîäæèìàþò ñðîêè, ðåêîìåíäóåì îáðàòèòüñÿ â êîìïàíèþ Multiwork. Ïåðåéäèòå ïî ññûëêå, ÷òîáû óçíàòü ñòîèìîñòü óíèêàëüíîé ðàáîòû è ñäåëàòü çàêàç ó ïðîôåññèîíàëîâ.
Ïîíÿòèå ïðî àòîïè÷åñêèé äåðìàòèò. Ðàñïðîñòðàíåíèå, ýòèîëîãèÿ è ïàòîãåíåç çàáîëåâàíèÿ. Ýëåìåíòû êîæíûõ âûñûïàíèé ïðè àòîíè÷åñêîì äåðìàòèòå. Îñíîâíûå è äîïîëíèòåëüíûå ïðèçíàêè çàáîëåâàíèÿ. Îðãàíèçàöèÿ ãèïîàëëåðãåííîãî áûòà. Îñîáåííîñòè ëå÷åíèÿ äåðìàòèòà.
Íàæàâ íà êíîïêó «Ñêà÷àòü àðõèâ», âû ñêà÷àåòå íóæíûé âàì ôàéë ñîâåðøåííî áåñïëàòíî.
Ïåðåä ñêà÷èâàíèåì äàííîãî ôàéëà âñïîìíèòå î òåõ õîðîøèõ ðåôåðàòàõ, êîíòðîëüíûõ, êóðñîâûõ, äèïëîìíûõ ðàáîòàõ, ñòàòüÿõ è äðóãèõ äîêóìåíòàõ, êîòîðûå ëåæàò íåâîñòðåáîâàííûìè â âàøåì êîìïüþòåðå. Ýòî âàø òðóä, îí äîëæåí ó÷àñòâîâàòü â ðàçâèòèè îáùåñòâà è ïðèíîñèòü ïîëüçó ëþäÿì. Íàéäèòå ýòè ðàáîòû è îòïðàâüòå â áàçó çíàíèé.
Ìû è âñå ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäåì âàì î÷åíü áëàãîäàðíû.
×òîáû ñêà÷àòü àðõèâ ñ äîêóìåíòîì, â ïîëå, ðàñïîëîæåííîå íèæå, âïèøèòå ïÿòèçíà÷íîå ÷èñëî è íàæìèòå êíîïêó «Ñêà÷àòü àðõèâ»
| Ðóáðèêà | Ìåäèöèíà |
| Âèä | ðåôåðàò |
| ßçûê | ðóññêèé |
| Äàòà äîáàâëåíèÿ | 12.02.2012 |
| Ðàçìåð ôàéëà | 24,2 K |
Ïîäîáíûå äîêóìåíòû
Êðàïèâíàÿ ëèõîðàäêà è îò¸ê Êâèíêå: êëèíè÷åñêèå ôîðìû, ýïèäåìèîëîãèÿ, ýòèîëîãèÿ, ïàòîãåíåç. Àòîïè÷åñêèé äåðìàòèò: ýòèîëîãèÿ, ïàòîãåíåç, êëèíèêà, îñëîæíåíèÿ, äèàãíîñòèêà, ëå÷åíèå, ïðîôèëàêòèêà. Ðîëü ãåíåòè÷åñêèõ ôàêòîðîâ â ðàçâèòèè àòîïè÷åñêîãî äåðìàòèòà.
ðåôåðàò [57,9 K], äîáàâëåí 20.05.2011
Ïîíÿòèå è ïðåäïîñûëêè ðàçâèòèÿ àòîïè÷åñêîãî äåðìàòèòà êàê õðîíè÷åñêîãî ãåíåòè÷åñêè îáóñëîâëåííîãî âîñïàëèòåëüíîãî ïîðàæåíèÿ êîæè àëëåðãè÷åñêîé ïðèðîäû. Àíàëèç è îöåíêà åãî ðàñïðîñòðàíåííîñòè, îñíîâíûå ïðèíöèïû äèàãíîñòèêè è ëå÷åíèÿ äàííîãî çàáîëåâàíèÿ.
ïðåçåíòàöèÿ [6,7 M], äîáàâëåí 23.11.2015
Ïðè÷èíû âîçíèêíîâåíèÿ äåðìàòèòà. Íàèáîëåå ðàñïðîñòðàíåííûå ôîðìû äåðìàòèòîâ: ïðîñòîé êîíòàêòíûé; àëëåðãè÷åñêèé êîíòàêòíûé; êðàïèâíèöà; àòîïè÷åñêèé; òîêñèäåðìèÿ; ñåáîðåéíûé. Îñíîâíûå îñëîæíåíèÿ ïðè äåðìàòèòå. Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà äåðìàòèòà.
êîíòðîëüíàÿ ðàáîòà [33,0 K], äîáàâëåí 14.02.2011
Îñíîâíûå ïàòîëîãè÷åñêèå ñèìïòîìû, âûÿâëåííûå ïðè ïîñòóïëåíèè â ñòàöèîíàð. Çàêëþ÷åíèå ïî àíàìíåçó çàáîëåâàíèÿ. Âûñûïàíèÿ â îáëàñòè ëîêòåâûõ ñãèáîâ, øåè, äîðçàëüíîé ïîâåðõíîñòè ðóê, ïîêðàñíåíèå è çóä êîæíûõ ïîêðîâîâ. Äàííûå îáúåêòèâíîãî èññëåäîâàíèÿ.
èñòîðèÿ áîëåçíè [52,3 K], äîáàâëåí 21.06.2015
Àëëåðãè÷åñêîå ãåíåòè÷åñêè îáóñëîâëåííîå âîñïàëåíèå êîæè. Ðàñïðîñòðàíåííîñòü àòîïè÷åñêîãî äåðìàòèòà. Ôàêòîðû, óñóãóáëÿþùèå äåéñòâèå òðèããåðîâ. Ñòàäèè ðàçâèòèÿ çàáîëåâàíèÿ. Êëèíè÷åñêèå ôîðìû â çàâèñèìîñòè îò âîçðàñòà. Ñáîð àëëåðãîëîãè÷åñêîãî àíàìíåçà.
ïðåçåíòàöèÿ [822,0 K], äîáàâëåí 12.02.2016
Ãåíåòè÷åñêàÿ ïðåäðàñïîëîæåííîñòü ê âûðàáîòêå èçáûòî÷íîãî êîëè÷åñòâà èììóíîãëîáóëèíà Å â îòâåò íà êîíòàêò ñ àëëåðãåíàìè îêðóæàþùåé ñðåäû. Ýêñïðåññèÿ ÄÐ-àíòèãåíîâ íà ìîíîöèòàõ. Çíà÷åíèå àëëåðãèè â ãåíåçå àòîïè÷åñêîãî äåðìàòèòà. Ñòàäèè ðàçâèòèÿ áîëåçíè.
ðåôåðàò [41,2 K], äîáàâëåí 25.03.2011
Àëëåðãè÷åñêèå çàáîëåâàíèÿ êîæè, âîçíèêàþùèå, â ðàííåì äåòñêîì âîçðàñòå, ðîëü íàñëåäñòâåííîé ïðåäðàñïîëîæåííîñòè ê àòîïè÷åñêèì çàáîëåâàíèÿì. Âîçðàñòíûå îñîáåííîñòè ëîêàëèçàöèè è ìîðôîëîãèè î÷àãîâ âîñïàëåíèÿ êîæè ó äåòåé, áîëüíûõ àòîïè÷åñêèì äåðìàòèòîì.
ïðåçåíòàöèÿ [3,2 M], äîáàâëåí 31.01.2017
Ôàêòîðû ðèñêà ðàçâèòèÿ è êðèòåðèè äèàãíîñòèêè àòîïè÷åñêîãî äåðìàòèòà. Îöåíêà àëëåðãîëîãè÷åñêîãî ñòàòóñà. Ìåõàíèçìû àëëåðãèè è ìåäèàòîðû âîñïàëåíèÿ. Îáùèå íàïðàâëåíèÿ â òåðàïèè áîëüíûõ ÀÄ. Âëèÿíèå ìåñòíûõ êîðòèêîñòåðîèäîâ íà áàðüåðíóþ ôóíêöèþ êîæè.
ïðåçåíòàöèÿ [955,3 K], äîáàâëåí 12.11.2014
Õàðàêòåð è ïðè÷èíû àòîïè÷åñêîãî äåðìàòèòà. Ëå÷åíèå õðîíè÷åñêîãî íåçàðàçíîãî âîñïàëèòåëüíîãî ïîðàæåíèÿ êîæè. Èñïîëüçîâàíèå àíòèãèñòàìèííûõ ñðåäñòâ äëÿ îáëåã÷åíèÿ çóäà è ñíÿòèÿ îòå÷íîñòè êîæè. Ïðèìåíåíèå òðàíêâèëèçàòîðîâ, ïðîòèâîàëëåðãè÷åñêèõ ñðåäñòâ.
ïðåçåíòàöèÿ [4,8 M], äîáàâëåí 25.01.2016
Õàðàêòåðèñòèêà ãåðïåòèôîðìíîãî äåðìàòèòà Äþðèíãà êàê ïóçûðíîãî äåðìàòîçà. Ýïèäåìèîëîãèÿ, ýòèîëîãèÿ, ðàñïðîñòðàíåííîñòü, êëèíè÷åñêàÿ êàðòèíà çàáîëåâàíèÿ. Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà äåðìàòèòà. Ïðèíöèïû è ïðåïàðàòû ëå÷åíèÿ, îñîáåííîñòè ìåñòíîé òåðàïèè.
ïðåçåíòàöèÿ [250,6 K], äîáàâëåí 01.03.2016

- ãëàâíàÿ
- ðóáðèêè
- ïî àëôàâèòó
- âåðíóòüñÿ â íà÷àëî ñòðàíèöû
- âåðíóòüñÿ ê ïîäîáíûì ðàáîòàì
Источник
Рекомендуемая категория для самостоятельной подготовки:
Курсовая работа*
| Код | 234215 | ||
| Дата создания | 2016 | ||
| Страниц | 40 ( 14 шрифт, полуторный интервал ) | ||
| Источников | 21 | ||
| Изображений | 11 | ||
Файлы
| |||
Без ожидания: файлы доступны для скачивания сразу после оплаты. Ручная проверка: файлы открываются и полностью соответствуют описанию. Документ оформлен в соответствии с требованиями ГОСТ. | |||
Образцы страниц
Содержание
ВВЕДЕНИЕ … 3
1 Общая характеристика атопического дерматита … 6
1.1 Причины и предрасполагающие факторы … 6
1.2 Клинические проявления атопического дерматита … 7
1.3 Диагностика атопического дерматита … 11
1.4 Принципы наружного лечения атопического дерматита … 14
1.5 Профилактическая работа медицинской сестры … 15
2 Особенности сестринского ухода и питания у детей с атопическим дерматитом … 18
2.1 Медико-психологическая работа … 18
2.2 Организация питания у детей с атопическим дерматитом … 20
2.3 Создание гипоаллергенного быта … 22
2.4 Уход за кожей ребенка с проявлениями атопического дерматита … 23
2.5 Анализ результатов анкетирования … 25
ЗАКЛЮЧЕНИЕ … 28
СПИСОК ИСПОЛЬЗУЕМЫХ ИСТОЧНИКОВ … 30
ПРИЛОЖЕНИЕ А. Клинические проявления атопического дерматита … 33
ПРИЛОЖЕНИЕ Б. Схема ведения пищевого дневника у ребёнка 2-х лет … 35
ПРИЛОЖЕНИЕ В. Анкета … 37
ПРИЛОЖЕНИЕ Г. Памятки – рекомендации по организации ухода за ребенком в домашних условиях … 39
Введение
Термин «атопический дерматит» был предложен L. Hill M. и Sulzberger в 1935 году. Однако в официальную международную классификационную систему болезней атопический дерматит был введён лишь в 70- е годы 20-го века. В отечественной медицинской литературе термин «атопический дерматит» стал широко использоваться с конца 80-х годов, постоянно вытесняя другие названия данного заболевания.
По классификации И.М. Воронцова 1985 году атопический дерматит — это семейно-наследственное аллергическое реагирование на антигены, входящие в состав пищи или контактирующие со слизистыми оболочками (пыль, пыльца растений)
В международную классификационную систему болезней 10 – го пересмотра в 1992 году к атопическому дерматиту относятся такие хронические формы аллергического поражения кожи, как атопическая экзема, атопический нейродермит и почесуха Бенье (синоним – диффузный нейродермит).
В последние десятилетия аллергические заболевания становятся всё более распространёнными. Его распространенность среди детей в последние десятилетия в среднем увеличилась от 6 до 15%. Увеличения частоты перехода заболевания в тяжёлые и хронические формы, что приводит к существенному снижению качества жизни больного и всей его семьи, способствует формированию психосоматических нарушений.
Особенно значительно увеличился рост аллергических заболевания среди детей. По мнению большинства практикующих медиков, сегодня аллергией страдают до 15% детей до 5 лет и до 20% от 5 до 18 лет.
При анализе общей заболеваемости за период 2008—2011 год на территории Российской Федерации отмечается рост атопического дерматита: за 2008 год на 7,67%; за 2009 — 2,68%; за 2010 год отмечалась стабилизация заболеваемости и за 2011 год рост 12,9%. Развитие выраженных клинических проявлений атопического дерматита наблюдается у 60% детей на первом году жизни, у 90 % людей заболевание диагностируется в первые пять лет жизни.
Атопический дерматит — это проблема номер один во многих семьях, где растет маленький ребенок. Поражение кожи при этом заболевании доставляет малышу страдание, его состояние вызывает тревогу у родителей.
Предрасположенность к аллергии может неопределенно долго оставаться на уровне латентной атопии, не сопровождаясь клиническими проявлениями. Профилактические прививки, различные медикаменты со временем могут повысить сенсибилизацию организма ребенка и привести в дальнейшем к развитию атопического дерматита.
Примерно у 60% детей с возрастом это заболевание практически бесследно проходит.
У остальных же 40% оно переходит во «взрослую форму», давая толчок иногда развитию других аллергических заболеваний.
Так как атопический дерматит является проявлением внутренних нарушений иммунной системы, то впоследствии он часто сочетается с бронхиальной астмой, вазомоторным ринитом, конъюнктивитом, крапивницей.
Работа медицинской сестры, направленная на организации правильного ухода за больными детьми, проведение мероприятий по профилактике заболевания, является наиболее актуальной и заслуживает серьезного внимания.
Объект исследования – пациенты с атопическим дерматитом.
Предмет исследования – профессиональная деятельность медицинской сестры при уходе за детьми с атопическим дерматитом.
Цель исследования – выявить особенности работы медицинской сестры с детьми, страдающими аллергией.
Задачи:
- проанализировать медицинскую литературу по теме «Атопический дерматит»;
- выявить особенности работы медицинской сестры по организации сестринского ухода и питания у детей с заболеванием;
- разработать предложения по проведению профилактических мероприятий.
При проведении данной работы были использованы следующие методы:
- наблюдение;
- социологический;
- аналитический.
Фрагмент работы для ознакомления
1.1 Причины и предрасполагающие факторы
Атопический дерматит — мультифакториальное заболевание сложного патогенеза, основными симптомами которого являются поражения кожи и зуд. Заболевание имеет длительное, волнообразное, упорное течение, плохо поддается лечению.
Предрасположенность к нему передается по наследству. В семьях, где есть больные атопическим дерматитом, вероятность развития заболевания у потомства в 3-5 раз выше, чем среди здоровых семей.
…
1.2 Клинические проявления атопического дерматита
Обычно заболевание начинается на 2-4-м месяце жизни ребенка после перевода его на искусственное вскармливание.
Основные симптомы, которые проявляются у всех больных атопическим дерматитом:
…
1.3 Диагностика атопического дерматита
В 1980 году впервые были разработаны диагностические критерии атопического дерматита (Hanifin, Rajka). Согласно этим критериям, для диагностики атопического дерматита необходимо наличие как минимум 3 из 4 основных критериев и 3 из 23 дополнительных. В дальнейшем диагностические критерии неоднократно пересматривались.
…
1.4 Принципы наружного лечения атопического дерматита
Важным и обязательным этапом наружной терапии атопического дерматита является восстановление целостности рогового и водно-липидного слоев кожи с помощью увлажняющих и питательных средств.
В острый период при наличии экссудации используют красители (фукорцин, метиленовый синий), примочки, ежедневные влажные повязки с последующим наложением противовоспалительных средств.
…
1.5 Профилактическая работа медицинской сестры
Еще до рождения ребенка медицинская сестра детской поликлиники осуществляет профилактические мероприятия по профилактике аллергических заболеваний.
При проведении дородовых патронажей необходимо установить доверительные отношения с мамой и родственниками ребенка. Медицинская сестра выясняет неблагоприятные факторы, которые могут воздействовать на ребенка (стресс, вредные привычки), даёт советы по рациональному питанию беременной.
…
2.1 Медико-психологическая работа
При организации сестринского ухода и питания у детей с атопическим дерматитом необходима совместная деятельность медицинского персонала с детьми, родителями и близкими ребенка. Большое значение приобретает установление взаимоотношений с этими людьми. Необходимо, чтобы они понимали важность рекомендаций врача, выполняли их не только в стационаре, но и в домашних условиях.
…
2.2 Организация питания у детей с атопическим дерматитом
Невозможно достигнуть улучшения в состоянии здоровья у детей с атопическим дерматитом без строгого соблюдения гипоаллергенной диеты.
Таким детям, рекомендуется специальная технология приготовления блюд направленная, на исключение или сведение к минимуму воздействия аллергенных факторов.
…
2.3 Создание гипоаллергенного быта
Снижение воздействия неблагоприятных факторов внешней среды способствует улучшению состояния ребёнка и содействует снижению выраженности симптомов заболевания.
Установлено, что бытовые, пыльцевые и другие аллергены окружающей среды могут способствовать развитию обострений, а также хронизации атопического дерматита.
…
2.4 Уход за кожей ребенка с проявлениями атопического дерматита
Существуют общие правила ухода за кожей больных детей с атопическим дерматитом, зависящие от фазы болезни (острой, подострой и хронической). В основе этих правил лежит устранение сухости и восстановление поврежденного липидного слоя кожи, исключение воздействия раздражающих факторов. К таким факторам можно отнести:
…
2.5 Анализ результатов анкетирования
В ходе прохождения практики была разработана анкета для выявления наиболее часто встречающихся аллергенов и предрасположенности к атопическому дерматиту (См. Приложение В).
По результатам проведенного анкетирования были получены следующие данные.
…
ЗАКЛЮЧЕНИЕ
Атопический дерматит у детей первых лет жизни является скорее врожденным заболеванием, нежели приобретенным, поскольку определяющим в механизме его возникновения является наследственный фактор.
Предположительно, дети, заболевшие атопическим дерматитом на 1-м году жизни, имеют лучший прогноз заболевания. Тем не менее в целом, чем раньше дебют и чем тяжелее протекает заболевание, тем выше шанс его персистирующего течения, особенно в случаях сочетания с другой аллергической патологией.
…
Список литературы
- Альбанов В. Наружное лечение атопического дерматита //Медицинская газета от 31.01.2003г
- Галямова Ю.А., Чернышова М.П. Распространенность атопического дерматита среди детей российской федерации//Вопросы современной педиатрии. -2009.-№2.-С.122-123
- Грэхем – Браун Р. Практическая дерматология / Робин Грэхем – Браун, Джонни Бурк, Тим Канлифф: пер. с англ.: под.общ.ред.проф. Н.М.Шаровой. — М.: МЕДпресс – информ,2011. -360 с.
- Дерматовенерология,2008/ Под ред.А.А. Кубановой.- М.:ДЭКС- ПРЕСС,2008.-368с.(Клинические рекомендации/Российское общество дерматовенерологов).
- Запруднов А.М., Григорьев К.И. 4-е изд., перераб. и доп. Общий уход за детьми: учебное пособие.2013. -416с.
- Зудин Б.И., Кочергин Н.Г., Зудин А.Б Кожные и венерические болезни: учеб. для мед. училищ и колледжей // Б.И. Зудин, Н.Г. Кочергин, А.Б. Зудин. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2013. — 288 с
- Корягина Н.Ю. и др.//Под ред. Сопиной З.Е. Организация специализированного сестринского ухода: учебное пособие..2013-464с.
- Намазова – Баранова Л.С. Аллергия у детей: от теории к практике: — М.: союз педиатров России,2010 – 2011. — 668с.
- Общий уход за детьми: руководство к практическим занятиям и сестринской практике: учеб. пособие / А.М. Запруднов, К.И. Григорьев [Электронный ресурс]. — М.: ГЭОТАР-Медиа, 2015. — 512 с.: ил.- Режим доступа: https://www.studmedlib.ru/ru/index.html
- Организация сестринской деятельности: учебник / под ред. С. И. Двойникова [Электронный ресурс].- М.: ГЭОТАР-Медиа, 2014. — 528 с.- Режим доступа: https://www.studmedlib.ru/ru/index.html
- Организация специализированного сестринского ухода: учебное пособие. Корягина Н.Ю. и др. / Под ред. З.Е. Сопиной [Электронный ресурс].- М.:ГЭОТАР-Медиа, 2013. — 464 с.:ил.- Режим доступа: https://www.studmedlib.ru/ru/index.html
- Педиатрия. Рабочая тетрадь: учебное пособие / Тарасова И.В., Назирбекова И.Н., Стеганцева О.Н., Ушакова Ф.И. [Электронный ресурс] М.:ГЭОТАР-Медиа,2010. — 200 с.: ил.- Режим доступа: https://www.studmedlib.ru/ru/index.html
- Практическое руководство к предмету Основы сестринского дела : учеб. пос. Мухина С.А., Тарновская И.И. [Электронный ресурс] .- 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2014. — 512 с. : ил.- Режим доступа: https://www.studmedlib.ru/ru/index.html
- Ройтман Е.И, Сеченева Л.В, Студеникова С.В, Филянская О.Г, Чуваков Г.И Классификация детских болезней: Учебное пособие/Авт.-сост.: НовГу им. Ярослава Мудрого. — Великий Новгород.2004. -104с.
- Сергеев А.Ю., Караулов А.В., Кудрявцева Е.В. Новые подходы к профилактике атопического дерматита// Русский медицинский журнал. – 2003, Том 11, №1. – С. 3–6.
- Скрипкин Ю.К., Кубанова А. А., Акимов В. Г. «Кожные и венерические болезни» Москва «ГЭОТАР-Медиа» 2012. -538с
- Современная стратегия терапии атопического дерматита: программа действий педиатра. Согласительный документ Ассоциации детских аллергологов и иммунологов России. – Москва, 2004.
- Спринц А.М. Основы сестринского дела: учебник. 2009.-460 с.
- Сестринское дело в педиатрии: руководство / Качаровская Е.В., Лютикова О.К. [Электронный ресурс].- М.:ГЭОТАР-Медиа, 2013. — 128 с.- Режим доступа: https://www.studmedlib.ru/ru/index.html
- Хаитова М. Аллергология иммунология//Национальное руководство – М.: Гэотар–медиа, 2009. -С.436-456.
- Чеботарев В.В., Караков К. Г., Чеботарева Н. В., Одинец А. В. «Дерматовенерология» Москва «ГЭОТАР – Медиа 2012. -271 с.
Пожалуйста, внимательно изучайте содержание и фрагменты работы. Деньги за приобретённые готовые работы по причине несоответствия данной работы вашим требованиям или её уникальности не возвращаются.
* Категория работы носит оценочный характер в соответствии с качественными и количественными параметрами предоставляемого материала. Данный материал ни целиком, ни любая из его частей не является готовым научным трудом, выпускной квалификационной работой, научным докладом или иной работой, предусмотренной государственной системой научной аттестации или необходимой для прохождения промежуточной или итоговой аттестации. Данный материал представляет собой субъективный результат обработки, структурирования и форматирования собранной его автором информации и предназначен, прежде всего, для использования в качестве источника для самостоятельной подготовки работы указанной тематики.
Источник