Боль при атопическом дерматите

Название атопический дерматит произошло от греческих слов «atopos» — странный, чужеродный, и «derma» — кожа. Окончание «itis» указывает на воспалительную природу заболевания. Болезнь также иногда определяют как диффузный нейродермит, атопическую экзему, диатез.
Про атопический дерматит было известно с давних времен, но споры о происхождении этого заболевания ведутся до настоящего времени.
Факты об атопическом дерматите:

- В мире более 15% населения страдают атопическим дерматитом, и каждый год подтверждается стойкая тенденция к увеличению числа заболевших.
- Жители мегаполисов болеют намного чаще, чем деревенское население.
- Недуг поражает в равной мере представителей обоих полов.
- Практически всегда его диагностируют у младенцев и маленьких детей.
- На первом году жизни болезнь проявляется у 65% человек, еще у 25% — в последующие 4 года жизни.
Атопический дерматит – заболевание с весомой аллергической составляющей, поэтому оно носит все характеристики хронического. С возрастом проявления, как правило, полностью исчезают. Но иногда болезнь способна рецидивировать пожизненно, принося страдания и дискомфорт сильным зудом и заметными кожными проявлениями. Не передается от человека к человеку, не является заразной, но существенно затрудняет коммуникацию человека в обществе.
ПРИЧИНЫ
Главный фактор, влияющий на возможность заболеть атопическим дерматитом, – генетическая предрасположенность. На это указывает факт наличия болезни в кругу близких родственников. При наличии дерматита у обоих родителей ребенок с вероятностью 90% также будет страдать этим недугом. Если болен только один родитель – риск составляет свыше 55%. Чаще болезнь передается по материнской линии.
Основными причинами атопического дерматита являются неполадки в работе иммунной системы, проявляющиеся аллергическими реакциями организма на внешние аллергены. Кожные высыпания и зуд – характерные симптомы гиперреактивного ответа иммунной системы человека.
Нередко атопический дерматит проявляется на фоне нарушения функции пищеварительной системы. Кожные высыпания могут стать следствием дисбактериоза кишечника или дефицита выработки ферментов.
Проявлению заболевания способствует ряд факторов
Аллергия, чаще всего на пищевые продукты, бытовую химию, лекарства, пыльцу, пыль, шерсть животных.
Эндокринологические и гастроэнтерологические нарушения, вызывающие гормональный и ферментативный дисбаланс в организме.
Неблагоприятная экологическая обстановка, плохое качество воздуха, воды, повышенная влажность климата, работа на вредных производствах.
Сильный стресс, нарушения психоэмоционального состояния, повышенные умственные нагрузки.
Беременность, отягощенная инфекционными заболеваниями матери, сильным токсикозом, курением и употреблением спиртных напитков.
Чтобы понять причину, провоцирующую проявление недуга, нужно проследить, после чего возникают высыпания и покраснения кожи. Болезнь рецидивирует в моменты контакта с определенным аллергеном, а исключение его влияния вызывает ремиссию, длительность которой зависит от профилактики и соблюдения ряда индивидуальных условий.
КЛАССИФИКАЦИЯ
Не существует специфической классификации атопического дерматита. Его лишь условно разделяют по нескольким параметрам.

По провоцирующему фактору:
- Аллергический.
- Неаллергический.
В зависимости от возраста пациента:
- Младенческий – у малышей до 2 лет.
- Детский – у детей до 13 лет.
- Взрослый – у подростков и людей старше 13 лет.
По характеру кожных проявлений:
- Экссудативный – сначала появляются мелкие пузырьки, которые со временем лопаются и покрываются плотной корочкой.
- Эритематозно-сквамозный – наблюдается наличие крупного очага поражения, образовавшегося в результате слияния нескольких более мелких, с сильным шелушением, зудом и покраснением.
- Пруригоподобный – характеризуется формированием узелков на сгибах локтей и колен.
По тяжести протекания:
- Легкая форма заболевания – при атопическом дерматите отмечаются незначительные поражения кожи и слабый зуд с обострением 1-2 раза в год.
- Средняя форма – более обширные покраснения и сыпь, возникающие 4-5 раз в год, трудноизлечимые.
- Тяжелая – диффузные поражения кожи, вызывающие значительный дискомфорт и бессонницу, с редкими ремиссиями.
СИМПТОМЫ
Более 90% страдающих этим недугом – дети. Их нервная система и иммунитет находятся в стадии формирования, поэтому не могут дать адекватный ответ на провоцирующие факторы. Как правило, первые проявления атопического дерматита фиксируют в возрасте до 5 лет, чаще от болезни страдают дети грудничкового возраста.
Обычно проявления атопического дерматита усиливаются весной и осенью. Обострения сопровождаются появлением сыпи и пузырьков, нестерпимым упорным зудом, усиливающимся в темное время суток.
У детей атопический дерматит имеет определенные особенности в клинической картине.
Проявления болезни у детей:
Младенческая стадия. До 2 лет заболевание проявляется покраснением и мокнущей сыпью на коже с последующим образованием корочек и отеков. Наиболее часто поражается кожа лица, локтевых сгибов и колен, волосистой части головы, ягодиц, иногда сыпь распространяется по всему телу.
Детская стадия. С 2 до 13 лет высыпания локализуются, как правило, на шее, кистях рук, за ушами и в коленно-локтевых сгибах. Сопровождаются сильным зудом и расчесами, отеками, утолщением кожи и ее рисунка, возникновением папул, трещин, бляшек и эрозий. Формируется «атопическое лицо» с тусклой кожей, усиленной пигментацией век, отеком, вызывающим появление дополнительной складки нижнего века.
Подростковая стадия. Обычно после 13 лет симптомы атопического дерматита несколько стихают, проявляясь редкими рецидивами. В эти моменты поражение охватывает значительные участки кожи, особенно в области груди, спины, шеи, лица, запястий, локтевых сгибов. При ремиссии наблюдается общая сухость кожи, следы расчесов, трещины на кистях и стопах.
 Случаи полного выздоровления очень редки. Как правило, болезнь носит хроническую форму и преследует человека всю жизнь. У взрослых атопический дерматит имеет несколько иное течение и проявляется, чаще всего, шелушащимися бляшками, покрытыми корками, имеющими разлитой характер без четких границ локализации. При отсутствии адекватного лечения кожные высыпания могут покрывать всю верхнюю часть тела, образуя обширные очаги поражения. При переходе в хроническое течение атопический дерматит может проявляться такими характерными признаками, как «зимняя стопа» (гиперемия подошв), синдром Моргана (формированием складки на нижнем веке) и выпадение волос на затылке.
Случаи полного выздоровления очень редки. Как правило, болезнь носит хроническую форму и преследует человека всю жизнь. У взрослых атопический дерматит имеет несколько иное течение и проявляется, чаще всего, шелушащимися бляшками, покрытыми корками, имеющими разлитой характер без четких границ локализации. При отсутствии адекватного лечения кожные высыпания могут покрывать всю верхнюю часть тела, образуя обширные очаги поражения. При переходе в хроническое течение атопический дерматит может проявляться такими характерными признаками, как «зимняя стопа» (гиперемия подошв), синдром Моргана (формированием складки на нижнем веке) и выпадение волос на затылке.
ДИАГНОСТИКА
Прежде всего, диагноз ставят на основе результатов, полученных после осмотра пациента, а также данных анамнеза. Клиническая картина атопического дерматита во многом схожа с другими заболеваниями кожи (себорейный дерматит, ихтиоз, чесотка, контактный дерматит и бактериальная экзема), поэтому очень важно провести грамотное обследование и установить точный диагноз.
Критерии диагностики основываются на выявлении обязательных и дополнительных симптомов заболевания. Атопический дерматит считается подтвержденным, если диагностируются хотя бы 3 любых обязательных симптома и не менее 3 дополнительных.
Обязательные симптомы атопического дерматита:
- Выраженный зуд.
- Поражения кожи с локализацией согласно возрасту пациента.
- Хроническое течение с рецидивами.
- Доказанный аллергический фактор.
Второстепенные симптомы атопического дерматита:
- Начало заболевания в возрасте до 2 лет.
- Подтвержденные случаи атопических заболеваний у близких родственников.
- Обнаружение специфических антител в организме больного.
- Ксеродермия – сухость, шероховатость, чешуйчатость кожи.
- Складки по передней поверхности шеи, на коже ладоней и стоп.
- Гиперпигментация и наличие дополнительных складок в зоне век.
- Усиление зуда при потении.
- Фолликулярный гиперкератоз с утолщением кожи.
- Прослеживаемая сезонность и аллергическая обусловленность возникновения рецидивов.
Диагностика также включает в себя лабораторные и инструментальные методы обследования – общий и биохимический анализы крови и мочи, выявление IgE-антител в сыворотке крови, кожные аллергопробы, анализ кала.
Определяющее значение в течении атопического дерматита и эффективности назначенного лечения играет его ранняя диагностика.
ЛЕЧЕНИЕ
Терапия должна носить комплексный характер. Основные цели – облегчение симптомов, предупреждение рецидивов болезни, а также восстановление кожи. Для лечения атопического дерматита применяют ряд лекарственных препаратов. Определяющее значение имеет соблюдение общих рекомендаций, которые заключаются в соблюдении диеты, а также изменении образа жизни.
Медикаментозное лечение атопического дерматита:
- Антигистамины – для снятия зуда и отека.
- Энтеросорбенты – для очищения ЖКТ от токсинов.
- Гормональные наружные препараты – мази и кремы.
- Антисептики – для профилактики возникновения инфекции.
- Противомикробные препараты – для лечения присоединившейся инфекции.
- Антибиотики – при тяжелом течении инфекции.
- Успокоительные и седативные препараты.
Важно помнить, что длительная гормональная терапия крайне нежелательна, хотя и приносит быстрый эффект. Глюкокортикостероиды нарушают работу эндокринной системы, в частности, коры надпочечников, и оказывают токсичное влияние на организм человека, поэтому подбор данной группы лекарственных средств должен быть тщательным и взвешенным.
При необходимости проводится лечение дисбактериоза кишечника и ферментной недостаточности. Методика терапии может включать физиотерапевтические мероприятия, воздействие на активные точки и гомеопатию.
Общие рекомендации для пациентов:

- Исключение контакта с выявленным аллергеном.
- Соблюдение индивидуальной гипоаллергенной диеты.
- Очищение и увлажнение воздуха в помещении.
- Постоянное увлажнение кожи кремами и лосьонами.
- Купание со специальными средствами без агрессивной химии.
- Стирка вещей гипоаллергенными порошками и тщательное полоскание.
- При работе с бытовой химией обязательное использование резиновых перчаток.
- Ношение нательного белья из натуральных тканей.
- Избегание экстремально низких или высоких температур.
- Отказ от посещения бассейна, сауны, бани.
Независимо от результатов аллергопроб, больному назначается гипоаллергенная диета, которая полностью исключает употребление жирной, пряной пищи, рыбы, меда, цитрусовых, шоколада и кофе. Если атопический дерматит выявлен у грудничка, который находится на искусственном вскармливании, то смесь заменяют гипоаллергенной. При естественном вскармливании грудным молоком строгой диеты придерживается кормящая мать.
Лечить заболевание необходимо как можно раньше. Для больных атопическим дерматитом крайне важна психологическая помощь специалистов и забота со стороны членов семьи.
ОСЛОЖНЕНИЯ
Основные осложнения атопического дерматита связаны с состоянием кожи пациента. Сильный зуд заставляет человека, особенно ребенка, расчесывать пораженную кожу, что чревато присоединением вирусной, бактериальной или грибковой инфекции. Иногда через пораженную кожу в организм проникают более серьезные инфекции – папиломавирус и контагиозный моллюск.
Тяжелые формы атопического дерматита могут провоцировать нарушение функции коры надпочечников, что влечет за собой снижение артериального давления, потерю веса, чрезмерную утомляемость.
Изредка атопический дерматит осложняется хроническим конъюнктивитом. Запущенное течение болезни, сопряженное с сохранением контакта с аллергеном, может привести к бронхиальной астме.
Одним из самых опасных осложнений дерматита этой формы является «атопический марш». В этом случае к типичным кожным проявлениям болезни присоединяется астма или аллергический ринит. Таких больных срочно госпитализируют в стационар.
ПРОФИЛАКТИКА
Не существует специфической профилактики атопического дерматита ввиду генетической природы его возникновения, поскольку невозможно разгадать процесс его формирования и повлиять на него. Считается, что первичная профилактика может заключаться только в создании благоприятных условий для течения беременности и исключении влияния табачного дыма, алкоголя и вредных химических веществ.
Некоторые исследования косвенно подтверждают, что кормление малыша грудным молоком способно значительно отсрочить проявление симптомов атопического дерматита у потенциально расположенных к заболеванию детей более чем на 4 года. Кроме того, осторожность при введении прикорма и правильное купание младенца с использованием специальных средств значительно снижает риск развития кожных проявлений.
Вторичная профилактика заключается в продлении периода ремиссии у страдающего недугом человека. Для снижения вероятности обострения атопического дерматита необходимо соблюдение целого ряда условий, направленных, в первую очередь, на создание гипоаллергенной среды и устранение контакта с провоцирующими факторами.
Рекомендации по профилактике вторичного дерматита:

- Исключение аллергенов из пищи, бытовой химии, избегание контактов с домашними животными.
- Прием антигистаминов, предупреждающих внезапные реакции на старые и новые аллергены.
- Отказ от подушек и одеял из натуральных материалов в пользу синтетических.
- Избегание перегревов и переохлаждений, поддержание в помещении нормальной температуры и влажности воздуха.
- Гигиена помещений – уничтожение пыли, плесени, вредных насекомых и мест их скопления.
- Ношение хлопчатобумажной одежды в непосредственном контакте с кожей.
- Купание со слабощелочными или нейтральными моющими средствами без красителей, отдушек и парабенов, без использования искусственных мочалок.
- Обязательное увлажнение и смягчение кожи гипоаллергенными кремами и лосьонами без спирта.
- Запрет на использование фито-средств и продуктов пчеловодства.
- Избегание стрессов и сильных эмоциональных переживаний, а также чрезмерных физических нагрузок с повышенным потоотделением.
- Больному атопическим дерматитом категорически противопоказано загорать и курить.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
Атопический дерматит не поддается полному излечению: проявившись однажды, он становится хроническим. Болезнь характеризуется волнообразным течением с периодическими обострениями и ремиссиями. Примерно в 50-60% случаев ее проявления полностью исчезают с возрастом. При правильном и своевременном лечении атопический дерматит проходит к возрасту 17 лет. У остальных пациентов симптомы присутствуют постоянно или периодически возникают в течение всей жизни.
Исследования подтверждают, что, чем раньше недуг обнаруживается и чем тяжелее его течение, тем больше вероятность персистирующего характера болезни. Однако корректная терапия и постоянное следование рекомендациям врача позволяют контролировать течение болезни, максимально продлевать периоды ремиссии и значительно облегчать состояние человека в период обострения.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Полезная статья
Аллергия
Аллергия или гиперчувствительность — это повышенная реактивность иммунной системы в ответ на повторный контакт с раздражителем (аллергеном), в качестве которого…
Источник
Атопический дерматит (АД) – хроническое рецидивирующее заболевание кожи, проявляющееся интенсивным зудом, высыпаниями в сочетании другими многочисленными признаками атопии (необычностью) – атопический ринит, бронхиальная астма, мигрень, гастродуоденит и др.
Атопический дерматит — симптомы
АД в мире страдают 5-15 % детей и 2-10 % взрослых, впервые выявленный в детстве АД продолжается у 45- 60 % взрослых пациентов. АД отличается хроническим рецидивирующим течением с возрастной динамикой клинических проявлений. По проявлениям заболевание возможно разделить на три периода.
- В младенческом возрасте (до 1.5-2 лет) заболевание носит острый характер, преобладают явления покраснения, отечности, мокнутия и коркообра
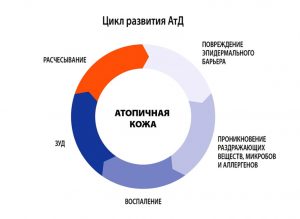 зования.
зования. - В период от 2 лет до полового созревания болезнь носит характер хронического воспаления, на коже на первый план выступают явления гиперемии (эритемы) и шелушения, признаки вегетососудистой дистонии. Кожа в очагах поражения гиперпигментирована, из-за сильного зуда появляются множественные расчесы.
- У детей старшего возраста и взрослых преобладают явления инфильтрации (уплотнения) на фоне гиперемии застойного характера. На коже могут появляться зудящие высыпания, имеющие цвет нормальной кожи, которые сливаются в очаги сплошной папулезной инфильтрации. Обычно к 50 годам заболевание самостоятельно регрессирует.
Атопический дерматит – многофакторное заболевание, характеризующееся аномальным иммунным ответом на аллергены природного происхождения, наследственной предрасположенностью к заболеванию, хроническим рецидивирующим течением. Большое внимание уделяется различным факторам, запускающим процесс в коже и длительно поддерживающим хроническое течение заболевания. К таким факторам относятся бактериальные, вирусные, грибковые, паразитарные и кишечные инфекции, продукты питания и химические вещества (добавки к пище, лекарства), клещи из домашней пыли.
Атопический дерматит и хеликобактер пилори
В последние годы доказана связь атопического дерматита с болезнями органов пищеварения. Установлено, что большинство больных, страдающих АД, имеют хронический гастрит, гастродуоденит, синдром раздраженного кишечника с запорами, заболевания печени и желчного пузыря, нарушение микрофлоры кишечника и др. Нередко существование этих сопутствующих болезней является пусковым фактором атопического дерматита, как у детей, так и у взрослых.
 Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Эрадикация хеликобактера приводит к разрешению заболевания почти у трети больных АД, к улучшению течения АД у остальных пациентов, и самое главное, удлинению периода ремиссии заболевания АД и перехода непрерывного течения заболевания к рецидивирующему.
Обязательным условием профилактики АД у больных хроническим гастритом, ассоциированным с НР, учитывая оральный путь инфицирования, является обследование на хеликобактериоз контактных лиц в семье и вне ее!
Защитная роль кишечника
Здоровье невозможно без нормального функционирования кишечника, которому принадлежит большая роль в детоксикации и иммунологических процессах, которые протекают в организме человека. Слизистая кишечника представляет собой место контакта организма с окружающей средой. Для сравнения: поверхность кожи составляет около 2 квадратных метров, площадь же слизистой оболочки желудочно-кишечного тракта – около 400 квадратных метров. Поэтому слизистую кишечника считают самой большой частью защитной системы организма.
Для надежной защиты от внешнего вмешательства в пищеварительном тракте важнейшим оказался микробиологический барьер.
- Защитная микрофлора кишечника наиболее многочисленная (95%) и представлена в основном бифидобактериями, лактобактериями и кишечной палочкой. Эти микроорганизмы выделяют молочную и уксусную кислоты и другие вещества, которые обладают антимикробным действием и препятствуют проникновению и закреплению на слизистой кишечника вредных микроорганизмов, которые не свойственны человеку. Они стимулируют иммунную систему организма человека, являются сорбентами, которые способны накапливать значительное количество тяжелых металлов и других токсических веществ.
- Сапрофитная микрофлора кишечника представлена стафилококками, энтерококками и другими микроорганизмами, основная роль которых — утилизация конечных продуктов обмена организма человека.
- Оппортунистическая микрофлора представлена различными микроорганизмами (стрептококки, золотистый стафилококк, грамотрицательные энтерококки, грибы рода кандид и др.), которые при определенных условиях вызывают патологический процесс.
Для человеческого организма исключительно важно поддержание требуемого состава и количества кишечных бактерий. Оптимальные условия могут быть нарушены вследствие неправильного питания, возбудителями диареи (бактерии и паразиты), дополнительными отрицательными факторами могут быть токсические вещества, поступающие из окружающей среды, например, тяжелые вещества – кадмий, свинец, ртуть, а также путешествия в другие страны с иными микроорганизмами. Отрицательным действием на флору обладают многие лекарственные средства и методы лечения, непереносимость продуктов питания, вредно одностороннее и несбалансированное питание, недостаточность пищеварительных ферментов.
Атопический дерматит и дисбактериоз
Многие кожные болезни, и в том числе Атопический дерматит, сопровождаются дисбактериозом, и при этом считается, что отягощающим фактором при АД является недостаточное количество лактобактерий. Именно лактобактерии в значительной степени снижают всасывание аллергенов в кишечнике и стимулируют образование иммуноглобулинов класса А, которые, особенно в раннем возрасте, являются основными антителами против пищевых аллергенов.
В настоящее время считают, что возникновение кожных заболеваний в определенной мере связано с нарушением микроэкологического баланса кишечника. У 80-95% больных атопическим дерматитом отмечается дисбактериоз кишечника, при этом наряду с дефицитом лактобактерий и бифидобактерий наблюдается избыточный рост золотистого стафилококка, кишечной палочки с измененными свойствами, грибов роста кандид, выделяющих токсины.
Эти нарушения требуют санации кишечника от вредных бактерий, проведения детоксикационной терапии (энтеросорбции) и создания условий для развития собственной микрофлоры пациента, регуляции работы кишечника (борьба с запорами). Энтеросорбция – неинвазивный метод детоксикации и направлена она на выведение из организма различных эндогенных и экзогенных аллергенов, токсинов, условно-патогенных микроорганизмов и продуктов их жизнедеятельности. Одним из самых эффективных сорбентов являются природные органические на основе пищевых волокон, таких как лигнин, который не усваивается в пищеварительной системе и обладает высокой сорбционной активностью.
Новое направление лечения АД представляет собой применение пребиотиков (лактулоза), полученных из естественных источников и выступающих в качестве питательной среды для развития своей собственной нормальной флоры кишечника. Сочетание сорбента и пребиотика представлено в препарате Лактофильтрум, который производится из компонентов природного происхождения в таблетированной форме, прост в употреблении — по 2 таблетки 3 раза в день в течение 3-4 недель.
В клинической практике выявлена корреляция между степенью выраженности дисбактериоза и проявлений АД. Кроме прямого влияния дисбактериоза на сенсибилизацию организма при АД, в настоящее время доказано опосредованное влияние на состав аутомикрофлоры кожи у больного АД.
Образование токсических веществ в кишечнике в дальнейшем действует не только на иммунную систему, но и нарушает детоксикационную функцию печени, образование и выделение желчи из печени, желчевыводящих путей и желчного пузыря.
Атопический дерматит и желчный пузырь
При обследовании больных, страдающих атопическим дерматитом, в 60% случаев определяется дискинезия желчевыводящих путей, у взрослых по гипотоническому типу, т.е. желчный пузырь плохо сокращается, и не выводятся токсические вещества из организма.
У 31% пациентов в желчном пузыре определяется густая желчь, с хлопьями или мягкими конкрементами (сладж желчи), что свидетельствует о нарушении качественного состава желчи, продуцируемой печенью. Таким образом, нарушается еще одна функция органов пищеварения, осуществляющая детоксикационную функцию организма.
При этом в комплекс лечения больных АД добавляются желчегонные препараты (желчегонные сборы трав, Хофитол, Гепабене, настой шиповника или Холосас, Холит и др.), а также назначаются препараты, улучшающие функцию печени и качество желчи, продуцируемой печенью (Урсофальк, Урсосан, Уролесан), препараты расторопши, гептрал, гепатосан и др., проводятся гуманные тюбажи желчного пузыря (с растительными маслами, медом, минеральной водой).
Клинический опыт показывает, что улучшение состояния микрофлоры кишечника, регуляция работы кишечника без запоров и улучшение работы печени и желчевыводящей системы и желчного пузыря способствует более эффективному лечению больных с атопическим дерматитом.
Питание при атопическом дерматите
Несколько слов о питании у больных АД. Питание для больных АД во многих случаях не играет настолько большой роли, как часто полагают. Существует огромное количество продуктов питания, для которых выявлена взаимосвязь с АД, но в конечном счете реальным фактором является только индивидуальная чувствительность. Существует целый спектр потенциально опасных продуктов, и каждый пациент должен составить индивидуальный рацион питания. Пациентам с АД необходимо соблюдать полноценное питание, избегать строгих диет, особенно в детском возрасте.
Продукты питания, которые могут оказывать негативное воздействие на Атопический дерматит:
- Острые, копченые продукты,
- пряности,
- алкоголь,
- овощи (перец, редис, квашеная капуста, сельдерей, помидоры),
- орехи,
- сладости (мед, сахар, сушеные фрукты, шоколад),
- крепкие мясные бульоны,
- маринады,
- кофе, какао,
- яйца, молоко,
- рыба,
- пищевые добавки, консерванты, пищевые красители.
Пациент и сам должен активно участвовать в процессе оздоровления своего организма. Особенно следует обратить внимание на такие важные мероприятия как:
- полноценное питание,
- отказ от сахара,
- употребление в пищу пищевых волокон (отруби, пектины, сложные углеводы),
- употребление кисломолочных продуктов, заквашенных лактобактериями, или препараты с лактобактериями,
- отказ от свинины.
Атопический дерматит — фитотерапия
Важное место в лечении и профилактике обострений играет фитодиетология. Она включает использование соков из клюквы, черной смородины, красной и черноплодной рябины, свекольный, сливовый, яблочный, черничный, тыквенный, капустный соки.
Лечение Атопического дерматита травяными сборами
Несколько прописей травяных сборов, применяемых при АД.
- Сбор 1. Трава череды 10.0, листья подорожника 10.0, листья крапивы 10.0, трава полыни 5.0, трава тысячелистника 5.0, трава зверобоя 15.0, трава хвоща 10.0, листья толокнянки 20.0. Смешать, приготовить настой из 1 чайной/столовой ложки (в зависимости от возраста). Принимать по 1/3 стакана 3 раза в день до еды, прием 1-2 месяца.
- Сбор 2. Трава трехцветной фиалки 20.0, корень девясила 10.0, трава зверобоя 15.0, трава хвоща 10.0, шишки хмеля 10.0, трава душицы 10.0, цветки ромашки 15.0, трава мяты перечной 5.0. Смешать. Доза и способ приготовления настоя. Принимать по 1/3 стакана 3 раза в день после еды в течение 1-2 месяцев.
- Атопический дерматит с сопутствующими запорами. К 1и 2 настою добавить слабительный сбор, настой плодов фенхеля (5.0:200.0), настой листьев подорожника (10.0:200.0), настой плодов тмина (5.09:200.0) или препараты лактулозы (Дюфалак, Нормаза, лактусан)
- Атопический дерматит при длительном течении процесса, особенно в зимне-весеннем периоде. Используются растительные лекарственные препараты с витаминными свойствами. Это настой листьев крапивы (15.0:200.), плодов шиповника (10.0:200.0), листьев черной смородины и ее плодов.
- Атопический дерматит с выраженными мокнутиями, отечностью и инфильтраций кожных покровов. Полезны настои плодов можжевельника (5.0:200.0), листьев почечного чая (3.5:200.0), травы хвоща полевого (10.0:200.0), мочегонного сбора.
- В целях улучшения показателей неспецифического иммунитета применяют настой цветков черной бузины (5.0:200.0), настой корня солодки (10.0:200.0), экстракт элеутерококка или настойку аралии по 2-3 капли (в зависимости от возраста ребенка) утром и вечером в течение 2 недель.
- Сбор для нормализации углеводного обмена. Настой листьев крапивы (10.0:200.0), отвар корня одуванчика (10.0:200.), настой листьев черники (10.0:200.0), отвар корня лопуха (5.0:200.0). Эти настои обладают противовоспалительным, противозудным свойством, оказывают нормализующее действие на желчевыводящие пути и поджелудочную железу.
Местное лечение Атопического дерматита
Для регенерации кожи используется и наружная терапия, принципом которой является: «влажное наносится на влажное». Рекомендуется использовать проницаемые воздухом влажные повязки. Компрессы накладываются трижды в день, каждая процедура продолжается 1 час. В качестве используемых средств используется черный и зеленый чай, ромашковый чай.
Примеры повязок на мокнущие поверхности:
- Повязка с настоем коры дуба: 2 столовые ложки дубовой коры разводятся в 500 мл воды и кипятятся в течение 15 минут, после чего настой процеживают, остужают, в него опускают ткань для компресса и неплотно накладывают на больное место. Достаточно применять такие компрессы 3-4 дня, но ежедневно нужно готовить свежий отвар.
- С этой же целью можно использовать отвар лапчатки (15г:200.0), настой травы зверобоя или тысячелистника (15г:200.0).
- Компресс из трехцветных фиалок: 2 чайные ложки сухих фиалок настаивают в чашке кипятка, получившийся настой сливают, остужают и используют для компрессов на пораженные места.
- Очень широко используются растворы соли, например ванны с солями Мертвого моря. При правильном комплексном лечении мучительный зуд исчезает быстро, но если он сохраняется, то втирание разведенного яблочного уксуса может в значительной степени облегчить зуд.
- После прекращения мокнутий применяются мази, кремы. Пример мази следующего состава: сок подорожника 15 мл, настойка ландыша 5 мл, настойка валерианы 5 мл, настойка календулы 5 мл, димедрол 1 г, паста цинковая 79 г. Смешать. Наносить на пораженные участки 2-3 раза в день тонким слоем после удаления ранее нанесенной мази растительным маслом.
Для очистки кожи не использовать мыло! Можно использовать масляно-молочную ванну: 1 столовая ложка оливкового масла и 200 мл молока добавляются в ванну.
Следует придерживаться правила: каждые 3-4 дня препараты наружной терапии следует менять между собой для предупреждения развития побочных эффектов.
Здоровья вам, дорогие читатели! Если остались или возникли вопросы, задавайте.
Источник

