Цетиризин при атопическом дерматите
О.Г. Елисютина, Е.С. Феденко, ГНЦ «Институт иммунологии ФМБА России»;
Российский Аллергологический Журнал № 5–2007, стр. 59–62
Цель. Оценить клиническую эффективность препарата цетиризина дигидрохлорида (Цетрин® «Dr. Reddys Laboratories Ltd.») в комплексной терапии больных атопическим дерматитом (АтД).
Материалы и методы. Под наблюдением находилось 54 больных АтД в возрасте от 18 до 38 лет. Больные АтД были разделены на 3 группы: 1-я группа (n=12) – с тяжелым течением заболевания, 2-я группа (n=34) – со средней степенью тяжести АтД и 3-я группа с легким течением АтД (n=8). Больные принимали препарат по 1 таблетке (10 мг) 1 раз в день независимо от степени выраженности клинических симптомов на момент приема на фоне наружной терапии глюкокортикостероидами, увлажняющими средствами, а также терапии сопутствующих заболеваний. Длительность курса лечения цетиризином составляла 14 дней.
Результаты. На фоне проведенной терапии отмечено достоверное уменьшение индекса SCORAD во всех исследуемых группах. Также отмечено уменьшение индекса кожного зуда и индекса респираторных симптомов. Цетиризин является эффективным антигистаминным средством в комплексном лечении больных АтД.
Введение
Как известно, АтД – аллергическое заболевание кожи, возникающее, как правило, в раннем детском возрасте у лиц с наследственной предрасположенностью к атопическим заболеваниям, имеющее хроническое рецидивирующее течение, возрастные особенности локализации и морфологии очагов воспаления, характеризующееся кожным зудом и обусловленное гиперчувствительностью как к аллергенам, так и к неспецифическим раздражителям. Также АтД сопровождается нарушением сна в той или иной степени, нарушением общего состояния, развитием невротических симптомов, снижением или утратой трудоспособности, социальной дезадаптацией, что в значительной степени влияет на качество жизни [1]. Основным симптомом АтД является кожный зуд. В настоящее время механизм возникновения ощущения кожного зуда остается недостаточно изученным. Важным является тот факт, что нервные окончания, воспринимающие зуд, содержат рецепторы, чувствительные к агентам, вызывающим зуд, например, к гистамину, который является важнейшим посредником аллергического процесса, в том числе при АтД [2]. В процессе аллергического воспаления гистамин высвобождается из тучных клеток и достигает высоких тканевых концентраций. В коже больных АтД содержание гистамина повышено, вместе с тем снижена кожная чувствительность в ответ на аппликацию или внутрикожное введение гистамина. Возможно, при АтД снижена плотность и аффинность Н1-рецепторов или происходит повышенный распад гистамина в коже [3]. Некоторые авторы приписывают именно этим особенностям низкую эффективность некоторых Н1-антигистаминных лекарственных средств (ЛС) у больных АтД. На практике же применение антигистаминных ЛС при АтД клинически оправдано, во-первых, многолетним опытом их успешного применения и, во-вторых, отсутствием альтернативных противозудных средств [3, 4]. Их действие при АтД заключается в конкурентном ингибировании H1 рецепторов, нормализации сосудистого тонуса в коже. Уменьшение периферического сосудистого сопротивления и увеличивающаяся перфузия через пораженные ткани способствуют нормализации метаболических процессов. Таким образом, антигистаминные препараты модифицируют клинический эффект, наблюдаемый в ранней фазе аллергического воспаления [5].
Обоснованием применения антигистаминных ЛС при АтД являются следующие положения:
- участие гистамина в механизме зуда наряду с другими медиаторами;
- наличие сопутствующих респираторных проявлений аллергии, а также профилактика их развития;
- нарушение сна и потребность в седации (Н1 антигистаминные ЛС с седативным эффектом);
Цетиризин является карбоксилированным метаболитом гидроксизина. Данный препарат обладает следующими свойствами:
- высоким сродством к Н1 рецепторам;
- низким уровнем метаболизма;
- наличием дополнительного, возможно, независимого от действия на Н1 рецепторы противоаллергического эффекта;
Это вещество в малой степени связывается с серотониновыми, допаминовыми и адренорецепторами. Цетиризин почти не проникает через гематоэнцефалический барьер. Данные свойства препарата позволяют назначать его больным, для которых даже незначительное угнетение активности ЦНС нежелательно. 70% цетиризина элиминируется почками в неизмененном виде в течение 72 ч. Период полувыведения препарата составляет 10 ч у взрослых и 7 ч у детей, при хронической почечной недостаточности он может увеличиваться до 17 ч. Длительный период выведения позволяет назначать препарат 1 раз в сутки, что позволяет достигнуть комплаентности больного. Цетиризин не ингибирует систему цитохрома Р450. Цетиризин блокирует кожный ответ на фактор, активирующий тромбоциты, важный медиатор хемотаксиса в поздней фазе иммунного ответа и снижает гистохимическое образование морфологического элемента [6].
Цель настоящего исследования заключалась в оценке клинической эффективности и безопасности препарата цетиризина дигидрохлорида на примере Цетрина® (Dr. Reddys Laboratories Ltd.) у больных АтД.
Настоящее исследование проведено на базе отделения аллергии и иммунопатологии кожи ГНЦ «Институт иммунологии ФМБА России».
Материалы и методы
В исследование включено 54 больных АтД в возрасте от 18 до 38 лет. Длительность течения АтД составляла от 2 до 32 лет.
Критерии включения пациентов с АтД в исследование:
- Установленный диагноз АтД в соответствии с критериями Hanifin, Rajka [7]. Тяжесть течения оценивалась в баллах с определением индекса SCORAD (Severity scoring of atopic dermatitis) [8] до и после окончания курса лечения. При величине индекса SCORAD от 0 до 20 течение АтД рассматривалось как легкое, от 20 до 40 баллов – как среднетяжелое, более 40 баллов – как тяжелое;
- Возраст больных от 18 до 50 лет;
- Отсутствие противопоказаний к приему препарата внутрь в соответствии с инструкцией по применению препарата;
- Исключение применения других антигистаминных препаратов в течение периода исследования;
Больные АтД были разделены на 3 группы: 1-я группа (n=12) с тяжелым течением заболевания, 2 -я группа (n=34) со средней степенью тяжести АтД и 3-я группа с легким течением АтД (n=8). Среднее значение индекса SCORAD в 1-й группе до лечения составило 45,5 баллов, во 2-й группе – 34,2, в 3-й группе – 18,9. Отдельно проводилась оценка состояния пациентов по симптому кожного зуда, а также по индексу тяжести респираторных симптомов аллергии. Выраженность этих симптомов оценивалась в баллах от 0 до 3 по следующей шкале: 0 – симптомы отсутствуют, 1 – симптомы выражены слабо, 2 – симптомы выражены умеренно, 3 – симптомы выражены сильно.
Всем больным с АтД было проведено общеклиническое обследование, направленное на выявление сопутствующей патологии и аллергологическое обследование с целью исключения или подтверждения атопии, которое включало в себя определение общего IgE в сыворотке крови, кожные тесты, а также лабораторное определение аллерген-специфических IgE к ингаляционным аллергенам (по показаниям). У 46 больных с АтД были выявлены сопутствующие респираторные проявления атопии – атопическая бронхиальная астма – у 8 больных; аллергический риноконъюнктивит – у 38 больных. У всех пациентов была выявлена сенсибилизация к различным группам аллергенов.
Длительность курса лечения цетиризином составляла 14 дней. Больные принимали препарат по 1 таблетке (10 мг) 1 раз в день независимо от степени выраженности клинических симптомов на момент приема.
Все больные АтД также получали местную базисную терапию: наружные ГКС, увлажняющие средства, а также симптоматическую терапию по поводу выявленной сопутствующей патологии.
Пациенты были инструктированы по алгоритму применения препарата и необходимости проведения самостоятельной оценки самочувствия. За период исследования учитывались симптомы и жалобы пациента до начала лечения, на 7-й день лечения и на 14-й день лечения. Каждый пациент регистрировал динамику симптомов своего заболевания в дневнике самонаблюдения. Врач-исследователь детально оценивал выраженность клинических симптомов и нежелательные явления, определяя их возможную связь с приемом цетиризина.
Всем больным в процессе исследования проводились контрольные анализы крови и другие методы диагностики при необходимости.
Данные фиксировались в амбулаторной или стационарной карте больного. Субъективная оценка состояния сопоставлялась с объективной оценкой врача-исследователя.
Результаты исследования обработаны и сравнены статистически с использованием методов параметрической статистики: проводилось вычисление t критерия Стьюдента для зависимых групп и методов непараметрической статистики – критерий Вилкококсона для парных сравнений с использованием пакета прикладных программ «Statistica 6,0». Различия считались достоверными при р<0,05.
Результаты и обсуждение
Все 54 больных, включенных в исследование, получили полный курс лечения в течение 14 дней. Больные, применявшие цетиризин, отметили значительное уменьшение зуда кожи и воспалительных явлений: на 7-й день лечения значительно уменьшился кожный зуд и количество высыпаний на коже у 36 больных (66,7 от степени тяжести течения АтД, улучшился сон по сравнению с исходным состоянием. На 14-й день лечения положительный эффект отмечен у большинства больных. На рис. 1 и 2 представлена динамика средних значений индекса симптома кожного зуда и индекса SCORAD. Как видно среднее значение индекса SCORAD у больных с тяжелым течением АтД исходно составляло 45,5 баллов, уже через 7 дней лечения его значение снизилось до 36,6 баллов, а через 14 дней зафиксировано уменьшение среднего значения данного индекса до 22,1 баллов. В группе 2 исходное значение индекса SCORAD –34,2, через 7 дней – 26,5, через 14 дней – 17,1. В группе 3 среднее значение индекса SCORAD до лечения составляло 18,9, через 7 дней – 16,4, через 14 дней – 14 баллов.
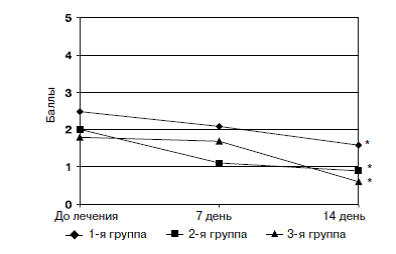
Рис. 1. Динамика тяжести симптомов кожного зуда у больных АтД при применении цетиризина
* различия достоверны по сравнению с оценкой до начала лечения (p<0,05)
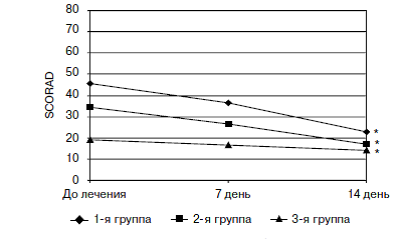
Рис. 2. Динамика индекса SCORAD у больных АтД при применении цетиризина
* различия достоверны по сравнению с оценкой до начала лечения (p<0,05)
При оценке динамики индекса кожного зуда у больных с тяжелым течением АтД (1-я группа) среднее значение данного индекса до включения в схему лечения цетиризина составляло 2,5 баллов, уже через 7 дней отмечено его уменьшение до 2,1 балла, а через 14 дней среднее значение данного показателя уменьшилось и составило 1,6 балла. У больных со средней степенью тяжести АтД (2-я группа) исходное значение данного индекса составляло 2,0 балла, через 7 дней – 1,1 балла, а через 14 дней – 0,9 балла. В 3-й группе значение данного показателя до лечения составляло 1,8 балла, через 7 дней 1,7 балла, через 14 дней – 0,6 балла. Таким образом, уменьшение интенсивности кожного зуда зарегистрировано у большинства больных АтД независимо от степени тяжести заболевания.
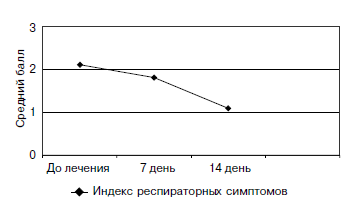
При оценке влияния проводимой терапии на проявления сопутствующих респираторных проявлений аллергии показано уменьшение индекса респираторных симптомов аллергии. Его среднее значение в общей группе исследуемых больных АтД с различной степенью тяжести (n=54) до лечения составляло 2,1, через 7 дней 1,8, а через 14 дней отмечено уменьшение среднего значения данного показателя до 1,1 (рис. 3).

Рис. 3. Динамика индекса сопутствующих респираторных симптомов аллергии в общей группе больных АтД при лечении цетиризином (n=54)
Полученные данные позволяют сделать вывод о достаточной терапевтической эффективности цетиризина на примере Цетрина® при АтД. Препарат эффективно уменьшал зуд, интенсивность высыпаний, а также значительно снижал выраженность сопутствующих респираторных симптомов у больных с АтД.
У 6 больных с АтД, получавших препарат, наблюдался очень слабый седативный эффект, не потребовавший прекращения лечения. У 3 больных с наличием сопутствующей патологии ЖКТ отмечено незначительное появление сухости во рту, чувства тяжести в эпигастрии, но при дальнейшем приеме препарата данные симптомы не возобновлялись. Общее состояние всех больных оставалось удовлетворительным.
Таким образом, применение цетиризина, блокатора Н1-гистаминовых рецепторов 2-го поколения, в комплексном лечении больных с АтД значительно повышает эффективность и сокращает сроки лечения таких пациентов.
Литература
- Российский национальный согласительный документ по атопическому дерматиту. Под ред. Р.М. Хаитова, А.А. Кубановой. Атопический дерматит: рекомендации для практических врачей. М., Фармарус Принт., 2002, 192 с.
- Феденко Е.С. Симптом кожного зуда при атопическом дерматите. Рос. Аллергол. Жур. 2004, № 1, с. 42-47.
- Гущин И.С. Холинергическая система и особенности фармакологического вмешательства в нее некоторых антагонистов Н1-рецепторов. Рос. Аллергол. Жур. 2005, № 6, с. 3-16.
- Dunford P.J, Williams K.N., Desai P.J. Histamine H4 receptor antagonists are superior to traditional antihistamines in the attenuation of experimental pruritus. J. Allergy Clin. Immunol. 2006, v.119, p. 1622-1634.
- Klein P.A., Clark R.A. An evidence_based review of the efficacy of antihistamines in relieving pruritus in atopic dermatitis. Arch. Dermatol. 1999, v. 135, p. 1522-1525.
- Diepgen T.L. Long_term treatment with cetirizine of infants with atopic dermatitis: a multi_country, double_blind, randomized, placebo_controlled trial (the ETAC trial) over 18 months. Pediatr Allergy Immunolog. 2002, v. 13 (4), p. 278-286.
- Hanifin J., Rajka G. Diagnostic features of atopic dermatitis. Acta Derm. Venerol. (Stockh). 1980, v. 114 (Suppl), p. 44-47.
- Stadler J.F., Taieb A. Severity scoring of atopic dermatitis: the SCORAD index. Consensus report of the European task force on atopic dermatitis. Dermatology. 1993, v. 186, p. 23-31.
Источник
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Важным направлением в лечении атопического дерматита является создание оптимального психоэмоционального окружения. Необходимо учитывать, что эмоциональный стресс может провоцировать зуд.
Диета
Прежде всего необходимо исключить:
- мясные и рыбные бульоны,
- жареное мясо,
- шоколад, какао,
- цитрусовые (лимоны, мандарины, апельсины, грейпфруты),
- землянику, черную смородину, дыню,
- мед,
- гранаты, орехи,
- грибы,
- рыбную икру,
- пряности, копчености,
- консервированные и другие продукты, содержащие добавки консервантов и красителей.
Целесообразно добавление в пищевой рацион растительного масла (подсолнечное, оливковое и др.) до 30 г в сутки в виде приправ к салатам. Назначается витамин Ф-99, содержащий комбинацию линолевой и линоленовой кислот — в высоких дозах (4 капсулы 2 раза в день), или в средних (1-2 капсулы 2 раза в день). Препарат особенно эффективен у взрослых.
Медикаментозное лечение
Проводится строго индивидуально и может включать транквилизаторы, антиаллергические, противовоспалительные и дезинтоксикационные средства.
Следует отметить, что при атопическом дерматите предложено большое количество методов и средств (гормоны, цитостатики, интал, аллергоглобулин, специфическая гипосенсибилизация, ПУВА-терапия, плазмаферез, акупунктура, разгрузочно-диетическая терапия и др.). Однако наибольшее значение имеют в практике медикаменты, оказывающие противозудный эффект, — антигистаминные препараты и транквилизаторы.
Антигистаминные препараты назначают для снятия зуда и отечности при кожных проявлениях, а также при атопическом синдроме (астма, ринит).
Применяя ежедневно антигистаминные препараты первого поколения (супрастин, тавегил, диазолин, феркарол), необходимо помнить, что к ним развивается быстрое привыкание. Поэтому эти препараты следует менять каждые 5-7 дней. Проникая через кровь в ткань мозга, препараты первого поколения вызывают успокаивающий эффект, поэтому их не следует назначать учащимся, водителям и всем тем, кто должен вести активный образ жизни, так как снижается концентрация внимания и нарушается координация движений.
Препараты второго поколения — лоратодин (кларитин), астемизол, эбостин, цетиризин, фексофенадин.
Гормоны применяются ограниченно и при распространенных процессах, а также нестерпимом, мучительном зуде, не устраняемом другими средствами. Гормоны (лучше метипред или триамцинолон) даются на несколько дней для снятия остроты приступа с постепенным снижением дозы.
При распространенности процесса и явлений интоксикации применяется интенсивная терапия с использованием внутривенных средств (гемодез, реополиглюкин, полийонный раствор, физиологический раствор и др.). Хорошо зарекомендовали себя гемосорбция и плазмаферез (специальные методы «очистки» крови).
В лечении упорного атопического дерматита весьма полезным вспомогательным методом может оказаться световая терапия. Ультрафиолетовый свет требует всего 3-4 процедуры в неделю и имеет мало побочных эффектов.
При присоединении инфекции применяются антибиотики широкого спектра. Назначаются эритромицин, рондомицин, вибрамицин в течение 6-7 дней. В детском возрасте препараты тетрациклинового ряда (тетрациклин, доксициклин) назначаются с 9 лет. Осложнение герпетической инфекцией является показанием к назначению ацикловира или фамвира в возрастных дозировках.
Наружное лечение проводится с учетом остроты воспалительной реакции, распространенности поражения, возраста и сопутствующих осложнений местной инфекцией.
В острой стадии, сопровождающейся мокнутием и корками, применяются примочки, содержащие противовоспалительные, дезинфицирующие препараты (например, жидкость Бурова, настой ромашки, чая). После снятия явлений острого воспаления применяют кремы, мази и пасты, содержащие зудоуспокаивающие и противовоспалительные вещества (нафталанская нефть 2-10%, деготь 1-2%, ихтиол 2-5%, сера и др.).
Широкое применение в наружной терапии получили гормональные препараты. Среди них можно назвать целестодерм (крем, мазь), целестодерм с гарамицином и тридерм (крем, мазь), элоком и адвантан.
Источник

Атопический дерматит (АД) – генетически обусловленное хроническое заболевание кожных покровов. Возникает в результате воздействия на организм разных патогенных факторов (например, физических или химических). Он сопровождается ярко выраженным зудом и наличием папулезных и уртрикарных элементов (специфических отеков сосочков кожи). Атопией в данном случае называют наследственную предрасположенность организма к аллергии в ответ на определенные раздражители.
По сути, дерматит – наиболее распространенное заболевание аллергического характера и у детей, и у взрослых. В мире количество больных аллергическим дерматитом с каждым годом возрастает.
АД, чаще всего, проявляется уже на первом году жизни. У детей успешность лечения, а легкость заболевания зависят от настойчивости родителей и эффективности назначенных препаратов[1].
Симптомы атопического дерматита
Постановка диагноза АД производится на основании предложенных в 1980 году диагностических критериев. Чтобы подтвердить дерматит у больного, следует выявить по 3 обязательных и дополнительных симптома. Часто специалисты расширяют этот список.
Обязательные:
- наличие атопии в анамнезе или наследственная предрасположенность;
- типичная локализация и форма высыпаний;
- зуд пораженных участков кожи;
- течение заболевания имеет хронический рецидивирующий характер.
Дополнительные признаки:
- ладонный ихтиоз (простая форма характерна шелушением поверхности кожи);
- ксероз кожи (патологическая сухость, возникающая по причине гипосекреции сальных желез);
- экзема сосков;
- локализация на конечностях (кистях и стопах);
- эритродермия (вид кожного заболевания);
- начало развития заболевания определяется в младенческом возрасте;
- восприимчивость к различным инфекционным заболеваниям кожи;
- реакция немедленного типа при проведении диагностического тестирования;
- рецидивирующий конъюнктивит;
- кератоконус (патологическая деформация роговицы);
- содержание IgE в сыворотке крови в большом количестве.
Помимо уже указанных критериев, специалисты часто принимают во внимание и следующие признаки:
- экзема лица (нейроаллергический дерматоз в рецидивирующей форме течения);
- хейлит (воспаление слизистой и кромки губ);
- шелушение различных участков кожи.
Атопический дерматит разделяют на следующие формы:
- Младенческую;
- Детскую;
- Подростково-взрослую[2].
Атопический дерматит у грудничка
Младенческая форма атопического дерматита проявляется у детей первого и второго года жизни. Кожные покровы поражены воспаленными красными пятнами, локализующимися на лице (преимущественно на щеках и на лбу). В народе такие проявления носят название диатез.
Важно понимать, что ранняя диагностика совместно с правильной терапией позволят не допустить выхода заболевания из начальной формы. Именно в этот период главное преимущество АД – это обратимость процесса. В редких случаях у детей случается самопроизвольное разрешение болезни.
Когда заболевание протекает в острой форме, проявляется отечность, воспаленные участки мокнут, при этом на них образуются корочки. Очаги воспаления могут локализоваться в области ягодиц, голеней, под волосами. Мокнутие сопровождает периоды наиболее яркого обострения недуга, которое через некоторое время сменяется подострой формой. Во второй стадии высыпания представляют собой папулезные элементы с покраснениями.
Детская форма атопического дерматита в пиковые периоды определяется в виде папул и красных пятен в естественных складках, чаще на внутренней стороне сгибов коленных и локтевых суставов, в области за ушами. Протеканию недуга характерны лихенизация (уплотнение и иссушение кожного покрова с усилением кожного рисунка), шелушение.
«Атопическое лицо» пациента в пиковые периоды выглядит следующим образом:
- возникает повышенная пигментация на коже вокруг глаз;
- цвет лица становится тусклым;
- образуется дополнительная складка на нижнем веке.
В ремиссионные периоды кожа будет характеризоваться повышенной сухостью, также вероятно растрескивание истонченных участков на пальцах и тыльной стороне кистей.
Течению АД характерен практически непрекращающийся зуд, дети часто расчесывают болезненные участки, занося в них инфекцию или грибок. В таких случаях на пораженных местах возникают гнойные выделения, образуются зеленые корочки. Для снижения болезненности назначают сильнодействующие противовоспалительные препараты[3,6].
Атопический дерматит у взрослых
Подростково-взрослая форма АД характеризуется наличием паталогических проявлений не только на сухой коже лица, но и практически на любом месте тела, кроме конечностей.
При атопическом дерматите этой возрастной категории всегда наблюдаются следы расчесов, чему способствует постоянный зуд. Часто на кистях и стопах пациентов располагаются трещины. Обострения болезни проявляются покраснением кожи, но с возрастом эти периоды возникают значительно реже.
По степени тяжести классифицируют следующие виды течения заболевания:
- тяжелое;
- среднетяжелое;
- легкое[2].
Диета при атопическом дерматите
Ключевой момент лечения болезни – точное соблюдение диеты. Если младенческая форма заболевания протекает по большей части в острой форме, то следующий период проявляется в хроническом течении воспалительных процессов.
Воздействие аллергенов на детский организм имеет большую значимость при развитии атопического дерматита. Пыльца растений, домашняя пыль, клещи, домашние животные, неправильное питание, стрессовое состояние из-за условий дома или в детских учреждениях, погодные воздействия и прочие факторы усугубляют проявления недуга.
Избежать острой формы атопического дерматита поможет соблюдение простых правил:
- минимизируйте количество сахара и соли в рационе больного;
- разбейте суточную норму питания на 6 приемов;
- полностью исключите алкоголь;
- необходимо избавиться от табачной зависимости;
- обеспечить обильное питье;
- рацион должен содержать достаточное количество витаминов и микроэлементов;
- исключить переедание;
- исключить возможность провокации кожной и пищевой аллергии (для этого нужно выявить причину, провоцирующую недуг).
Специалисты предлагают широкий выбор вариантов диетических программ, но разумнее обратиться к врачебной помощи. Это позволит определить индивидуальные особенности пациента и назначить максимально эффективную терапию и питание. Именно такой подход гарантирует наиболее долгосрочный результат. Чаще всего при дерматите рекомендуют молочно-растительную диету с пониженным содержанием углеводов, а также иммуномоделирующие препараты[3].
Лечение атопического дерматита
Терапия АД подразумевает поэтапное системное лечение с комплексной диагностикой не только основного заболевания, но и присоединенных инфекций и прочих патологий.
Основные лечебные мероприятия:
- соблюдение строгой диеты;
- соблюдение личной гигиены;
- лечение и профилактика фоновых заболеваний;
- системная терапия;
- медикаментозное;
- местная терапия кожи.
В период ремиссии полезны следующие мероприятия:
- климатотерапия;
- бальнеотерапия;
- серные, йодобромистые или серноводородные ванны.
Ополаскивания экстрактами и настоями лечебных трав помогают избавиться от зуда.
Непосредственно медикаментозная терапия при борьбе с дерматитом включает препараты:
- Для лечения фоновых заболеваний (назначает специалист по результатам диагностики);
- Для детоксикации и дегидратации;
- Антигистаминные препараты;
- Противовоспалительные комплексы;
- Иммуномодуляторы и витамины;
Одним из средств при борьбе с симптомами аллергии является Цетрин®. Препарат блокирует H1-гистаминовые рецепторы. Предупреждает развитие и облегчает течение аллергических реакций, обладает противозудным и противоэкссудативным действием. Влияет на раннюю стадию аллергических реакций, ограничивает высвобождение медиаторов воспаления на «поздней» стадии аллергической реакции. Практически не оказывает антихолинергического и антисеротонинового действия. В терапевтических дозах практически не вызывает седативного эффекта[4].
Для смягчения проявлений на кожных покровах при дерматите назначают мази и кремы для местного применения.
При усугублении АД гноеродными инфекциями для кожных покровов назначаются сильнодействующие мази на основе глюкокортикоидов. Также препараты с содержанием этих веществ показаны к применению при диагностике недостаточности коры надпочечников пациента.
Аллергический дерматит – это очень сложное заболевание кожи для детей и взрослых, лечение требует высококвалифицированной помощи и точной профессиональной диагностики. Только специалист поможет своевременно остановить болезнь или помочь максимально снизить ее проявления, свести течение недуга к длительному периоду ремиссии[5].
Список литературы
[1] Мачарадзе Д. Ш. Атопический дерматит и пищевая аллергия. Что общего? // Лечащий врач. — 2013. — № 5. — С. 24-30.
[2] Аллергология и иммунология : национальное руководство / под ред. Р. М. Хаитова, Н. И. Ильиной. — М.: ГЭОТАР-Медиа, 2009. — 656 с.
[3] Атопический дерматит у детей [Электронный ресурс]. – Режим доступа: https://www.lvrach.ru. – (Дата последнего обращения 1.10.17).
[4] Инструкция по применению лекарственного препарата для медицинского применения Цетрин®. – Регистрационный номер: П N013283/01.
[5] Аллергология. Клинические рекомендации, разработанные Рабочей группой РААКИ / под ред. Р. М. Хаитова. – М.: Фармарус Принт Медиа, 2013. – р 126 с.
[6] Современная стратегия терапии атопического дерматита: программа действий педиатра [Электронный ресурс] / Режим доступа: https://adair.ru / (Дата последнего обращения 09.11.2017).
Смотрите также:
Источник
Notice: Trying to access array offset on value of type bool in /var/www/www-root2/data/www/adm-bizhbulyak.ru/wp-content/themes/arianna/library/core.php on line 498


