Что такое пиодермия кожи лица

Содержание:
- Причины
- Классификация
- Клиническая картина
- Диагностические методы
- Лечение
- Осложнения
- Профилактика
Одно из достаточно распространённых кожных заболеваний — пиодермия на лице, которая представляет собой гнойную инфекцию, возникающую в результате внедрения в эпидермис гноеродных кокков. Внешне выглядит очень неэстетично, вызывает множественные комплексы неполноценности, а при отсутствии необходимого лечения может перейти в хроническую форму. Поэтому нужно знать, что это такое: вовремя распознать симптомы и начать лечение во избежание осложнений.
Причины

Чтобы суметь предотвратить пиодермию лица, нужно знать, какие причины вызывают её возникновение. Они могут быть разными: внутренними (обусловленными здоровьем) и внешними (зависеть от окружающей среды). Медики называют следующие факторы, которые могут спровоцировать эту гнойную инфекцию на коже:
- осложнение после различных кожных, особенно вызывающих зуд, заболеваний;
- мелкие травмы на лице: порезы, расчёсы, уколы;
- загрязнение кожи: несоблюдение правил личной гигиены;
- перегрев или переохлаждение эпидермиса;
- нарушение функций различных внутренних органов;
- патологии центральной нервной системы;
- неправильный обмен веществ;
- индивидуальная чрезмерная чувствительность к гноеродным инфекциям.
Пиодермия на лице — неприятное заболевание, от которого хочется избавиться как можно быстрее. Но путь лечения длительный и болезненный. Поэтому гораздо проще предотвратить развитие гнойной инфекции, не допуская в свою жизнь факторы, которые провоцируют её. В зависимости от возбудителя, различают несколько видов заболевания.
Происхождение названия. Термин «пиодермия» образован от двух древнегреческих слов: πύον, что значит «гной», и δέρμα, что переводится как «кожа».
Классификация

Существует несколько классификаций пиодермии на лице, в основу каждой из которых легли различные особенности данной инфекции. Правильное определение вида заболевания помогает назначить грамотное лечение.
По течению болезни
- Острая форма — проявляется яркими симптомами, при активном лечении наступает полное выздоровление.
- Хроническая форма — при отсутствии лечения острая пиодермия на лице переходит в данную стадию. Обостряется время от времени. Имеет вялотекущий характер. Избавиться от этого заболевания навсегда практически невозможно.
По возбудителю
Стафилодермия
Болезнь вызывают стафилококки. Процесс локализуется преимущественно на бровях, веках (возле ресниц), по краю лба, около ушей. Включает в себя сразу несколько заболеваний:
- остиофолликулит — небольшого размера гнойник, расположенный в устье воронки, из которой растёт волос;
- фолликулит — проникновение инфекции в глубь этой воронки;
- сикозы, фурункулы, карбункулы, гидрадениты развиваются при наличии хронической формы пиодермии.
Некоторые дерматологи считают, что фурункулы, карбункулы и гидрадениты к пиодермии не относятся.
Стрептодермия
Возникает при активации стрептококков. Отличается поверхностным поражением эпидермиса с образованием пузырька с мутным содержимым и воспалением вокруг. Затем образуется серозно-гнойная корочка, которая отпадает. К острым стрептодермиям лица относят такие заболевания, как:
- импетиго;
- диффузная поверхностная стрептодермия;
- эктима — язва под высохшей фликтеной (жидкостью из лопнувшего пузырька).
Хроническая стрептодермия — это лишай лица.
Стрептостафилодермия
Это поражение кожи лица обоими типами кокков.
По локализации
- Распространённая пиодермия охватывает не только практически все участки лица, но может перейти на тело.
- Ограниченная поражает какую-то определённую зону лица (щёки, подбородок, лоб и т. д.).
По глубине
- Поверхностная легко лечится, так как возбудители не смогли проникнуть в нижние слои дермы.
- Глубокая пиодермия на лице опасна долгим лечением и возникновением различного рода осложнений.
Самостоятельно определить, какая пиодермия на лице, невозможно. Это — дело исключительно профессионалов. Хотя первые признаки заболевания нужно уметь вовремя распознать самим, чтобы незамедлительно отправиться в больницу. А для этого необходимо знать основные симптомы инфекции.
Есть мнение. Некоторые дерматологи относят и угревую сыпь к пиодермии.
Клиническая картина

Симптомы различных видов пиодермии лица схожи между собой, но зато могут направить на ложный след, так как напоминают признаки многих других кожных заболеваний. В любом случае нужно хотя бы примерно представлять, как проявляет себя эта инфекция:
- небольшие гнойнички размером с чечевицу образуются прямо в волосяном устье брови, ресниц или по краю лба;
- на коже лица появляются тонкостенные вялые пузырьки с мутным содержимым (это фликтена) и воспалением вокруг;
- в течение 2-3 дней фликтена засыхает, и на месте пузырька образуется серозно-гнойная корка, которая вскоре бесследно отпадает;
- в наиболее тяжёлых случаях высохшая фликтена может вызвать язвенные образования.
Поставить точный диагноз, определив наверняка, пиодермия это или нет, возможно только в лабораторных условиях. Так что при первых же подозрениях на гнойную инфекцию кожи нужно немедленно оправляться в больницу. Лучше всего — к дерматологу или кожвенерологу.
Полезный совет. Многие допускают тотальную ошибку при возникновении гнойников на лице: пытаются вскрыть их, выдавить содержимое, постоянно срывают корочку. Это только лишь усугубляет ситуацию, так как способствует распространению гноя дальше.
Диагностические методы

Диагностируется пиодермия лица в кабинете дерматолога следующими методиками.
- Клинический анализ крови.
- Серологические реакции на наличие сифилиса.
- Общий анализ мочи.
- Лабораторное исследование гноя из очагов, определение чувствительности возбудителей к антибиотикам.
- Определение лимфоцитов.
- Могут быть назначены попутные консультации у терапевта, невропатолога, эндокринолога.
- Визуальное определение гнойничковых элементы на лице.
Пиодермию легко спутать с сифилисом, васкулитом, туберкулёзом, трихофитией, лейшманиозом, опухолями. Поэтому данная лабораторная диагностика просто необходима. Она позволит точно поставить диагноз с определением типа возбудителя и, соответственно, назначить правильное лечение.
К Вашему сведению. Не удивляйтесь, если к вышеперечисленным диагностическим методам добавятся кал и обследование у гинеколога. Иногда причиной гнойной инфекции становятся дисбактериоз и заболевания мочеполовой системы.
Лечение
Самостоятельно лечение пиодермии на лице исключается, так как гнойная инфекция может попасть внутрь организма и нарушить работу органов. После уточнения диагноза курс терапии назначается врачом.
Медикаменты
Медикаментозное лечение пиодермии лица предполагает назначение специфических средств, неспецифических методов терапии и местных препаратов.
Специфические средства:
- стафилококковые, стрептококковые вакцины;
- стафилококковый анатоксин,
- антифагин;
- антистафилококковый иммуноглобулин;
- антибиотики;
- бактериофаг;
- сульфаниламиды.
Неспецифические методы:
- аутогемотерапия;
- витамины;
- лактотерапия;
- ультрафиолетовое облучение.
Препараты местного действия:
- фукорцин;
- чистый ихтиол;
- салициловый спирт.
Оперативное вмешательство применяется только при образовании фурункулов, карбункулов и гидраденита. Если лечить пиодермию лица данными препаратами и методиками в строгом соответствии с рецептами и рекомендациями дерматолога, от заболевания в скором времени не остаётся и следа. А вот к народным средствам против неё нужно относиться с большой осторожностью.
Народные средства

С разрешения врача для поддержания основного курса терапии возможно лечение народными средствами, которые обычно предполагают применение трав.
- Компрессы из натёртых свежих овощей — картофеля, свёклы.
- Протирания свежими листьями алоэ.
- Смесь спирта и размятого до пюре чеснока (в равных количествах).
- Раствор сока калины (15 мл на 100 мл воды).
- Настой из одуванчиков (20 гр на стакан кипятка). Пить горячим по полстакана до еды.
- Отвар из зёрен ржи. Пить внутрь без ограничения дозировок.
- Чай из глухой крапивы для употребления внутрь.
- Настой из тысячелистника (40 гр травы на стакан кипятка). Делать примочки.
- Компрессы из сока свежей дымянки лекарственной.
- Равноценная по пропорциям смесь из еловой смолы, сливочного масла и воска для аппликаций на гнойники.
Зная, чем лечить пиодермию на лице, не нужно заниматься самолечением, которое чревато многочисленными осложнениями для здоровья. Нужно всегда помнить о последствиях пренебрежения врачебной помощью, которые могут напоминать о себе до конца жизни.
Осложнения
Не нужно думать, что пиодермия на лице пройдёт сама собой. Гнойничковые инфекционные заболевания при отсутствии должного лечения приводят к многочисленным проблемам со здоровьем. Наиболее распространёнными осложнениями считаются:
- косметические дефекты: образование на лице рубцов и шрамов после гнойников;
- абсцессы тканей, если бактериям удалось проникнуть вглубь;
- гнойные лимфадениты и лимфангииты, когда воспаляются лимфатические узлы и сосуды;
- при поражении микроорганизмами органов и систем — заражение крови.
Каждое из этих последствий с трудом поддаётся лечению, требует особого подхода, времени, сил и забот. Чтобы избежать подобных осложнений, пиодермию на лице необходимо лечить незамедлительно. А ещё лучше — заблаговременно подумать о профилактических мероприятиях.
Профилактика
Профилактикой пиодермии на лице считаются следующие меры предосторожности:
- неукоснительно соблюдать все правила личной гигиены;
- дважды в год проводить витаминопрофилактику;
- принимать солнечные ванны в меру.
Пиодермия лица — сложное и тяжёлое заболевание, которое изначально можно спутать с обычным воспалением. Неправильная диагностика и самолечение — путь к хронической форме болезни, которая может лишить работоспособности и привести к развитию внутренних комплексов, депрессии и психозов. Поэтому так важно не пренебрегать медицинской помощью и врачебными рекомендациями для устранения этого неприятного во всех смыслах недуга.
Источник
Пиодермия – дерматологическое заболевание, возникающее под воздействием гноеродных (пиогенных) бактерий. При различных формах пиодермии кожа покрывается гнойниками различного размера.
Высыпания, воспаление эпидермиса, краснота, зуд – результат деятельности патогенных микроорганизмов. Усиленное размножение стрептококков, стафилококков, грибов приводит к обширным поражениям кожных покровов.
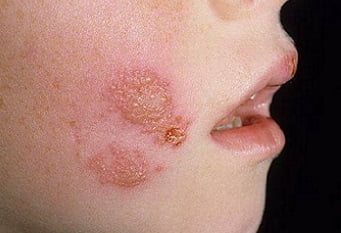
Что это такое?
Пиодермия — это гнойничковые заболевания кожи, причиной которых являются гноеродные бактерии, главными из которых являются стафилококки и стрептококки, чуть реже — вульгарный протей и синегнойная палочка. Пиодермия чаще встречается в детском возрасте и у работников некоторых видов промышленности и сельского хозяйства.
Рост заболеваемости отмечается в осенне-зимний период — холодное и сырое время года. Влажный климат жарких стран является причиной большого количества больных с микозами и гнойничковыми заболеваниями кожи.
Причины возникновения
Ведущей причиной, вызывающей пиодермию, считается проникновение кокковых микробов в ткани волосяных фолликул, потовых и сальных желез с протоками, повреждений. Однако причины вторичных форм пиодермии, включая язвенные, гангренозные виды, до сих пор изучаются, поскольку в таких случаях обсеменение гноеродными агентами участков кожи — вторично, то есть, возникает уже после развития некой патологии.
Выделены ключевые факторы-провокаторы:
- наследственность;
- сдвиги в функционировании эндокринных органов («щитовидка», гипоталамус, гипофиз, надпочечники, половые железы), гормональные сбои;
- повреждения кожи (раны, уколы, ссадины, укусы, расчесы, ожоги);
- острое или долговременное снижение общего и местного иммунитета;
- кожные патологии, включая аллергозависимые дерматиты, клещевые поражения;
- сахарный диабет;
- занос гноеродной флоры при хирургических манипуляциях;
- повышенная чувствительность к аллергенам и реакция на пиококки;
- повышенная влажность, абсорбционная способность, щелочная реакция кожи;
- непереносимость определенных лекарств;
- частое переохлаждение или перегревание;
- расстройства неврологического характера и системы терморегуляции
- несоблюдение личной гигиены;
- периодическое травмирование кожи в определенных зонах;
- долговременные переживания и сильное физическое утомление;
- истощение, любые длительно текущие болезни;
- ожирение, расстройство обмена жиров и углеводов;
- загрязнение эпидермиса красками, керосином, растворителями, маслами, лаком, угольной пылью, бензином, цементом;
- сосудистые болезни, варикоз, тромбофлебит, расстройства кроветворения, желудочно-кишечные болезни;
- фокальные инфекции с воспалительным процессом в определенном органе или ткани, включая желудок, кишечник, носоглотку и область уха, репродуктивные органы.
Классификация
Основными микроорганизмами, вызывающими пиодермию, являются стрепто- (Streptococcus pyogenes) и стафилококки (Staphylococcus aureus). Процент заболеваний, вызванных другой микрофлорой (синегнойной или кишечной палочкой, псевдомонозной инфекцией, пневмококками и т.п.), очень невелик.
Поэтому основная классификация по характеру возбудителя разделяется на:
- стафилодермию — гнойное воспаление;
- стрептодермию — серозное воспаление;
- стрепто-стафилодермию — гнойно-серозное воспаление.
Кроме того, любая пиодермия различается по механизму возникновения:
- первичная — проявившаяся на здоровых кожных покровах;
- вторичная — ставшая осложнением других заболеваний (чаще всего сопровождающихся зудом).
Кроме того, пиодермию делят по глубине заражения. Поэтому общая классификация пиодермий выглядит таким образом:
- при поверхностной глубине заражения (импетиго стрептококковое, импетиго сифилидоподобное, импетиго буллезное, импетиго интертригинозное (щелевидное), импетиго кольцевидное, заеда стрептококковая, панариций поверхностный, стрептодермию сухую);
- при глубоком проникновении (целлюлит острый стрептококковый, эктиму вульгарную).
К стафилодермиям причисляют:
- при поверхностной глубине заражения (фолликулит поверхностный,остиофолликулит, угри обыкновенные, сикоз вульгарный, пузырчатку новорожденных эпидемическую);
- при глубоком проникновении (фолликулит глубокий, фурункул, фурункулез, карбункул, гидраденит).
К стрепто-стафилодермиям относят:
- при поверхностной глубине заражения (импетиго вульгарное);
- при глубоком проникновении (пиодермию язвенную хроническую, пиодермию шанкриформную).
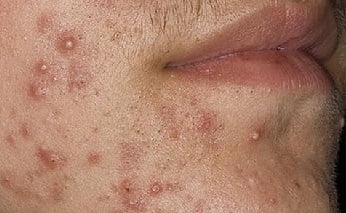
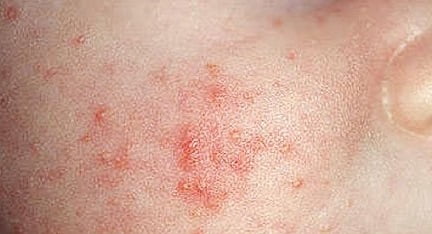
Симптомы пиодермии, фото
Воспалительный процесс при пиодермии развивается в естественных порах кожного покрова — потовых или сальных проходах, волосяных фолликулах. В зависимости от вида микроорганизмов-возбудителей клиническая картина и симптоматика заболеваний слишком разнообразны.
Поэтому приведем основные симптомы пиодермии (см. фото):
- Импетиго. Эта форма заболевания является достаточно распространенным. Его симптомы возникают внезапно с появления фликтен (водянистых, просовидных пузырьков), которые впоследствии преобразуются в желтоватые корочки и сильно чешутся. При слиянии корочек и стафилококковой инфекции корочки могут быть зеленоватого цвета. Последствия их разрешения бывают в виде шелушащихся пятен, плохо поддающихся загару. Наиболее часто поражается область лица и голова.
- Сикоз – хроническое рецидивирующее гнойное воспаление волосяных луковиц лица (усов и бороды). Болезнь связана с аллергизацией больного и нейроэндокринными нарушениями, часто с гипофункцией половых желез. Сначала в области губ и подбородка появляются мелкие гнойнички, затем их становится все больше. Вокруг возникает зона воспалительного инфильтрата с гнойными корками. Пиодермия лица течет длительно, упорно, с рецидивами.
- Остиофолликулит – воспаление устья волосяной луковицы. В отверстии фолликула появляется узелок величиной 2-3 мм, пронизанный волосом, вокруг имеется небольшая зона покраснения кожи. Затем пузырек подсыхает, образуется корочка, которая затем отпадает. Эти образования могут быть одиночными или множественными. Иногда заболевание носит рецидивирующий характер.
- Гидраденит – воспаление потовой железы. Возникает оно в подмышечной впадине, половых губах, перианальной зоне, в паху. Образуется крупный болезненный узел, который вскрывается с выделением гноя. Заболевание напоминает фурункул, но при нем не образуется гнойно-некротический стержень в центре опухоли.
- Фурункул – еще более распространенное поражение фолликула с гнойным расплавлением его и окружающих тканей. Начинается процесс с остифолликулита, но гнойнички сразу болезненны. Быстро формируется болезненный узел, достигающий размера грецкого ореха. Затем он вскрывается с выделением гноя, в центре можно увидеть гнойно-некротический стержень – омертвевший фолликул. После заживления остается рубец.
- Фолликулит – глубокое воспаление волосяного фолликула. Формируется возвышение розового цвета, в центре которого находится гнойничок, пронизанный волосом. Затем это образование рассасывается или превращается в язву, заживающую с формированием небольшого рубца.
- Карбункул отличается от фурункула большей распространенностью процесса. Развивается глубокая флегмона, достигающая подкожной клетчатки, фасций и мышц. Вначале появляется фурункул, однако затем вокруг него развивается сильный отек, из кожных отверстий выделяется гной. Вскоре кожа расплавляется и отторгается с образованием глубокой язвы. Больного пиодермией беспокоит выраженная лихорадка, головная боль и интоксикация. После очищения язва заживает, образуя рубец.
Эти пиодермии характерны для детей, у взрослых они не встречаются:
- Множественные абсцессы кожи – воспаление потовых желез у маленьких детей. Болезнь возникает при повышенной потливости и плохом уходе за малышом. На спине, шее, ягодицах возникают многочисленные узлы размером с горошину, кожа над ними покрасневшая. Постепенно узлы увеличиваются и превращаются в абсцессы, из которых выделяется гной.
- Остиопорит – воспаление выводных протоков потовых желез у младенцев. В паху, подмышечной области, на голове и туловище появляются мелкие гнойнички. Они быстро ссыхаются в корочки и отпадают, не оставляя следов. Болезнь обычно возникает при избыточной потливости ребенка вследствие пеленания.
- Стафилококковый синдром обваренной кожи – тяжелая форма пиодермии. На коже образуются крупные пузыри, напоминающие ожоги 2 степени. Болезнь начинается с покраснения кожи вокруг пупка, ануса, рта, затем на кожном покрове возникают пузыри. Они лопаются, образуя большие мокнущие эрозии. Пузыри могут сливаться, захватывая всю кожу ребенка. Болезнь сопровождается лихорадкой и интоксикацией.
- Эпидемический пемфигоид – очень заразное заболевание, проявляющееся образованием пузырей в поверхностном слое кожи вскоре после рождения. На ней возникают пузырьки, которые постепенно растут и лопаются с образованием быстро заживающих эрозий. Затем возникает новое вспышкообразное высыпание пузырей.
Формы пиодермии многочисленны и разнообразны, но способы лечения по сути своей весьма схожи. Однако, прежде, чем браться за него, следует поставить точный диагноз.
Диагностика
Основными критериями диагностики служат характерные элементы высыпаний на теле (пустулы, фликтены).
Для установления точного вида заболевания и вызвавшего его возбудителя применяется микроскопический метод исследования отделяемого гнойных элементов. При глубоком поражении тканей может использоваться биопсия. В случае тяжело протекающих заболеваний рекомендуется забор крови на определение уровня глюкозы (цель – исключение сахарного диабета). При выполнении общего анализа крови нередко отмечается увеличение показателей лейкоцитов, СОЭ.
Дифференциальный диагноз проводится с кожными проявлениями туберкулеза, сифилиса, паразитарных и грибковых поражений эпидермиса, кандидозом, микробной экземой.
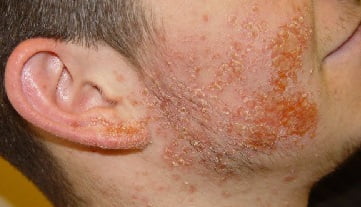
Осложнения
Тяжёлые последствия гнойничковых заболеваний наблюдаются при:
- несвоевременном обращении в лечебное учреждение;
- слабом иммунитете;
- прохождении неполного курса терапии;
- применении сомнительных методов лечения;
- плохой гигиене;
- сохранении провоцирующих факторов.
Осложнения:
- воспаление лимфоузлов;
- абсцессы;
- рубцы в местах самостоятельного удаления пустул; инфицирование костной ткани;
- заражение крови;
- тромбоз сосудов головного мозга;
- менингит;
- воспаление внутренних органов.
Как лечить пиодермию?
Лечение пиодермии проводится под контролем квалифицированных специалистов. Как правило, врач назначает лекарственные препараты для наружного и внутреннего применения, включая восстановления иммунных сил.
Общие назначения:
- диагностика и терапия сопутствующих заболеваний (гормональный дисбаланс, сахарный диабет, иммунодефицит);
- устранение неблагоприятных воздействий на кожу (повреждение, загрязнение, воздействие высокой или низкой температуры);
- питание с ограничением рафинированных углеводов, преобладанием белков, растительной клетчатки, кисломолочной продукции;
- запрещение мытья (душ, ванна), мыть можно только локальные непораженные участки кожи с большой осторожностью, чтобы не разнести инфекцию;
- подстригание волос в очаге поражения;
- обработка кожи вокруг гнойников два раза в день раствором салицилового спирта.
Обязательно должна соблюдаться специальная низкоуглеводная диета. Для лечения пиодермий различного вида используются следующие медикаментозные препараты:
- рекомендуется проведение антибиотикотерапии с использованием полусинтетических макролидов, Пенициллина, Тетрациклина, аминогликозидов, цефалоспоринов последнего поколения);
- при тяжелом развитии заболевания используются глюкокортикостероидные препараты (Гидрокортизон, Метипред и т.д;
- при пиодермиях назначается прием гепатопротекторов (Эссенциале форте, Силибор и т.д.);
- рекомендуется употребление ангиопротекторов (Актовегина, Трентала);
- назначается прием цитостатиков (Метотрексата).
Для антисептики эрозивных изъязвлений необходимо использовать мази с бактерицидным воздействием. Наиболее часто при лечении пиодермий используются:
- мазь цинковая или салицилово-цинковая паста;
- Левомеколь;
- мазь тетрациклин;
- мазь линкомицин;
- мазь эритромицин;
- мазь гиоксизон и т.д.
Помимо этого, существуют препараты для комплексного лечения, оказывающие противобактериальное, антивоспалительное и противогрибковое воздействие. Наиболее востребованными являются мазь Тимоген и Тридерм.
Когда пиодермит сопровождается появлением язв, воспалительные очаги следует промыть асептиками после удаления струпа (Танином, Фурацилином, борной кислотой, Диоксидином, Хлоргексидином и др.).
При карбункулах, фурункулах, гидраденитах можно накладывать на область поражения стерильную повязку с Ихтиолом+Димексидом, Химотрипсином и Трипсином. Кроме того, на пораженные части тела часто накладывается повязка с Томицидом.
Профилактика
Соблюдение элементарных правил личной гигиены является главной профилактической мерой. Помимо этого, рекомендуется:
- правильно питаться;
- принимать солнечные ванны;
- избегать стрессов и переутомления;
- регулярно проводить витаминотерапию;
- соблюдать режим дня;
- обеспечить ребёнку полноценный сон;
- регулярно стричь ногти;
- укреплять иммунитет;
- своевременно обрабатывать любые повреждения детской кожи;
- бороться с чрезмерной потливостью.
Все профилактические меры, которые помогают избежать заражения детей пиодермией, знакомы родителям. Это их непосредственно родительские обязанности. Если ребёнку с детства прививать здоровый образ жизни, никакие кокки ему будут не страшны. Исключения составляют лишь непредвиденные внешние обстоятельства, которые предугадать невозможно (нечаянная микротравма кожного покрова, контакт с переносчиком возбудителя и т. д.).
Источник