Что такое псевдоаллергический дерматит
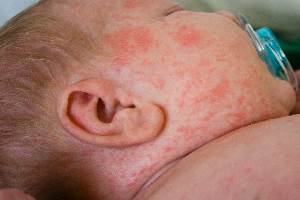

Псевдоаллергия – это повышенная реактивность на определенные вещества, поступающие в организм, с развитием клинических признаков, характерных для истинной аллергии. При этом иммунологические реакции, возникающие при аллергии, отсутствуют, а воспалительный процесс развивается вследствие нарушения обмена гистамина, неадекватной активации комплемента и других механизмов. Для развития псевдоаллергии требуется довольно большое количество вещества, вызывающего непереносимость (пищевого продукта, добавки или лекарства). Диагностика псевдоаллергии основана на исключении истинной аллергии. Лечение предусматривает отказ от проблемных продуктов, использование антигистаминных средств.
Общие сведения
Псевдоаллергия (ложная аллергия) – развитие патологического процесса, идентичного аллергической реакции по клиническим проявлениям, но с отсутствием иммунологической стадии (вещество, вызвавшее реакцию, не является антигеном, не происходит выработки иммуноглобулинов). Псевдоаллергическая реакция начинается сразу с выброса клетками медиаторов воспаления. Чаще всего псевдоаллергия возникает на пищевые продукты, пищевые добавки и лекарственные средства, поступающие в организм. По данным статистики, именно псевдоаллергические реакции являются наиболее распространенными, встречаясь в течение жизни почти у 70% населения (истинная аллергия наблюдается значительно реже – у 1-10% взрослых и детей).
Псевдоаллергия
Причины
Существует три основных фактора, способствующих развитию псевдоаллергических реакций. Это нарушение обмена гистамина, неадекватная активация комплемента и нарушение метаболизма жирных кислот. Чаще всего псевдоаллергия возникает при нарушении обмена гистамина вследствие повышенной гистаминолиберации, сниженной гистаминопексии, дисбактериоза и избыточного употребления гистаминосодержащих продуктов.
Интенсивное высвобождение гистамина происходит в результате воздействия на тучные клетки и базофилы веществ-либераторов: яиц и морепродуктов, шоколада, клубники, орехов, консервированных продуктов и т. д. Кроме того, гистамин может высвобождаться из клеток при воздействии различных физических факторов: высокой и низкой температуры, вибрации, ультрафиолетового излучения; химическом воздействии кислот и щелочей, медикаментов.
Псевдоаллергия нередко развивается при хронических заболеваниях ЖКТ, сопровождающихся нарушением кислотности желудочного сока и повреждением слизистой оболочки желудка и кишечника, что приводит к более легкому проникновению либераторов к тучным клеткам, имеющимся в пищеварительном тракте и интенсивному выбросу гистамина и других медиаторов воспаления.
Псевдоаллергия может возникать при нарушении процесса инактивации гистамина (сниженной гистаминопексии) вследствие заболеваний кишечника и печени, при дисбактериозе, различных интоксикациях, длительном приеме некоторых медикаментов.
Псевдоаллергические реакции довольно часто развиваются при употреблении пищевых продуктов, содержащих повышенное количество гистамина, тирамина. К таким продуктам относятся различные виды сыра, красное вино, полуфабрикаты, подвергнутые ферментированию и консервированию: мясные и рыбные консервы, колбасы и ветчина, сосиски, маринованные помидоры и огурцы, сельдь, а также шоколад, шпинат, какао бобы, пивные дрожжи и др.
Еще один причинный фактор, вызывающий развитие псевдоаллергии – различные пищевые добавки, являющиеся красителями (тартазин и нитрит натрия), консервантами (бензойная кислота, глутамат натрия, салицилаты), ароматизаторами, загустителями и т. п. Псевдоаллергия может возникать и при попадании в организм продуктов, загрязненных пестицидами, нитратами и нитритами, тяжелыми металлами, токсинами микроорганизмов.
Значительно реже псевдоаллергия развивается вследствие неадекватной активации комплемента при некоторых иммунодефицитных состояниях, в частности при наследственном ангионевротическом отеке. Иногда появление псевдоаллергии может быть обусловлено употреблением некоторых нестероидных противовоспалительных средств, нарушающих обмен арахидоновой кислоты.
Симптомы псевдоаллергии
Клинические признаки ложной аллергии сходны с симптомами, встречающимися при аллергических заболеваниях. При этом патологический процесс приводит к локальному или системному повышению проницаемости периферических сосудов, отеку, воспалению, спазму мышц внутренних органов, повреждению клеток крови.
Клинические проявления псевдоаллергии зависят от преимущественного поражения определенного органа и системы организма. Чаще всего это высыпания на кожных покровах по типу крапивницы, локальный отек кожи в области лица и шеи (отек Квинке). Нередко наблюдается нарушение функции желудочно-кишечного тракта с появлением болей в животе, тошноты и рвоты, метеоризма, диареи, признаки поражения бронхолегочной (одышка, удушье, кашель) и сердечно-сосудистой системы (нарушения сердечного ритма, отеки на ногах, обморочные состояния из-за снижения артериального давления).
Появляющиеся симптомы псевдоаллергии имеют свои особенности в зависимости от причинного фактора, вызвавшего развитие патологического процесса. Так, резкое высвобождение гистамина клетками приводит к выраженному повышению его концентрации в крови и появлению вегетативно-сосудистых проявлений в виде гиперемии кожи, чувства жара во всем теле, головных болей по типу мигренозных, головокружения, затруднения дыхания. При этом часто отмечаются признаки неблагополучия со стороны ЖКТ (тошнота, сниженный аппетит, урчание в животе, поносы). Нарушения обмена арахидоновой кислоты при псевдоаллергии проявляются симптомами, наблюдаемыми при бронхиальной астме (чувство нехватки воздуха, кашель, приступы удушья).
При псевдоаллергии могут наблюдаться анафилактоидные реакции, сходные с анафилактическим шоком, но отличающиеся от него отсутствием выраженных нарушений системы кровообращения, поражением преимущественно одного органа или системы, благоприятным исходом заболевания.
Диагностика
Диагностика псевдоаллергии основана на тщательном анализе анамнестических сведений, выявлении симптоматики, встречающейся преимущественно при псевдоаллергических реакциях и проведении лабораторных исследований, позволяющих исключить истинную аллергию.
Отличительные клинические признаки псевдоаллергии: развитие у детей старше года и у взрослых, возникновение реакции на либератор при первом контакте и отсутствие постоянных обострений при повторных контактах с ним, наличие четкой зависимости проявлений псевдоаллергии от количества поступающего продукта, отсутствие перекрестной чувствительности, локальность, ограниченность патологического процесса и его клинических проявлений одним органом (системой).
При проведении лабораторных исследований при псевдоаллергии обычно отсутствует эозинофилия в анализе крови, уровень общего иммуноглобулина E в пределах нормы, а результаты определения специфических иммуноглобулинов в крови и кожные аллергопробы отрицательные.
В специализированных клиниках для выявления псевдоаллергии и проведения дифференциальной диагностики с истинными аллергическими реакциями могут применяться такие методы, как проведение теста с введением в 12-перстную кишку гистамина (если имеется непереносимость пищевых продуктов), определение флюоресценции лимфоцитов (при крапивнице), индометациновый тест (при аспириновой бронхиальной астме), элиминационно-провокационные тесты и пр.
Лечение псевдоаллергии
В первую очередь необходимо прекратить (по возможности) поступление в организм веществ-либераторов, которые вызывают появление патологической псевдоаллергической реакции у данного пациента (прекратить прием аспирина и других нестероидных противовоспалительных средств при аспириновой астме, пищевого красителя тартазина – при пищевой непереносимости и т. д.).
Если развитие псевдоаллергии связано с повышенным высвобождением гистамина клетками, ограничивают прием продуктов, стимулирующих этот процесс и содержащих гистамин в повышенных количествах, а также рекомендуют прием перорально кромолин-натрия в достаточно больших дозах. При наличии заболеваний ЖКТ (гастродуоденита с повышенной секреторной функцией, язвенной болезни 12-перстной кишки) рекомендуется диетическое питание с использованием овсяной каши, рисового отвара, а также прием лекарственных препаратов, снижающих секрецию и обладающих обволакивающим действием на слизистую желудка и кишечника. При наличии дисбактериоза проводят его коррекцию и снижают количество углеводов в пищевом рационе.
При псевдоаллергии с клиническими проявлениями в виде крапивницы (при нарушении инактивации гистамина), назначают введение раствора гистамина в постепенно возрастающей дозе. При псевдоаллергическом наследственном отеке Квинке вводят С1-ингибитор или свежую (свежезамороженную) плазму, а также препараты тестостерона.
Профилактика
Профилактика псевдоаллергии основана на исключении факторов, которые вызывают ее развитие: отказе от приема потенциальных пищевых продуктов-либераторов, некоторых лекарственных препаратов и рентгеноконтрастных веществ, соблюдении элиминационной диеты, своевременном лечении сопутствующих заболеваний ЖКТ.
Источник
Приветствуем всех своих читателей, которые заглянули на наш блог!
Мы рады встрече с Вами, и хотим, чтобы Вы из этой онлайн странички узнали больше о ложной или псевдоаллергии. Диагноз псевдоаллергия очень интересный.
Он очень часто проявляется в сезон аллергии, как сочетаемое-несочетаемое. Поэтому многие люди, уверенные в своей аллергии, скупают кучами противоаллергические препараты, но ощутимых результатов от них не наблюдают.
Секрет проявления симптоматики именно их аллергии, не поддающейся обывательскому лечению, заключается в ложной аллергии, которую может распознать только врач-аллерголог.
В этой статье мы расскажем Вам об особенностях ложной аллергии, как она проявляется у взрослых и детей. Что может спровоцировать псевдоаллергическую реакцию и как ее лечить.
Оставайтесь на этой страничке, читайте дальше, будет интересно!
Какая она эта ложная аллергия?
Псевдоаллергическая реакция организма представляет собой патологический процесс на специфический раздражитель.
По своим клиническим проявлениям у взрослых и детей она похожа на аллергию по патофизиологическим или патохимическим симптомам, однако, развиваясь, не имеет иммунологической составляющей.
Механизм течения этого заболевания может развиваться по нескольким направлениям, рассмотрим основные из них.
Гистаминовый
Гистаминовый механизм течения заболевания приводит к увеличению концентрации свободного гистамина в биологических жидкостях, который оказывает свой патологический эффект на рецепторы тучных клеток, вызывая их разрушение.
Активация системы комплемента
Этот механизм в системе комплемента или дополнения в группе глобулярных белков крови образует пептиды с анафилактической активностью.
Нарушение метаболизма
Изменения механизма метаболизма арахидоновой кислоты в организме взрослого и ребенка приводит к возникновению симптомов бронхоспазма, гиперсекреции слизи или других патологических эффектов.
Псевдоаллергический процесс может носить локальный или системный характер, который приводит к:
- Повышению проницаемости сосудов;
- Отекам;
- Воспалениям;
- Спазмам гладкой мускулатуры.
 Что и как провоцирует заболевание
Что и как провоцирует заболевание
Главная причина псевдоаллергии заключается в веществах либераторах, которые объединяются группой из:
- Консервантов;
- Красителей;
- Пищевых добавок;
- Пестицидов;
- Синтетических соединений;
- Нитратов;
- Токсинов.
Причиной высвобождения гистамина, который активизирует появление заболевания, могут служить:
Физические факторы высоких температур, замораживания, оттаивания, ультрафиолетового излучения.
Химические факторы типа моющих или чистящих средств, растворителей, сильных кислот, щелочей.
Медикаментозные препараты ненаркотических анальгетиков, пенициллинов, рентгеноконтрастных веществ, витаминов группы B.
 Пищевые продукты в виде:
Пищевые продукты в виде:
- Рыбы;
- Томатов;
- Яичного белка;
- Шоколада;
- Консервов;
- Сыра;
- Колбасы.
 По формам проявления заболевание может выражаться симптоматикой:
По формам проявления заболевание может выражаться симптоматикой:
- Круглогодичного ринита;
- Крапивницы;
- Отека Квинке;
- Головных болей;
- Бронхиальной астмы;
- Анафилактического шока;
- Гастрита;
- Энтерита.
 На этом месте своего рассказа хотим дать Вам немного отдохнуть.
На этом месте своего рассказа хотим дать Вам немного отдохнуть.
А заодно рассказать об интересном моменте.
Который тоже может вызвать симптоматику ложной аллергии.
У Вас растет замечательный, любознательный малыш? Это прекрасно! Но в последнее время Вас беспокоит временами возникающее у него першение в горле, частые покашливания и непонятный зуд по телу?
Наш совет! Обратитесь к аллергологу. Возможно у Вашего ребенка ложная аллергия, вызванная гельминтами и продуктами их жизнедеятельности.
 Как избавиться от недуга?
Как избавиться от недуга?
Лечение псевдоаллергии довольно сложное, так как современные медикаментозные препараты не могут влиять на выработку антител.
Поэтому они только ослабляют проявления, а не устраняют причину патологических расстройств.
Легкие стадии заболевания лечатся с помощью антигистаминовых:
- Мазей;
- Кремов;
- Каплей в нос или глаза.
Средняя степень болезни купируется тоже антигистаминовыми препаратами.
 Но уже во внутривенных или внутримышечных инъекциях, которые назначает врач.
Но уже во внутривенных или внутримышечных инъекциях, которые назначает врач.
Тяжелая форма течения заболевания требует использование гормональной терапии, переливания плазмы, строгой диеты.
Лечение псевдоаллергии требует выполнения определенных правил:
- Неукоснительного соблюдения врачебных назначений.
- Перекрестного лечения сопутствующих соматических заболеваний.
- Сбалансированного питания с исключением продуктов, которые содержат возможные раздражители.
- Нормализации микробной флоры кишечника.
- Дополнительного употребления ферментов поджелудочной железы или препаратов, защищающих и обволакивающих кишечник.
Инновационные разработки
Современные возможности интернета позволяют многим людям самостоятельно искать информацию и новые методы лечения псевдоаллергии.
 Сегодня на помощь им может прийти книга американского аллерголога Оланды Дейволт «Как избавиться от аллергии».
Сегодня на помощь им может прийти книга американского аллерголога Оланды Дейволт «Как избавиться от аллергии».
Хронический аллергик, она разработала свою теорию лечения этого заболевания на основе народных средств.
Поэтому эта книга содержит в себе не только личный опыт Оланды, но и профессиональные знания, как доктора медицины.
Имея это бесценное практическое пособие, каждый желающий может забыть, что аллергия когда-то была частью их жизни.
В книге даны простые, несложные, доступные и реально работающие рецепты народных средств, которые успешно можно применять дома.
Если Вы хотите навсегда забыть о псевдоаллергии, советую Вам подписаться на мой блог!
Здесь Вы всегда найдете для себя полезную информацию и сможете в своих комментариях делиться личными рецептами, опытом и разными средствами борьбы с данным недугом.
Не болейте!
До свидания, до новых встреч!
Источник
Определение . Контактный дерматит — это аллергическая телефона экзема, которая чаще всего имеет профессиональный характер.
В качестве этиологических факторов могут выступать соединения хрома, никеля, эпоксидные смолы, р-фенилендиамин, формальдегид, которые входят в состав различных технических растворов, лаков, красок и т. В патогенезе различают две фазы: сенсибилизация (первичная реакция) и эффекторная фаза (вторичная реакция). Клинические проявления очень полиморфные: эритематоз, папулы, везикулы на коже.
Диагностика . Для диагностики используется формуляр проба. Техника постановки: на внутреннюю поверхность кожи предплечья, предварительно обработанную 70 ° спиртом, наносят марлю, смоченную в растворе аллергена, и параллельно — марлю с растворителем. Оценивают через 30 мин.
Оценка кожной аппликационной пробы.
Лечение . Единственное средство — устранение контакта с аллергеном.
Определение . Лекарственная аллергия — это патологическая реакция на медикамент, в основе которой лежат иммунологические механизмы.
Согласно современным представлениям выделяют несколько видов побочного действия лекарственных средств.
Классификация побочного действия медикаментозных средств.
И. Токсические реакции: в результате передозировки. Связанные с замедлением метаболизма терапевтических доз лекарственных средств. Обусловленные функциональной недостаточностью печени или почек. Отдаленные токсические эффекты (тератогенность, канцерогенность).
II. Суперинфекции и дисбактериозы.
III. Реакции, связанные с массивным бакте- риолизисом под действием лекарственных средств.
IV. Реакции, обусловленные особой чувствительностью к лекарственным средствам: необычные реакции, отличные от фармакологических, обусловленные, вероятно, энзимопатии.
V. Психогенные реакции. Аллергические реакции имеют ряд важных особенностей, отличающих их от других видов нежелательного действия лекарственных средств.
Отсутствие связи с фармакологическими свойствами препарата.
При первичном контакте с лекарственным средством аллергическая реакция не развивается, что связано с необходимостью развития сенсибилизации к нему (период иммунологической стадии «).
При наличии сенсибилизации аллергическая реакция может развиваться в ответ даже на незначительные количества препарата — несколько микрограммов. Практически любой препарат может быть аллергеном, за исключением некоторых химических веществ, которые являются естественными составляющими частями биологических жидкостей (глюкоза, хлорид натрия и т.п.).
Большинство лекарственных средств — это простые химические вещества с молекулярной массой менее 1000 D. Такого рода вещества небелковой природы есть в иммунологическом отношении, за редким исключением, неполноценными антигенами (гаптенами). Итак, для сенсибилизацийно- го влияния они должны превратиться в полный антиген. В связи с этим для развития лекарственной аллергии необходимые меньшей мере три этапа: 1) образование гаптена — превращение лекарственного препарата в такую форму, что может реагировать с белками; 2) конъюгация гаптена, образовавшийся с белком конкретного организма или иной соответствующей молекулой-носителем, вследствие чего образуется полный антиген; 3) развитие иммунной реакции организма на образованный комплекс — гаптен-носитель, который стал для организма чужеродным.
Большинство лекарственных средств подлежат в организме метаболическим преобразованиям. Это приводит к образованию соединений, которые выделяются из организма или больше уже не распадаются. Если в результате биотрансформации препарата образуется вещество, способное соединиться с белком организма, то при этом создается предпосылка для сенсибилизации. Известно очень много доказательств большую значимость такого рода метаболических изменений для развития лекарственной аллергии, чем первичная структура препарата. Особенностями метаболизма объясняется и тот факт, что только у определенного процента больных развиваются аллергические реакции, а после лечения от основной болезни во многих случаях препарат вообще может не вызвать аллергию. Можно понять и такие случаи, когда медикамент в течение ряда лет хорошо переносился, а затем внезапно вызвал аллергическую реакцию. Наличием различных путей биотрансформации лекарственных средств можно объяснить тот факт, что химически родственные соединения, например, салицилат натрия и ацетилсалициловая кислота, имеют различные Сенсибилизационное свойства и редко дают перекрестные реакции. Наряду с реактогенностью гаптена, играет роль и способность белков организма к конъюгации. Различные белки имеют это свойство в неодинаковой степени. Так, известно, что многие виды присыпок и мазей, нанесенные на воспаленную поверхность кожи, чаще вызывают сенсибилизации. При профилактическом применении лекарственных средств аллергические реакции развиваются реже, чем при терапевтическом, например, при воспалительных процессах. Наряду с этим, локализация аллергической реакции на лекарства зависит от предыдущих органных дефектов. Многие препараты, как известно, имеют особое родство с определенными органами и клетками.
При развитии иммунного ответа на лекарственные средства продуцируются и гуморальные антитела (в том числе IgE), и сенсибилизированные Т-лимфоциты. Поэтому, с точки зрения иммунопатогенеза, в развитии лекарственной аллергии могут участвовать все 4 типа аллергических реакций по Джелли и Кумбсом.
Факторы риска лекарственной аллергии. По данным Института иммунологии (Россия), частота развития аллергических реакций на различные лекарственные средства существенно варьирует. Ниже приведены препараты, на которые чаще всего развиваются аллергические реакции, а также препараты и некоторые пищевые продукты, на которые проявляются перекрестные аллергические реакции, и их частота (по Л. В. Лусом).
Факторы, которые приводят к развитию истинных аллергических реакций на лекарственные средства. Наличие отягощенного аллергологического анамнеза. Наличие сопутствующих атопических болезней (атопический дерматит у 50%, атопическая бронхиальная астма и т.д.). Наличие болезней, которые требуют длительного и / или частого применения медикаментов. Наличие сопутствующих микозов кожи, слизистых оболочек, ногтей и т. Д.
Следует помнить, что довольно часто после употребления или парентерального введения химиотерапевтических препаратов развивается не настоящая, а Псевдоаллергический реакция.
Псевдоаллергический реакция — это патологический процесс, клинически подобный настоящей аллергической реакции, не имеющий иммунологической стадии своего развития.
Механизмы псевдоаллергии. Гистаминовыми механизм, обусловленный повышением концентрации гистамина: а) в результате высвобождения под действием различных либераторов; б) при нарушении механизмов его инактивации, в частности за длительного употребления противотуберкулезных препаратов, анальгетиков, антибактериальных средств; в) при поступлении гистамина и других аминов с пищей; г) при усиленном его образовании из гистидина, фенилаланина, тирозина кишечной микрофлорой с декарбоксилуючою активностью, например, при дисбактериозе.
Механизм, обусловленный нарушением активации системы комплемента. Механизм, обусловленный нарушением метаболизма арахидоновой кислоты. Практическое врач должен помнить и учитывать факторы, которые приводят к развитию аллергических реакций на лекарственные средства (как настоящих, так и Псевдоаллергический).
Факторы, которые приводят к развитию Псевдоаллергический реакций на лекарственные средства.
1 Полипрагмазия.
2 Наличие сопутствующих болезней желудка и кишечника, печени, нейроэндокринной системы, обменных нарушений.
3 Пероральное введение химиотерапевтических препаратов больным с язвенным, эрозивным, геморрагическим поражениями желудка и кишечника.
4 Доза препарата, не соответствует массе тела и возраста больного.
5 Неадекватная терапия сопутствующих болезней, температура растворов, вводимых парентерально.
6 Одновременное введение несовместимых лекарственных средств.
7 Изменение pH среды.
Диагностика . Несмотря на большое количество информационного материала по диагностике лекарственной аллергии, нет ни одного метода ( in vivo или in vitro ), который позволил бы врачу достаточно достоверно и без всякой опасности для больного установить этиологический диагноз лекарственной аллергии. Тщательно собранный анамнез, как и раньше, имеет большое значение. Во многих случаях он позволяет распознать аллерген с достаточной достоверностью и делает излишним применение не всегда безопасных тестов с лекарственными препаратами. Больного нужно подробно расспрашивать обо всех лекарственных препаратах, которые он принимал накануне развития аллергической реакции, а также о наличии сенсибилизации. Перед назначением любого лекарственного препарата больному нужно задать вопросы, которые помогут врачу выяснить наличие факторов риска или сенсибилизации у конкретного больного:
Страдает сам больной или его родственники на какую аллергическую болезнь?
Принимал раньше больной этот лекарственный препарат, не было у него аллергических реакций на него?
Какими препаратами больной лечился долго и высокими дозами?
Не было ли обострение основной болезни, сыпи, кожного зуда после употребления лекарственных средств; если да, то каких, через какое время после начала употребления?
Проводили больному инъекции сывороток и вакцин?
Или су больного микоз кожи и ногтей (эпидермофития, трихофития)?
Имеет больной профессиональный контакт с медикаментами?
Или вызывает обострение основной болезни или появление аллергических симптомов контакт с животными?
Обнаружив в анамнезе те или иные проявления лекарственной аллергии, врач должен на лицевой стороне истории болезни красным карандашом сделать соответствующую запись. Решение вопроса осложняется в случаях, когда реакция возникла на фоне приема двух или более препаратов, при современной полипрагмазии встречается нередко. Возможна «скрытая» сенсибилизация (добавление антибиотика в корм сельскохозяйственным животным, некоторых веществ, в частности хинина — в тонизирующие напитки и т.п.). Конечно, даже в сомнительных случаях все лекарственные препараты отменяют. Быстрое исчезновение симптомов подтверждает возможный диагноз, однако следует уточнить, какой именно из лекарственных препаратов является аллергеном, особенно если необходимо длительное лечение. При целенаправленных элиминационных пробах следует принимать во внимание возможность перекрестных реакций и поступление лекарственных веществ в составе комбинированных препаратов, а также в продуктах питания и вкусовых добавках. Однако надо учитывать, что отрицательный результат элиминационную пробы не исключает лекарственной аллергии, а также возможность развития ее в дальнейшем, а положительный — не всегда свидетельствует об аллергической реакции.
К тяжелых проявлений аллергических реакций на медикаментозные средства принадлежат токсический эпидермальный некролиз (рис. 8.10) (синдром Лайелла),

Рис. 8.10. Токсический эпидермальный некролиз (синдром Лайелла)
многоформная эритема (синдром Стивенса — Джонсона) (так называемые токсико-аллергические реакции).
Токсический эпидермальный некролиз (синдром Лайелла) характеризуется тем, что на коже и слизистых оболочках внезапно возникают многочисленные буровато-красные очаги на фоне которых затем образуются дряблые пузыри. В результате раскрытия их и отслойка поверхностных слоев эпидермиса образуются сплошные эрозивные мокнущие поверхности. Пораженная поверхность кожи составляет 80-90%. Симптом Никольского положительный. Общее состояние больного достаточно тяжелое. Имеющиеся септическая лихорадка, нарушение сердечной деятельности, признаки поражения почек токсико-аллергического характера. Лечение базируется на устранении причинного агента (медикамента). Назначают ГКС (системно и местно), антигистаминные препараты, дезинтоксикационную инфузионную терапию, симптоматическое лечение (диуретики, сердечно-сосудистые препараты и т. Д.).
Многоформная эритема (синдром Стивенса — Джонсона) (рис. 8.11) проявляется поражением преимущественно кожи и слизистых оболочек. В развитии имеют значение преимущественно вирусные агенты (аденовирусы, энтеровирусы), стрептококки и др.

Рис. 8.11. Многоформная эритема (синдром Стивенса-Джонсона)
Характеризуется наличием полиморфных высыпаний (многоформная эритема), которые чаще всего занимают 30-40% поверхности тела. Волдыри имеют фиолетово-красный цвет, расположены группами. Поражение слизистых и кожи сопровождается висце- ритамы (эндомиокардит, пневмонит, менингит), артритами, лихорадкой. Лечение состоит из назначения ГКС (системно), антигистаминных препаратов, антибиотиков широкого спектра действия, дезинтоксикационной инфузионной терапии.
Следует отметить, что в последние годы отрицается связь указанных синдромов с лекарственной аллергией. Высказываются предположения об их связи с бактериальными, вирусными, микоплаз- мовимы возбудителями и рядом других факторов.
Диагностические тесты при медикаментозной аллергии. При необходимости рекомендуется соответствующий алгоритм кожных тестов с медикаментозными аллергенами.
Отмена антигистаминных Η, блокаторов за 24-78 ч. к тестированию; гидразина — 28-72 ч., астемизола — 4-6 недель.
Последовательное проведение капельной, скарификационные и внутрикожной проб (рис. 8.1 2а, б). Отрицательный контроль — с растворителем, положительный — с 0,01% раствором гистамина. Капельная проба. Начальная концентрация аллергенов: а) в високосенсибилизованих — от 0,5 ЕД / мл до 100 МЕ / мл; б) в других — 1000 ЕД / мл.
На кожу внутренней поверхности предплечья, предварительно обработанную спиртом, наносят по одной капле испытуемого лекарственного препарата, растворителя и гистамина. Через 20 мин учитывают местную и общую реакцию. Местная реакция — папула (волдырь) и гиперемия. Общая реакция — головокружение, зуд, слабость. При отрицательной местной и положительной общей реакции проба считается положительной.

Рис. 8.12. А — капельная проба; б — скарификационные проба
Оценка капельной пробы. Скарификационные пробу ставят при отрицательной капельной пробе в той же последовательности (сначала с низкой, а затем с высокой концентрацией аллергена, не повреждая кожные сосуды). Техника постановки: кожу внутренней поверхности предплечья обрабатывают 70 ° спиртом, затем наносят отдельными шприцами по капле гистамина 0,01%, аллергенов и тест-контрольной жидкости на расстоянии 4-5 см друг от друга. Стерильными Скарификатор проводят отдельно через каждую каплю по 2 параллельные царапины длиной 4-5 мм на расстоянии 2 мм между ними. Детям до 5 лет можно проводить по одной царапине. Царапины проводят поверхностно, нарушая только целостность эпидермиса, не травмируя кровеносные сосуды. Через 10 мин осторожно промокают каждую каплю отдельным ватным тампоном, через 10 мин оценивают пробы. Обязательное условие — отрицательный результат с тест контрольной жидкостью и положительный — с гистамином.
Оценка скарификационные пробы. Учитывают местную и общую реакции. Только при отсутствии реакции на контроль и положительной на гистамин и лекарственное аллерген можно утверждать о специфичности реакции. Внут ришньошкирна проба ставится при отрицательной скарификационные пробе. Введение медикаментозного препарата начинают с низкой дозы, постепенно повышая концентрацию.
Сейчас рекомендуется скарификационные пробы заменить на кожный прик-тест, как более надежную и стандартизированную методику.
Противопоказания к проведению кожных проб с лекарственными средствами.
1 Наличие безусловной аллергической реакции на препарат, в том числе анафилактического шока.
2 Острый период любой аллергической болезни.
3 Декомпенсированные болезни сердца, почек, печени, тиреотоксикоз, беременность, тяжелая форма сахарного диабета.
Профилактика и лечение. Профилактика лекарственной аллергии — это сложная проблема, для решения которой необходимы меры общего характера и индивидуальные. К первым относится борьба с полипрагмазией, получившая в последние годы эпидемический характер. Сюда же следует отнести запрет на продажу лекарств без рецептов. Нежелательно использование медикаментозных препаратов как консервантов — ацетилсалициловой кислоты для консервирования фруктов, левомицетина для заготовки крови и плазмы, пенициллина — для хранения продуктов при дальних перевозках в жаркую погоду. К индивидуальным мер профилактики относится прежде всего внимательное отношение к анамнеза больного. Многие из описанных в литературе случаев летального медикаментозного анафилактического шока связаны с тем, что больного просто не спросили о том, лечился он назначенным препаратом и как его переносил! Если в анамнезе есть указания на аллергическую реакцию, даже легкую (зуд, необильная крапивница, отек и зуд в месте введения), препарат необходимо заменить другим, учитывая возможность перекрестных антигенных свойств.
Общие принципы лечения при медикаментозной аллергии. При любых видах лекарственной аллергии необходимо отменить все лекарственные препараты. Оставляют только те, которые необходимы больному по жизненным показаниям.
Назначить голодную паузу или гипоаллергенную диету. Больному нужно много пить, лучше — кипяченую воду. В случае необходимости — очистительная клизма, энтеросорбенты. Если кожные проявления сопровождаются общими реакциями (повышение температуры тела, озноб), целесообразно проведение инфузионной терапии.
Применение антигистаминных препаратов. Если их введения не дает положительного результата, то применяют ГКС средними дозами (преднизолон). При отсутствии эффекта повышают дозу преднизолона или заменяют его дексаметазоном. При ангионевротическом отека опасной локализации, угрожающего жизни (отек гортани, головного мозга, кишечника и т.п.), вводят адреналин 0,1% — 0,2-0,5 мл п / к., Назначают преднизолон, дексаметазон. При развитии асфиксии — немедленная трахеотомия.
Посиндромную терапия основных проявлений лекарственной аллергии.
Обязательная запись в истории болезни о наличии лекарственной аллергии.
Источник

