Дефекты кожи от дерматита
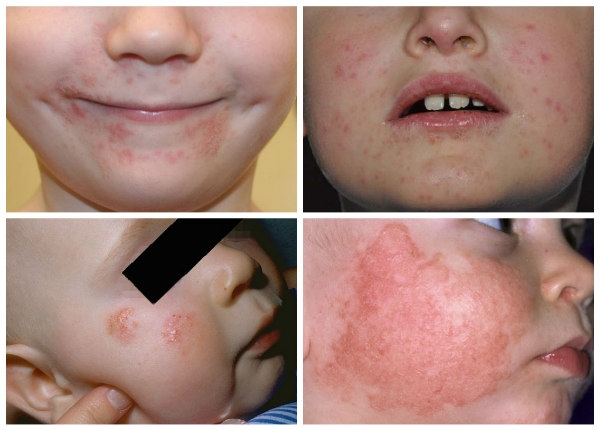
Под названием «дерматит» объединяются воспалительные заболевания кожи, причины которых могут быть различны. Общими симптомами являются зуд, отечность пораженной области, покраснение, образование пузырьков.
- Причины
- Симптомы
- Стадии
- Виды
- Особенности у детей
- Лечение
- Препараты для приема внутрь
- Мази и кремы от дерматита
- Народные средства
- Диета

Дерматит на лице представляет собой ко всему прочему и эстетическую проблему. Нередко пациенты, особенно женщины и подростки, страдают не только физически, но и морально: у них снижена самооценка, они стесняются появляться на улице и заводить знакомства, существует высокий риск развития депрессии. Для таких людей важна психологическая поддержка.
Причины
Причины высыпаний на лице многообразны и нередко системны. Роль в развитии дерматитов играют не только провоцирующие факторы, но и состояние иммунитета, психоэмоциональное здоровье пациента, сопутствующие заболевания и т. д.
Общие причины бывают эндогенными (внутренними) и экзогенными (внешними).
К эндогенным причинам дерматита относятся:
- реакция организма на медикаменты, определенные продукты питания;
- обменные нарушения, дефицит витаминов и минералов;
- эндокринные нарушения;
- аутоинтоксикация.
Экзогенные причины могут быть:
- биологическими: жизнедеятельность микроорганизмов, контакт с пыльцой растений;
- механическими: компрессия, трение;
- химическими: попадание на кожу солей минеральных кислот, щелочных металлов;
- физическими: воздействие высоких и низких температур, ветра, воды, ультрафиолета, рентгеновского и радиоактивного излучения.
Кроме того, причины возникновения дерматита на лице разделяют на отдаленные (генетически зависимые и приобретенные), и близкие.
К отдаленным факторам относят наследственную предрасположенность: если один из родителей страдает дерматитом лица, в 30-50 % случаев болезнь передается ребенку. Отдаленной причиной является и приобретенная предрасположенность к дерматиту после снижения иммунитета, хронических инфекционных патологий, психоэмоциональных переживаний и психических заболеваний.
Среди близких (триггерно зависимых) причин выделяют стресс и влияние физических, механических, химических, биологических факторов. Близкими они называются потому, что болезнь развивается в ближайшее время после воздействия одного из этих факторов.
Симптомы
Симптоматика дерматита кожи лица зависит от разновидности и тяжести заболевания. Внешние проявления связаны также с интенсивностью воспаления, частотой обострений, успешностью терапии. Можно выделить группу общих признаков, которые в той или иной степени характерны для любой формы дерматита: кожный зуд; ярко-красные пятна в области поражения, приподнятые над здоровой кожей; мелкие пузырьки, наполненные серозной жидкостью.
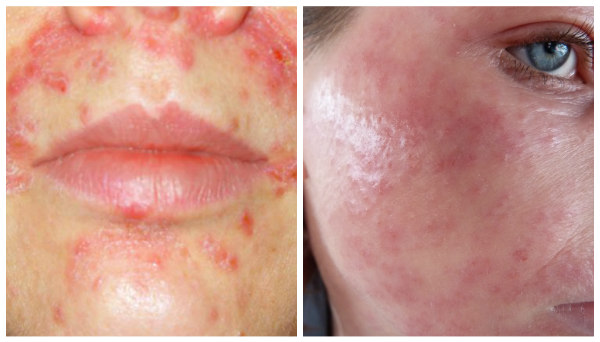
После разрыва этих пузырьков начинается мокнутие кожи. На поздних стадиях болезни, напротив, может отмечаться ксероз – повышенная сухость, шелушение, растрескивание кожи в результате снижения функции сальных желез. Далее возникает лихенизация – утолщение кожи и усиление ее рисунка. Последний симптом характерен для хронических дерматитов.
Стадии
Дерматит на лице имеет три стадии течения.
Острая характеризуется быстрым развитием, внезапным зудом, покраснением и вспуханием кожи. Как правило, пораженная область имеет четкие границы, и на ней образуется везикулезная или папулезная сыпь. Некоторые пациенты жалуются на упадок сил, повышение температуры тела до 37º С, головную боль.
Подострая, во время которой пораженные участки покрываются коркой. Чешуйки утолщенной кожи легко слущиваются, обнажая больную область.
На хронической стадии наступает лихенизация кожи. Хронический дерматит лица в этом случае визуально прибавляет человеку возраст — из-за плохого кровоснабжения и недостаточной работы сальных желез кожа теряет эластичность, на ней четче проступают морщины. В ряде случаев меняется окраска пораженных кожных участков: они становятся бледными или темно-розовыми.
Виды дерматита лица
Различают 5 видов дерматита, локализующегося на лице:
- себорейный;
- аллергический;
- атопический;
- контактный;
- пероральный.
Себорейный
Себорейный вид дерматита развивается на участках кожи с хорошо развитыми сальными железами. На лице это области лба (особенно на границе роста волос), межбровной и носогубных складок, подбородка; у мужчин — участки роста бороды и усов.
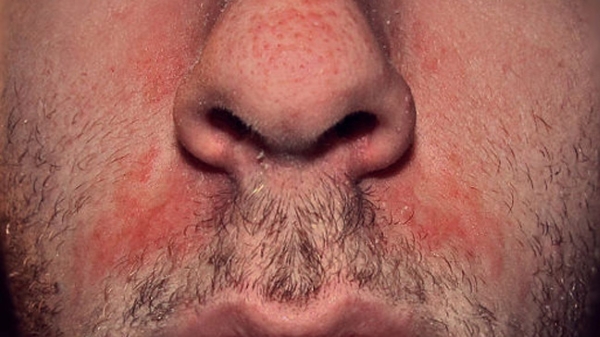
Наиболее часто себорейным дерматитом лица страдают подростки в период полового созревания, младенцы, мужчины и люди обоих полов, имеющие жирный тип кожи.
Сальные железы, расположенные в толще кожи, вырабатывают себум (кожное сало). Это вещество представляет собой смесь липидов и выполняет защитную и увлажняющую функцию.
Причина развития себорейного дерматита биологическая. Заболевание вызывают дрожжеподобные грибки Malassezia furfur, образующие колонии в устьях протоков сальных желез и питающиеся себумом. В процессе жизнедеятельности они расщепляют кожное сало на свободные жирные кислоты, большое количество которых вызывает воспаление. На коже лица живут круглые грибки Malassezia, тогда как, к примеру, себорею кожи головы вызывают грибки овальной формы.
Malassezia furfur – условно-патогенный грибок, присутствующий как часть микрофлоры кожи практически у каждого человека. Под воздействием ряда факторов грибки начинают размножаться бесконтрольно, нанося тем самым вред коже. К подобным факторам относятся:
- гормональные нарушения: снижение уровня эстрогена и рост прогестерона и андрогена при заболеваниях яичников, менопаузе у женщин; опухоли яичка у мужчин; ожирение у людей обоего пола;
- половое созревание, во время которого сальные железы начинают работать с большей интенсивностью;
- заболевания пищеварительной, эндокринной, нервной систем, нарушения обмена веществ;
- психические заболевания, которым сопутствует нарушение работы гипоталамуса и гипофиза;
- стресс, переутомление;
- питание с преобладанием жирной, соленой, острой пищи и малым количеством свежих овощей;
- курение, злоупотребление алкоголем;
- генетическая предрасположенность.
Различают 2 типа себорейного дерматита — жирный и сухой.
Жирный дерматит встречается наиболее часто. Он характеризуется появлением четко ограниченных красных папул с жирным блеском или покраснением кожи. В свою очередь, жирный себорейный дерматит подразделяется на:
а) густой, при котором в составе себума снижается уровень низших и повышается уровень высших жирных кислот. Отличительные признаки — расширенные поры, комедоны (черные или белые угри), гнойничковые высыпания, отделение желтых крупных чешуек кожи.
б) жидкий, характеризующийся повышением уровня свободных жирных кислот. На коже образуются крупные гнойники и комедоны, она выглядит блестящей и раздраженной, на ощупь масляниста.

Сухой дерматит развивается преимущественно у маленьких детей, у взрослых людей — гораздо реже. При этой форме дерматита снижается интенсивность работы сальных желез, кожа становится сухой, появляется ксероз, стягивание, усиливающееся после контакта с водой. Визуально наблюдаются розовые и красные пятна, угревая сыпь.
Все формы себорейного дерматита лица сопровождаются общими симптомами:
— не только зуд, но и жжение пораженных областей;
— четко ограниченные кольцевидные или гирляндоподобные высыпания, покрытые желтоватыми чешуйками;
— при утяжелении заболевания — увеличение площади высыпания, появление ярко-желтых корок.
Себорейный дерматит диагностируется с помощью физикального осмотра, микроскопического исследования слущенных чешуек, анализа крови для оценки уровня гормонов.
Аллергический
Аллергический дерматит развивается как реакция на попадание в организм определенных веществ.
Аллерген в каждом случае индивидуален, среди самых распространенных – шерсть, перо; пыль; пыльца растений; парфюмерные композиции; пища, лекарственные препараты; продукты собственного обмена веществ при заболеваниях почек, печени, щитовидной железы, онкологических и паразитарных патологиях (аутоинтоксикация).
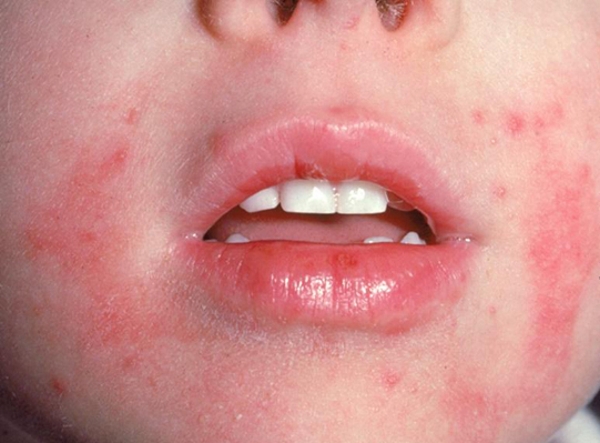
Первичный аллергический дерматит может развиться в любом возрасте, однако чаще он проявляется у детей до 2 лет. У взрослых людей он диагностируется после изменения гормонального статуса (например, при беременности) или нарушения обменных процессов (диабет, ожирение и т. д.).
Вторичный дерматит этого типа может присоединиться на фоне других аллергических заболеваний и реакций: крапивницы, бронхиальной астмы, пищевой аллергии и др.
Симптомы болезни проявляются спустя несколько дней после попадания аллергена в кровь: на любом участке лица (на щеках, веках, вокруг ноздрей) появляются красные пятна с мелкими прозрачными пузырьками. При расчесывании или трении пузырьки лопаются, образуя мокнущие ранки. Возникает сильный зуд, беспокоящий даже во сне. После острого периода начинается образование корочек, лихенизация кожи, шелушение.
Аллергический дерматит отличается от иных видов заболевания сопутствующими симптомами:
- сезонным характером обострений, например, во время цветения определенного растения;
- слезоточивостью, светобоязнью, обильным выделением слизи из носа;
- чиханием, кашлем.
Таким образом, к поражению кожи присоединяются вторичные заболевания – аллергический ринит, конъюнктивит, трахеит, требующие дополнительных мер лечения.
Для диагностики этой разновидности дерматита проводят аллергические пробы и анализ крови, в котором обнаруживается повышенный уровень лимфоцитов.
Атопический
Атопический дерматит, или нейродермит, часто передается по наследству и считается преимущественно детским заболеванием, так как чаще развивается у младенцев до года. Реже болезнь проявляется в возрасте 1-5 лет. Атопический дерматит может как исчезать, так и продолжаться по мере взросления пациента. В связи с этим различают младенческую, детскую и подростково-взрослую формы болезни.
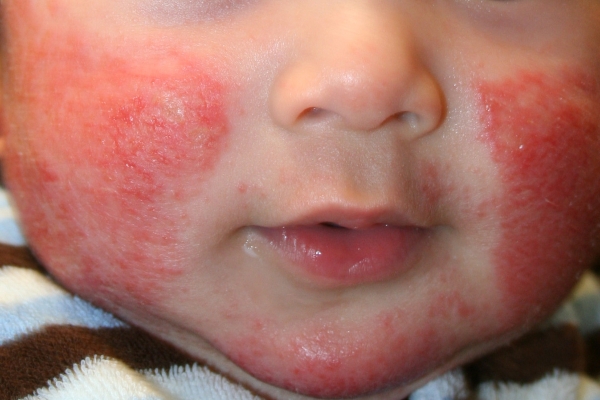
Ярко выраженные симптомы делают атопический дерматит достаточно легко диагностируемым заболеванием. Так, ему сопутствуют:
- очень сильный зуд, усиливающийся к вечеру и не проходящий даже во сне, который провоцирует глубокие расчесы до крови;
- высыпания на щеках, губах, веках;
- удвоение складки нижнего века, отечность кожи;
- боль при касании пораженного участка, локальное повышение температуры;
- появление корок, трещин.
Главная причина развития атопического дерматита — генетически обусловленная чувствительность иммунной системы к определенному фактору:
- продуктам питания (мясные бульоны, рыба, икра, шоколад, орехи, мед, яйца и т. д.);
- лекарственным препаратам;
- пыли, перу, шерсти;
- инфекциям и паразитам.
Кроме того, на риск развития атопической формы болезни влияет токсикоз, курение или инфекции матери во время беременности.
Такой механизм развития роднит атопический дерматит с аллергическим. Заболевание диагностируют посредством осмотра и анализов крови на антитела.
При отсутствии лечения эта форма дерматита может быстро перейти в экзему.
Контактный
Контактный дерматит лица также имеет аллергическую природу и возникает как реакция кожи на внешний аллерген:
- металл, особенно часто – никель ( в предметах пирсинга);
- косметику, мыло;
- спиртосодержащие средства ухода за кожей;
- лекарственные препараты;
- ткани (например, платок, повязка на лоб)
- ультрафиолет;
- высокие или низкие температуры;
- хозяйственные моющие средства, сок растений, попавшие на кожу.
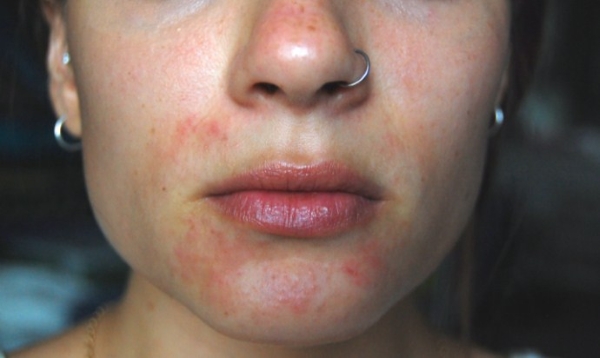
В отличие от аллергического дерматита, симптомы этой патологии развиваются в течение нескольких минут или часов после контакта с аллергеном. Кроме зуда, наблюдаются: отечность и покраснение кожи; наличие пузырей; боль и зуд; четкая локализация воспаления; в хронической форме – ксероз.
Эта форма дерматита лечится проще и быстрее, чем другие.
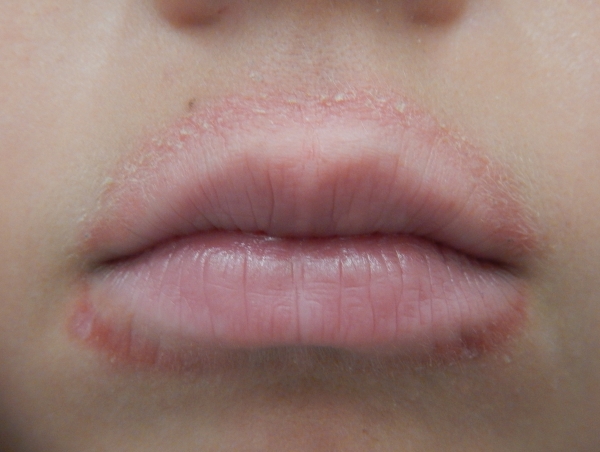
Пероральный
Пероральная форма дерматита проявляется шелушащимися зудящими пятнами вокруг рта, иногда – на щеках, лбу и подбородке. Цвет воспаленных участков может варьировать от бледно-розового до ярко-красного цвета и меняться под влиянием факторов окружающей среды, а также при приеме определенных препаратов или продуктов питания. Наиболее часто пероральный дерматит возникает у молодых людей с чувствительной кожей, в основном у женщин.
Современная медицина пока не может ответить, из-за чего развивается пероральный дерматит. Возможно, к факторам риска заболевания относятся:
- болезни пищеварительного тракта;
- гормональный дисбаланс;
- нарушения обменных процессов.
Особенности дерматита лица у детей
Как правило, у детей развивается один из четырех видов дерматита лица:
- аллергический возникает из-за приема аллергенной пищи (пищевая аллергия) или вдыхания аллергена (респираторная аллергия). Пищевая аллергия у детей старше 3 лет нередко развивается как ответ на избыточное употребление какого-либо продукта и, как следствие, недостатка пищевых ферментов. По мере развития пищеварительной системы ребенка аллергия проходит. Возможна у детей и холодовая аллергия, также проявляющаяся очагами раздражения на лице (лоб, щеки).
- Атопический дерматит у детей представлен младенческой (диатез) и детской формой. В первом случае у маленького пациента поражается преимущественно лицо (щеки, подбородок), во втором — тело. У детей 2-12 лет, болеющих атопическим дерматитом, наблюдается симптом атопического лица: дополнительная складка нижнего века, круги под глазами, тусклый цвет кожи. В большинстве случаев с половым созреванием заболевание исчезает.
- Контактный дерматит лица у маленьких детей провоцируется контактом с грубой или синтетической тканью (пеленки, подушка, одеяло).
- Себорейный дерматит наблюдается у 10 % мальчиков и 9,5 % девочек в первые 3 месяца жизни. К 2-4 годам заболевание проходит. Сыпь наблюдается в области лба и щек. Себорейный дерматит у детей повышает риск развития атопического дерматита. У подростков это заболевание может возникнуть из-за гормональной перестройки и полностью пройти к 17-19 годам.

Лечение
При возникновении раздражения на лице люди чаще всего стремятся избавиться от него, смазав тем или иным кремом или мазью. Однако эти средства, во-первых, борются лишь с внешними проявлениями болезни, а во-вторых, трудно выбрать самостоятельно нужную мазь, не зная истинной причины заболевания.
Лечение дерматитов лица должно быть комплексным, с использованием как наружных средств, так и препаратов, принимаемых внутрь. Применяются и рецепты народной медицины.
Выбор лекарств зависит от разновидности патологии, и сделать его может только врач – дерматолог или аллерголог, после предварительной диагностики.
Препараты для внутреннего приема
Практически при любой разновидности дерматита, в особенности при аллергическом, контактном и атопическом, назначаются антигистаминные препараты сроком от 2 недель до 4 месяцев. Они имеют десенсибилизирующий эффект: уменьшают зуд и болезненность, снижают отечность. Антигистамины подразделяются на препараты:
- первого поколения, отличающиеся быстрым действием (30 минут) и множеством побочных эффектов. К ним относятся Клемастин, Тавегил, Супрастин и другие;
- второго поколения, не снижающие физический тонус и не вызывающие сонливость, но противопоказанные пожилым людям и пациентам с заболеваниями сердечно-сосудистой системы. Примеры: Лоратадин, Цетиризин, Азеластин;
- третьего поколения, подходящие большинству пациентов. К подобным средствам относятся Хифенадин, Дезлоратадин, Сехифенадин.
Себорейный дерматит может требовать приема таблетированных противогрибковых препаратов — Нистатина, Кетоконазола в течение 1-2 недель.
Помимо прочего, рекомендуется прием препаратов, поддерживающих иммунную и пищеварительную систему:
- комплексы витаминов и микроэлементов (особенно цинк, витамин D);
- энтеросорбенты (Полифепан, Энтеросгель, Фильтрум, Смекта и др.);
- гепатопротекторы (Эссенциале, Карсил);
- ферменты;
- бактериофаги;
- про- и пребиотики, синбиотики.
Поддерживающие препараты снижают уровень интоксикации, нормализуют обмен веществ и ускоряют восстановление кожного покрова.
Мази и кремы

Основная задача наружной терапии — уменьшить интенсивность внешних симптомов. С этой целью при дерматите для местного применения назначаются мази, кремы, гели, пасты следующих групп:
- гормональные (мазь Преднизолон, мазь и крем Адвантан, крем Элоком, крем и мазь Целестодерм и др.) — в короткие сроки снимают зуд и отек, но вызывают привыкание;
- антигистаминные (гель «Фенистил») – снимают аллергические реакции;
- антиэкссудативные (цинковая, дегтярная мази) — обладают подсушивающим эффектом;
- способствующие скорейшему заживлению и регенерации кожи (Актовегин – мазь, крем, гель; Бепантен – мазь и крем; Д-Пантенол – мазь и крем; Солкосерил – мазь);
- кератолитики (мази и пасты с салициловой кислотой, Белосалик, Дипросалик, крем Дифферин и др.) — размягчают и отшелушивают отмершие чешуйки;
- антимикотики (крем Низорал, мазь Микозорал, крем Экзодерил) — подавляют жизнедеятельность себорейного грибка;
- антибиотики (мази Левомеколь, Банеоцин, Бактробан, эритромициновая, линкомициновая и др.) — применяются в случае присоединения вторичной инфекции кожи.
Для ежедневного гигиенического ухода за здоровыми участками кожи лица важно применять средства, специально разработанные для чувствительной кожи. Они не содержат аллергенов, красителей и отдушки. Мужчинам, кроме того, важно выбрать минимально травмирующий кожу способ бритья, например, использовать электрическую сеточную бритву.
Народные средства
Для борьбы с симптомами дерматита применяются средства на основе природных компонентов и растений. Самостоятельно можно изготовить отвары для протирания кожи, мази и маски, которые наносят на воспаленную кожу лица. Важно перед применением проконсультироваться с врачом, так как на некоторые ингредиенты может возникнуть индивидуальная реакция.
К наиболее универсальным средствам относятся:
- отвары шалфея, коры ивы и дуба, ромашки, подорожника, календулы, зверобоя, лопуха;
- мази на основе клюквенного сока, зверобоя, оливкового масла, цветков календулы;
- маски из белой глины, порошка цинка, картофеля, алоэ, хвойной смолы.

Диета
При дерматитах лица диетическое питание поможет нормализовать обменные процессы, уменьшить воспаление, а при аллергических формах болезни снизить аллергенную нагрузку, которая может привести к тяжелым последствиям. Рацион, так же, как курс лечения, составляется совместно с врачом, но существуют и общие рекомендации по питанию для людей с дерматитом.
В перечень запрещенных продуктов входят:
- мясо и мясные бульоны, рыба, икра, яйцо;
- копченые, маринованные, консервированные продукты;
- овощи, фрукты и ягоды ярких цветов, тропические плоды, грибы, орехи;
- любые промышленные сладости, в том числе газированная вода, йогурты;
- шоколад, мед;
- приправы.
Диету следует строить, используя продукты низкой аллергенности:
- нежирные виды рыбы и мяса, белое мясо птицы, печень, язык;
- крупы;
- растительное масло (предпочтительно рафинированное);
- свежие овощи и фрукты зеленого, белого, бледно-желтого цветов;
- кефир, нежирный творог, натуральный йогурт;
- компоты и отвары из яблок и груш, слабый чай, минеральную воду.
Если аллергия возникла у грудничка, щадящую диету должна соблюдать его мама, чтобы не допустить попадания опасных веществ в молоко.
Людям с хроническими дерматитами лица желательно придерживаться такого рациона всю жизнь. Это поможет избежать обострения болезни.
Источник


