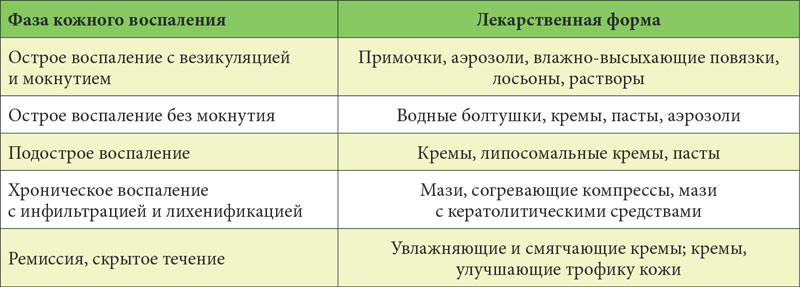
Дерматит лечение у лежачего больного

Пожилые люди и больные после инсульта/травмы не могут самостоятельно ухаживать за собой, чаще всего они обездвижены и не контролируют состояние своего организма в полной мере. У лежачих больных со временем изменяется состояние кожного покрова, уменьшается уровень выработки коллагена и жиров, что, в свою очередь, приводит к повышению чувствительности, истончению и сухости. Кожа легко травмируется и долго заживает, а отсутствие воздушных ванн провоцирует новое раздражение и появление инфекций. Также из-за нарушения двигательной функции происходит застой крови, в результате которого у лежачих больных диагностируют опрелости и пролежни.
Опрелости или пролежни – в чем разница
Опрелости — это воспалительный процесс, образующийся в результате отсутствия гигиены, повышенной влажности и постоянного трения кожного покрова. В случае инфицирования и отсутствия качественного ухода, опрелости становятся хроническим заболеванием. Лечение таких воспалений может длиться несколько лет.
Медики выделяют 3 стадии развития опрелостей:
- Начальная стадия. Покраснение, зуд. Отсутствуют видимые повреждения кожного покрова.
- Средняя степень поражения. Образование язв.
- Тяжелая степень. Появление глубоких незаживающих трещин, неприятного запаха и увеличение площади поражения.
Пролежни представляют собой повреждение кожного покрова на выступающих частях тела. Пролежневые раны образуются в результате постоянного сдавливания мягких тканей (на пятках, коленях, локтях, ягодицах, копчике и др.). У лежачих больных пролежни образуются из — за длительного нахождения в одном положении на неровно расправленном постельном белье или на неудобном противопролежневом матрасе. Выделяют 4 стадии развития пролежневых ран: начальная, переходная, тяжелая, крайне тяжелая.
Чтобы определить, что именно образовалось у лежачего больного, пролежни или опрелости, нужно знать, чем они отличаются и основные симптомы проявления:
| Наименование | Симптомы |
| Пролежни | Изменение цвета кожи, припухлость, появление мокнущих ран, поражение тканей. |
| Опрелости | Зудящее раздражение, жжение, болезненные ощущения, изменение цвета кожного покрова, неприятный запах. |
Причины появления
Для лежачих пожилых людей любое изменение окружающей обстановки может стать ключевым раздражающим фактором, пролежни или опрелости – первый признак того, что нужно внимательнее следить за больным. При отсутствии лечения, изменяется состояние кожного покрова по всему телу, образуются хронические воспаления и не заживающие раны.
Основные причины появления опрелостей:
- лишний вес;
- аллергические реакции;
- жаркая погода, плохо вентилируемая комната, где находится тяжелобольной;
- низкий уровень сахара в крови, нарушение обменных процессов в организме;
- обездвиженность;
- отсутствие гигиены;
- повышенный уровень потоотделения;
- энурез;
- нарушение кровообращения;
- проблемы с иммунной системой;
- неудобная одежда, неправильно подобранное постельное и одноразовое белье.
Примечание! Опрелости возникают в результате постоянного контакта кожного покрова с сальным секретом, а при несоблюдении гигиенических норм создаются благоприятные условия для развития инфекций, благодаря чему болезнь прогрессирует.
Места образования опрелостей
Чаще всего опрелости у лежачих больных образуются в тех местах, где происходит постоянное трение кожи и отсутствует воздухообмен:
- на шее;
- подмышечные впадины;
- под грудью (у женщин);
- в складках живота;
- в паху (у мужчин);
- на ягодицах и копчике;
- на ступне между пальцами.
Лечение опрелостей
Во время лечения опрелостей, важно не только выполнять все требования врача, но и устранять раздражающие факторы, соблюдать личную гигиену. Поражения первой и второй стадии быстро поддаются медикаментозному лечению (курс приема лекарственных средств в среднем составляет 14 дней).
Первая стадия
На начальном этапе развития опрелостей необходимо:
- регулярно очищать кожные покровы больного, давать возможность коже «дышать»;
- заменить постельное белье и одежду лежачего больного на бесшовные изделия из мягких и натуральных тканей;
- составить сбалансированный рацион питания (вся еда должна быть комнатной температуры, не горячей!), чтобы уменьшить выделение пота;
- по возможности начать лечение сопутствующих заболеваний, усугубляющих общее состояние больного;
- регулярно проводить водные процедуры с использованием специально подобранных косметических средств;
- перед обработкой пораженных участков кожи необходимо очищать раны и просушивать их.
Для ухода за лежачими больными отлично подойдут детская присыпка и цинковая мазь.
Чтобы устранить опрелости первой стадии часто назначают облучение. В терапии чаще всего используется лампа Минина, выделяющая спектр инфракрасных лучей. С их помощью можно хорошо прогреть кожу и подкожный слой, усилить циркуляцию крови и нормализовать обмен веществ в организме больного.
Вторая стадия
В лечении опрелостей у лежачих больных на этом этапе используются разнообразные медикаментозные средства.
- Антисептические препараты (Фурацилин, Салициловая или Борная кислота, раствор марганцовки). Обработка опрелостей антисептиками помогает снять симптомы и уменьшить воспаление меньше чем за одну неделю.
- Для восстановления эпидермиса назначают мази с витамином группы B (Бепантен, Декспантенол).
- Чтобы снять зуд, уменьшить воспаление и подсушить кожу следует приобрести антигистаминные средства (Тавегил, Супрастин), или болтушку на основе талька, цинка и глицерина.
Третья стадия
Лечение кожных поражений третьей стадии должно проходить под строгим контролем врача. Чтобы предотвратить развитие инфекционного заболевания, снять болезненные ощущения и уменьшить воспаление необходимо делать примочки с жидкостью Бурова. Состав, концентрацию и количество компрессов определяет лечащий врач.
Осложнения
При отсутствии соответствующего своевременного лечения опрелостей, в пораженных областях образуются трещины, кровоточащие незаживающие язвы, кожный покров покрывается серо — бурым налетом, выделяющим гнилостный запах. При попадании бактерий в кровоточащие раны, заболевание приобретает хронический характер. Больной постоянно испытывает зуд, жжение и сильную боль в местах образования язв. Как следствие, ухудшается физическое и психоэмоциональное состояние здоровья, для лечения назначаются дорогостоящие сильнодействующие препараты.
Лечение опрелости у лежачих больных в домашних условиях
Народные средства — неотъемлемая часть лечения любого заболевания. К ним прибегают в тех случаях, когда медикаментозное лечение не имеет результата, или положительное действие выражено слабо. Также с помощью проверенных народных средств, при правильном использовании, можно избежать появления осложнений и повторного развития болезни.
Важно! Применение народных средств должно быть согласовано с лечащим врачом. Прежде чем начать использовать какое — либо средство, необходимо убедиться, что у больного нет аллергической реакции.
Ответим на вопрос – как же лечить опрелости у лежачих больных в домашних условиях. Для профилактической обработки и лечения кожи от опрелостей можно использовать популярное средство — отвар из дубовой коры.
Это средство обладает антисептическим действием, хорошо помогает при воспалении кожного покрова. Также в народной медицине широко используется ромашка, крапивные листья и череда. Травяные настои обладают хорошими ранозаживляющими свойствами. Поражение участки рекомендуется протирать утром и вечером на протяжении всего периода лечения.
Широкую известность в лечении опрелостей получили оливковые, облепиховые, подсолнечные масла и выжимка календулы.
Использование масла в лечении опрелостей способствует быстрому заживлению ран, восстановлению тонуса и упругости кожного покрова. Чтобы избежать инфицирования ран на коже, масло должно быть простерилизованным.
Профилактика
Как и любое другое кожное заболевание, опрелости легче предотвратить, чем лечить. Нельзя пренебрегать простыми правилами по уходу за лежачими больными. Профилактические мероприятия заключаются в следующем:
- ежедневные водные процедуры и воздушные ванны;
- если больной человек полностью обездвижен, необходимо периодически переворачивать его, делать зарядку;
- своевременная смена одноразового нательного белья и подгузников;
- постельное белье и одежда на больном должны быть всегда сухими;
- нельзя включать в рацион питания продукты, которые могут вызвать аллергию, спровоцировать потоотделение.
Лежачие больные — группа людей, наиболее сильно подвержены различным заболеваниям. Опрелости и пролежни на начальном этапе развития легко поддаются лечению, при надлежащем уходе состояние кожного покрова восстанавливается полностью. Опекун должен внимательно следить за состоянием здоровья больного, обеспечивать ему постоянный уход и соблюдать все рекомендации лечащего врача.
Видео
034
Источник
Пелёночный дерматит – это раздражение кожных покровов в местах соприкосновения с подгузником или пелёнкой. Воспаление возникает у новорождённых, младенцев, чаще в возрасте 9–12 месяцев.
Пелёночный дерматит досаждает взрослым, вынужденным использовать памперсы по причине болезни. У детей старшего возраста ярко выраженное раздражение и воспаление кожи вызывает длительная диарея.
- Причины возникновения
- Симптомы недуга
- Общая информация
- Кандидозный пеленочный дерматит
- Методы лечения
- Лекарственные препараты
- Рецепты народной медицины
- Пеленочный дерматит у взрослых
- Меры профилактики
Причины возникновения
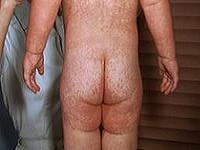
 Основной провоцирующий фактор – плохая гигиена тела. Независимо от возраста скопление раздражающих веществ негативно отражается на состоянии кожи.
Основной провоцирующий фактор – плохая гигиена тела. Независимо от возраста скопление раздражающих веществ негативно отражается на состоянии кожи.
Вызывает дерматит:
- длительное соприкосновение с мочой, каловыми массами;
- повышенная температура, влажность;
- размножение грибков.
Исследования доказали – у многих детей, страдающих пелёночным дерматитом, в стуле и кишечнике обнаружены дрожжевые грибы – возбудители кандидоза. Не путайте два заболевания. Кандидоз – более опасная болезнь, бороться с ней нужно иными методами.
Полезная информация:
- приём антибиотиков на фоне кандидозной инфекции – одна из причин неприятных симптомов на коже. Вместо противогрибковых препаратов несведущие люди принимают антибиотики;
- беда в том, что на дрожжевые грибы антибактериальные препараты не действуют. Самолечение, неправильная терапия приводит к развитию грибковой инфекции с раздражением эпидермиса, сильным воспалением, появлением пузырьков, мелких ранок.
Другие причины дерматита у детей:
- наследственные, аллергические заболевания – энтеропатический акродерматит, атопический дерматит;
- бедный рацион с недостатком биотина, цинка, рибофлавина;
- новые гигиенические средства для ухода за нежной кожей младенца;
- другая марка или разновидность подгузника.
Знаете ли вы как правильно лечить диатез у ребенка? Узнайте после перехода по ссылке!
Чем обработать ожог от кипятка у ребенка? Ответ можно найти по этому адресу.
Симптомы недуга
Заболевание с ярко выраженными признаками сложно спутать с другими патологиями:
- в области ягодиц, половых органов развивается сильное воспаление;
- кожа краснеет, шелушится;
- в тяжёлых случаях появляются мокнущие участки;
- иногда эпидермис покрывается мелкими прыщиками, образуются ранки;
- места наибольшего воспаления – между ягодицами, в кожных складках;
- прикосновение к поражённым местам вызывает боль; ребёнок капризничает, плачет, пытается стянуть подгузник.
Обратите внимание! Все симптомы заметны в местах соприкосновения подгузника, пелёнки и кожных покровов. Вы обнаружили сходные признаки за ушами, на щёчках? Ищите другую причину. У вашего малыша иная патология.
Общая информация
Как выглядит пелёночный дерматит у детей? Симптомы сходны для нескольких разновидностей поражения нежной кожи под действием внешних раздражителей. В зоне подгузника или пелёнки развивается несколько форм заболевания:
- потёртость. Лёгкое раздражение, часто проходит бесследно. Своевременные гигиенические меры предотвращают осложнения;
- себорейный дерматит. Признаки – мелкая сыпь ярко-красного цвета, пузырьки покрыты жёлтыми чешуйками. Высыпания появляются в зоне подгузника, постепенно распространяются выше. Сыпь детей особо не беспокоит.
- краевой дерматит. Возникает при постоянном трении эпидермиса о край подгузника. Легко лечится, проходит бесследно;
- кандидозный дерматит. Ярко-красная сыпь, сухие или мокнущие участки кожи на ягодицах, в промежности. При отсутствии лечения возбудители проникают в организм;
- стафилококковая форма. Кожные покровы усыпаны волдырями. Лопнувшие пузыри покрываются грязно-жёлтыми корками, кожа вокруг краснеет, рубцуется. Из зоны подгузника волдыри переходят на низ живота, бёдра.
Про пероральный дерматит можно узнать по этому адресу.
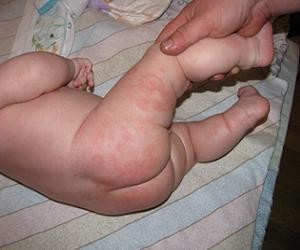
Кандидозный пелёночный дерматит
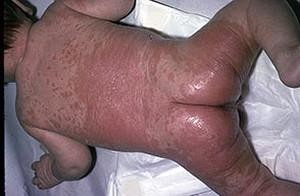 Симптомы:
Симптомы:
- в паховых складках, области промежности возникают очаги воспаления ярко-красного цвета;
- кожные покровы – мокнущие или сухие, шелушащиеся;
- ребёнок ведёт себя беспокойно. Нарушается сон, малыш часто плачет;
- требуется специфическая терапия.
Избавиться от дрожжевых грибов рода Candidaalbicans помогут специальные мази – Кетоконазол, Батрафен, Клортимазол, Миконазол. Эффективными средствами смазывают поражённые участки трижды в день. Курс лечения – не менее месяца.
Важно! Запрещён приём гормональных препаратов. Применение сильнодействующих средств ещё больше ослабит организм, осложнит течение болезни.
Методы лечения
При воспалении в местах соприкосновения с пелёнкой или подгузником обратитесь к врачу. Без лабораторных исследований можно пропустить развитие грибковой инфекции.
Устранить неприятные симптомы поможет:
- правильный уход за кожей малыша;
- применение специальных мазей, кремов;
- использование средств народной медицины.
Как лечить пелёночный дерматит у детей до года? Информация для родителей:
- чаще меняйте пелёнки или подгузники. В сутки – не менее четырёх раз;
- после мочеиспускания, испражнения вымойте область гениталий, ягодицы тёплой водой. Желательно – проточной;
- не пропустите ни одной складочки. Там скапливается наибольшее количество аммиака, каловых масс, солей жёлчных кислот;
- исключите гигиенические средства по уходу за кожей. Используйте только качественное гипоаллергенное мыло. Другие средства не подходят;
- после туалета ягодиц и половых органов аккуратно промокните нежное тело, не трите воспалённые кожные покровы. Используйте мягкое махровое полотенце;
- обработайте очаги воспаления ланолином, цинковой мазью, вазелином;
- используйте присыпку с цинком. Средство отлично подсушивает, дезинфицирует.
Вы подозреваете, что раздражение вызвали недавно купленные подгузники другой марки или новые средства по уходу за нежной кожей малыша? Откажитесь от их использования, проследите за состоянием кожных покровов. Подозрения подтвердились? Без сожаления избавьтесь от аллергенов.
Обратите внимание! Если вы пытаетесь устранить воспаление, но ничего не выходит, через день-два обязательно посетите врача. Возможно, у вашего малыша проявляют активность дрожжевые грибы рода Кандида.
Лекарственные препараты
Используйте эффективные средства для лечения пеленочного дерматита у детей:
- мазь Деситин с оксидом цинка заживляет ранки, стягивает кожу, защищает от воздействия раздражителей;
- крем Бепантен смягчает кожные покровы, ускоряет регенерацию повреждённых тканей;
- крем Бепантен-плюс содержит хлоргексидин. Средство не только заживляет, но и дезинфицирует. Состав эффективен при ярко выраженных симптомах;
- крем Драполен смягчает, дезинфицирует, увлажняет. После нанесения на эпидермисе остаётся защитная плёнка. Средство показано при лёгкой степени заболевания;
- препарат Декспантенол уменьшает воспаление, ускоряет восстановление кожных покровов;
- Банеоцин. Порошок для наружного применения показан при заболевании, осложнённом стафилококковой, стрептококковой инфекцией. В составе – антибиотики неомицин и бацитрацин. Применяйте только по рекомендации врача!
Важно! У вас нет мазей с оксидом цинка? Найдите обычный вазелин, смазывайте воспалённые участки. Положительные отзывы заслужили составы с чистым ланолином.
Рецепты народной медицины
Сочетайте медпрепараты и «бабушкины методы». Чередуйте процедуры, отмечайте, что помогает лучше.
Проверенные рецепты:
- ванночки с лекарственными травами. Возьмите по 1 ст. л. ромашки, череды, календулы, залейте 1 л кипятка. Дайте настояться в течение получаса. Процедите, влейте настой в ванночку. Купайте малыша с целебным настоем несколько раз в день;
- ванночки с овсом. Возьмите овсянку, лучше мелкого помола, сложите в марлю, опустите в тёплую воду. Подождите, пока в воду выделятся молочно-белые следы от овсяных хлопьев. Длительность купания – 10 минут. Ещё вариант – влейте в ванночку процеженный отвар овса. На 1 стакан сырья – 1 л воды.
Про первые симптомы и признаки крапивницы у детей узнайте на нашем сайте.
О правильном лечении чесотки у детей написано в этой статье.
После перехода сюда https://vseokozhe.com/bolezni/potnitsa/u-detej/vzroslyh.html можно прочитать интересную информацию о лечении потницы у новорожденных.
Пелёночный дерматит у взрослых
К сожалению, памперсы нужны не только малышам. Полезное приспособление используют при уходе за инвалидами, лежачими больными. Применение защитного средства вызывает те же проблемы, что и у детей.
Причины раздражения в зоне подгузников у взрослых:
- отсутствие движения;
- плохой уход за телом в области гениталий;
- длительное нахождение в использованном подгузнике;
- приём пищеварительных ферментов, усиливающих раздражающие свойства мочи, каловых масс;
- слабая способность кожи к регенерации.
Методы лечения:
- обтирание отварами лекарственных трав;
- частая смена подгузников;
- тщательный туалет половых органов, области ягодиц, бёдер;
- воздушные ванны. Оставляйте больного на некоторое время без нижнего белья. Эпидермис проветрится, подсохнет;
- обработка складок мазями с оксидом цинка, ланолином, детской присыпкой;
- присоединение грибковой инфекции требует использования Клотримазола, Миконазола, Батрафена;
- наносите на очаги воспаления Бепантен, Д-Пантенол, Деситин;
- при обнаружении патогенной микрофлоры нужен Банеоцин.
Информация к размышлению:
- без тщательного ухода за кожными покровами у лежачих больных появляется не только воспалительный процесс в области гениталий, но и пролежни;
- проще следить за состоянием кожи, чем лечить осложнения. Будете мучиться и вы, и беспомощный человек, требующий ухода;
- больному тяжело справиться с неприятными проявлениями дерматитов. Заботьтесь о его здоровье, предупреждайте раздражение эпидермиса.
Важно! Покупайте подгузники по размеру. Перед походом в аптеку уточните массу тела больного. Каждому весу соответствует свой размер. Слишком тесные подгузники принесут не пользу, а вред.
Меры профилактики
 Запомните простые правила:
Запомните простые правила:
- строго соблюдайте правила гигиены;
- используйте качественные подгузники;
- меняйте их новорождённым после каждого стула, старшим деткам – не реже трёх раз в сутки;
- перед сном обязательно надевайте новый подгузник;
- обмывайте область гениталий, ягодицы малыша каждый раз после смены подгузника. Используйте тёплую проточную воду;
- реже применяйте гигиенические средства, особенно с отдушками;
- воздушные ванны – обязательны. Пусть малыш побудет раздетым;
- обрабатывайте эпидермис специальными мазями с цинком, кремом с ланолином, косметическим вазелином.
При уходе за лежачим больным:
- вовремя меняйте подгузники;
- обрабатывайте кожу средствами с цинком, ланолином;
- протирайте область гениталий, все складки отварами череды, календулы, ромашки;
- после туалета половых органов дайте коже подышать без защитных средств;
- используйте присыпку, подсушивающую кожу.
Тщательный уход, соблюдение правил гигиены, грамотный подбор подгузников предупредит серьёзное поражение кожных покровов – пелёночный дерматит. При первых симптомах посоветуйтесь с врачом, незамедлительно исправляйте свои ошибки. Именно родители чаще всего виноваты в раздражениях на коже малыша.
Далее короткое видео «Лечение пеленочного дерматита. Комаровский»:
Понравилась статья? Подписывайтесь на обновления сайта по RSS, или следите за обновлениями В Контакте, Одноклассниках, Facebook, Google Plus или Twitter.
Подписывайтесь на обновления по E-Mail:
Расскажите друзьям!
Источник