Дерматит на лице атлас

Дерматит на лице – это болезнь, провоцирующая воспалительные процессы на коже лица. Патология, кроме того, то вызывает физический дискомфорт, влияет на психологическое состояние, приводя к возникновению различных комплексов.
Особенно сильно сказывается болезнь на состоянии женщин, для которых даже появление небольшого прыщика становится настоящей катастрофой.
Еще недавно дерматит на лице принадлежал к детским болезням. Сейчас он диагностируется у 10-12% взрослого населения.
Дерматит на лице фото
Причины дерматита на лице
Точно определить факторы, провоцирующие развитие болезни, пока еще не удалось.
Предположительно основными причинами дерматита на лице служат:
- наследственная предрасположенность;
- эндокринные нарушения;
- изменения гормонального уровня;
- дефицит витаминов в рационе;
- недостаточная гигиена лица;
- использование некачественной косметики.
Повышают риск развития болезни:
- слабый иммунитет;
- частые стрессы;
- плохая гигиена лица;
- курение;
- злоупотребление спиртным напитками.
Симптомы дерматита на лице
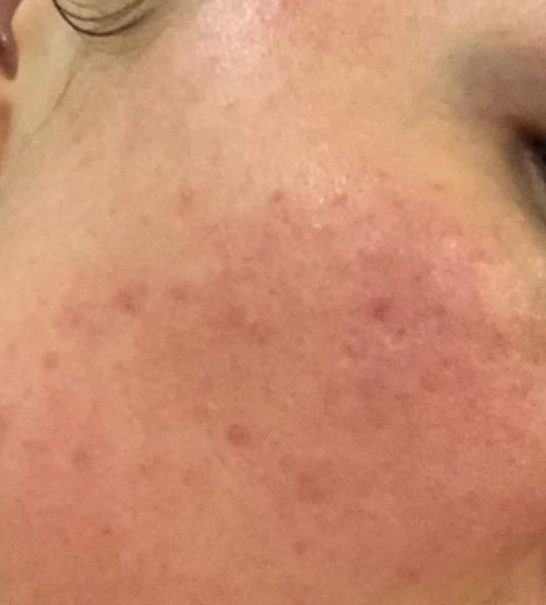
Характерные признаки дерматита на лице можно посмотреть на фото. Они проявляются эритемой и хорошо заметными угревидными высыпаниями, заполненными жидкостью или гноем. Локализуется сыпь чаще всего на подбородке и вокруг рта.
Довольно часто люди принимают симптомы дерматита на лице за признаки простого воспаления, аллергии либо других заболеваний (например, псориаза). В результате они не предпринимают необходимых мер, что приводит к прогрессированию болезни и возникновению осложнений.
Стадии дерматита на лице
В своем развитии болезнь проходит 3 стадии:
- Острую. Кожа лица краснеет вследствие расширения сосудов, становится отечной, покрывается пятнами и пузырьками, наполненными серозной жидкостью, возникает чувство жжения. Любые изменения окружающих условий сразу же сказываются на ее состоянии. Своевременно начатое лечение позволяет быстро и эффективно избавиться от проблемы.
- Подострую. Пузырьки лопаются, образуя коросту, что вызывает зуд и жжение. Кожа пересыхает и отслаивается чешуйками, роговеет и покрывается синюшными грубыми рубцами. Возможны головные и суставные боли, повышение температуры.
- Хроническую – запущенная форма, которая полностью не излечивается и периодически заявляет о себе рецидивами.
Избежать перехода заболевания в хроническую форму позволит своевременная адекватная терапия. Поэтому не стоит проводить лечение дерматита на лице в домашних условиях, что может усугубить ситуацию. Лучше при обнаружении любых высыпаний проконсультироваться со специалистом.
Узнать подробнее
Виды дерматита на лице
Медицине известно несколько видов дерматитов, поражающих кожу лица. Они различаются провоцирующими факторами, особенностями протекания и клиническими проявлениями.
Аллергический дерматит
Встречается наиболее часто. Возникает при попадании внутрь организма аллергенов (некоторых продуктов питания, химических соединений, пыли, пыльцы, шерсти). В легкой форме заболевание сопровождается красными пятнами, сыпью и отеками.
Если не предпринять необходимых мер, то состояние усложняется: повышается температура, тревожит мигрень и ринит, наблюдается слезоточивость.
Атопический дерматит
Этот вид патологии развивается, если не лечить аллергический дерматит. Красные волдыри остаются постоянно на лице и вызывают сильный зуд. Любые механические воздействия провоцируют воспалительные процессы. В результате кожа грубеет и покрывается рубцами. Болезнь требует длительного лечения.
Контактный дерматит
Эта разновидность патологии также имеет аллергический характер. Отличительная черта болезни – воздействие внешних аллергенов: стирального порошка, косметики, украшений, тканей. Кожа человека становится сухой, краснеет, покрывается волдырями и шелушится.
Но все эти признаки проявляются только на участках кожи, контактирующих с аллергеном. Если своевременно начать лечение, то удастся быстро справиться с заболеванием. В противном случае он трансформируется в атопическую форму.
Фотодерматит
Эта болезнь является разновидностью контактной формы. В качестве аллергена служат солнечные лучи либо кремы, защищающие от ультрафиолетового воздействия.
Пероральный дерматит
Другое название – розацеаподобный дерматит, что связано со сходством симптоматики с розацеа. На коже (обычно вокруг рта) появляются пятна, меняющие свой оттенок от светло-розового до насыщенного красного при изменении температуры и других внешних условий.
В запущенной форме на месте пятен образуются бугорки, удалить которые довольно трудно. Основные причины патологии – неподходящая косметика, неправильное функционирование пищеварительной системы, гормональные изменения, нарушения метаболизма, стрессы.
Себорейный дерматит
По разным причинам происходят сбои в деятельности сальных желез. В результате они активируют свою работу, что приводит к чрезмерной жирности кожного покрова и провоцирует закупоривание пор. Сначала болезнь поражает волосистую часть головы (появляется перхоть), после чего переходит на лицо. Образуются угри и комедоны, что сопровождается зудом.
Известно 2 разновидности болезни:
- жирный дерматит – лицо окрашивается в серый цвет, приобретает нездоровый блеск, покрывается гнойниками;
- сухой дерматит – наблюдается десквамация – кожа шелушится и отслаивается чешуйками.
Лечение дерматита на лице
Чтобы лечение дерматита на лице было успешным, нужно ликвидировать причины патологических изменений при помощи комплексной медикаментозной терапии, включающей:
- антигистаминные лекарства – снимают зуд и другие проявления аллергии;
- противовоспалительные средства;
- гормональные препараты;
- антибиотики – уничтожают патогенных бактерий;
- антидепрессанты;
- иммуномодуляторы – укрепляют иммунитет, повышают защитные силы организма;
- успокоительные медикаменты;
- витаминные комплексы.
Дополнительно врач может порекомендовать физиотерапевтические процедуры: криомассаж – воздействие на кожу холодом и лазеротерапию.
Обязательное условие выздоровления – изменение образа жизни. Необходимо заниматься спортом, почаще гулять на свежем воздухе, спать не меньше 8 часов, избегать стрессов, придерживаться гипоаллергенной диеты.
Основу рациона должны составлять овощи и фрукты, каши, рыба, вареное мясо. Рекомендуется отказаться от консервов, пряных и острых блюд, солений, копченостей, сладостей, фаст-фудов, чипсов, алкогольных напитков.
Важное значение имеет правильный уход за кожным покровом. Для подбора подходящих очищающих средств рекомендуется обратиться к косметологу-дерматологу.
Благоприятное действие окажут спортивные занятия и прогулки на свежем воздухе. Они активируют циркуляцию крови и поступление кислорода к клеткам лица, что ускорит выздоровление, а также улучшит состояние кожи и волос.
В сильно запущенных случаях придется поменять работу либо переехать жить в другой климатический пояс.
Лечение дерматита лице мазями и кремами
Устранить неприятные проявления болезни поможет местное лечение дерматита на лице с использованием мазей и кремов. При выборе препарата врач учитывает вид заболевания.
При аллергической форме обычно вполне хватает антигистаминной мази. При контактной разновидности следует исключить воздействие аллергена и воспользоваться антигистаминами. В запущенных случаях справиться с болезнью удастся только при помощи кремов, содержащих гормоны. Глюкокортикостероидные средства понадобятся и при атопическом дерматите.
При себорее используют противомикозные мази, уничтожающие грибок. Пероральный дерматит лечат мазями, содержащими антигистамины. Если неизвестна точная причина болезни, дополнительно назначают гормональные препараты.
При дерматите на лице рекомендованы только глюкокортикостероидные мази, принадлежащие к первому классу. Они характеризуются низкой активностью и не раздражают чувствительную кожу лица. Но все равно от них следует отказаться после снятия острого воспаления, так как при длительном приеме они вызывают побочные эффекты и привыкание.
Для ежедневного использования рекомендованы местные средства, в составе которых нет гормонов. Отличный результат позволяют получить препараты линии Лостерин: крем и цинко-нафталановая паста, специально разработанные для лечения дерматита и других кожных патологий.
Они содержат в сбалансированном соотношении активные вещества, оказывающие терапевтическое воздействие на кожу. Они снимают воспаление и зуд, подсушивают кожу, оказывают антисептическое и обеззараживающее действие.
Также линия Лостерин содержит гигиенические средства: крем-мыло, гель для душа, шампунь. Они аккуратно очищают кожу, насыщают ее влагой, устраняют раздражение и зуд, дезинфицируют и ускоряют регенеративные процессы.
Лечение дерматита на лице народными средствами
Дополнят лекарственное лечение дерматита на лице народные средства:
- Дегтярная мазь. Деготь (6 грамм) перемешивают с любым кремом (тюбик) и нагревают до 60⁰С.
- Молочно-глицериновая мазь. Соединяют в одинаковых объемах молоко и глицерин, добавляют для загустения крахмал из риса.
- Мазь из зверобоя. Траву заливают двукратным объемом растительного масла и оставляют на неделю.
- Мазь из тимьяна. Сухие листья соединяют со сливочным маслом.
- Эфирные аппликации. В детский крем (20 грамм) добавляют по 4 капли миррового и кипарисового масел.
- Молочно-масляный раствор. В молоко (20 миллилитров) вливают по 5 капель гераниевого, мятного и кедрового масел.
- Картофельный компресс. Картофель натирают на терке либо пропускают через мясорубку. Можно добавить к картофельной кашице мед.
- Винный компресс. Измельченные листики подорожника (8 штук) заливают белым вином (100 миллилитров) и оставляют настояться на 6 часов.
- Отвар грецкого ореха. Листики дерева (5 штук) измельчают и заливают водой (200 миллилитров). Ставят на огонь 6-7 минут. Настаивают.
- Отвар хмеля, череды, крапивы. Траву растений (по 10 грамм) заливают кипящей водой (150 миллилитров) и настаивают около часа.
- Чай из одуванчиков. Листья растения запаривают кипятком в соотношении 1:5 и настаивают 5-10 минут. Используют для примочек и в качестве успокаивающего напитка.
Кожный покров протирают отварами лекарственных трав и масляными растворами в течение месяца. Мази наносят на кожу на ночь.
Лечение дерматита на лице мазями, приготовленными в домашних условиях, не избавит от патологии, но улучшит общее состояние: снимет воспаление, продезинфицирует кожу, устранит зуд.
Профилактика дерматита на лице
В профилактических целях рекомендуется своевременно лечить любые заболевания, придерживаться режима труда и отдыха, рационально питаться, заниматься спортом.
Загрузка…
Источник
Определение
Атопический дерматит (АД) – хронический рецидивирующий воспалительный дерматоз со стадийным течением, развивающийся у пациентов с наследственной гиперчувствительностью (атопией в анамнезе) и характеризующийся сухостью кожи, зудящими папулезными (реже везикулезными) высыпаниями с развитием лихенификации.
Синонимы
атопическая экзема, диссеминированный нейродермит, сезонный нейродермит, диазетическое пруриго Бенье.
Эпидемиология
Возраст: в подавляющем большинстве случаев заболевание начинается в возрасте до 2-х лет, к 20-25 годам развивается стойкая ремиссия с периодическими обострениями.
Пол: не имеет значения.
Анамнез
Заболевание начинается с мокнущих высыпаний у детей первого года жизни, связанных чаще всего с введением прикорма или диетическими погрешностями кормящей матери (младенческая стадия). Высыпания представлены эритемой, мокнущими эрозиями, корками и пузырьками, что позволяет называть их детской экземой или экссудативным диатезом. В возрасте старше 2-х лет (детская стадия) развивается клиническая картина, соответствующая диффузному нейродермиту –пузырьки, микроэрозии, корочки встречаются реже, преобладают распространённые зудящие папулы, сливающиеся в распространённые очаги лихенификации кожного покрова. Больных беспокоит выраженный зуд, сухость и шелушение кожи, расчёсывание которой ведёт к появлению сыпи. Юношеская стадия развивается с 12 лет и характеризуется очаговой лихенификацией кожи преимущественно в крупных складках тела (локтевых и подколенных), на задне-боковых поверхностях шеи, на лбу и вокруг глаз (включая веки). Взрослая стадия начинается с 18-20 лет, к этому времени пациенты нередко достигают стойкой ремиссия, однако сохраняющаяся гиперчувствительность кожи к различного рода аллергенам обусловливает периодические обострения атопического дерматита.
Течение
острое начало в возрасте до 2-х лет с дальнейшим стадийным течением (со сменой клинической картины в каждой стадии) и последующим развитием стойкой ремиссии к 20-25 годам с периодическими обострениями. Иногда явления атопического дерматита не исчезают с возрастом, и может возникнуть так называемая атопическая эритродермия с последующим развитием Т-клеточной лимфомы кожи.
Этиология
заболевание носит наследственный характер, его манифестация может быть связана с воздействием различных веществ, поступающих в организм (антибиотики, рентгеноконтрастные вещества, гамма-глобулин, сыворотки, опиаты, салицилаты, производные пирозолона, нестероидные противовоспалительные препараты, продукты метаболизма гельминтов, пищевые продукты и др.), влиянием факторов окружающей среды (пыль, холодный влажный климат), стрессом и т.д.
Предрасполагающие факторы
- приём нестероидных противовоспалительных средств (НПВС) (анальгина, аспирина, диклофенака, индометацина);
- приём тетрациклинов (доксициклина);
- приём пенициллинов (бензилпенициллина, экстенциллина, амоксициллина, оксациллина);
- приём цефалоспоринов (цефалексина, цефазолина, цефтриаксона);
- приём аминогликозидов (гентамицина, канамицина, неомицина);
- приём макролидов (эритромицина, азитромицина, кларитромицин);
- приём сульфаниламидных препаратов (сульфадиметоксина, бисептола);
- приём антибактериальных препаратов других групп (рифампицина, ванкомицина, офлоксацина, ципрофлоксацина, метронидазола, фурадонина);
- приём других лекарственных препаратов;
- употребление пряной и консервированной пищи;
- употребление злаковых (овсянка, пшеничные и ржаные изделия);
- употребление морепродуктов;
- употребление цитрусовых (лайм, лимон, апельсины, мандарины) и ягод (черной и красной смородины, арбуза, клубники, малины);
- употребление коровьего молока;
- употребление сладкого;
- контакт с пылью производственного происхождения (текстильная, угольная, цементная);
- контакт с бытовыми химическими веществами (средства для мытья посуды, мыла, стиральные порошки);
- проживание в Северной Европе (Исландия, Норвегия, Швеция, Дания, Финляндия, Ленинградская, Новгородская и Псковская области России);
- осенне-зимнее время года;
- ранее перенесённые ОРЗ;
- контакт с кошками и собаками;
- воздействие стресса;
- контакт с водой;
- воздействие холода (в сочетании с высокой влажностью);
- вакцинация;
- расчесывание кожи;
Жалобы
На зуд и сухость кожи. Наличие мокнущих эрозий, пузырьков, зудящих папул, очагов уплотнения кожи с усиленным кожным рисунком. Иногда больные отмечают снижение остроты зрения.
Дерматологический статус
процесс поражения кожи носит распространённый симметричный характер, элементы сыпи могут сливаться или группироваться с образованием очагов неправильных полицикличных очертаний. Дермографизм стойкий белый.
Элементы сыпи на коже
- лихенификация, возникающая в результате расчёсывания неизменённой кожи (первичная), розового, красно-коричневого, синюшно-красного или белого (депигментированная) цвета, с пластинчатым шелушением на поверхности;
- воспалительные пятна красного, бурого или розового цвета, различных размеров (часто около 5-10 см в диаметре), иногда занимают более 90% поверхности тела, с нерезкими (размытыми) границами, полностью исчезающие при диаскопии, поверхность пятен может шелушиться. В дальнейшем на фоне пятен (особенно у детей первых 2-х лет жизни) появляются пузырьки и корки, а у пациентов более старшего возраста – папулы и очаги лихенификации;
- пузырьки с гладкой поверхностью, серозным содержимым, размерами около 0,3-0,5 см, располагающиеся на фоне воспалённой кожи и вскрывающиеся с образованием мокнущих эрозий или подсыхающие с образованием корок;
- плоские папулы с гладкой поверхностью розового, красного или красно-коричневого цвета, полигональных очертаний, около 0,5 см в диаметре, нередко блестят при боковом освещении, их поверхность может шелушиться. При диаскопии (надавливании прозрачным стеклом) папулы полностью исчезают. Кожа вокруг элементов гиперемирована, впоследствии они разрешаются, оставляя вторичные гипо- или гипер-пигментные пятна;
- вторичные болезненные микроэрозии, обильно отделяющие серозный экссудат (особенно у детей), около 0,3-0,5 см в диаметре, располагающиеся на фоне воспалённой кожи, которые в дальнейшем разрешаются бесследно;
- трещины, возникающие из-за повышенной сухости кожи и заживающие, как правило, без рубцевания;
- пластинчатые чешуйки серого или серебристо-белого цвета, образующиеся на поверхности неизменённой кожи, папул и очагов лихенификации;
- корки медово-жёлтого, а при присоединении вторичной инфекции –зеленовато-серого или желтовато-серого цвета, иногда слоистые, располагающиеся на фоне воспалённой, реже – неизменённой кожи;
- экскориации округлой или линейной формы, разрешающиеся бесследно или с образованием рубцов;
- вторичные гиперпигментные и гипопигментные пятна различных контуров и размеров, иногда шелушащиеся на своей поверхности, которые в дальнейшем бесследно разрешаются;
Элементы сыпи на слизистых
- трещины, возникающие на губах вследствие их повышенной сухости и лихенификации, которые разрешаются, как правило, без рубцевания;
- корки медово-жёлтого или бурого цвета, иногда слоистые, располагающиеся на поверхности эрозий на фоне воспалённой красной каймы губ;
- пластинчатые чешуйки серовато-коричневого или серого цвета, отторгающиеся с поверхности воспаленного или лихенифицированного эпителия;
- лихенификация (патологическое состояние эпителия красной каймы губ, характеризующееся усилением его рисунка), возникающая первично, розового или красного цвета, с мелкопластинчатым шелушением на поверхности;
Придатки кожи
ногтевые пластинки могут быть не изменены, в ряде случаев их поверхность может содержать точечные вдавления, поперечные борозды (линии Бо), быть неровной (холмистой), ногти могут утолщаться (с развитием пахионихии), а ногтевой валик может воспаляться. Нередко отмечается отполированность ногтевых пластинок с характерным блеском поверхности. Часто имеется диффузное поредение волос в очагах лихенификации (в области наружной трети бровей и на теле).
Локализация
любая, наиболее часто – лицо (лоб, брови, веки, губы), шея (задне-боковые поверхности), грудь, верхние и нижние конечности (локтевые сгибы и подколенные ямки), поясница.
Дифференциальный диагноз
Экзема, простой и аллергический дерматит, себорейный дерматит, чесотка, нейродермит.
Сопутствующие заболевания
невротические расстройства, глютеновая энтеропатия, бронхиальная астма, эозинофилия, катаракта, гельминтозы, герпетическая экзема Капоши, пиодермии (гнойничковые заболевания кожи), носительство S. aureus, аллергический ринит.
Диагноз
Для постановки диагноза необходимо тщательно изучить Анамнез заболевания (уточнить наличие диатеза в детском возрасте), имеющуюся медицинскую документацию (поскольку на момент осмотра высыпания могут отсутствовать), выяснить наличие атопической триады заболеваний (бронхиальной астмы и/или атопического дерматита и/или аллергического ринита) у ближайших родственников и оценить дерматологический статус пациента.
Патогенез
Атопический дерматит – мультифакториальное заболевание со строгой генетической предрасположенностью (определяющей дефекты строения эпидермиса, склонность к развитию реакций гиперчувствительности немедленного типа и дефицит клеточного звена иммунитета), которое реализуется под влиянием факторов окружающей среды. Выделяют две разновидности атопического дерматита. В основе первой разновидности, встречающейся в большинстве случаев (у 60-80% пациентов) лежит передаваемая по наследству IgE-опосредованная гиперчувствительность (немедленного типа) к различным аэро-, пищевым и лекарственным аллергенам (домашние клещи, плесень, пыльца растений, перхоть человека и домашних животных, аспирин, пищевые белковые аллергены, содержащиеся в рыбе, молоке, свинине, птице, икре, злаковых, рисе, пшенице, кукурузе, землянике, черной смородине, малине, винограде, персиках, абрикосах, цитрусовых, ананасах, бананах и др.). Неполноценная барьерная функция кожи (слизистых) приводит к проникновению аллергенов из окружающей среды в эпидермис и дерму, что вызывает иммунологические реакции и воспаление. Полагают, что аллергены взаимодействуют с IgE на поверхности тучных клеток и клеток Лангерганса, а это приводит к высвобождению медиаторов воспаления типа гистамина, лейкотриенов, серотонина и других с последующим возникновением зудящих кожных высыпаний. Длительно циркулирующие комплексы «IgE–клетка Лангерганса» становятся в дальнейшем аллергенами для развития в коже реакций гиперчувствительности замедленного типа (IV тип аллергии), в которых IgE выполняет уже роль гаптена, а не антитела. Другая разновидность атопического дерматита (у 40-20% пациентов) не связана с увеличением содержания IgE. Атопический дерматит относится к так называемой атопической триаде заболеваний, включающей в себя также бронхиальную астму и аллергический ринит, все эти заболевания объединены общими звеньями патогенеза (возникают на фоне наследственной гиперчувствительности немедленного типа), но отличаются друг от друга различными органами-мишенями (кожа, бронхи, слизистая оболочка носа).
Источник