Дерматит после снятия гипса
- Здоровье
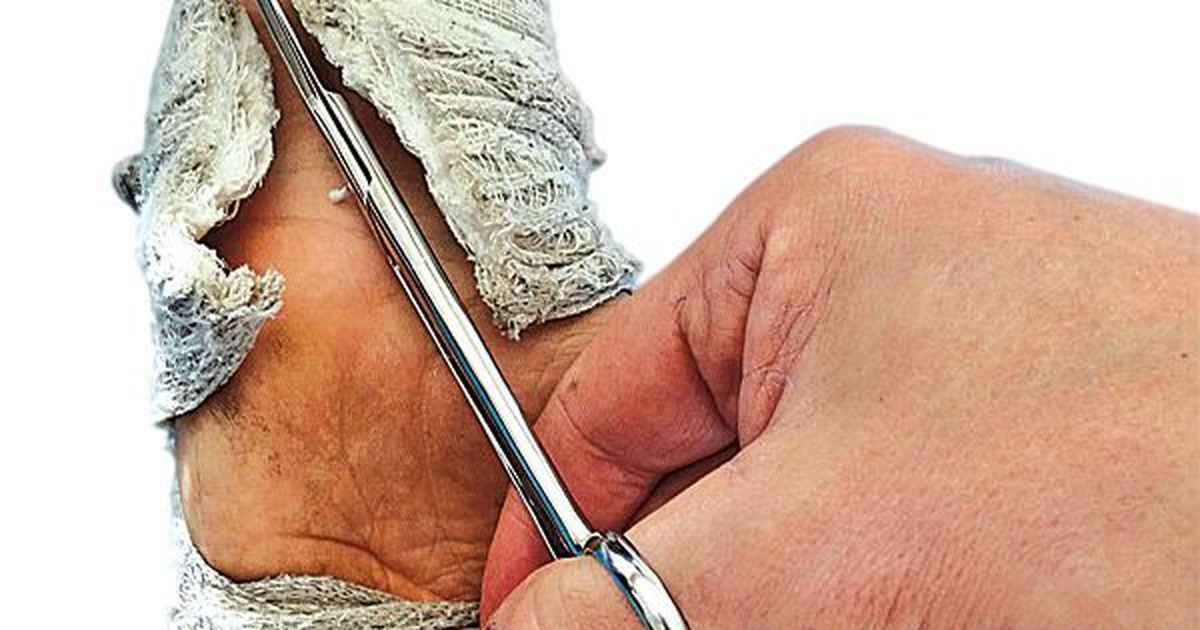
- Гипс может вызвать воспаление кожи
Доктор Мадис Вескимяги, только что снявший ножницами Листера гипсовую повязку пациента, подчеркнул, что делать это должен только врач, поскольку обычными ножницами можно повредить кожу.
ФОТО: Частный архив
Поврежденную конечность, на которую наложен гипс, необходимо неоднократно показывать врачу, и снимать гипс должен также врач.
Если кожа под гипсовой повязкой начинает неудержимо чесаться, причиной может служить контактный дерматит, вызываемый входящими в состав гипса химикатами.
Гипс накладывается для фиксации правильного положения конечности в случае перелома кости, чтобы поврежденная площадь больше не травмировалась. Иногда кожа реагирует на вещества, входящие в состав гипса, и помимо болей в конечности человек получает еще и проблемы с воспалением кожи — дерматит.
«От давления гипса на поверхности кожи могут возникать ужасные кровавые волдыри», — сказал семейный врач центра здоровья Tõstamaa Мадис Вескимяги. Чаще всего волдыри появляются тогда, когда загипсованную конечность долгое время держат в подвешенном состоянии или если по причине травмы увеличивается отечность.
«Давление гипса может обусловить нарушение кровоснабжения кожи и подкожной клетчатки», — отметил Вескимяги. Пузыри, отек, покраснение и вздутия характерны для острого контактного дерматита — воспаления кожи, обусловленного внешними факторами и возникающего при попадании на кожу веществ, раздражающих или вызывающих аллергию.
При ношении гипсовой повязки аллергические реакции или проявления дерматита могут возникать, например, от входящих в состав гипса сульфата кальция и многих других вспомогательных веществ.
Зуд указывает на наличие проблемы
При разрыве волдырей из них выходит тканевая жидкость, образуются корки, которые начинают шелушиться.
«Это неприятно, раздражает, а иногда становится серьезной проблемой», — заверил Вескимяги, по словам которого, подобная кожная реакция возникает у пяти процентов больных, носящих гипс.
«При появлении невыносимой боли и зуда на коже следует немедленно обратиться к врачу. Если лечащий врач разрешил снимать гипс в домашних условиях, то поверхность кожи, соприкасающуюся с гипсом, следует промывать теплой водой с мылом, просушивать и осторожно смазывать жирным кремом с успокаивающим действием или мазями, например, такими, как Locobase, Sudocrem и Dermilon.
Кроме того, поможет и повязка из бинта и ваты, напоминающая объемный ватин, которую накладывают под гипс», — рекомендует Вескимяги. Однако точные рекомендации по лечению и режим все-таки должен назначать лечащий врач.
После наложения гипса может появиться отек конечности, и гипс будет на нее давить.
В таком случае гипс следует осторожно подрезать с краю ножницами и положить туда вату, чтобы в месте трения не возникало болезненной и раздражающей раны. Избежать отека ног поможет ходьба на носочках.
«Руку в гипсе следует зафиксировать в треугольном платке или специальной повязке, а нога должна находиться повыше. Опасный отек может возникнуть тогда, когда человек, например, долгое время сидит и постоянно держит ногу под столом согнутой», — сообщил Вескимяги.
Поскольку мышцы поврежденной конечности не получают нагрузки, со временем они начинают атрофироваться. По этой причине желательно пытаться напрягать и расслаблять мышцы, еще находящиеся в гипсовой повязке, чтобы они не утратили тонус. Улучшить кровообращение в конечностях помогут движения пальцами ног и рук, а также любые другие движения тела.
Восстановительное лечение необходимо
Вескимяги подчеркнул, что пациент с гипсовой повязкой должен неоднократно показываться врачу, и снимать гипс следует также у доктора, чтобы не нанести себе дополнительных повреждений.
«Может случиться, что очень занятый ортопед направляет пациента к семейному врачу, а последний разводит руками, мол, что он может сделать — пусть пациент сам снимает гипс. В таких случаях речь идет о крайне нелепой ситуации», — признает Вескимяги, который полагает, что гипс — это серьезное лечение.
Снимать гипс — это не такая уж простая задача. Следует проконтролировать, правильно ли срослась кость, сделать рентген, оценить подвижность конечности, а вслед за этим продолжить восстановительное лечение. Для снятия гипса используют специальные ножницы Листера.
Освобожденная от гипса конечность, как правило, бывает тоньше здоровой, но мышцы быстро восстанавливаются, если сразу же приступить к их тренировкам. Семейный врач подчеркивает, насколько важно восстановительное лечение после снятия гипсовой повязки.
«Если конечность была в гипсе, к примеру, две недели, то на полное восстановление мышечной функции потребуется четыре недели, то есть в два раза больше времени», — отметил Вескимяги.
Первые дни рекомендуется выполнять упражнения на сгибание-выпрямление в теплой воде, поскольку вода смягчает спастичность мышц и их болезненность. В процессе лечения нагрузку следует осторожно увеличивать.
Поначалу движения должны быть медленными, по направлению часовой стрелки и против нее. При травмах ноги через несколько дней можно уже приступать к выполнению упражнения «восьмерка», которое поможет равномерно растянуть и укрепить мышцы, а также и связки.
Помощь врача
Незамедлительно обратитесь
к врачу, если:
• гипс сломался или стал мягким
• гипс жмет или давит так сильно, что держать конечность в подвешенном состоянии невозможно
• конечность прохладная, болезненная и синюшная
• возникает сильный зуд, из-под гипса идет неприятный запах и повышается температура тела (выше
38 градусов)
Источник: Северо-Эстонская региональная больница
Источник
Дерматит от гипса лечение
В процессе иммобилизации конечностей гипсовыми повязками, особенно по поводу открытых и огнестрельных переломов костей, могут наблюдаться осложнения гнойной инфекцией. При этом появляются общие признаки нагноения раны (лихорадка, тахикардия, изменения со стороны крови, ухудшение общего состояния) и местные изменения в виде регионарного лимфаденита и болей в ране пульсирующего характера. На поверхности повязки появляются пятна бурого цвета, от которых исходит неприятный гнилостный запах. Необходимо срочно снять повязку, в последующем — консультация хирурга или травматолога.
Более грозным осложнением, сопровождающим, как правило, огнестрельные ранения, является анаэробная инфекция. Основные признаки при этом — нестерпимые распирающие боли в области раны; повязка становится тесной, выше повязки появляется венозный застой. Общее состояние больного ухудшается, нарастает интоксикация,- появляется тахикардия, повышается температура тела, присоединяются изменения со стороны крови. При появлении признаков анаэробной инфекции повязку немедленно рассекают.
Под гипсовой повязкой может наступить вторичное кровотечение. При этом повязка пропитывается кровью и появляются общие признаки анемии (бледность кожных покровов, холодный липкий пот, слабый частый пульс, головокружение, тошнота, звон в ушах). В таких случаях повязка рассекается и производится остановка кровотечения.
При появлении смещения отломков под гипсовой повязкой могут возникнуть боли в зоне перелома, повязка становится тесной, могут присоединиться признаки сдавления конечности. Для уточнения характера смещения производится рентгенография, после чего повязка рассекается и смещение отломков устраняется.
Если ограниченный участок конечности или туловища подвергается постоянному давлению, то в результате местного расстройства кровообращения возникает пролежень. Данное осложнение развивается, чаще всего, вследствие плохого моделирования повязки, при этом пролежни возникают обычно в области костных выступов. Причиной местного давления на ткани могут быть неровности на внутренней поверхности повязки в результате нарушения методики ее наложения (давление пальцами, некачественное разглаживание лангет).
Наконец, местные расстройства питания тканей могут явиться следствием попадания под повязку крошек гипса, а также давления на ткани свалявшихся комков ватной прокладки.
Гипсовая повязка на всем протяжении должна достаточно плотно прилегать к поверхности конечности. При несоблюдении этого условия на отдельных участках повязка может начать перемещаться. При*этом на конечности образуются потертости, пузыри, содержащие серозную жидкость, иногда с геморрагической примесью. При несвоевременном обнаружении пузыри прорываются, и их содержимое опорожняется под повязку. Больные при этом обычно предъявляют жалобы на ощущение мокнутия под повязкой.
Чрезвычайно редко наблюдается аллергическая реакция на гипс, которая проявляется зудом, покраснением кожи, иногда экземоподобным дерматитом. В подобной ситуации, особенно если имеются указания на аллергические проявления в анамнезе, гипсовую повязку необходимо накладывать только поверх прокладки из трикотажного трубчатого бинта.
Тщательное соблюдение методик наложения гипсовых повязок, постоянный контроль за больными со стороны персонала и внимательное отношение к их жалобам являются надежной профилактикой осложнений при лечении повреждений с помощью гипсовых повязок.
Использованные источники: meduniver.com
СТАТЬИ ПО ТЕМЕ:
Дерматит на одной щеке
Дерматит лиарсин
Контактный дерматит: виды, симптомы, медицинские и народные способы лечения
Контактный дерматит Контактный дерматит — это острая воспалительная болезнь кожных покровов, которая может развиться по причине воздействия на них разнообразных факторов окружающей среды. Контактный дерматит считается одной из самых распространенных кожных болезней (около 25% ото всех случаев обращения к дерматологу). При этом возраст пациентов, чаще всего обращающихся за помощью к врачу по этому поводу, находится в диапазоне от 15 до 50-ти лет. Самое же большое количество клинических случаев приходится на женщин с проявлением повышенной чувствительности кожи к никелю (украшения, пирсинг), а также к парфюмерии, косметике и некоторым средствам бытовой химии.
Виды контактных дерматитов
Медики выделяют два вида контактного дерматита:
- Простой контактный дерматит. При этом виде заболевания действующий раздражитель поражает непосредственно кожный покров.
- Аллергический контактный дерматит. Для этого вида характерна отсроченная реакция повышенной чувствительности организма к чужеродным субстанциям. Такая реакция является результатом ответа иммунитета на так называемые «вторжения».
Разновидности контактного дерматита
По типу протекания контактный дерматит бывает:
- Острым. Такое протекание дерматита может носить различные формы :
- Эритематозную;
- Буллезную, или везикулезную;
- Некротическую.
- Хроническим. Этот тип контактного дерматита, отличается застойной гиперемией (отёчностью), инфильтратами, усилением кожных рисунков, гиперкератозом, а в некоторых случаях атрофией.
Причины контактного дерматита
Главная причина появления контактного дерматита — это непосредственное взаимодействие кожи человека с одним из раздражающих факторов внешней среды. Таковыми может стать практически любое вещество, наибольшее же число проявлений заболевания приходится на следующие вещества:
- При простом контактном дерматите:
- Химические вещества. К ним относятся: химические средства для уборки дома, содержащие щелочи, кислоты, другие химические вещества; всевозможные строительные материалы и химия: органические растворители, цемент, красители, латекс, машинные масла, соли тяжелых металлов; косметические средства, средства для окраски волос, парфюмерия, металлические украшения; ядохимикаты и инсектициды.
- Биологические агенты. Ими могут выступать некоторые виды диких растений , например, крапива, морской плющ, ясенец белый, чемерица, борщевик, а также комнатные растения рода молочай, кактусы и другие. К биологическим агентам относятся, также и укусы насекомых.
- Физические факторы. При этом основным раздражителем является воздействие низких или высоких температур (ожоги, обморожения, ознобления); все виды радиации (лучевая, рентгеновская,солнечная и любая иная).
- Механические воздействия. Ими могу являться любое давление, трение кожи, которое может причинять, например, тесная обувь, неправильно наложенная повязка или гипс, опрелости, омозоление.
Причины появления
- При аллергическом контактном дерматите:
- Зафиксировано около двух с половиной тысяч раздражителей, способных вызывать контактный аллергический дерматит. Самой же распространенной причиной этого заболевания считаются около тридцати широко распространенных химических веществ.
- Установлено, что аллергены, вызывающие появление заболевания, являются веществами с низким молекулярным весом (
Симптомы хронического контактного дерматита проявляется очагами лихенизации (утолщение верхнего слоя кожи, с чётким проявлением кожного рисунка, похожего на параллельные линии или ромбы). Вокруг пораженных мест появляются мелкие плотные папулы, которые могут быть плоскими или округлыми. Также может наблюдаться гиперпигментация и легкая эритема. Отличительной особенностью проявлений заболевания является необычная форма сыпи, которая сразу наводит на мысль об искусственном характере поражений. Кожные проявления могут сопровождаться несильным зудом на местах поражения, не слишком беспокоящем заболевшего. Общее состояние пациентов в большинстве случаях удовлетворительное.
Контактный дерматит у детей
Нередки случаи появления контактного дерматита и у детей. Проявления заболевания у детей, также как и у взрослых, в большинстве случаев возникают непосредственно на том месте кожного покрова ребёнка, с которым соприкасался раздражитель. Симптомы контактного дерматита у детей, чаще всего, включают отечную гиперемию кожи, имеющую резкие границы, сильный зуд, жжение, болезненность в районе пораженных мест, образование волдырей, чьё вскрытие образует мокнущие эрозивные участки. Контактный дерматит у детей может протекать в острой или хронической форме. Острая фаза начинается сразу после контакта кожи ребёнка с раздражителем и прекращается вскоре после окончания этого воздействия. Хроническое течение контактного дерматита у детей возникает вследствие частого повторяющегося воздействия агрессивного фактора.
Какие анализы помогут выявить контактный дерматит?
При подозрении на контактный дерматит первым делом назначают общий анализ крови, который пациент должен сдать утром натощак. На аллергический контактный дерматит указывает увеличение уровня лейкоцитов – эозинофилов и завышенному уровню Ig E. Для исключения возможного присоединения микотических (грибковых) поражений кожи, могут назначить микроскопию посевов чешуек, взятых с повреждённых кожных участков. Точная диагностика аллергического дерматита невозможна без аллергологических тестов, которые делаются очень просто: на руку или спину пациента наклеиваются специальные полоски – маркеры, на которые предварительно нанесены различные аллергены (до 25 на одну полоску). Маркеры нужно держать на коже в течение 48 часов, после чего врач оценивает результаты. Аллергены оставляют под маркером заметные участки покраснения или даже волдыри. Для уточнения диагноза может понадобиться повторный тест через 72 часа, потом через 96, а затем и через 120 часов. Наблюдение за результатами обследования осуществляет врач-дерматолог либо аллерголог. Обращаться за врачебной помощью в случае покраснения кожи, появления пузырей и зуда следует незамедлительно, иначе есть риск не только потерять время, но и пропустить некоторые заболевания, имеющие похожую на контактный дерматит симптоматику.
Чаще всего требуется исключить заболевание эритродермией и токсидермией, лечить которые следует в экстренном порядке.
Лечение контактного дерматита
Главная задача при лечении контактных дерматитов – это комплексный подход. Именно в нём заключается ключ к успеху в борьбе с этим недугом. Лечение осуществляется по следующей схеме:
- Избавление от раздражающих факторов, а в случае невозможности — понижение степени их влияния.
- Симптоматическое лечение заболевания.
- Лечение присоединившихся инфекций и заболеваний, сопутствующих кожным поражениям.
- Гипоаллергенная диета.
При контактных дерматитах лечение пациентов может проводиться и амбулаторно и стационарно, это будет зависеть от тяжести протекания болезни и выраженности её клинических проявлений. Из лекарственных средств применяются, в основном, наружные противовоспалительные средства. Их выбор зависит от типа и вида дерматита, а также от тяжести его протекания.
Как лечить
Так, применяются следующие средства:
- При эритематозном дерматите — противовоспалительные пудры и пасты, кольдкрем.
- При отечной эритеме — компрессы, примочки и влажно-высыхающие повязки, а также мази с кортикостероидами, подобные аэрозоли.
- При буллезном дерматите используют перекись водорода или марганцовку средней концентрации для протирания поражённых участков кожи. Для подсушивания используется спирт. Образовавшиеся пузырьки при этом прокалывают и обрабатывают их анилиновыми красителями (зеленка, синька).
- При нагноениях пузырей используют антибактериальные примочки и влажно-высыхающие повязки. Когда кожа на пораженном участке подсохнет, применяют антибактериальные кольдкремы, мази и пасты.
- При некротическом контактном дерматите, пораженные участки обрабатывают, так же как и при буллезном, и только затем назначают антибактериальную терапию и регенерирующие мази. Если очаги инфекции осложняются лимфангиитом или лимфаденитом — назначают антибиотики. Чтобы предотвратить высушивание кожи используются смягчающие мази и питательные кремы.
Диета при контактном дерматите предполагает исключение из рациона всех возможных раздражителей и замена их на низкоаллергенные продукты (кисломолочные, крупы, сухофрукты, зелень и овощи).
Лечение контактного дерматита народными средствами
Средства народной медицины, хотя и не являются панацеей, но могут послужить отличными помощниками в борьбе с этим недугом. Известны следующие народные рецепты:
- те участки кожи, которые чешутся, можно протирать свежевыжатыми гипоаллергенными соками (огуречным, яблочным, картофельным);
- также от зуда хорошо помогает отвар или настой герани (три чайных ложки сухого листа на два стакана горячей воды);
- для поддержания иммунитета можно приготовить полезный мультивитаминный чай из веток черной смородины (их просто заваривают в термосе), который можно пить ежедневно;
- при высыхании кожи отлично помогают некоторые растительные масла. Можно использовать облепиховое, виноградное или персиковое;
- в качестве универсального средства очищения кожи можно использовать траву фиалки трехцветной. Её можно принимать внутрь в виде настоя или делать примочки (используя этот же настой).
Профилактика контактного дерматита
Профилактика контактного дерматита — обязательное следование всем нормам личной гигиены и организации труда (особенно актуальным это является для тех, кто находится в постоянном контакте с явными раздражителями), а так же воздержание от любого самолечения. После излечения болезни или стабилизации заболевания необходимо бережнее относиться к кожным покровам: избегать частого пребывания на открытом солнце, а в случае необходимости этого пребывания, использовать специальные защитные косметические средства (с SPF-фактором не менее 50 единиц).
Контактный дерматит (видео)
Проходя лечение от контактного дерматита, необходимо помнить, что при практически любой степени тяжести заболевания (исключением является лишь тяжёлый лучевой дерматит) прогнозы на выздоровление всегда положительные. Рекомендуем прочесть статью о лечении контактного дерматита.
Использованные источники: antirodinka.ru
ПОХОЖИЕ СТАТЬИ:
Нодулярный дерматит лекарство
Атопический дерматит и масло черного тмина
Под гипсом волдыри: что делать? Обсуждение проблемы
Уважаемые посетители портала Lady-up.ru — в данном топике мы будем обсуждать все проблемы, связанные с волдырями под гипсом.
Что это такое? Причины их появления? Симптоматика? Возможно, вы знаете как их лечить? Или можете дать несколько советов будущим гостям нашего сайта на тему профилактики и предотвращения появления волдырей под гипсом— обязательно оставляйте свой комментарий-отзыв, мы будем вам очень благодарны!
Для тех кто мучается от этой напасти и не знает как ее вылечить — задавайте ваши вопросы в комментариях, мы постараемся помочь вам в самые короткие сроки.
Еще больше информации о волдырях можно прочитать тут.
Получите ответ не выходя из дома!
Тоже была такая проблема на руке под гипсом появились волдыри после обследования врача он снял гипс и прописал мазать Бетадин 3 раза в день и так неделю это жидкость коричневого цвета похожая на йод стоит недорого около 100 рублей
Моей дочке прошлым летом накладывали гипс. Была загипсована вся нога от бедра до щиколотки. Через месяц стали снимать гипс и, естественно, повредили волдыри, которые образовались под гипсом. Врач посоветовал обрабатывать только хозяйственным мылом, никаких мазей. И это помогло! В скором времени ранки затянулись, шрамов не осталось.
Волдыри под гипсом это по сути контактный дерматит, то есть воспаление кожи по причине внешних факторов, когда на кожу попадает вещество, которое раздражает ее, например, сульфат кальция в гипсе, вызывающий аллергию. В таких случаях нужно обратиться к врачу первым делом, а если и прокалывать, то тоже это должен делать врач.
У меня тоже было после перелома ноги. Такие большие, с перепелиное яйцо пузыри, да ещё и зудели сильно. Я их тихонько проткнула (может и нельзя было этого делать, но так стало гораздо легче) и тут же обработала банеацином. Потом узнала, что это отслойка эпидермиса, типа пролежней. Обычно их лечат также, как ожог.
Волдыри под гипсом — это, по-сути, ожоги от гипса. Возникают при слишком плотно наложенном гипсе. Такое у меня было при переломе локтевой кости. Появился зуд и жжение. Обратился к врачу, гипс сняли, обработали волдыри Олазолем (аэрозоль для наружного применения, очень хорошо помогает при ожогах), наложили гипс заново более свободно. Больше волдыри не возникали.
Ожогами назвать в этом случае — не совсем правильно. Наверное — это была мацерация, то есть мокнутие кожи на фоне трения кожи гипсом и повышенной влажности под повязкой. Хотя тактика лечения абсолютна правильная — требуется подсушить место, где нарушена целостность кожи и смазывать чем- нибудь маслянистым, типа специального крема, вазелина или олазоля в вашем случае. Не стоит только прижигать.
Использованные источники: ladyup.online
Источник


