Дискинезия и атопический дерматит
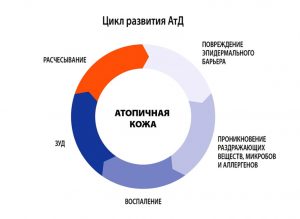
Атопический дерматит (АД) – хроническое рецидивирующее заболевание кожи, проявляющееся интенсивным зудом, высыпаниями в сочетании другими многочисленными признаками атопии (необычностью) – атопический ринит, бронхиальная астма, мигрень, гастродуоденит и др.
Атопический дерматит — симптомы
АД в мире страдают 5-15 % детей и 2-10 % взрослых, впервые выявленный в детстве АД продолжается у 45- 60 % взрослых пациентов. АД отличается хроническим рецидивирующим течением с возрастной динамикой клинических проявлений. По проявлениям заболевание возможно разделить на три периода.
- В младенческом возрасте (до 1.5-2 лет) заболевание носит острый характер, преобладают явления покраснения, отечности, мокнутия и коркообра
 зования.
зования. - В период от 2 лет до полового созревания болезнь носит характер хронического воспаления, на коже на первый план выступают явления гиперемии (эритемы) и шелушения, признаки вегетососудистой дистонии. Кожа в очагах поражения гиперпигментирована, из-за сильного зуда появляются множественные расчесы.
- У детей старшего возраста и взрослых преобладают явления инфильтрации (уплотнения) на фоне гиперемии застойного характера. На коже могут появляться зудящие высыпания, имеющие цвет нормальной кожи, которые сливаются в очаги сплошной папулезной инфильтрации. Обычно к 50 годам заболевание самостоятельно регрессирует.
Атопический дерматит – многофакторное заболевание, характеризующееся аномальным иммунным ответом на аллергены природного происхождения, наследственной предрасположенностью к заболеванию, хроническим рецидивирующим течением. Большое внимание уделяется различным факторам, запускающим процесс в коже и длительно поддерживающим хроническое течение заболевания. К таким факторам относятся бактериальные, вирусные, грибковые, паразитарные и кишечные инфекции, продукты питания и химические вещества (добавки к пище, лекарства), клещи из домашней пыли.
Атопический дерматит и хеликобактер пилори
В последние годы доказана связь атопического дерматита с болезнями органов пищеварения. Установлено, что большинство больных, страдающих АД, имеют хронический гастрит, гастродуоденит, синдром раздраженного кишечника с запорами, заболевания печени и желчного пузыря, нарушение микрофлоры кишечника и др. Нередко существование этих сопутствующих болезней является пусковым фактором атопического дерматита, как у детей, так и у взрослых.
 Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Эрадикация хеликобактера приводит к разрешению заболевания почти у трети больных АД, к улучшению течения АД у остальных пациентов, и самое главное, удлинению периода ремиссии заболевания АД и перехода непрерывного течения заболевания к рецидивирующему.
Обязательным условием профилактики АД у больных хроническим гастритом, ассоциированным с НР, учитывая оральный путь инфицирования, является обследование на хеликобактериоз контактных лиц в семье и вне ее!
Защитная роль кишечника
Здоровье невозможно без нормального функционирования кишечника, которому принадлежит большая роль в детоксикации и иммунологических процессах, которые протекают в организме человека. Слизистая кишечника представляет собой место контакта организма с окружающей средой. Для сравнения: поверхность кожи составляет около 2 квадратных метров, площадь же слизистой оболочки желудочно-кишечного тракта – около 400 квадратных метров. Поэтому слизистую кишечника считают самой большой частью защитной системы организма.
Для надежной защиты от внешнего вмешательства в пищеварительном тракте важнейшим оказался микробиологический барьер.
- Защитная микрофлора кишечника наиболее многочисленная (95%) и представлена в основном бифидобактериями, лактобактериями и кишечной палочкой. Эти микроорганизмы выделяют молочную и уксусную кислоты и другие вещества, которые обладают антимикробным действием и препятствуют проникновению и закреплению на слизистой кишечника вредных микроорганизмов, которые не свойственны человеку. Они стимулируют иммунную систему организма человека, являются сорбентами, которые способны накапливать значительное количество тяжелых металлов и других токсических веществ.
- Сапрофитная микрофлора кишечника представлена стафилококками, энтерококками и другими микроорганизмами, основная роль которых — утилизация конечных продуктов обмена организма человека.
- Оппортунистическая микрофлора представлена различными микроорганизмами (стрептококки, золотистый стафилококк, грамотрицательные энтерококки, грибы рода кандид и др.), которые при определенных условиях вызывают патологический процесс.
Для человеческого организма исключительно важно поддержание требуемого состава и количества кишечных бактерий. Оптимальные условия могут быть нарушены вследствие неправильного питания, возбудителями диареи (бактерии и паразиты), дополнительными отрицательными факторами могут быть токсические вещества, поступающие из окружающей среды, например, тяжелые вещества – кадмий, свинец, ртуть, а также путешествия в другие страны с иными микроорганизмами. Отрицательным действием на флору обладают многие лекарственные средства и методы лечения, непереносимость продуктов питания, вредно одностороннее и несбалансированное питание, недостаточность пищеварительных ферментов.
Атопический дерматит и дисбактериоз
Многие кожные болезни, и в том числе Атопический дерматит, сопровождаются дисбактериозом, и при этом считается, что отягощающим фактором при АД является недостаточное количество лактобактерий. Именно лактобактерии в значительной степени снижают всасывание аллергенов в кишечнике и стимулируют образование иммуноглобулинов класса А, которые, особенно в раннем возрасте, являются основными антителами против пищевых аллергенов.
В настоящее время считают, что возникновение кожных заболеваний в определенной мере связано с нарушением микроэкологического баланса кишечника. У 80-95% больных атопическим дерматитом отмечается дисбактериоз кишечника, при этом наряду с дефицитом лактобактерий и бифидобактерий наблюдается избыточный рост золотистого стафилококка, кишечной палочки с измененными свойствами, грибов роста кандид, выделяющих токсины.
Эти нарушения требуют санации кишечника от вредных бактерий, проведения детоксикационной терапии (энтеросорбции) и создания условий для развития собственной микрофлоры пациента, регуляции работы кишечника (борьба с запорами). Энтеросорбция – неинвазивный метод детоксикации и направлена она на выведение из организма различных эндогенных и экзогенных аллергенов, токсинов, условно-патогенных микроорганизмов и продуктов их жизнедеятельности. Одним из самых эффективных сорбентов являются природные органические на основе пищевых волокон, таких как лигнин, который не усваивается в пищеварительной системе и обладает высокой сорбционной активностью.
Новое направление лечения АД представляет собой применение пребиотиков (лактулоза), полученных из естественных источников и выступающих в качестве питательной среды для развития своей собственной нормальной флоры кишечника. Сочетание сорбента и пребиотика представлено в препарате Лактофильтрум, который производится из компонентов природного происхождения в таблетированной форме, прост в употреблении — по 2 таблетки 3 раза в день в течение 3-4 недель.
В клинической практике выявлена корреляция между степенью выраженности дисбактериоза и проявлений АД. Кроме прямого влияния дисбактериоза на сенсибилизацию организма при АД, в настоящее время доказано опосредованное влияние на состав аутомикрофлоры кожи у больного АД.
Образование токсических веществ в кишечнике в дальнейшем действует не только на иммунную систему, но и нарушает детоксикационную функцию печени, образование и выделение желчи из печени, желчевыводящих путей и желчного пузыря.
Атопический дерматит и желчный пузырь
При обследовании больных, страдающих атопическим дерматитом, в 60% случаев определяется дискинезия желчевыводящих путей, у взрослых по гипотоническому типу, т.е. желчный пузырь плохо сокращается, и не выводятся токсические вещества из организма.
У 31% пациентов в желчном пузыре определяется густая желчь, с хлопьями или мягкими конкрементами (сладж желчи), что свидетельствует о нарушении качественного состава желчи, продуцируемой печенью. Таким образом, нарушается еще одна функция органов пищеварения, осуществляющая детоксикационную функцию организма.
При этом в комплекс лечения больных АД добавляются желчегонные препараты (желчегонные сборы трав, Хофитол, Гепабене, настой шиповника или Холосас, Холит и др.), а также назначаются препараты, улучшающие функцию печени и качество желчи, продуцируемой печенью (Урсофальк, Урсосан, Уролесан), препараты расторопши, гептрал, гепатосан и др., проводятся гуманные тюбажи желчного пузыря (с растительными маслами, медом, минеральной водой).
Клинический опыт показывает, что улучшение состояния микрофлоры кишечника, регуляция работы кишечника без запоров и улучшение работы печени и желчевыводящей системы и желчного пузыря способствует более эффективному лечению больных с атопическим дерматитом.
Питание при атопическом дерматите
Несколько слов о питании у больных АД. Питание для больных АД во многих случаях не играет настолько большой роли, как часто полагают. Существует огромное количество продуктов питания, для которых выявлена взаимосвязь с АД, но в конечном счете реальным фактором является только индивидуальная чувствительность. Существует целый спектр потенциально опасных продуктов, и каждый пациент должен составить индивидуальный рацион питания. Пациентам с АД необходимо соблюдать полноценное питание, избегать строгих диет, особенно в детском возрасте.
Продукты питания, которые могут оказывать негативное воздействие на Атопический дерматит:
- Острые, копченые продукты,
- пряности,
- алкоголь,
- овощи (перец, редис, квашеная капуста, сельдерей, помидоры),
- орехи,
- сладости (мед, сахар, сушеные фрукты, шоколад),
- крепкие мясные бульоны,
- маринады,
- кофе, какао,
- яйца, молоко,
- рыба,
- пищевые добавки, консерванты, пищевые красители.
Пациент и сам должен активно участвовать в процессе оздоровления своего организма. Особенно следует обратить внимание на такие важные мероприятия как:
- полноценное питание,
- отказ от сахара,
- употребление в пищу пищевых волокон (отруби, пектины, сложные углеводы),
- употребление кисломолочных продуктов, заквашенных лактобактериями, или препараты с лактобактериями,
- отказ от свинины.
Атопический дерматит — фитотерапия
Важное место в лечении и профилактике обострений играет фитодиетология. Она включает использование соков из клюквы, черной смородины, красной и черноплодной рябины, свекольный, сливовый, яблочный, черничный, тыквенный, капустный соки.
Лечение Атопического дерматита травяными сборами
Несколько прописей травяных сборов, применяемых при АД.
- Сбор 1. Трава череды 10.0, листья подорожника 10.0, листья крапивы 10.0, трава полыни 5.0, трава тысячелистника 5.0, трава зверобоя 15.0, трава хвоща 10.0, листья толокнянки 20.0. Смешать, приготовить настой из 1 чайной/столовой ложки (в зависимости от возраста). Принимать по 1/3 стакана 3 раза в день до еды, прием 1-2 месяца.
- Сбор 2. Трава трехцветной фиалки 20.0, корень девясила 10.0, трава зверобоя 15.0, трава хвоща 10.0, шишки хмеля 10.0, трава душицы 10.0, цветки ромашки 15.0, трава мяты перечной 5.0. Смешать. Доза и способ приготовления настоя. Принимать по 1/3 стакана 3 раза в день после еды в течение 1-2 месяцев.
- Атопический дерматит с сопутствующими запорами. К 1и 2 настою добавить слабительный сбор, настой плодов фенхеля (5.0:200.0), настой листьев подорожника (10.0:200.0), настой плодов тмина (5.09:200.0) или препараты лактулозы (Дюфалак, Нормаза, лактусан)
- Атопический дерматит при длительном течении процесса, особенно в зимне-весеннем периоде. Используются растительные лекарственные препараты с витаминными свойствами. Это настой листьев крапивы (15.0:200.), плодов шиповника (10.0:200.0), листьев черной смородины и ее плодов.
- Атопический дерматит с выраженными мокнутиями, отечностью и инфильтраций кожных покровов. Полезны настои плодов можжевельника (5.0:200.0), листьев почечного чая (3.5:200.0), травы хвоща полевого (10.0:200.0), мочегонного сбора.
- В целях улучшения показателей неспецифического иммунитета применяют настой цветков черной бузины (5.0:200.0), настой корня солодки (10.0:200.0), экстракт элеутерококка или настойку аралии по 2-3 капли (в зависимости от возраста ребенка) утром и вечером в течение 2 недель.
- Сбор для нормализации углеводного обмена. Настой листьев крапивы (10.0:200.0), отвар корня одуванчика (10.0:200.), настой листьев черники (10.0:200.0), отвар корня лопуха (5.0:200.0). Эти настои обладают противовоспалительным, противозудным свойством, оказывают нормализующее действие на желчевыводящие пути и поджелудочную железу.
Местное лечение Атопического дерматита
Для регенерации кожи используется и наружная терапия, принципом которой является: «влажное наносится на влажное». Рекомендуется использовать проницаемые воздухом влажные повязки. Компрессы накладываются трижды в день, каждая процедура продолжается 1 час. В качестве используемых средств используется черный и зеленый чай, ромашковый чай.
Примеры повязок на мокнущие поверхности:
- Повязка с настоем коры дуба: 2 столовые ложки дубовой коры разводятся в 500 мл воды и кипятятся в течение 15 минут, после чего настой процеживают, остужают, в него опускают ткань для компресса и неплотно накладывают на больное место. Достаточно применять такие компрессы 3-4 дня, но ежедневно нужно готовить свежий отвар.
- С этой же целью можно использовать отвар лапчатки (15г:200.0), настой травы зверобоя или тысячелистника (15г:200.0).
- Компресс из трехцветных фиалок: 2 чайные ложки сухих фиалок настаивают в чашке кипятка, получившийся настой сливают, остужают и используют для компрессов на пораженные места.
- Очень широко используются растворы соли, например ванны с солями Мертвого моря. При правильном комплексном лечении мучительный зуд исчезает быстро, но если он сохраняется, то втирание разведенного яблочного уксуса может в значительной степени облегчить зуд.
- После прекращения мокнутий применяются мази, кремы. Пример мази следующего состава: сок подорожника 15 мл, настойка ландыша 5 мл, настойка валерианы 5 мл, настойка календулы 5 мл, димедрол 1 г, паста цинковая 79 г. Смешать. Наносить на пораженные участки 2-3 раза в день тонким слоем после удаления ранее нанесенной мази растительным маслом.
Для очистки кожи не использовать мыло! Можно использовать масляно-молочную ванну: 1 столовая ложка оливкового масла и 200 мл молока добавляются в ванну.
Следует придерживаться правила: каждые 3-4 дня препараты наружной терапии следует менять между собой для предупреждения развития побочных эффектов.
Здоровья вам, дорогие читатели! Если остались или возникли вопросы, задавайте.
Источник
Дискинезия желчевыводящих путей — симптомы и лечение
Дискинезия желчевыводящих путей — заболевание, при котором нарушается моторика желчного пузыря и происходит сбой в работе желчных протоков, что служит причиной застоя желчи или же чрезмерного ее выделения.
Данное расстройство встречается в основном у женщин. Как правило, дискинезией желчевыводящих путей страдают пациентки молодого возраста (20-40 лет), худощавого телосложения. У некоторых женщин выражена взаимосвязь между обострением жалоб и периодом менструального цикла (обострение наступает за 1-4 дня до начала месячных), также заболевание может обостряться в климактерический период.
Так как при данном заболевании происходят изменения в свойствах желчи, то нарушается всасываемость некоторых важных веществ и жирорастворимых витаминов. В группе риска находятся женщины, имеющие заболевания, касающиеся половой сферы, а также люди, часто подвергающиеся стрессам.
Различают две основные формы дискинезий желчного пузыря:
- Гипертоническая (гиперкинетическая) – тонус желчного пузыря повышен;
- Гипотоническая — тонус желчного пузыря понижен.
Причины возникновения
Почему возникает дискинезия желчевыводящих путей, и что это такое? Первичные причины дискинезии желчевыводящих путей:
- Длительное, систематическое нарушение режима питания (нерегулярный прием пищи, переедание, привычка сытно есть перед сном, злоупотребление острой. жирной пищей).
- Расстройства нейрогуморальных регуляторных механизмов желчевыводящих путей.
- Малоподвижный образ жизни, врожденная слаборазвитая мышечная масса.
- Нейроциркуляторная дистония, неврозы, стресс.
Вторичные причины дискинезии желчевыводящих путей:
- Ранее перенесенный острый вирусный гепатит.
- Гельминты, инфекции (лямблиоз).
- При перегибах шейки или тела желчного пузыря (органические причины).
- При желчнокаменной болезни, холециститах, гастритах, гастродуоденитах, язвенной болезни, энтеритах.
- Хронические воспалительные процессы брюшной полости (хроническое воспаление яичников, пиелонефрит, колит, аппендицит и др.).
- Гормональные нарушения (климакс, нарушения менструального цикла, недостаточность эндокринных желез: гипотиреоз, недостаток эстрогенов и др.).
Чаще всего дискинезия желчевыводящих путей является фоновым симптомом, а не отдельным. Она свидетельствует о наличии камней в желчном пузыре, возникновении панкреатита, или других отклонений в функции желчного пузыря. Также заболевание может развиться вследствие употребления определенных продуктов питания: сладкое, алкоголь, жирные и жаренные продукты питания. Сильный психологический или эмоциональный стресс может стать причиной начала дискинезии.
Классификация
Существуют 2 типа дискинезии:
- Дискинезия по гипокинетическому типу : желчный пузырь – отаничный (расслабленный), он плохо сокращается, растягивается, имеет значительно больший объем, поэтому возникает застой желчи и нарушение ее химического состава, что чревато формированием камней в желчном пузыре. Данный тип дискинезии встречается значительно чаще.
- Дискинезия по гиперкинетическому типу : желчный пузырь находится в постоянном тонусе и резко реагирует на поступление пищи в просвет двенадцатиперстной кишки резкими сокращениями, выбрасывая порцию желчи под большим напором.
Соответственно, в зависимости от того, какой тип дискинезияи желчевыводящих путей у вас обнаружен, симптомы болезни и способы лечения будут разниться.
Симптомы дискинезии желчевыводящих путей
Рассматривая симптомы дискинезии, стоит отметить, что они зависят от формы заболевания.
Смешанные варианты ДЖВП обычно проявляются:
- болезненностью и тяжестью в области правого бока,
- запорами или их чередованием с поносами,
- нарушением аппетита,
- болезненностью при прощупывании живота и правого бока,
- колебаниями массы тела,
- отрыжками, горечью во рту,
- общим нарушением состояния.
Для гипотонической дискинезии характерны такие симптомы:
- боли ноющего характера, возникающие в правом подреберье;
- тяжесть в животе;
- постоянное чувство тошноты;
- рвоты.
Для гипотонической формы недуга характерен такой набор признаков:
- боли острого характера, периодически возникающие в правом подреберье, с отдачей болевых ощущений в область спины, шеи и челюсти. Как правило, такие боли длятся порядка получаса, в основном после приёма пищи;
- постоянное чувство тошноты;
- рвота с желчью;
- пониженный аппетит;
- общая слабость организма, боли головы.
Важно знать, что болезнь не только проявляет себя гастроэнтерологической клинической картиной, но также и оказывает влияние на общее состояние пациентов. Приблизительно каждый второй большой с диагнозом дискинезия желчных путей обращается изначально к дерматологу из-за симптомов дерматита. Эти симптомы на коже указывают на проблемы с ЖКТ. При этом пациентов беспокоит регулярный кожный зуд, сопровождающийся сухостью и шелушением кожи. Могут возникать пузыри с водянистым содержимым.
Диагностика дискинезии желчевыводящих путей
В качестве лабораторных и инструментальных методов обследования назначают:
- общий анализ крови и мочи,
- анализ кала на лямблии и копрограмма,
- печеночные пробы, биохимия крови,
- проведение ультразвукового обследования печени и желчного пузыря с желчегонным завтраком,
- проведение фиброгастродуоденоскопии (глотают «лапочку»),
- при необходимости проводится желудочное и кишечное зондирование с взятием проб желчи по стадиям.
Тем не менее, основным методом диагностики ДЖВП является ультразвуковое исследование. С помощью УЗИ можно оценить анатомические особенности желчного пузыря и его путей, проверить наличие камней и увидеть воспаление. Иногда проводят нагрузочную пробу, позволяющую определить вид дискинезии.
Лечение дискинезии желчевыводящих путей
При диагностированной дискинезии желчевыводящих путей лечение должно носить комплексную направленность, включающую нормализацию режима и характера питания, санацию очагов инфекции, десенсибилизирующую, противопаразитарную и противоглистную терапию, ликвидацию дисбактериоза кишечника и гиповитаминоза, устранение симптомов дисфункции.
- Лечение гиперкинетической формы дискинезии . Гиперкинетические формы дискинезии требуют ограничения в диете механических и химических пищевых раздражителей и жиров. Используется стол №5, обогащенный продуктами, содержащими соли магния. Для снятия спазма гладкой мускулатуры используются нитраты, миотропные спазмолитики (но-шпа, папаверин, мебеверин, гимекромон), холинолитики (гастроцепин), а также нифедипин (коринфар), снижающий тонус сфинктера Одди в дозе 10-20 мг 3 раза в день.
- Лечение гипокинетической формы дискинезии . Следует применять диету в рамках стола №5, при гипокинетических дискинезиях пища должна быть обогащена фруктами, овощами, продуктами, содержащими растительную клетчатку и соли магния (пищевые отруби, гречневая каша, творог, капуста, яблоки, морковь, мясо, отвар шиповника). Опорожнению желчного пузыря также способствует растительное масло, сметана, сливки, яйца. Необходимо наладить нормальное функционирование кишечника, что рефлекторно стимулирует сокращение желчного пузыря. Также назначаются холекинетики (ксилит, магния сульфат, сорбит).
Пациентам с дискинезией желчевыводящих путей показано наблюдение гастроэнтеролога и невролога, ежегодные оздоровительные курсы в бальнеологических санаториях.
Физиотерапия
При гипотонически-гипокинетическом варианте более действенными оказываются диадинамические токи, фарадизация, синусоидальные модулированные токи, низкоимпульсные токи, ультразвук низкой интенсивности, жемчужные и углекислые ванны.
В случае гипертонически-гиперкинетической формы дискинезии пациентам рекомендуются индуктотермия (электрод-диск помещают над правым подреберьем), УВЧ, микроволновая терапия (СВЧ), ультразвук высокой интенсивности, электрофорез новокаина, аппликации озокерита или парафина, гальваногрязь, хвойные, радоновые и сероводородные ванны.
Диета при дискинезии
Любые советы, как лечить дискинезию желчевыводящих путей будут бесполезны, если вы не будете придерживаться определенных правил в питании, способствующих нормализации состояния желчевыводящих путей.
Правильное питание будет способствовать созданию благоприятных условий для нормальной работы ЖКТ и приведению в норму работы желчных путей:
- запрещается все сильно соленое, кислое, горькое и острое;
- ограничиваются приправы и специи, жареное запрещено;
- резко ограничивается в питании жир с заменой его максимально на растительные масла;
- накладывается строгий запрет на потенциально вредные и раздражающие продукты (чипсы, орешки, газировки, фаст-фуд, соленая рыба);
- все питание первое время дается в теплом и полужидком виде, особенно при болевых приступах;
- вся пища отваривается, готовится на пару или тушится, запекается в фольге.
Примерное меню на день:
- Завтрак: яйцо всмятку, молочная каша, чай с сахаром, бутерброд с маслом и сыром.
- Второй завтрак: любые фрукты.
- Обед: любой вегетарианский суп, запеченная рыба с пюре из картофеля, овощной салат (например, капустный), компот.
- Полдник: стакан молока, йогурта, ряженки или кефира, пара зефирок или мармеладок.
- Ужин: паровые фрикадельки с вермишелью, сладкий чай.
- Перед сном: стакан кефира или питьевого йогурта.
Рекомендован частый прием (до шести раз в день) небольших порций пищи. Последний прием должен быть перед сном, чтобы не было застоя желчи.
Лечение детей с дискинезии желчевыводящих путей
У детей с дискинезии желчевыводящих путей лечение проводят до полной ликвидации застоя желчи и признаков нарушения желчеоттока. При сильно выраженных болях желательно 10-14 дней лечить ребенка в условиях стационара, а затем — в условиях местного санатория.
Своевременная диагностика нарушений функции желчевыводящих путей и правильное лечение детей в зависимости от типа выявленных нарушений позволяет предупредить формирование в дальнейшем воспалительных заболеваний желчного пузыря, печени, поджелудочной железы и препятствует раннему камнеобразованию в желчном пузыре и почках.
Профилактика
Чтобы патология не развилась, соблюдайте следующие правила:
- полноценный ночной сон не менее 8 часов;
- ложитесь не позже 11 часов вечера;
- чередуйте умственный и физический труд;
- прогулки на свежем воздухе;
- питайтесь полноценно: употребляйте больше растительной пищи, крупяных изделий, отварных животных продуктов, меньше –
- жареного мяса или рыбы;
- исключайте психотравмирующие ситуации.
Вторичная профилактика (то есть после возникновения дискинезии желчевыводящих путей) заключается в наиболее раннем ее выявлении, например, при регулярном проведении профилактических осмотров. Дискинезия желчевыводящих путей не уменьшает продолжительность жизни, но влияет на ее качество.
Использованные источники: simptomy-lechenie.net
СМОТРИТЕ ЕЩЕ:
Кожаный дерматит что это
Гастрит дерматит
Дискинезия желчевыводящих путей
Дискинезия желчевыводящих путей (ДЖВП) – заболевание, состоящее в нарушении моторики желчевыводящих путей и, как следствие, нарушении нормального поступления желчи в двенадцатиперстную кишку для пищеварения.
Дискинезия желчевыводящих путей. Лечение сопутствующих заболеваний
Лечение дискинезии желчевыводящих путей
В результате лечения дискинезии желчевыводящих путей (ДЖВП) у детей и взрослых восстанавливается нормальное пищеварение и усвоение пищи, организм очищается от токсинов и шлаков, устраняются воспалительные процессы, нормализуются функции органов пищеварения и всей пищеварительной системы как единого целого.
Использованные источники: inmedclinica.ru
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Описание аллергического дерматита
Атопический дерматит куда поехать лечиться
Симптомы и лечение дискинезии желчевыводящих путей
Серьезный вред приносят ДЖВП различного типа — дискинезии желчевыводящих путей, так как функциональность пораженного желчного пузыря серьезно нарушается. Билиарная дисфункция — иное название патологии. В МКБ-10 этот недуг имеет код K82.8. ДЖВП является ярким представителем психосоматических заболеваний.
В процессе расщепления и усвоения пищи значительную роль играет желчь, которая обеспечивает стабильную работу ЖКТ. Эта биологическая жидкость содержит ферменты, которые нужны организму для переработки пищи, поступающей в желудок. Печень круглосуточно вырабатывает желчь. Печеночная биологическая жидкость в процессе обработки пищи продвигается сначала в желчный пузырь (vesica fellea). Затем она перемещается в двенадцатиперстную кишку (duodénum), если поступает пища.
У пациентов с ДЖВП происходит ухудшение оттока желчи. Биологическая жидкость застаивается в пузыре и не поступает в нужном количестве в 12-перстную кишку. Это приводит к серьезным проблемам с пищеварением. Женщины, люди с неустойчивой психикой чаще других подвержены возникновению дискинезии желчевыводящих путей. Статистика показывает, что до 40% людей в нашей стране страдают этим недугом.
Причинные факторы патологии:
- 1. Затяжные стрессовые ситуации, постоянные конфликты — основные причины ДЖВП. Интенсивные психоэмоциональные переживания негативно влияют на работу желчного пузыря.
- 2. Трудности в профессиональной сфере, семейные проблемы, как правило, провоцируют развитие джвп. Нарушение желчеотделения вызывают всевозможные изменения работы всего ЖКТ.
- 3. Пищевая аллергия. Развитие в организме желчнокаменной болезни, холецистита.
Пусковым механизмом для развития первичных форм ДЖП являются:
- расстройство функций эндокринных желез;
- нарушение обмена веществ при сахарном диабете;
- гормональный дисбаланс;
- употребление пищи в сублимированном либо консервированном виде;
- интоксикация тиреоидными гормонами;
- избыточные жировые отложения;
- хроническая пищевая интоксикация;
- рецидивирующие заболевания лор-органов;
- поражение пищевого тракта глистами;
- малоподвижный образ жизни;
- генетическая предрасположенность;
- аллергический дерматит;
- ряд эндокринных болезней;
- аллергия к пищевым продуктам;
- психогенные расстройства;
- вегетативная дисфункция;
- неправильное питание.
Провоцирующие факторы вторичных ДЖП:
- особенности конституции ребенка;
- период климакса;
- нерегулярное питание;
- протозойная инвазия — лямблиоз;
- инвазионные инфекции;
- аппендицит;
- рецидивирующий вирусный гепатит;
- язвенная болезнь желудка;
- недостаток физической активности — гиподинамия;
- употребление острых специй;
- хронический гастрит;
- патологии желчного пузыря.
Использованные источники: zdorpechen.com
Источник


