Иммунодепрессанты при атопическом дерматите

У некоторых пациентов тяжелое течение атопического дерматита (АтД) сохраняется, несмотря на лечение системными кортикостероидами и фототерапию. В этом небольшом количестве устойчивых к лечению случаев рекомендуется применять системные иммуносупрессанты.
Циклоспорин при атопическом дерматите (АтД). В общей практике системные кортикостероиды применяются чаще, чем циклоспорин, но стандарты Американской академии дерматологии, исходя из результатов рандомизированных испытаний с группами контроля, рекомендуют применять его для лечения тяжелого АтД.
Циклоспорин не утвержден для лечения атопического дерматита (АтД) Федеральным управлением по контролю качества пищевых продуктов и лекарств (FDA), но этот препарат эффективен и хорошо переносится пациентами, поэтому он подходит для лечения тяжелого резистентного АтД у детей и взрослых.
Циклоспорин можно назначать короткими курсами как взрослым, так и детям. Длительное лечение (до 1 года) рекомендуется только в исключительных случаях, когда АтД не реагирует на курсовую терапию. Начинать применение циклоспорина следует с низких доз и в дальнейшем усиленно следить за лечебной безопасностью.

При тяжелом детском атопическом дерматите (АтД) микроэмульсия циклоспорина в низкой начальной дозе (2,5 мг/кг/сут.) улучшает клиническую картину заболевания. Не зависящая от массы тела пациента дозировка циклоспорина допустима при курсовом лечении. Хотя доза в 300 мг/сут. эффективнее, чем 150 мг/сут., следует начинать с хорошо переносимой дозировки в 150 мг.
Несмотря на лечение, заболевание может рецидивировать, причем иногда сразу после прекращения приема циклоспорина. Проведению поддерживающей терапии мешают побочные эффекты, так же как при лечении псориаза. На сывороточные уровни IgE и реакции в прик-тесте циклоспорин не влияет.
Микофенолата мофетил при атопическом дерматите (АтД). Микофенолата мофетил — очень эффективный и не имеющий серьезных побочных эффектов препарат для лечения умеренного и тяжелого атопического дерматита (АтД). В открытом пилотном исследовании пациентов успешно лечили с применением 1 г микофенолата мофетила внутрь 2 раза в день в течение 4 нед. На 5-й неделе дозу уменьшали до 500 мг 2 раза в день и прекращали лечение по истечении 8 нед.
Омализумаб при атопическом дерматите (АтД). Биологический препарат омализумаб (рекомбинантные гуманизированные моноклональные антитела к IgE) одобрен для лечения бронхиальной астмы. Его применение для лечения АтД в настоящее время изучается.
— Читать «Ограничение продуктов при атопическом дерматите — диета»
— Возвращение в раздел «Заболевания кожи и уход за ней»
Оглавление темы «Лечение атопического дерматита»:
- Лечение сухости и воспаления кожи при атопическом дерматите
- Крем пимекролимус (Элидел) при атопическом дерматите
- Мазь такролимуса (Протопик) при атопическом дерматите
- Лечение воспаления кожи у младенцев при атопическом дерматите
- Лечение воспаления кожи у детей и взрослых при атопическом дерматите
- Показания для госпитализации при атопическом дерматите
- Советы по увлажнению кожи при атопическом дерматите
- Антигистаминные препараты при атопическом дерматите
- Фототерапия при атопическом дерматите
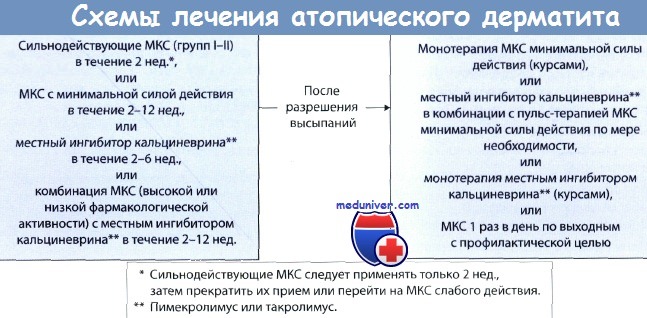
- Иммуносупрессанты (циклоспорин, микофенолата мофетил, омализумаб) при атопическом дерматите
Источник
Атопический дерматит: что нужно знать для поддержания здоровья кожи
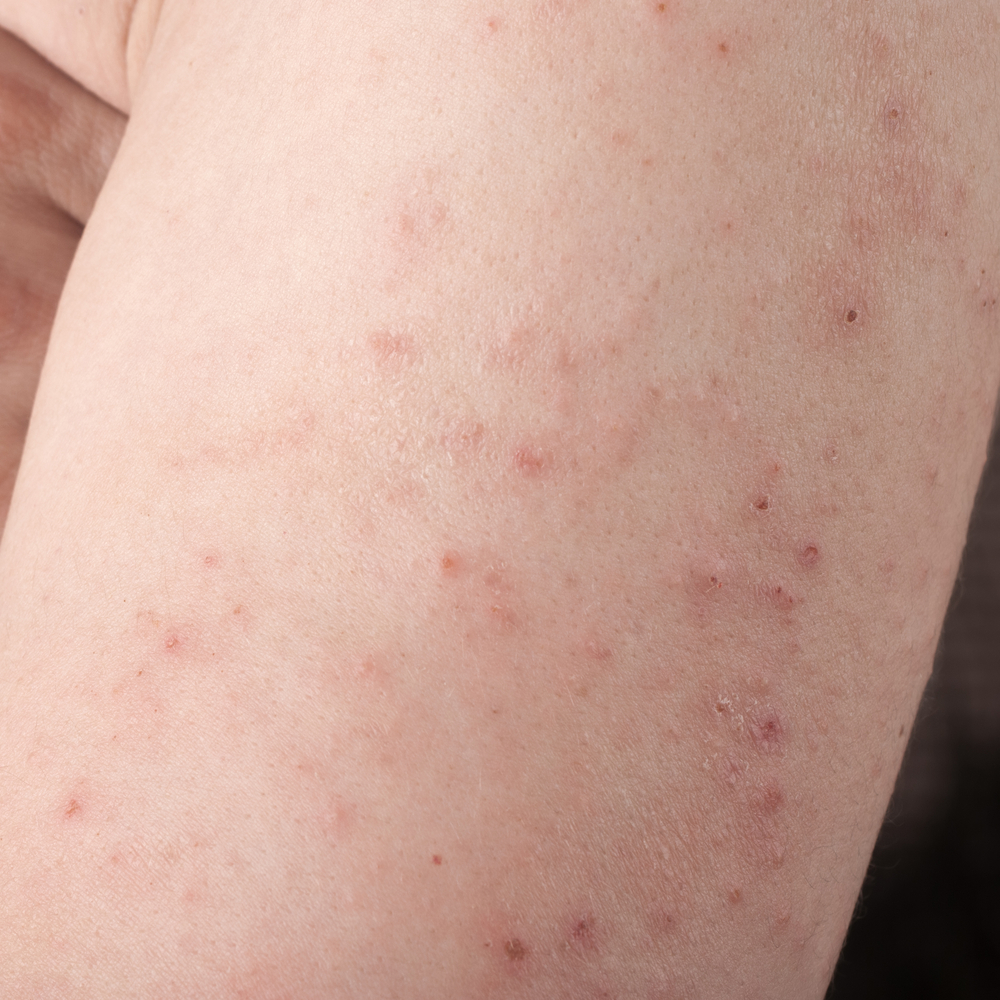
Не всякая мама может отличить здоровый румянец на щеках своего малыша от симптома кожного заболевания. Как проявляет себя атопический дерматит?
Атопический дерматит начинается в младенчестве. На первые проявления хронического аллергического заболевания родители зачастую не обращают внимания. И это тревожит. Ведь чем раньше начато лечение, тем больше шансов избавить ребенка от последствий болезни в зрелом возрасте. Важно знать, как проявляет себя атопический дерматит на каждой стадии своего развития.
Заболеваемость атопическим дерматитом среди детей в развитых странах составляет 15–37%.
Стадии атопического дерматита
Первая стадия: младенческий период
Болезнь обычно возникает у детей в возрасте до 2 лет. Раньше этот период заболевания называли детским диатезом. На лице и голенях появляются покраснения, окружающие умиляются румяным щечкам ребенка, не понимая, что это признак начала атопического дерматита. Впоследствии покрасневшая кожа начинает мокнуть и покрываться корочками. Ребенок беспокоится и плачет из-за сильного зуда. Лечение желательно начать именно в этот период. Справиться с атопическим дерматитом в дальнейшем будет значительно сложнее.
Вторая стадия: детский период
Протекает в возрасте 2–13 лет. Картина заболевания меняется. Кожа уже не мокнет, очаги поражения – застойного красного цвета с синюшным оттенком. Они перемещаются в локтевые и подколенные сгибы, в заушные области, на заднюю поверхность шеи, сгибательные поверхности голеностопных и лучезапястных суставов. Появляется уплотнение кожи с усилением кожного рисунка. Так как в период обострений ребенок страдает от мучительного зуда, кожа покрыта расчесами (экскориациями). После их заживления остаются пигментные или депигментированные пятна. Верхние и нижние веки ребенка приобретают характерный землистый оттенок, иногда формируется дополнительная складка нижнего века.
Третья стадия: подростковый и взрослый периоды
Начинается с 13 лет. Процесс окончательно приобретает хронический характер. Это заметно по синюшной окраске кожи в очагах поражения, ее уплотнению и усилению кожного рисунка. Узелки расположены настолько близко, что сливаются в единое образование. По старой классификации эта стадия болезни называлась диффузный нейродермит.
Обострения и ремиссии
В каждом возрастном периоде выделяют стадии обострения и ремиссии. Во время ремиссии ребенок не предъявляет никаких жалоб, на коже нет признаков острого воспаления. Имеются лишь следы от предыдущих обострений. Продолжительность ремиссии зависит от соблюдения больным профилактических мер и диеты.
Почему возникает атопический дерматит
Большое значение в развитии атопического дерматита отводят генетической предрасположенности. Особую роль придают наследованию патологии ферментных систем желудочно-кишечного тракта с нарушением процесса обработки пищи, в результате чего образуются токсины. Они всасываются в стенку кишечника и разносятся по всему организму. На чужеродный компонент кожа реагирует иммунным воспалением. Возрастает количество иммунных клеток, отвечающих за защиту от вредоносных агентов. В какой-то момент эта защита становится чрезмерной и начинается аллергическая реакция организма даже на безобидные факторы – пищу, пыльцу растений, пыль, шерсть и прочее.
Другим фактором, тесно связанным с обострениями атопического дерматита, является стресс. Поэтому для продления ремиссий больным рекомендуется избегать ситуаций, связанных с эмоциональными нагрузками.
Правила ухода за кожей
Специальная косметика
Для больных атопическим дерматитом огромное значение приобретает правильный уход за кожей. Она нуждается в смягчающих и увлажняющих средствах с успокаивающими и заживляющими компонентами. Кожа атопиков крайне чувствительна и может неадекватно среагировать на незнакомый компонент в креме. Поэтому лучше выбирать средства без запаха с пометкой «для чувствительной кожи». Желательно пользоваться аптечной косметикой, так как многие фирмы производят специальные серии ухода за атопичной кожей.
Варианты: бальзам Lipicar Baume Up от La Roche Posay (ориентировочная стоимость – 1 055 руб.); смягчающий крем для сухой и атопичной кожи Trixera+ от Avene (ориентировочная стоимость – 800 руб.); ультрагидратирующая гидролипидная эмульсия от ТОПИКРЕМ (ориентировочная стоимость – 860 руб.).
Тест на переносимость средств
Любое новое средство нужно проверить на переносимость для конкретного больного. С этой целью крем, эмульсию и т. п. наносят в малой дозе на сгиб локтя и оставляют на 24 часа. Если по истечении срока на обрабатываемом участке не появилось покраснения и зуда, то средством можно смело пользоваться.
Гигиена и быт
После каждого приема душа нужно нанести на кожу смягчающий крем. Летом необходимо пользоваться солнцезащитными кремами для профилактики солнечных ожогов.
При домашних работах, связанных с моющими средствами, обязательно надевать два вида перчаток: сначала хлопчатобумажные, а на них – пластиковые (не резиновые!). Работать в перчатках можно не более 20 минут.
Одежда из натуральных тканей
Одежда больного должна быть преимущественно из натуральных мягких хлопчатобумажных тканей. Синтетика и грубые волокна могут вызвать обострение болезни. Нельзя носить шерсть, мех и другие ворсинчатые материалы.
Диета при атопическом дерматите
Соблюдение гипоаллергенной диеты – краеугольный камень для больных атопическим дерматитом, особенно в период обострений. Если не придерживаться определенного режима питания, бессильны даже лучшие лекарственные препараты.
Запреты и ограничения в рационе
Существует ряд продуктов, которые должны быть исключены из рациона атопиков. Это шоколад, цитрусовые, мед, рыба, черная и красная икра, морепродукты, коровье молоко, яйца, сыры, копчености. Также недопустимы маринованные и консервированные продукты, острое, соленое, пряное, красные овощи и фрукты, квашеная капуста, щавель, баклажаны, сельдерей, сухофрукты. Исключаются газированные напитки, соки, компоты из запрещенных ягод и фруктов, кофе, какао, алкоголь, а также выпечка и конфеты.
Необходимо ограничить употребление гречки, пшеницы, ржи, кукурузы, жирной свинины, конины, баранины, индейки, кролика, зеленого перца, картофеля, бобовых.
Щадящее меню
Можно употреблять кисломолочные продукты, нежирные сорта свинины и говядины, курицу – в отварном или тушеном виде, печень, почки, легкие, хлебцы (рисовые, гречневые). Безопасны каши из риса, овсянки, манки и перловки, зеленые фрукты и овощи, сливочное масло. Пить можно несладкий некрепкий чай, отвар шиповника, компоты из разрешенных фруктов, минеральную воду без газа. Кроме того, для каждого больного возможны свои непереносимые продукты, которые находятся в списке разрешенных. Они выявляются опытным путем.
У маленьких детей преимущественным является грудное вскармливание. При этом гипоаллергенную диету должна соблюдать мама.
В семьях, где у обоих родителей есть проявления аллергии, риск
развития у ребенкаатопического дерматита составляет 60–80%, где
болеет один родитель – 40–50%, где оба здоровы – 10–20%.
Самые эффективные лечебные средства и методики
В период обострения лечение больных атопическим дерматитом производится по следующей схеме:
- устранение очагов хронической инфекции (бактериальной, вирусной, грибковой, паразитарной) – часто хронический гайморит, отит или другой очаг поддерживают иммунный конфликт в организме;
- антигистаминные средства – лучше использовать препараты последнего поколения, которые не вызывают сонливости и других побочных эффектов;
- дезинтоксикация – выведение из организма токсинов;
- иммунодепрессанты – при распространенном процессе для купирования агрессивной реакции организма;
- ферменты и эубиотики – для нормализации работы желудочно-кишечного тракта;
- наружная терапия – примочки, присыпки, кортикостероидные и другие противовоспалительные средства, при необходимости с добавками антибиотиков и антимикотических препаратов;
- физиотерапия – занимает особое место в лечении атопического дерматита, позволяет значительно уменьшить сроки излечения и восстановления кожи;
- селективная фототерапия и фотохимиотерапия – нормализуют ответ иммунной системы на раздражитель;
- узкополостная средневолновая ультрафиолетовая терапия.
Виктория Алекаева, врач-дерматовенеролог, косметолог: «Кожа больных атопическим дерматитом крайне чувствительна к внешним воздействиям. Во избежание обострения болезни необходимо избегать влияния аллергенов, на которые реагирует больной. Это могут быть пыльца растений, шерсть кошек и собак, домашняя пыль и прочее. Нужно тщательно следить за состоянием кожи, пользуясь исключительно гипоаллергенными продуктами. Не рекомендуется без необходимости пробовать новые средства».
Эксперт: Виктория Алекаева, врач-дерматовенеролог, косметолог
Автор: Елена Кобозева, врач-дерматовенеролог, косметолог
В материале использованы фотографии, принадлежащие shutterstock.com
Источник
СодержаниеПренебрежение увлажняющими средствами для кожиЛишние лекарственные препаратыМонотерапия антигистаминными препаратами«Стероидофобия»Неправильный выбор лекарственной формы глюкокортикостероидов
Атопический дерматит — хроническое заболевание аллергической природы. Вылечить его невозможно, а вот «подружиться» вполне реально. Все необходимое для этого: меры профилактики обострений, наименования лекарств и схемы их применения — известны и указаны в официальных рекомендациях. Однако, несмотря на доступность информации, некоторые заблуждения до сих пор циркулируют среди родителей маленьких аллергиков и даже врачей. Чтобы малыш как можно реже сталкивался с симптомами своей болезни, важно не допускать распространенных ошибок. Вместе с MedAboutMe рассмотрим их подробнее.
Пренебрежение увлажняющими средствами для кожи
Ежедневное использование увлажняющих и смягчающих средств — то самое условие, без которого контроль над симптомами атопического дерматита невозможен. К сожалению, подавляющее большинство родителей нарушает именно это правило, что неизбежно приводит к ухудшению течения заболевания.
Почему же так важно увлажнять кожу? Дело в том, что сухость и шелушение кожи у детей, страдающих от атопического дерматита, отнюдь не временное явление, а свойственная им особенность. Она обусловлена генетическим дефектом синтеза строительных белков и жиров (липидов). Следствие постоянной сухости: микротрещины, зуд, расчесы и повышенный риск инфицирования — по сути, хорошо известные проявления болезни. Соответственно, поддержание липидного барьера кожи с помощью специальных средств способствует более быстрому заживлению очагов воспаления, а также служит профилактикой обострений.
Важно наносить на кожу увлажняющие и смягчающие средства не только после купания, но и в течение всего дня по мере необходимости.
Лишние лекарственные препараты
Использование препаратов, тем или иным образом воздействующих на желудочно-кишечный тракт ребенка, еще одно заблуждение, которое поддерживает примерно половина родителей. Пробиотики, энтеросорбенты, пищеварительные ферменты, желчегонные средства — включают в схему лечения, несмотря на явное отсутствие патологии по результатам обследования. Убеждение, что причина развития атопического дерматита кроется в глубине детского организма, а именно в желудке и кишечнике, стойкое, но неверное.
Кожа является органом-мишенью при атопическом дерматите и именно в коже разворачивается аллергическое воспаление. Поэтому все лечебные манипуляции должны быть направлены в первую очередь на нее.
Монотерапия антигистаминными препаратами
Обострение атопического дерматита сопровождается выраженным зудом кожи в очагах воспаления. С целью облегчить мучительные симптомы многие специалисты рекомендуют прием антигистаминных препаратов (Тавегил, Супрастин, Цетиризин, Лоратадин и прочие), а родители охотно поддерживают их, при этом стараясь избежать использования топических (местного действия) кортикостероидов. Зачастую ребенок не получает ничего кроме антигистаминных препаратов. На самом деле противозудный и противовоспалительный эффект блокаторов Н1-рецепторов при лечении атопического дерматита — слабый. Однако, учитывая отсутствие альтернативного медикамента, который был бы способен полностью купировать кожный зуд, врачи включают их в схему лечения.
Применение антигистаминных препаратов в качестве монотерапии нецелесообразно, возможно исключительно как дополнение к основному лечению.
«Стероидофобия»
Наружная противовоспалительная терапия атопического дерматита, в частности топическими глюкокортикостероидами, в настоящее время остается наиболее эффективной. Однако многие родители до сих пор считают гормональные крема и мази слишком опасными для ребенка. Они откладывают начало лечения, пытаясь «замазать» очаги воспаления безвредными, по их мнению, средствами. Хотя на самом деле теряют время. Такая «стероидофобия» не только не обоснована, учитывая безопасность современных препаратов, но и приводит к утяжелению течения болезни.
Боязнь кортикостероидных препаратов у родителей выражается не только в отсроченном начале лечения. Зачастую они самостоятельно изменяют назначения специалистов. Например, «разводят» крем или мазь, сокращают курс или количество нанесений в день. К сожалению, такая тактика не позволяет купировать воспаление быстро, а лишь затягивает процесс очищения кожи.
Противовоспалительная активность глюкокортикостероидов зависит от структуры их молекулы. К примеру, введение галогена — фтора (Лоринден, Фторокорт и другие) значительно усиливает лечебное действие, но параллельно увеличивает выраженность местных побочных эффектов, таких как истончение кожи, избыточный рост волос и прочие. Безусловно, такие препараты не подходят детям. Однако введение в молекулу остатка масляной кислоты и эфиров жирных кислот позволило получить безопасные и эффективные наружные средства (Локоид и Адвантан, соответственно).
Начало лечения топическими стероидами при первых признаках обострения и строгое соблюдение режима использования препарата — залог успешного контроля над заболеванием.
Неправильный выбор лекарственной формы глюкокортикостероидов
При назначении наружных кортикостероидов важно учитывать характер воспаления (острое, подострое, хроническое) и в соответствии с этим выбирать необходимую лекарственную форму препарата. Например, при одинаковой концентрации активного вещества в мази и креме в случае хронического воспаления эффективность мази будет выше. Правильно оценить ситуацию может врач аллерголог-иммунолог или дерматолог. Родители, даже хорошо знакомые с атопическим дерматитом, не всегда делают верный выбор, тем самым отдаляя момент выздоровления.
Выбор лекарственной формы кортикостероидов:
Острое воспаление (мокнутие, эритема, отек, везикулы, выраженный зуд) — эмульсия; Подострое воспаление (корки, шелушение, вскрывшиеся везикулы) — крем; Хроническое воспаление (сухость кожи, усиление кожного рисунка, шелушение) — мазь.
Поддержание ремиссии атопического дерматита и быстрое эффективное лечение обострений у детей во многом зависит от знаний и умений их родителей. Ошибки по незнанию или некоторые заблуждения могут быть причиной плохого контроля над заболеванием. Избежать их можно, если четко следовать официальным рекомендациям и регулярно посещать врача аллерголога-иммунолога.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Источник


