Иммуномодуляторы при атопическом дерматите полиоксидоний
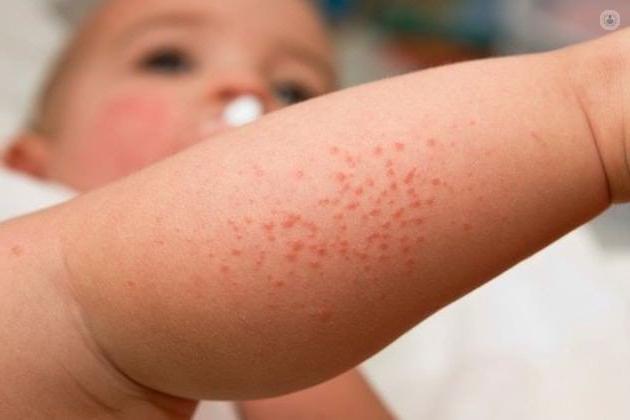
Причины атопического дерматита
Одна из самых распространенных на сегодняшний день гипотез широкого распространения этой болезни – гигиеническая. Согласно ей, чем стерильнее становится наша жизнь, чем меньше различных микроорганизмов воздействует на организм человека, тем большее распространение получает аллергия. Если говорить образно, то на одной чаше весов лежат инфекции, на другой – аллергия. Чем меньше инфекционных заболеваний – тем больше аллергических реакций. При этом склонность к атопическому дерматиту передается по наследству. Риск заболеть гораздо выше у детей, чьи близкие родственники страдают различными видами аллергии.
В основе механизма развития атопического дерматита лежит сбой в работе иммунной системы. В какой-то момент вместо того, чтобы защищать организм от вредных факторов внешней среды, она начинает воспринимать в качестве чужеродных агентов «нейтральные» вещества: лактозу, клейковину, пыльцу растений, пылевых клещей, шерсть животных и т д. и т п.
Последствия атопического дерматита
Но самое неприятное во всей этой, и без того безрадостной истории, что атопический дерматит тесно связан с такими проявлениями аллергии, как бронхиальная астма и аллергический ринит. Они, как правило, развиваются позже атопического дерматита, и тогда речь идет уже о так называемом «атопическом марше» – когда диатез у малышей ясельного возраста служит отправной точкой развития других, более тяжелых форм аллергии.
Только своевременное грамотное лечение атопического дерматита способно предотвратить дальнейший «атопический марш».
Атопический дерматит — АД для всей семьи
Не случайно, наверное, аббревиатура, до которой сокращается словосочетание «атопический дерматит», пишется как АД. Ведь жизнь семьи, где есть страдающий этим заболеванием ребенок, зачастую, превращается в настоящий ад. Кажется, что у ребенка «аллергия на всё». Ему почти ничего нельзя есть, его мучает кожный зуд, он пытается расчесать воспаленную кожу. Малыш плачет, не спит, родители нервничают, раздражаются… Особенно отягощает состояние малыша пиодермия (появление множества гнойничков). Тогда заживление воспаленной кожи крайне затруднено и нуждается в тщательнейшем уходе и правильно подобранном лечении.
Препарат Полиоксидоний
Поскольку в основе механизма развития атопического дерматита лежит сбой в работе иммунной системы, то лечение логичнее всего сочетать с корректировкой защитного статуса организма. Однако еще 10-15 лет назад использование иммунных препаратов в лечении атопического дерматита было под запретом. Дело в том, что, оказывая положительное влияние на одни показатели, иммуностимуляторы отрицательно влияли на другие.
Лишь в начале 90-х годов XX века специалистами Института иммунологии ФМБА был разработан препарат Полиоксидоний, появление которого сняло табу с применения иммуномодуляторов в лечении атопического дерматита.
Как действует Полиоксидоний?
Полиоксидоний действует непосредственно на систему врожденного иммунитета, нормализуя ее активность. В отличие от других иммуномодуляторов, препарат повышает сниженные показатели иммунитета, понижает завышенные, а по отношению к нормальным «никак себя не проявляет». За это свойство, учёные назвали Полиоксидоний «интеллектуальным иммуномодулятором».
Но одним только влиянием на иммунную систему действие Полиоксидония не ограничивается. Частицы, входящие в состав его сложной молекулы, способны сорбировать (собирать и связывать) вредные вещества — токсины, а также нейтрализовать свободные радикалы, разрушающие клетку. Поэтому Полиоксидоний хорошо зарекомендовал себя в качестве детоксиканта и антиоксиданта.

С чем можно совмещать Полиоксидоний?
Препарат хорошо сочетается практически с любыми лекарствами, благодаря чему эффективность основного лечения возрастает. Включение Полиоксидония в комплекс терапии у пациентов с атолпическим дерматитом и присоединившейся гнойной кожной инфекцией в 2,5 раза быстрее снимает воспаление, в 2 раза ускоряется восстановление кожного покрова, уменьшается или совсем исчезает кожный зуд. При атопическом дерматите, осложненном вторичной кожной инфекцией, Полиоксидоний используют в дополнение к назначаемым антибиотикам, антигистаминным препаратам и кортикостероидам. Препарат назначают в виде инъекций, а для детей с 6 лет возможно его применение в форме ректальных свечей.
Эффективность Полиоксидония
При своевременном и правильном применении Полиоксидония у 65% пациентов с атопическим дерматитом, осложненным гнойничковой инфекцией, исчезает необходимость в применении антибиотиков. В оставшихся 35% случаев она максимально сокращается. В 60% случаев отмечается двукратное снижение дозы кортикостероидов, в 1,5 раза уменьшается длительность их применения. В ходе клинических исследований врачи отмечают и увеличение периода ремиссии (временного или полного исчезновения всех симптомов болезни).
Сегодня Полиоксидоний используется в комплексной терапии различных воспалительных процессов в урологии, ЛОР-практике, гинекологии и т д. Широко изучаются его свойства при облегчении состояний онкологических больных
С 1996 года препарат Полиоксидоний широко применяется в клинической практике медицинских учреждений России. Учитывая доказанную эффективность и высокий профиль безопасности препарата, в 2007 году, распоряжением Правительства РФ, Полиоксидоний включен в Перечень жизненно необходимых и важнейших лекарственных средств, а также рекомендован к применению Президиумом Российской Ассоциации Аллергологов и Клинических Иммунологов.
Источник
Атопический дерматит (АД) — многофакторное заболевание, имеющее в своей основе генетическую предрасположенность к аллергии, а также сложные иммунные механизмы аллергического воспаления в органе-мишени — коже, часто затрагивающего и слизистую респираторного тракта. Правильное понимание патологических механизмов, лежащих в основе развития АД, позволяет адекватно оценить необходимый объем терапевтической помощи таким больным, которая заключается не только в местной или антигистаминной терапии, направленной на уменьшение кожного зуда и улучшение состояния кожного процесса, но и в применении иммунотропных воздействий, способных влиять на ход иммуных реакций, лежащих в основе АД. При изучении особенностей иммунологической картины при АД был выявлен ряд закономерностей, характеризующихся снижением общего числа Т-лимфоцитов (СD3+), цитотоксических Т-лимфоцитов (CD8+), возрастанием общего числа В-лимфоцитов (CD20+). Установлено, что с увеличением периода обострения АД отмечается рост хелперно-индукторной CD4+ субпопуляции лимфоцитов. Для АД, как и для других атопических заболеваний, характерна активация В-клеточного звена иммунной системы на фоне дисбаланса в популяции Т-лимфоцитов. Наиболее выражен прирост В-лимфоцитов, особенно активированных форм (СD23, mIgG+), причем прирост В-клеток отмечается на всех этапах активации и созревания. Увеличение количества активированных В-лимфоцитов наблюдается при многих иммунопатологических состояниях, однако весомый прирост преимущественно активированных В-лимфоцитов, по-видимому, больше характерен для атопии.
Коррекция иммунологических нарушений при АД предусматривает применение иммунотропных препаратов, что в особенности оправданно и клинически эффективно при осложненных вторичной инфекцией формах АД.
К таким препаратам относится полиоксидоний (ПО) — синтетический иммуномодулятор, созданный в ГНЦ — институте иммунологии МЗ РФ коллективом авторов
(Р. В. Петров, Р. М. Хаитов, А. В. Некрасов, Р. И. Атаулаханов, Н. Г. Пучкова, А. С. Иванова).
В опытах in vitro мишенями для полиоксидония являются клетки фагоцитарной системы — моноциты и нейтрофилы. С помощью метода проточной цитометрии было установлено, что этот иммуномодулятор при 370С взаимодействует практически со всеми клетками иммунной системы: лимфоцитами, нейтрофилами и моноцитами, но внутрь клетки проникает только в нейтрофилы и моноциты и практически не поступает в лимфоциты. При инкубации при 200С полиоксидоний взаимодействует только с нейтрофилами и моноцитами. Взаимодействие полиоксидония с нейтрофилами и моноцитами ведет к изменению их функциональной активности, проявляющейся в усилении синтеза цитокинов и фагоцитоза.
Воздействие полиоксидония на нейтрофилы усиливает их способность поглощать и убивать St.aureus. Если за 60 минут нейтрофилы нормальных доноров убивают примерно 25-30% клеток стафилококка, то в присутствии полиоксидония погибают 50-60%, причем этот факт является дозозависимым. Способность полиоксидония стимулировать бактерицидные свойства нейтрофилов не связана с активацией кислородозависимых механизмов бактерицидности. С помощью люминол- и люцигенинзависимой хемилюминесценции было установлено, что полиоксидоний не индуцирует образования активных форм кислорода. Факт активации полиоксидонием кислородонезависимых механизмов бактерицидности подтверждается данными, свидетельствующими об усилении способности нейтрофилов больных хроническим гранулематозом убивать стафилококк. Как известно, это заболевание характеризуется генетическим дефектом по образованию активных форм кислорода.
Важно подчеркнуть, что влияние полиоксидония на иммунитет является иммуномодулирующим, то есть зависящим от исходной функциональной активности иммунной системы. В условиях in vivo полиоксидоний оказывает сложное и многогранное воздействие на иммунную систему. Так как развитие любого иммунного ответа начинается с клеток моноцитарно-макрофагальной системы, а цитокины, продуцируемые моноцитами/макрофагами, обладают плейотропным эффектом, усиление их функциональной активности под влиянием полиоксидония ведет к активации клеточного и гуморального иммунитета. Нужно отметить, что такое усиление можно наблюдать и у животных с генетически детерминированной слабой отвечаемостью на антиген. Таким образом, полиоксидоний способен приводить в движение все защитные факторы организма.
Помимо иммуномодулирующего, полиоксидоний обладает выраженным антиоксидантным эффектом. Он способен стабилизировать клеточную мембрану, уменьшая повреждающее воздействие инфекционных агентов.
В нашем исследовании препарат назначался 10 больным АД в период обострения процесса, осложненного вторичной кожной инфекцией, с целью изучения его клинической, дезинтоксикационной и иммуномодулирующей активности в комплексе с парентеральным введением антибиотиков, антигистаминных препаратов, системных глюкокортикостероидов (ГКС), применяемых с целью купирования обострения (первая группа), а также 8 больным с АД в фазе обострения без базисной и ГКС-терапии (вторая группа). Препарат назначался в дозе 12 мг/сут. в/в капельно ежедневно в течение 5 дней, затем по 6 мг/сут. через день в/м до 10 инъекций.
На фоне проводимой терапии у больных первой группы, получавших препарат в комплексе с базисной, антибактериальной и системной ГКС-терапией, отмечено быстрое регрессирование очагов пиодермии, улучшение общего состояния больных, обусловленное уменьшением интоксикации и кожного зуда. Доза системных ГКС ни в одном случае не была повышена, общая доза введенных системных ГКС составила 8-12 мг в пересчете на дексаметазон, длительность введения ГКС — не более трех дней, тогда как в обычной схеме срок введения системных ГКС составлял 7-10 дней, а общая доза ГКС — 32-64 мг. В дальнейшем проводилось поэтапное лечение этих больных по разработанной нами схеме. Срок наблюдения за пациентами составил 6 месяцев, за этот период ни одного случая обострения пиодермии не отмечалось.
Во второй группе больных, получавших полиоксидоний в качестве монотерапии, эффекта не наблюдалось.
Таким образом, на основании полученных результатов изучения клинической эффективности полиоксидония у ограниченной группы больных АД можно сделать вывод, что полиоксидоний дает клинический эффект при использовании его в дезинтоксикационных схемах для купирования обострения кожного процесса, в особенности осложненного пиодермией, у больных с распространенными формами АД.
Источник
Комментарии
ЖУРНАЛ «ПРАКТИКА ПЕДИАТРА»
Опубликовано в журнале:
«Практика педиатра», декабрь 2010, с. 58-60
В.А. Булгакова, доктор медицинских наук, главный научный сотрудник, Научный центр здоровья детей РАМН, Москва
Атопический дерматит (АтД) – одно из наиболее распространенных в мире кожных заболеваний у детей, причем в последние годы отмечается тенденция к его тяжелому клиническому течению [1–3]. АтД является первым проявлением «атопического марша» и значимым фактором риска развития бронхиальной астмы у детей, так как его патоморфоз характеризуется не только локальным воспалением кожи, но и системным иммунным ответом с вовлечением в процесс респираторного тракта [3].
Среди факторов развития АтД рассматривают наследственную отягощенность по аллергическим заболеваниям, сухость кожных покровов, снижение порога зуда и нарушения со стороны иммунной системы [1, 4, 5]. Активация иммунной системы, а именно Т-лимфоцитов, индукция апоптоза кератиноцитов, синтез IgE, вовлечение эозинофилов являются основой аллергического воспаления при АтД. Запуск каскада иммунологических реакций происходит после проникновения аллергенов через нарушенные барьеры кожных покровов и слизистой оболочки пищеварительного тракта. Аллергены попадают в глубокие слои кожи за счет выраженной сухости кожных покровов, нарушения потоотделения, снижения уровня церамидов и трансэпидермальной потери воды. Проникновение аллергенов через желудочно-кишечный тракт возможно вследствие повышенной проницаемости слизистой оболочки кишечника, незрелости ее барьерной функции и недостаточной продукции секреторного IgA [6].
Атопический дерматит (в МКБ-10, раздел L20) – хроническое воспалительное заболевание кожи, сопровождающееся зудом, возрастной морфологией высыпаний, стадийностью, частым инфицированием. У детей раннего возраста ведущими в развитии АтД являются пищевые аллергены. После 3 летнего возраста значение пищевой сенсибилизации уменьшается и возрастает роль ингаляционных аллергенов. Неспецифическими триггерными факторами, провоцирующими обострение атопического дерматита, являются ирританты (одежда из шерсти и синтетических тканей, детергенты, табачный дым), эмоции, стрессы, климатические факторы (холодное время года, резкая смена климата), поллютанты. Одним из триггерных факторов, запускающих каскад иммунных реакций при АтД, являются микроорганизмы, колонизирующие кожные покровы. Рецидивирующему, упорному течению АтД способствует колонизация поверхности кожи Staphilococcus aureus и грибами рода Malassezia furfur (Pityrosporum ovale), не только поддерживающая воспаление, но и приводящая к сенсибилизации организма. Считается, что ряд токсинов St. aureus, обладающих свойствами суперантигенов, играют ведущую роль в развитии и поддержании воспаления кожи при АтД [5]. При этом не только присоединение пиодермии, но и бессимптомное носительство St. aureus у пациентов с атопическим дерматитом усугубляют тяжесть и длительность обострений дерматита. Так, например, 90% больных АтД – носители St. aureus, а у 60% обнаруживают ассоциации стафилококка и стрептококка. При локализации высыпаний на коже лица и шеи в 100% выявляют лабораторные признаки инфицирования грибами Pityrosporum ovale [7].
Терапия АтД направлена на устранение специфических и неспецифических триггерных факторов, разрешение аллергического воспаления кожных покровов, нормализацию работы желудочно-кишечного тракта, борьбу с сухостью кожных покровов и восстановление поврежденного липидного слоя [4, 5, 8]. Лечение осложненных пиодермией и грибковой инфекцией форм АтД предусматривает проведение адекватной наружной и этиотропной терапии, коррекцию иммунологических нарушений с использованием иммуномодулирующих средств [6–9]. На сегодняшний день считается клинически оправданным и эффективным применение иммунотропных препаратов при осложненных вторичной инфекцией формах АтД, одним из которых является отечественный синтетический высокомолекулярный иммуномодулятор Полиоксидоний® (МНН: азоксимера бромид), что подтверждает многолетний опыт его применения (разрешен к применению в практике с 1996 г.).
Иммунотропный эффект Полиоксидония® заключается в нормализующем влиянии на продукцию провоспалительных цитокинов, в усилении цитотоксической активности NK-клеток, в повышении естественной резистентности организма к бактериальным и вирусным инфекциям [10], что было подтверждено и исследованиями в нашей клинике. Включение в комплексную терапию Полиоксидония® больным с тяжелым течением бронхиальной астмы и вторичной иммунной недостаточностью позволило увеличить время ремиссии хронических очагов инфекции и основного заболевания, сократить длительность пребывания в стационаре, улучшить показатели иммунного ответа [11]. При назначении Полиоксидония® пациентам с дермореспираторным синдромом отмечалось снижение частоты острых респираторных вирусных инфекций и обострений как респираторной, так и кожной аллергии [12].
Влияние Полиоксидония® на иммунитет является иммуномодулирующим, то есть зависящим от исходной функциональной активности иммунной системы. Полиоксидоний® оказывает сложное и многогранное воздействие на иммунную систему. Так как развитие любого иммунного ответа начинается с клеток моноцитарно-макрофагальной системы, а цитокины, продуцируемые моноцитами/макрофагами, обладают плейотропным эффектом, усиление их функциональной активности под влиянием полиоксидония ведет к активации клеточного и гуморального иммунитета [10].
Полиоксидоний® обладает широким спектром фармакологического воздействия на организм, который помимо иммуномодулирующего включает антиоксидантное, детоксицирующее, мембранопротекторное и хелатирующее. Иммунотропная терапия Полиоксидонием® проводится в период обострения АтД, осложненного вторичной инфекцией, на фоне комплексного лечения с парентеральным введением антибиотиков, антигистаминных препаратов, системных ГКС, инфузионной терапии [13].
Безопасность и эффективность применения Полиоксидония® подтверждена исследованиями, проведенными как у взрослых, так и у детей: пациенты, страдающие АтД, хорошо его переносят, ни в одном случае не отмечены реакции и изменения в клинических и биохимических показателях крови и мочи при приеме препарата [10]. Применение Полиоксидония® в комплексной терапии АтД увеличивает длительность ремиссии, в 2 раза сокращает проявления дерматита, в 2,5 раза снижает дозировку применяемых совместно глюкокортикостероидов (ГКС) [13, 14]. При АтД, осложненном бактериальной, вирусной, грибковой инфекцией, применение Полиоксидония® в сочетании с антибиотиками способствует более быстрому (в 2,5 раза) уменьшению воспалительной инфильтрации кожи и в 1,6 раза позволяет сократить продолжительность антибиотикотерапии [14, 15].
Полиоксидоний® можно использовать как с целью коррекции местного иммунитета, так и для системной терапии. Препарат выпускается в виде лиофилизированного порошка для инъекций и местного применения в ампулах, флаконах, содержащих 3 и 6 мг азоксимера бромида (применяется у детей с 6 месяцев), суппозиториев ректальных по 6 и 12 мг (применяется у детей с 6 лет) и таблеток (12 мг) назначаемых сублингвально детям с 12 лет [16]. При комплексном лечении осложненных вторичной инфекцией форм АтД у детей может применяться следующая схема лечения: доза Полиоксидония® выбирается из расчета 70–150 мг/кг, в зависимости от тяжести процесса, препарат вводят в/м или в/в, через 1–2 дня общим курсом 5–7 инъекций или в форме суппозитория (6 мг) первые 3 дня, а затем – с интервалом 48 часов, курс № 10–15.
Использование Полиоксидония® в комплексной терапии, направленной на купирование обострения АтД, осложненного вторичной инфекцией, значительно уменьшает признаки общей интоксикации, способствует более быстрому купированию воспалительного кожного процесса, что коррелирует с нормализацией показателей иммунного статуса в виде усиления фагоцитирующей способности нейтрофилов и моноцитов.
Список литературы:
- Балаболкин И.И., Гребенюк В.Н. Атопический дерматит у детей. М.: Медицина, 1999. 240 с.
- Короткий Н.Г., Тихомиров А.А., Таганов А.В., Моисеенко А.В. Атопический дерматит у детей. Тверь: Триада, 2003. 238 с.
- Детская аллергология / под редакцией А.А. Баранова, И.И. Балаболкина. М.: ГэотарМедиа, 2006. 687 с.
- Аллергология иммунология. Клинические рекомендации для педиатров / под общей редакцией А.А. Баранова и Р.М. Хаитова. М.: Союз педиатров России, 2008. 248 с.
- Атопический дерматит и инфекции кожи у детей: диагностика, лечение и профилактика. Научно-практическая программа. – М., 2004, 58 с.
- Смирнова Г.И. Современные подходы к лечению и реабилитации атопического дерматита, осложненного вторичной инфекцией // Аллергология и иммунология в педиатрии. 2004. № 1. С. 34–39.
- Лечение аллергических болезней у детей / под редакцией И.И. Балаболкина. М.: ООО «Медицинское информационное агентство», 2008. 352 с.
- Maчapaдзe Д.Ш. Атопический дерматит у детей. М.: Триада, 2005. 288 с.
- Лусс Л.В. Принципы применения иммуномодулирующей терапии у больных с атопическими заболеваниями, протекающими в сочетании с синдромом вторичной иммунной недостаточности // Аллергология и иммунология. 2002. Т. 3, № 1. С. 159–163.
- Полиоксидоний в клинической практике / под ред. А.В. Караулова. М.: ГЭОТАР-Медиа, 2008. 136 с.
- Кузнецова Н.И., Балаболкин И.И., Кузнецов О.Ю. Применение полиоксидония при бронхиальной астме у детей // Иммунология. 2003. № 5. С. 293–295.
- Рылеева И.В., Булгакова В.А., Балаболкин И.И. и др. Иммуномодулирующие препараты в терапии бронхиальной астмы у детей // Вопросы современной педиатрии. (Приложение). 2006. Т. 5, № 1 С. 505.
- Казначеева Л.Ф., Галеева Е.А., Молокова А.В. и др. Применение Полиоксидония в комплексной терапии атопического дерматита у детей. URL: polyoxidonium.ru/articles/ped/04.htm
- Цывкина Г.И. и др. Полиоксидоний в лечение больных с атопическим дерматитом // Применения Полиоксидония в педиатрии (в помощь практическому врачу). М., 2005. 25 с.
- Феденко Е.С., Варфоломеева М.И., Латышева Т.В. Применение Полиоксидония у больных с атопическим дерматитом // Лечащий врач. 2001. № 4. С. 52–53.
- Государственный реестр лекарственных средств. – М.: МЗиСР. URL: www.drugreg.ru
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
Notice: Trying to access array offset on value of type bool in /var/www/www-root2/data/www/adm-bizhbulyak.ru/wp-content/themes/arianna/library/core.php on line 498