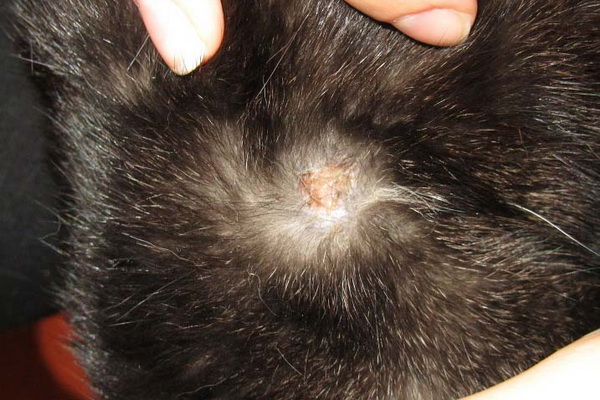
Контагиозный моллюск и атопический дерматит
Атопический дерматит и контагиозный моллюск
здравствуйте, помогите, пожалуйста, разобраться. Девочка 3 года. Около года мучаемся атопический дерматитом. Стараемся действовать, как учит доктор Комаровский, но не всегда имеем успех. Сейчас очень сильное обострение. Думаю, что на фоне тяжёлой адаптации к детскому саду. 31 августа появился первый прыщ моллюска, через 14 дней их было около 15. Сейчас их примерно 100. Дочь расчёсывает их и разносит инфекцию дальше. Дерматолог назначил курс лечения: 1. Антигистаминные (но мы и так принимаем). 2. Пимафукорт крем 3. 10% -раствор йода прижигать моллюски. Удалять отказался. А ещё сказал, что это на всю жизнь. Потому что у дочери «извращённый иммунитет». Вопрос: нужен ли пимафукорт и йод? 2. Если не помогают фенистил и кларитин и остальные меры по лечению аллергии, может стоить применять гормональные (просить врача-аллерголога, чтобы назначили).3. Может моллюски надо удалить под общим наркозом?
Передачу смотрела про кожные болячки и читала статью на сайте про КМ. Общее представление уже есть. Спасибо.
Использованные источники: klubkom.net
СТАТЬИ ПО ТЕМЕ:
Как заражаются себорейным дерматитом
Чем лечить какой мазью себорейный дерматит
Атопический дерматит и моллюски
Поксвирусы — крупные ДНК-содержащие вирусы, троппые к эпидермису. Наиболее опасный представитель этого семейства — вирус натуральной оспы — утратил значение в патологии человека, так как эта инфекция искоренена благодаря вакцинации (применению вакцинного штамма коровьей оспы).
Наиболее распространенная поксвирусная инфекция — контагиозный моллюск — поражение кожи, которое встречается главным образом у детей. Вопреки названию, оно не очень заразно и передается в основном в семьях.
У взрослых контагиозный моллюск указывает на ослабление иммунитета; в частности, характерен для больных СПИДом.
Клиническая картина контагиозного моллюска. Элементы сыпи представляют собой белые папулы с пупковидными вдавлениями. Единичные крупные папулы сливаются. Возможны расчесы и бактериальная суперинфекция. Высыпания, особенно при атопическом дерматите, часто сопровождаются зудом. Вокруг разрешившихся высыпаний нередко располагаются мелкие экзематозные очаги.
Диагностика контагиозного моллюска. Диагноз ставится клинически и путем микроскопии соскоба папул. Заболевание необходимо дифференцировать с бородавками, вызванными вирусом папилломы человека.
Лечение контагиозного моллюска. Большинство методов лечения причиняют боль и плохо переносятся маленькими детьми. При расчесах применяют мази с гидрокортизоном и антибактериальными средствами. Самый простой метод лечения, по-видимому, — деструкция высыпаний жидким азотом. Применяют также поверхностное выскабливание и прижигание центра каждого элемента тонкой деревянной палочкой, смоченной фенолом.
Другие поксвирусные инфекции имеют в патологии человека меньшее значение.
Коровья оспа — спорадическая инфекция, которой коровы, по-видимому, заражаются от мелких млекопитающих. Она передается человеку, вызывая на ладонях увеличивающиеся, а затем некротизирующиеся с образованием корок узелки.
Вирус — возбудитель поверхностных язв вымени у коров и слизистой рта у телят — вызывает у людей так называемые «узелки доильщиц» — узелки серого цвета с некротическим центром и воспалением по периферии, которые сопровождаются лимфангиитом. Иногда высыпания бывают более обширными.
Контагиозный пустулезный дерматит — заболевание, довольно распространенное в сельскохозяйственных районах. На пальцах или ладонях появляются единичная папула или группа папул красно-фиолетового цвета, которые превращаются в пузыри.
Последние лопаются, образуя кольцевидные очаги 1-3 см в диаметре с некротическим центром и воспалением по периферии. Высыпания, которым предшествует инкубационный период несколько дней, разрешаются через 2-3 нед. Иногда им сопутствует генерализованная сыпь или многоформная экссудативная эритема.
Использованные источники: dommedika.com
СМОТРИТЕ ЕЩЕ:
Как заражаются себорейным дерматитом
Герпетиформном старческом дерматите дюринга
Генерализованные моллюски и атопический дерматит
Молодая женщина 27 лет, обратилась с жалобой на генерализованные высыпания по всему кожному покрову. Заболевание существует около двух лет. Страдает с детства тяжелым атопическим дерматитом и все это на фоне тяжелого сахарного диабета 1-го типа (инсулинозависимый тип). Была у врача-дерматолога, диагноз контагиозных моллюсков подтвержден методикой вскрытия узелков и выдавливания из их содержимого крошковидной массы (моллюсковых тел). Это было сделано по-видимому потому, что все имеющиеся моллюски у нашей пациентки не имели типичных кратероподобных структур, на основании чего зиждется клинический диагноз.
При осмотре: многочисленные папулы и узелки группирующиеся преимущественно в местах локализации атопического дерматита – лучезапястные суставы, локтевые сгибы, подколенные ямки, шея, переносица и лоб, а также веки, область околоушных складок.Полусферические узелки телесно-розоватого цвета на фоне выраженной лихенификации, инфильтрации и экскориаций.
Клинический диагноз
Моллюски контагиозные генерализованные на фоне атопического дерматита и сахарного диабета 1-го типа.
Комментарии
Распространение моллюсков и их клиническая характеристика обусловлены иммунодефицитным состоянием, длительным применением кортикостероидных мазей, принимаемых по поводу атопического дерматита. Львиную долю в патогенезе заболевания занимает и сахарный диабет.
Лечение будет заключаться в подборе иммунокоррегирующих средств на основе изучения иммунного и интерферонового статуса, а также местной адекватной терапии. До начала обследования назначил внутрь изопринозин, антигистаминные средства, энтеросгель, а местно начали применять мазь с вифероном. На этом фоне стало несколько лучше, мелкие моллюски на бедрах даже регрессировали через 7 дней. В последующем придется большинство элементов разрушать с использованием предложенного ранее мной (см. ранние случаи на данном сайте) методики фульгурации. Больная находится под нашим наблюдением.
Использованные источники: www.skinmaster.ru
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Герпетиформном старческом дерматите дюринга
Диета атопического дерматита
Кожный моллюск
Возбудитель кожного моллюска — крупный поксвирус, содержащий двунитевую ДНК и размножающийся в цитоплазме эпителиальных клеток организма-хозяина.
Все три типа вируса не отличаются друг от друга клинической картиной заболевания, локализацией высыпаний, возрастом и полом больных, у которых они вызывают инфекцию. Большинство случаев вызывает вирус типа 1. Заражение кожным моллюском происходит при контакте с больным, через обсемененные предметы. Далее инфекция распространяется по коже аутоинокуляцией. Болеют преимущественно дети школьного возраста, в остальном здоровые, и лица с ослабленным иммунитетом. Инкубационный период составляет 2 нед. и более.
Проявления
Элементы высыпаний представляют изолированные выпуклые гладкие жемчужно-розовые папулы диаметром 1-5 мм. Папулы имеют в центре вдавление похожее на пупок, из которого при надавливании выделяется пробка сыровидного вещества. Высыпания могут быть в любом месте тела, но излюбленная локализация — лицо, веки, шея, подмышечные впадины, бедра. У подростков, ведущих половую жизнь, высыпания сгруппированных папул кожного моллюска на половых органах, паховой области могут сопутствовать другим инфекциям, передающимся через секс. У детей тоже наблюдаются подобные высыпания. В большинстве случаев они с заражением половым путем не связаны, но требуют тщательного осмотра для исключения других признаков полового насилия. Высыпания на веке могут сопровождаться односторонним конъюнктивитом. В отдельных случаях наблюдаются высыпания на конъюнктиве или роговице. Иногда папулезные высыпания сопровождаются легкой эритемой или экзематозным дерматитом. При СПИДе высыпания кожного моллюска бывают распространенными и обильными, особенно на лице. Подобные высыпания наблюдаются и при других иммунодефицитных состояниях, в частности при лейкозе. Особенно подвержены высыпаниям участки кожи, пораженные атопическим дерматитом.
Дифференциальная диагностика симптомов кожного моллюска
Дифференциальный диагноз включает трихоэпителиому, базальноклеточный рак, эктопию сальных желез, сирингому, кисты потовых желез, кератоакантому, бородавчатую дискератому. На фоне СПИДа клиническую картину, неотличимую от кожного моллюска, дает криптококкоз, реже — кокцидиоидоз, гистоплазмоз или инфекция, вызванная Pénicillium mameffei.
Гистологическая картина и диагностика
Наблюдается гиперплазия и гипертрофия эпидермиса, который внедряется в полежащую дерму и выступает над кожей. Папулы содержат дольчатую клейкую массу эпидермальных клеток, инфицированных вирусом. Эозинофильные вирусные включения (тельца Гендерсона—Паттерсона; моллюсковые тельца) становятся более отчетливыми при продвижения эпидермальных клеток из базального слоя в роговой. Центральную пробку, состоящую из нагруженных вирусом клеток, можно выдавить из папулы и исследовать под микроскопом с добавлением 10% гидроксида калия или в виде окрашенного по Райту или Гимзе мазка. Характерна округлая куполообразная масса гомогенных клеток, часто отчетливо дольчатая. У большинства больных обнаруживаются антитела к вирусу кожного моллюска, но оказывают ли они защитное действие, неизвестно. Основную роль в защите от инфекции играет клеточный иммунитет.
Лечение
Кожный моллюск самоизлечивается. Его высыпания продолжаются в среднем 6-9 мес. Однако они могут сохраняться годами. Вирус из них распространяется на другие участки кожи путем инокуляции и передается окружающим. Больной до исчезновения высыпаний должен иметь отдельное полотенце. Другие члены семьи не должны вместе с ним принимать ванну. У детей с атопическим дерматитом и иммунодефицитным состоянием вирус быстро распространяется и вызывает появление сотен папул. Наиболее распространенный способ лечения кожного моллюска — применение жидкого азота на 6-9 с. Кроме того, папулы подвергают деструкции путем выдавливания пробки иглой или комедонэкстрактором, выскабливания острой кюреткой. Широко используют наложение 0,9% кантаридина на каждую папулу без окклюзионной повязки, которое приводит к воспалительной реакции, достаточной для самопроизвольного выхода пробок. Иногда, однако, кантаридин вызывает формирование вокруг мест его наложения розеток свежих папул. Высыпания на лице особенно досаждают ребенку и родителям из-за обезображивающего действия. В то же время они наиболее сложны для деструкции жидким азотом или кантаридином. Благоприятное действие оказывает местное применение третиноина или имиквимода, если они не вызывают чрезмерного раздражения. Папулы кожного моллюска локализуются исключительно в эпидермисе, поэтому во избежание образования рубцов не следует применять чрезмерно агрессивные методы их деструкции. Как выздоровление расценивают свободный от высыпаний период не менее 4 мес.
Использованные источники: surgeryzone.net
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Диета атопического дерматита
Чем лечить какой мазью себорейный дерматит
Контагиозный моллюск
Контагиозный моллюск – паразитарное поражение кожи и слизистых оболочек специфическим вирусом. Проявляется безболезненными узелковыми высыпаниями с пупковидным вдавлением в центре, из которых при надавливании выделяется творожистое содержимое. При попадании на кожу или слизистые этого секрета происходит самозаражение и передача заболевания контактным лицам. Имеет склонность к рецидивам, часто фиксируется вместе с другими инфекциями, в т. ч. ВИЧ-инфекцией.
Контагиозный моллюск
Контагиозный моллюск – хроническое выскоконтагиозное заболевание кожи, возбудитель контагиозного моллюска входит в оспенную группу вирусов – Molluscipoxvirus. По международной классификации болезней контагиозный моллюск не относится к венерологическим заболеваниям, однако, ВОЗ включает контагиозный моллюск в перечень инфекций передаваемых половым путем. Заражению подвержены лица обоих полов вне зависимости от возрастных групп, но люди неразборчивые в сексуальных контактах и дети попадают в группу риска.
Патогенез контагиозного моллюска
Контагиозный моллюск это доброкачественное новообразование кожи; синтез ДНК-вируса происходит в кератиноцитах эпидермиса, после размножения вируса в клетках хозяина блокируется активность Т-лимфоцитов, а потому иммунные клетки при поражении отсутствуют, что и объясняет иммунную толерантность, которая благоприятствует возбудителю при инфицировании.
Пути заражения и патогенез контагиозного моллюска
Контагиозный моллюск является заболеванием, которому подвержены только люди. Заражение происходит при непосредственном контакте больного человека со здоровым, но имеет место быть опосредованный путь заражения – через загрязненные предметы.
Взрослые в основном заражаются контагиозным моллюском при половом контакте, заражение происходит за счет соприкосновения кожи партнеров, а не посредством коитуса, именно поэтому контагиозный моллюск некоторые международные медицинские организации не относят к группе инфекций, передаваемых половым путем. Область поражения при половых контактах это обычно промежность, внутренняя поверхность бедер, нижняя часть живота, наружные половые органы.
При заражении бытовым путем определенной локализации контагиозного моллюска нет, новообразования можно встретить на любых участках кожи. Наличие повреждений и микротравм кожи является благоприятным условием для инокуляции вируса. Случаи заражения обычно носят единичный характер, несмотря на высокую контагиозность моллюска, но в детских садах поражения могут носить эндемичный характер.
Такие факторы как скученность, контакты с кожей, влажная атмосфера благоприятствуют диссеминации. Инкубационный период контагиозного моллюска составляет от нескольких недель до нескольких месяцев, поэтому бывает сложно установить источник заражения. После появления клинических проявлений контагиозный моллюск распространяется по телу путем самозаражения. Клеточные иммунные дефициты врожденные и приобретенные способствуют заражению, у людей с ВИЧ инфекцией заболеваемость контагиозным моллюском в несколько раз выше.
Поскольку возбудителем контагиозного моллюска является ДНК-вирус, то полного излечения добиться невозможно, однако современные методы воздействия позволяют добиться длительной и стойкой ремиссии.
Клинические проявления контагиозного моллюска
После инкубационного периода на коже появляются единичные безболезненные плотные узелки округлой формы, цвет кожи, пораженной контагиозным моллюском, обычно не изменен или приобретает розовый оттенок, иногда может отмечаться восковидный или перламутровый блеск. Далее происходит увеличение количества элементов контагиозного моллюска за счет самозаражения. Размеры высыпаний от просяного зерна до горошины, иногда при слиянии элементов могут образовываться гигантские контагиозные моллюски, они имеют вид полусферических папул с запавшей центральной частью.
Узелки располагаются на теле повсеместно, но поскольку на втором этапе развития контагиозного моллюска самозаражение происходит через руки, то поражаются участки кожи, к которым наиболее часто прикасаются. Это лицо, шея, верхняя часть туловища и собственно сами кисти рук. Высыпания контагиозного моллюска носят беспорядочный характер, и их количество порой доходит до нескольких сотен, трение рук и непроизвольные почесывания увеличивают количество диссеминаций.
При надавливании пинцетом или случайном повреждении контагиозного моллюска из него выделяется белая кашецеобразная масса, которая состоит из ороговевших клеток и лимфоцитов. Но в ней также содержаться включения моллюскообразных телец, благодаря чему заболевание и получило свое название. Какие-либо субъективные ощущения отсутствуют, но некоторые пациенты больные контагиозным моллюском отмечают зуд и небольшую инфильтрацию, которая случается при присоединении вторичной инфекции.
При атипичных формах контагиозного моллюска характерного вогнутого центра на высыпаниях может не быть, а сами элементы могут быть очень мелких размеров. Профузные формы контагиозного моллюска диагностируют у детей с атопическим дерматитом, у детей с лейкемией и иммунодефицитами, а так же у ВИЧ-положительных пациентов. Как правило, течение контагиозного моллюска проходит без осложнений, возможны асептические и гнойные абсцессы кожи вокруг зоны поражения. В очень редких случаях наблюдается суперинфекция, после которой остаются рубцы.
Диагностика контагиозного моллюска
Диагноз ставится дерматологом на основании клинического осмотра пациента, при сомнительных случаях для диагностики прибегают к гистологическому исследованию, в ходе которого обнаруживаются моллюсковые тельца в цитоплазме клеток эпидермиса. Необходимо дифференцировать контагиозный моллюск с красным плоским лишаем, множественной формы кератоакантомы и бородавками.
Лечение контагиозного моллюска
Хирургическое удаление с помощью кюретажа после предварительной местной анестезии под пленкой дает хороший эффект, так как за один сеанс можно удалить большое количество контагиозных моллюсков из-за практически полного отсутствия болевого синдрома во время процедуры. Обычно проводят один сеанс в месяц, и за несколько месяцев наступает полное клиническое выздоровление. При таком методе лечения не остается содержимого узелков, травматизация кожных покровов минимальна, после кюретажа в некоторых случаях показана электрокоагуляция мест поражения.
Удаление кожных образований контагиозного моллюска возможно путем криодеструкции или радиоволновым методом. Применяется также удаление лазером. Если высыпаний контагиозного моллюска немного, то хороший эффект дают химиопрепараты, но длительно их использовать не рекомендуется из-за раздражающего действия на кожу. При незначительной диссеминации УФ-облучение лечебным ультрафиолетом пораженной кожи и использование кремов с ацикловиром показаны всем пациентам с контагиозным моллюском.
Метод аппликации Туберкулином на пораженный контагиозным моллюском участок особенно часто используется в детской дерматологии, так как является безболезненным. Эта методика новая, а потому точных статистических данных о ее эффективности нет. Но дети должны быть предварительно провакцинированы БЦЖ или изопринозином.
Профилактика и прогноз
В большинстве случаев прогноз при заражении контагиозным моллюском благоприятен, исключения составляют пациенты с иммунодефицитными состояниями. Профилактика заключается в соблюдении личной гигиены как в местах общественного пользования, так и дома. Необходимо, чтобы каждый член семьи имел свою мочалку и иные банные принадлежности. При диагностировании контагиозного моллюска у детей, инфицированных детей изолируют и назначают карантин сроком на длительность инкубационного периода с ежедневным профилактическим осмотром всего детского коллектива и обслуживающего персонала.
Использованные источники: www.krasotaimedicina.ru
Источник