Контактный дерматит дифференциальный диагноз
Дифференциальный диагноз аллергического контактного дерматита (АКД) включает широкий спектр воспалительных кожных заболеваний. Наличие в гистологическом исследовании эозинофильного спонгиоза и многоядерных дермальных дендритных фиброгистиоцитарных клеток особенно подозрительно на аллергический контактный дерматит (АКД), если обнаруживаются они в лимфоцитарном инфильтрате, с дермальными эозинофилами и гиперкератозом.
Болезни для дифференциальной диагностики аллергического контактного дерматита (АКД):
1. Ирритантный контактный дерматит (ИКД). Физические проявления могут быть клинически неопределенными; чаще всего имеет место отсутствие пузырьков (лишь очень сильные раздражители вызывают появление пузырьков), и жжение выражено сильнее зуда. Не распространяется далее области контакта с продолжительной экспозицией.
2. Атопический дерматит. Может помочь характер распределения на коже аллергических проявлений; у пациентов с атопией может и в действительности развивается контактная аллергия. Ухудшение заболевания может быть индикатором нового развития контактной аллергии.
3. Нуммулярный дерматит (НД). Широко распространенный АКД может симулировать у определенных пациентов этот дерматит; тем не менее, классическая морфология монетовидных, четко отграниченных бляшек на ногах, тыле кистей и разгибательных поверхностях свидетельствует в пользу НД.
4. Себорейный дерматит. Сальные и шелушащиеся папуло-чешуйчатые бляшки обычно расположены на коже с волосистым покровом, переносице и носогубных складках.
5. Астеатозный дерматит (экзема). На нижних частях ног имеются пятна по типу «пергаментной кожи», без отека и образования пузырьков.
6. Застойный дерматит. Папулосквамозные бляшки с дисхромией, локализованные на голенях и медиальных поверхностях нижних конечностей на фоне сопутствующей варикозной болезни.
7. Дисгидроз и/или дисгидротическая экзема. Глубоко расположенные везикулы на ладонях, подошвах, боковых поверхностях пальцев и краях ладоней.
8. Псориаз. Если он развивается в классической форме, то диагноз может не вызывать затруднений, однако при наличии малочисленных очагов и ограниченной их локализации лишь на кистях и /или стопах дифференциальный диагноз становится труднее. Может помочь классическая локализация и доминирование в областях травматизации (Кобнеризирующее заболевание), а также наличие (если есть) сопутствующего артрита.
9. Грибовидная гранулема (ГГ) (пятнистая/бляшечная стадия кожной Т-клеточной лимфомы). Хорошо отграниченные, атрофические, пойкилодермные, шелушащиеся пятна и бляшки ГГ обычно обнаруживаются в областях кожи, не подверженных солнечному облучению, таких как туловище, грудь, бедра и ягодицы (расположение в области купального костюма).

У этого пациента множественные значимые положительные аллергопробы.
Бацитрацин, хлороксиленол, 2-гидроксиэтил метакрилат являются причиной тяжелого дерматита у этого пациента,
но в настоящее время они не входят в группу аллергенов для коммерческих скрининговых исследований.
— Рекомендуем далее ознакомиться со статьей «Лечение и прогноз аллергического контактного дерматита (АКД)»
Оглавление темы «Дерматит (воспаление кожи).»:
- Кожные проявления аллергического контактного дерматита (АКД)
- Где появляется аллергический контактный дерматит? Локализация
- Рассеянный генерализованный дерматит (SGD)
- Системный контактный дерматит и его стадии
- Оценка частоты аллергического контактного дерматита (АКД)
- Аппликационная кожная проба для выявления аллергена — методика, оценка
- Осложнения кожной пробы на аллерген
- Дифференциальная диагностика аллергического контактного дерматита (АКД)
- Лечение и прогноз аллергического контактного дерматита (АКД)
- У кого возникает атопический дерматит (АД)? Эпидемиология
Источник
Аллергический контактный дерматит
Аллергический контактный дерматит — это воспалительное заболевание кожи, возникающее в месте ее непосредственного контакта с аллергеном. Воспаление развивается по замедленному типу аллергической реакции, то есть при регулярном и достаточно длительном контакте с веществом-аллергеном. За время этого контакта происходит сенсибилизация организма и развивается повышенная чувствительность к аллергену. Аллергический контактный дерматит характеризуется отечностью и покраснением тканей, контактровавших с аллергеном, зудом, появлением папул и пузырьков. В лечении основная роль принадлежит устранению контакта с веществом или предметом, обусловившим возникновение дерматита. Для устранения отечности и зуда возможно применение кортикостероидных мазей, современных антигистаминных препаратов.
Аллергический контактный дерматит
Аллергический контактный дерматит — это воспалительное заболевание кожи, возникающее в месте ее непосредственного контакта с аллергеном. Воспаление развивается по замедленному типу аллергической реакции, то есть при регулярном и достаточно длительном контакте с веществом-аллергеном. За время этого контакта происходит сенсибилизация организма и развивается повышенная чувствительность к аллергену.
Причины возникновения аллергического контактного дерматита
Современная промышленность выпускает огромное число химических веществ, которые могут стать причиной аллергического контактного дерматита. Это краски и лаки, стиральные порошки и другие средства бытовой химии, некоторые составляющие парфюмерной продукции и косметики, синтетические материалы, из которых сделана одежда и краски, которыми она окрашена. Химические вещества, с которыми человек постоянно контактирует на работе, приводят к развитию профессионального дерматита. Аллергический контактный дерматит может быть вызван некоторыми лекарствами. Растения, такие как борщевик, примула, ясенец белый, и другие, также могут стать причиной аллергического контактного дерматита, который относится к фитодерматиту.
Аллерген воздействует на кожу, но происходящие в результате этого аллергические изменения затрагивают весь организм. Время, за которое развивается сенсибилизация организма и возникает аллергическая реакция, зависит от того, насколько сильный аллерген воздействовал на кожу. Большую роль в этом процессе играет и состояние самого организма: предрасположенность к аллергическим реакциям, нарушения иммунитета при хронических воспалительных процессах, истончение рогового слоя кожи и др. Например, при повышенной потливости чаще наблюдается аллергический контактный дерматит, спровоцированный одеждой из окрашенных тканей.
Симптомы аллергического контактного дерматита
Изменения кожи при остром аллергическом контактном дерматите всегда локализуются в месте контакта кожи с аллергеном и немного выходят за пределы этого контакта. Характерным является наличие четких границ очага поражения. Вначале развивается покраснение кожи и отечность тканей. Затем возникают папулы, довольно быстро наполняющиеся жидкостью и переходящие в стадию пузырьков. После вскрытия последних на коже образуются эрозии. При заживлении они покрываются корочками. Эти изменения на коже сопровождаются сильным зудом. Процесс заканчивается шелушением.
При продолжающемся воздействии аллергена на фоне уже возникшей аллергической реакции, развивается хроническая форма аллергического контактного дерматита. Для нее характерны размытые границы очагов поражения на коже и распространение воспалительных изменений на участки кожи, не контактирующие с аллергеном. При сильной сенсибилизации организма наблюдается генерализация процесса. Кожные проявления хронического аллергического контактного дерматита характеризуются образованием папул, сухостью и шелушением, утолщением кожи с усилением кожного рисунка (лихенизация). Постоянный зуд приводит к появлению вторичных повреждений кожи из-за ее постоянного расчесывания (экскориация).
Диагностика аллергического контактного дерматита
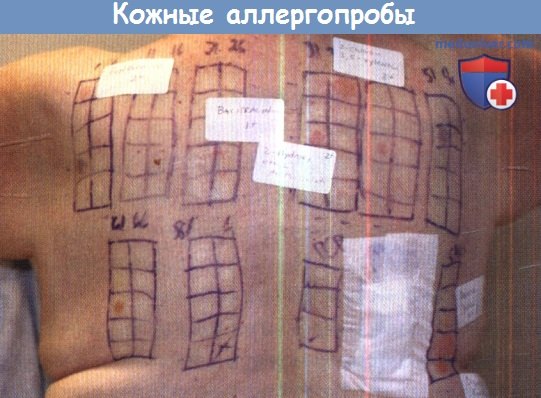
Аллергический контактный дерматит достаточно легко диагностируется по характерным для него симптомам и выявлению связи с воздействием на кожу вещества, являющегося потенциальным аллергеном. Точно определить причину возникновения дерматита помогают кожные пробы. Их проводят при помощи специальных тест-полосок, с нанесенными на них аллергенами. Полоски приклеивают на предварительно очищенную кожу. Аллергическую реакцию определяют по возникновению покраснения и отечности в месте наклеивания полоски.
Для выявления сопутствующих заболеваний и дифференциальной диагностики аллергического контактного дерматита проводят дополнительные обследования: клинический и биохимический анализ крови и мочи, анализ крови на сахар, кал на дисбактериоз. При необходимости выполняют обследование желудочно-кишечного тракта и исследование функции щитовидной железы.
Лечение аллергического контактного дерматита
Главным условием успешного лечения аллергического контактного дерматита является полное устранение вызвавшего его аллергена. Так при аллергии на средства бытовой химии следует пользоваться защитными перчатками. При аллергии на синтетические материалы — носить только хлопчатобумажное белье, а при покупке одежды тщательно изучать состав ткани. При аллергии на металл металлические части одежды (молнии, пуговицы, крючки и кнопки) не должны соприкасаться с кожей, ножницы и другие инструменты должны иметь пластмассовые или деревянные ручки, необходимо также исключить ношение бижутерии из металла.
В лечении острого аллергического контактного дерматита эффективно применение кортикостероидных мазей. При образовании больших пузырей производят их прокалывание. Для снятия зуда и отечности назначают современные антигистаминные препараты: цетиризин, лоратадин, дезлоратадин и др. В тяжелых случаях принимают внутрь кортикостероидные препараты.
Прогноз аллергического контактного дерматита
При исключении контакта пациента с аллергеном происходит полное выздоровление. Однако повторных контактов с аллергеном не всегда удается избежать, особенно, если речь идет о профессиональной деятельности. В таких случаях аллергический контактный дерматит продолжает развиваться, сенсибилизация организма нарастает, происходит генерализация процесса и клинические проявления захватывают весь организм.
Использованные источники: www.krasotaimedicina.ru
ПОХОЖИЕ СТАТЬИ:
Нодулярный дерматит лекарство
Атопический дерматит и масло черного тмина
Атопический дерматит: дифференциальное диагностирование заболевания
Генетические болезни с хроническим, периодически рецидивирующим течением проявляющиеся аллергическим зудом и кожными высыпаниями объединили одним термином – атопический дерматит (АД). Недуг проявляется с самого раннего детства и со временем трансформируется, поэтому для его лечения кроме врача дерматолога и аллерголога необходима консультация пульмонолога, гастроэнтеролога, отоларинголога, педиатра.
Диагностика атопического дерматита у детей равно как у взрослых на сегодняшний день не имеет единой стандартной для всех системы. В США (1989 год) был разработан диагностический алгоритм, согласно которому для того чтобы диагностировать АД, необходимо наличие обязательных и дополнительных критериев (признаков заболевания).
Необходимые критерии
Диагноз атопического дерматита устанавливается, в случае если у больного обнаружены обязательные критерии (не менее 3 признаков) и дополнительные критерии (не менее 3 признаков).
К обязательным критериям относят следующие признаки:
- кожный зуд;
- локализация и внешний вид (морфология) элементов сыпи. Ребенок младшего возраста – шелушащаяся сыпь в районе лица, туловища, локтей, запястий, коленей, голеней. Дети от 5 до 16 лет – наблюдается уплотнение кожных покровов (лихенификация) в районе шеи, а также на кожных поверхностях сгибательных конечностей. У взрослых людей – характеризуется наличием диффузной лихенизации зудящих элементов сыпи (папул);
- характер течения заболевания – хронический рецидивирующий, устойчивый к проводимой терапии;
- имеющиеся сопутствующие заболевания аллергического характера (ринит, астма);
- первичная симптоматика, проявляющаяся в раннем детстве;
- генетическая предрасположенность.
К дополнительным критериям диагностического алгоритма относятся:
- ксеродермия – сухость, шелушение кожных покровов на поверхности разгибательных конечностей (легкая форма ихтиоза);
- ихтиоз – сложная форма диффузного ороговения кожи (напоминает рыбью чешую);
- инфекционные заболевания кожи, например стафилодермия;
- склонность к дерматологическим заболеваниям;
- чувствительность к герпесвирусу;
- атопические ладони – усиление проявления, а также удлинение кожного рисунка ладоней;
- наличие заед, трещин, сухости, воспаления губ (хейлит);
- растрескивание кожи за ушами;
- выпячивание центральной части роговицы (кератоконус) – обнаруживается при офтальмологическом осмотре;
- суборбитальные линии Денье-Моргана – специфическое морщинистое углубление на нижних веках детей.
Это далеко не все критерии, на основании которых может быть установлен диагноз атопический дерматит.
Симптоматическое диагностирование
Диагностировать атопический дерматит можно исходя из клинических проявлений заболевания (симптомы и критерии для этого достаточно четкие).
Выделяют несколько форм атопического дерматита каждая, из которых имеет свои особенности. По возрасту различают – младенческую, детскую и подростково-взрослую формы.
Младенческая
Проявляется у малышей возрастом до 24 месяцев. Воспалительный процесс при этом затрагивает область лба, щек, может распространяться также на другие части тела. В острой стадии заболевания элементы сыпи отечные, мокнут и покрываются корочками.
Довольно часто острая стадия переходит в подострую, при этом сыпь преобразуется из везикул в папулы, которые сильно чешутся.
Детская
Проявляется в возрасте 2-7 лет. Воспалительный процесс распространяется на кожу за ушами (могут возникать трещины), поражает кожные покровы крупных суставов, поверхности кистей. Характерным для этой формы является – сухость, шелушение, лихенизация кожи, папулезные или эритемные высыпания. Возможны изменения пигментации, складчатость нижнего века (линии Денье-Моргана).
Подростково-взрослая
Проявляется в возрасте 7-18 лет, далее частота рецидивов снижается, а к 40 годам обострения возникают крайне редко. Характерными являются папулезные, эритемные высыпания поражающие туловище, лицо, декольте, шею. Наблюдается лихенизация, сухость, трещины, шелушение кожных покровов, интенсивный зуд, часто приводящий к неврологическим нарушениям.
Атопический дерматит, а точнее его диагностика также базируется на морфологических особенностях элементов сыпи. В зависимости от проявлений выделяют следующие формы морфологических высыпаний:
- эритематозно-сквамозную форму – она обусловлена интенсивным зудом, наличием множественных мелких папул. Кожные покровы сухие, шелушащиеся с элементами лихенизации;
- лихеноидную форму – при этом кожа сухая, воспаленная, несколько отечная. Высыпания в виде крупных сливающихся воедино папул. Могут поражаться обширные участки кожи, что чревато присоединением вторичной инфекции;
- пруригинозную форму – характерна умеренная сухость и лихенизация кожных покровов, экскориация (нарушение целостности кожи), папулезная сыпь;
- экзематозную форму – как правило, воспаление затрагивает область локтей, кистей, коленей. Сыпь полиморфная (может включать в себя все вышеперечисленные проявления).
Помимо симптоматических проявлений, обязательных и дополнительных критериев для постановки диагноза проводится также забор анализов для лабораторных исследований.
Лабораторные исследования
Проводимые в лаборатории методы диагностики при подозрении на атопический дерматита следующие:
- Клинический (развернутый) анализ крови – дает возможность выявить тип инфекции, определить интенсивность воспаления и наличие антител в организме.
- Биохимический анализ крови – может выявить воспалительный процесс в организме еще до появления первичной симптоматики (проводится исследование крови на клеточном уровне).
- Клинический анализ мочи – определение химического, физического, микробиологического состава. Позволяет выявить нарушение функциональности органов и систем человека.
- Анализ на наличие иммуноглобулина в крови (аллергологическое диагностирование) – позволяет выявить аллерген спровоцировавший развитие АД, а также сопутствующих заболеваний.
- Бактериологический анализ кала на дисбактериоз и яйца гельминтов.
Еще одним важным критерием диагностики АД является аллергологический анамнез и физикальное обследование пациента.
Анамнез и физикальное обследование
Анамнез – это совокупность сведений полученных врачом при опросе пациентов. При подозрении на АД важно собрать именно аллергологический анамнез, поскольку заболевание носит аллергический характер.
Учитываются следующие сведения:
- генетическая предрасположенность;
- рацион матери во время вынашивания и кормления ребенка грудью;
- условия работы отца, матери;
- введение первого прикорма и последующее разнообразие рациона малыша (может быть напрямую связано с проявлением АД);
- применение лекарственных препаратов (часто становится причиной появления аллергических реакций);
- реакция на цветение растений, шерсть животных, бытовую пыль;
- возможное наличие дополнительной симптоматики (помимо высыпаний) – чихание, кашель, удушье, слезотечение;
- возможные болезни почек, нервной системы, ЛОР-органов и ЖКТ;
- реакции малыша после прививания;
- условия жизни ребенка – наличие животных в доме и корма для них, сухой или наоборот слишком влажный воздух, большое количество мягких игрушек, множество книг, другого;
- реакция ребенка на проводимые терапевтические мероприятия;
- нормализация состояния малыша при смене привычных для него условий (смена климата, пребывание вне дома, другое).
Кроме сбора анамнеза проводится физикальное обследование – врач выполняет ряд диагностических мероприятий осмотр, пальпацию, аускультацию (прослушивание), перкуссию (простукивание) не требующих значительной оснащенности оборудованием. При этом доктор обращает внимание на общее состояние, внешний вид, самочувствие пациента. Выявляет морфологические особенности сыпи, ее локализацию и масштаб поражения кожи.
Помимо всех вышеперечисленных исследований проводится также дифференциальная диагностика атопического дерматита, поскольку болезнь имеет схожие проявления с множеством других кожных недугов.
Идентификация заболевания
Установить дифференциальный диагноз атопического дерматита, можно лишь исключив другие заболевания проявляющиеся схожими кожными высыпаниями. К таким заболеваниям относятся – себорейный и контактный и некоторые другие виды дерматитов, микробная экзема, болезнь Жибера (розовый лишай), чесотка, синдром Сезари и грибовидный микоз (Т-клеточная лимфома кожи), синдром Вискотта-Олдрича.
Отличительная характеристика заболеваний описана далее.
Себорейный дерматит
Генетической предрасположенности к атопии нет. Папулы имеют четкие границы, шелушатся, отделяемые чешуйки сальные имеют желтый оттенок. Эритема располагается на коже в местах скопления сальных желез (на голове, лбу, груди, носогубной складке, спине).
Контактный дерматит
Развивается вследствие контакта кожи с раздражающими химическими, косметическими, лекарственными веществами. Характеризуется отечностью, везикулярной, эритематозной, папулезной сыпью расположенной в местах соприкосновения кожи с раздражителем. У детей младшего возраста развивается так называемый пеленочный дерматит.
Микробная экзема
Возникает из-за повышенной чувствительности к стафилококковой и стрептококковой инфекции у детей старше 6 лет. Экзематозная сыпь интенсивно красного цвета с четкими границами и ассиметричными очагами (страдает низ живота, голени, поверхности стоп). Зуд, боль, жжение умеренное.
Болезнь Жибера
Инфекционное заболевание, развивающееся на фоне обычной ОРВИ. Локализация пятен на любом участке тела. Бляшки розового цвета, с четкими краями и шелушением. Сначала появляются крупные материнские пятна, а затем более мелкие, дочерние высыпания. Развивается у детей старшей возрастной группы.
Чесотка
Недуг провоцирует чесоточный клещ. Папулезные, эрозивные, везикулярные высыпания образуются преимущественно между пальцами. Поражают ладони, кожные покровы суставных областей нижних и верхних конечностей, область паха, живот.
Т-клеточная лимфома
Развивается у людей старше 45 лет, характеризуется интенсивным зудом и увеличением лимфоузлов. Высыпания множественные с умеренной лихенизацией.
Синдром Вискотта-Олдрича
Проявляется с рождения до 3 лет, встречается крайне редко. Экзематозный дерматит, тромбоцитопения, рецидивирующие инфекции ЖКТ и респираторных путей – эта симптоматическая триада присущая данному синдрому.
Исключив все возможные заболевания (имеющие похожую симптоматику), проведя клинические, лабораторные исследования и собрав анамнез, врач может определить диагноза атопический дерматит и назначить лечение.
Использованные источники: papillomy.com
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Дерматит на одной щеке
Нодулярный дерматит лекарство
Дерматит контактный: диагностика дифференциальная
Отличить аллергический контактный дерматит от простого контактного дерматита на основании клинической и гистологической картины обычно невозможно. Для дифференциальной диагностики применяют аппликационные пробы.
К другим заболеваниям, с которыми приходится дифференцировать контактный дерматит, относятся диффузный нейродермит , монетовидная экзема и дисгидротическая экзема , себорейный дерматит , лекарственная токсидермия , розовый лишай . Контактный дерматит можно спутать с грибковыми инфекциями кожи и бактериальными инфекциями кожи , а также с инфекцией, вызванной вирусом простого герпеса . Фототоксические и фотоаллергические реакции дифференцируют с СКВ и полиморфным фотодерматозом . Исключить псориаз и красный плоский лишай можно на основании клинической картины, в трудных случаях производят биопсию кожи. В дифференциальной диагностике очень важны локализация и формы сыпи.
Использованные источники: humbio.ru
Источник
Notice: Trying to access array offset on value of type bool in /var/www/www-root2/data/www/adm-bizhbulyak.ru/wp-content/themes/arianna/library/core.php on line 498


