Красный плоский лишай контактный аллергический дерматит
Красный плоский лишай – это дерматоз, носящий хронический характер. Его главным клиническим признаком является папула. Болезнь нередко сопровождается поражением ногтевых пластин и кожи, хотя страдать может и слизистая оболочка. В зависимости от таких факторов, как локализация, форма и внешность образовавшихся папул, патология классифицируется на несколько клинических форм. Чтобы поставить точный диагноз, требуется биопсия пораженных тканей, а лечение красного плоского лишая сводится к приему кортикостероидов, антигистаминных и противомалярийных средств.
Что это такое
Нередко лишай Уилсона (так его еще называют) возникает на фоне других болезней, например, язвы желудка или гастрита. Среди всех дерматологических заболеваний его диагностируют лишь у 2-2,5% пациентов.
Красный плоский лишай
Этиология
Несмотря на стремительное развитие современной медицины, этиология красного плоского лишая пока еще изучена не до конца. Специалисты предполагают, что кожное заболевание имеет вирусную природу, что чтобы им заразиться, требуется сочетание сразу нескольких факторов: некачественное питание, наличие инфекционных процессов, нервное перенапряжение и т.д.
Этиология красного плоского лишая
Причины развития
Существует несколько факторов, способствующих развитию лишая Уилсона, но к самым распространенным из них относятся:
Почему возникает лишай Уилсона
- сильный стресс;
- генетическая предрасположенность;
- хронические инфекционные процессы, например, гайморит или кариес;
- снижение иммунной системы;
- развитие аллергической реакции;
- нарушение работы ЦНС;
- сахарный диабет;
- повреждения слизистой оболочки полости рта;
- развитие болезней ЖКТ.
Причины красного плоского лишая
Обратите внимание! Наличие хронического тонзиллита тоже может привести к развитию дерматологического заболевания, а сочетание сразу нескольких факторов значительно повышает риск развития плоского лишая.
Группа риска
Как показывает практика, лишай Уилсона диагностируется у пациентов разного возраста, но чаще всего с признаками болезни сталкиваются люди в возрасте от 35 до 60 лет. Но представительницы слабого пола страдают от лишая намного чаще, чем мужчины, а у детей болезнь практически не возникает.
Группа риска красного плоского лишая
Формы лишая Уилсона
Они классифицируются по локализации и внешнему виду папул и дополнительным симптомам патологии. Ниже приведены формы заболевания, которые диагностируются чаще всего.
Таблица. Основные формы КПЛ.
| Название, фото | Описание |
|---|---|
| Типичная | Сопровождается появлением серых папул на теле, которые со временем превращаются в небольшие бляшки. При поражении слизистой высыпания имеют матовый оттенок, а в процессе развития патологии они преобразовываются в мелкие язвочки. |
| Кольцевидная | Преимущественно локализуется у мужчин в области паха. Кольцевидная форма сопровождается появлением пятен на теле в виде кольца – это первый симптом болезни. |
| Эритематозная | Необычная форма лишая Уилсона, проявляющаяся в виде мягких папул. Как правило, они розовые, но иногда могут иметь малиновый оттенок. Остальные симптомы эритематозной формы ничем не отличаются. |
| Бородавчатая | Редкая форма красного лишая, которая сопровождается плоскими папулами. Болезнь поражает слизистую оболочку или кожу. К характерным признакам также относится сильный зуд. |
| Пемфигоидная | Проявляется такая форма патологии в виде папул на теле, на месте которых со временем образуются водянистые пузырьки. При их лопании на пораженных участках кожи могут оставаться пятна. |
| Атрофическая | Еще одна форма КПЛ, при которой кроме папул на коже образуются небольшие белые пятна. Атрофическая форма диагностируется довольно редко. |
| Язвенная | На пораженных участках появляются маленькие язвочки, покрытые белым налетом. Даже после полного излечения на теле больного могут оставаться шрамы округлой формы. |
Это далеко не весь список форм красного плоского лишая, ведь их насчитывается более 15. Помимо вышеперечисленных, врачи часто диагностируют пигментную, пузырную, буллезную, веррукозную и другие формы.
Формы красного плоского лишая
Локализация
Ранее уже отмечалось, что болезнь может поражать не только кожный покров, но и слизистую оболочку, а в редких случаях – ногти. Преимущественно КПЛ поражает следующие участки тела:
- голень;
- голова;
- поверхность спины и груди;
- места сгиба нижних и верхних конечностей.
Локализация лишая Уилсона
На заметку! В ротовой полости болезнь преимущественно поражает такие участки, как небо, десны, язык и слизистая оболочка щек. Как правило, появление лишая во рту доставляет намного больше неприятностей больному, чем при поражении кожи.
Поражение красным плоским лишаем
Клиническая картина
Определить болезнь достаточно просто, ведь симптомы красного плоского лишая трудно спутать с другими кожными заболеваниями. К ним относятся:
Симптомы красного плоского лишая
- кожные высыпания;
- вертикальные полосы на ногтевых пластинах;
- язвочки на слизистой ротовой полости;
- небольшие пузырьки, наполненные жидкостью;
- шероховатые бляшки на коже, покрывающиеся чешуйкой;
- кожный зуд и жжение.
Как выглядит лишай Уилсона
Первые высыпания на коже исчезают через 2-3 недели, иногда они задерживаются на несколько месяцев. Но рецидивы лишая Уилсона могут проявляться даже спустя много лет.
Читайте также: Что такое опоясывающий лишай?
Стадии болезни
Независимо от своевременности и качества терапии хроническое заболевание может протекать с периодами рецидивов, частота которых увеличивается или, наоборот, уменьшается. Как правило, рецидивы появляются по несколько раз в году, но не более 4-5 (это зависит от многих факторов, включая индивидуальные особенности человека).
Особенности развития КПЛ
Существует несколько стадий развития КПЛ, различаемых в медицине. К ним относятся:
- острая (появляются первые признаки болезни);
- прогрессирующая (помимо возникших папул на пораженных участках кожи появляются язвы и высыпания);
- стационарная (этап прогрессирования симптомов прекращается);
- разрешения (на кожном покрове появляется дополнительная пигментация);
- ремиссия (острые признаки лишая постепенно затухают).
Прогрессирующая стадия лишая Уилсона
Обратите внимание! Стадия ремиссии может периодически повторятся, когда болезнь начинает рецидивировать. В таких случаях курс терапии необходимо начинать заново.
Заразен или нет?
К сожалению, врачи точно не знают, можно ил заразиться красным плоским лишаем, ведь категорического ответа на данный вопрос не существует. Если здоровый человек будет контактировать с зараженным достаточно долго, то вероятность передачи болезни есть, но только у людей со слабой иммунной системой или генетической предрасположенности к заражению.
Заразен ли красный плоский лишай
Стоит отметить, что довольно часто КПЛ возникает вместе с другим заболеванием – хроническим гепатитом С, имеющим вирусную природу. Его возбудитель можете передаваться, но для этого нужны определенные условия.
Механизм развития КПЛ
Методы диагностики
Появление кожной сыпи должно стать поводом обратиться к дерматологу для проведения диагностического обследования. Но большое количество клинических проявлений и наличие разных форм усложняет диагностику красного плоского лишая. В первую очередь, трудности возникают при поражении лишаем слизистых оболочек.
Диагностика красного плоского лишая
К диагностическим мероприятиям, которые назначаются при подозрении на КПЛ, относятся:
- визуальный осмотр у стоматолога;
- соскабливание образца пораженных тканей шпателем;
- тонометрия;
- лабораторный анализ на гормоны;
- биохимический анализ крови.
Визуальный осмотр при лишае Уилсона
Для постановления точного диагноза необходимо дифференцировать красный плоский лишай с такими заболеваниями:
- дерматоз Боуэна;
- хроническая травма;
- стоматит аллергической природы;
- узелковый сифилид;
- системная красная волчанка;
- молочница;
- лейкоплакия.
Дифференциальная диагностика КПЛ
Как показывает практика, трудности с постановкой диагноза преимущественно возникают при развитии атипичной формы красного плоского лишая. Но как только диагноз будет подтвержден, больному назначают соответствующий курс лечения.
Особенности терапии
При КПЛ назначают комплексное лечение, направленное на устранение неприятных симптомов и нормализацию работы ЦНС. В зависимости от состояния здоровья пациента, тяжести симптомов и причин их появления терапия может отличаться. Очень важно устранить причинные факторы, спровоцировавшие патологию. Избавиться необходимо от внутренних и внешних факторов.
Принципы лечения КПЛ
Для устранения лишая на слизистой оболочке применяются местные средства в виде экстрактов, мазей и масел. Седативные и антигистаминные препараты врачи назначают только при лечении тяжелой формы заболевания. То же самое касается и антибиотиков, которые применяются в редких случаях и только по назначению врача. Дополнять медикаментозное лечение рекомендуется физиотерапией и диетой.
Лечение красного плоского лишая
Медикаменты
Устранение кожного зуда и восстановление пораженных участков эпидермиса достигается за счет применения кортикостероидных мазей. Использовать гормональные мази необходимо 2 раза в день. Если местное лечение не оказывает должного эффекта, например, при гипертрофической форме КПЛ, врач может назначить инъекционные гормоны (Преднизолон, Ацетонид и Триамцинолон).
Препараты от красного плоского лишая
На заметку! При тяжелых формах плоского лишая пациентам назначаются кортикостероидные гормоны в таблетках. Длительность гормонального курса составляет 3-5 недель. Но гормональные таблетки негативно воздействуют на организм человека, а точнее на печень и надпочечники.
Наружная терапия при красном плоском лишае заключается в применении таких мазей:
- Елидел;
- Протопик.
Местное лечение лишая Уилсона
Чтобы снять психологическую нагрузку, пациентам назначают седативные препараты на растительной основе. К наиболее эффективным из них относятся настойки:
- пиона;
- пустырника;
- валерианы.
Валерианы настойка от красного плоского лишая
Если пациенту диагностировали эрозивно-язвенную форму патологии, то в качестве основного медикаментозного средства используют никотиновую кислоту в инъекционной форме. Длительность терапевтического курса составляет 20 дней.
Читайте также: Что такое отрубевидный лишай, как он проявляется и как лечить.
Физиотерапия
Дополнять медикаментозное лечение при красном плоском лишае можно физиотерапевтическими процедурами. К самым действенным из них относятся:
- эндоназальный электрофорез;
- инфракрасное облучение;
- HeNe лазер (процедура с применением газового лазера);
- фототерапия (облучение пораженных участков тела ультрафиолетом).
Физиотерапия при красном плоском лишае
Сочетание методов физиотерапии с традиционными методами лечения ускоряет нивелирование кожных пятен и ускоряет процесс регенерации клеток.
Изменение ногтей при красном плоском лишае
Народная медицина
Нельзя использовать средства народной медицины в качестве одиночного метода лечения, поскольку это не даст никакого результата. Только при сочетании методов традиционной и народной медицины позволит достичь желаемого эффекта – длительность ремиссии увеличивается, а количество рецидивов уменьшается. Но лечить красный плоский лишай народными средствами нужно осторожно и только после согласия врача.
Народная медицина при КПЛ
Аппликации из облепихового масла
Смочите кусок марли в облепиховом масле и приложите ее к пораженному участку тела на 30-40 минут. Повторяйте процедуру ежедневно на протяжении 14 дней. Уже спустя несколько дней лечения зуд уйдет, а размеры лишая начнут уменьшаться.
Облепиховое масло от лишая Уилсона
Травяные компрессы
Смешайте в одной посуде по 1 ст. л. чистотела и коры ивы с 3 ложками цветков коровяка. Залейте полученную смесь 1 л кипятка и настаивайте 40 минут. Процедите отвар и делайте из него компрессы дважды в день.
Травяные компрессы при КПЛ
Лечение мазями
Арсенал народной медицины предлагает много рецептов приготовления домашних мазей. Они облегчают неприятные симптомы красного плоского лишая. Рассмотрим некоторые из них:
- смешайте 50 г вазелина с 1 ст. л. цветков календулы, предварительно измельченных. Полученное средство аккуратно втирайте в пораженные участки тела 2 раза в день – утром и вечером;
- отделите 2 куриных желтка и смешайте их с 1⁄2 стакана сливок. К полученной субстанции добавьте 150 г березового дегтя. Готовую мазь используйте каждый день. Хранить ее нужно в холодильнике;
- заварите в 200 мл кипятка 1 ст. л. цветков календулы и 2 ст. л. хмельных шишек. Как только отвар закипит, снимите его с огня и процедите через марлю. Мешайте полученное средство с вазелином, чтобы в итоге получилась мазь. Ее наносите на больные участки 3 раза в день.
Используя народные средства, нельзя забывать о традиционной медицине, поэтому основной упор необходимо делать именно на медикаментозное лечение. В противном случае болезнь может затянуться.
Питание
На протяжении всего терапевтического курса больной должен придерживаться здорового питания. Это позволит не только ускорить процесс выздоровления, но и улучшить общее состояние организма. Лечебная диета заключается в исключении из рациона вредных продуктов, к которым привыкли многие из нас.
Запрещенные продукты при красном плоском лишае
При КПЛ не рекомендуется употреблять:
- сладости с искусственными добавками (зефир, торты, шоколад и т.д.);
- сосиски и колбасы, жирные сорта сыров;
- копченая пища;
- сладкие газированные напитки, алкоголь, кофе;
- чай ароматизированный и магазинные соки, содержащие много сахара и различных добавок.
Употреблять можно только здоровую пищу
Обратите внимание! В ограниченном количестве нужно употреблять такие продукты, как молоко, баранина, курятина, яйца и рыба. При индивидуальной непереносимости все это тоже следует исключить из рациона.
К разрешенным продуктам относятся:
- овощи и фрукты (за исключением цитрусовых);
- кисломолочные напитки и творог;
- нежирная говядина;
- макароны;
- различные крупы, кроме пшеничной и манной.
Полезные продукты при лишае Уилсона
Соблюдать специальную диету врачи рекомендуют даже после выздоровления. Это позволит нормализовать обменные процессы в организме, усилить иммунную систему и снизить вероятность развития многих патологий и уменьшить количество рецидивов лишая Уилсона.
Лечение при беременности
Болезнь нередко проявляется у женщин во время вынашивания ребенка. Протекание беременности является стрессовым фактором, воздействующим на организм и способствующим появления красного плоского лишая. К тому же организм женщины в этот период слабнет, как и иммунитет. Сама по себе болезнь не представляет никакой угрозы здоровью женщины и ее будущему ребенку, но она доставляет много дискомфорта.
Красный плоский лишай у беременных
Для снижения вероятности развития КПЛ и уменьшения количества рецидивов во время беременности нужно придерживаться нескольких рекомендаций:
- своевременное лечение болезней ЖКТ, как и хронических инфекционных процессов;
- предотвращение контактов с опасными химическими веществами;
- избегание сильных стрессов;
- соблюдение рационального питания;
- ведение здорового образа жизни.
Как выглядит лишай Уилсона у беременной
Курс лечения красного плоского лишая беременным назначает врач, исходя из индивидуальных особенностей пациентки. Терапия должна быть щадящей, поэтому сильнодействующие препараты не применяются.
Что нельзя делать
При лечении красного плоского лишая нельзя:
- принимать лекарственные препараты без ведома врача;
- использовать гель для душа, в составе которого присутствуют химические вещества;
- принимать антибактериальные препараты;
- механически воздействовать на кожную сыпь (тереть или чесать);
- посещать баню, сауну или бассейн;
- употреблять алкогольные напитки;
- употреблять сладости, острую и жирную пищу.
При лишаях нельзя купаться
Несоблюдение этих правил может привести к негативным последствиям, например, самостоятельный прием медикаментов вызовет побочные эффекты. Поэтому при диагностировании КПЛ все свои действия необходимо согласовывать с лечащим врачом.
Не расчесывайте лишай – это может привести к инфекции
Превентивные меры
Точную причину развития патологии установить нельзя, поэтому и специфической профилактики пока не существует. Но есть общие рекомендации, соблюдение которых позволит снизить вероятность появления красного плоского лишая. Большинство из них сводится к изменению образа жизни.
Профилактика лишая Уилсона
- Соблюдение гигиены ротовой полости, а также санация.
- Своевременное устранение инфекционных процессов, например, пародонтита или периодонтита.
- Устранение фоновых нарушений (снижение уровня эстрогенов, сахарный диабет и т.д.).
- Лечение болезней ЖКТ или их коррекция.
- Соблюдение специальной диеты, исключающей горячую и острую пищу.
Курение – одна из причин красного плоского лишая
Красный плоский лишай – неопасное, но крайне неприятное заболевание, требующее длительного лечения. Каждый человек, которому приходилось однажды иметь дело с данной патологией, не желает больше сталкиваться с ней. Поэтому выполнение профилактических мер играет важную роль.
Видео – Лечение красного плоского лишая
[Всего голосов: 4 Средний: 5/5]
Источник
В статье предложен дифференцированный подход к диагностике заболеваний вульвы. Представлены методы диагностики и лечения образований вульвы красного цвета.
Введение
Широкое распространение и клиническое много-
образие заболеваний вульвы значительно затрудняют их диагностику. Поражения могут быть локализованы на коже, слизистых или иметь дополнительные экстрагенитальные проявления. Мы предлагаем дифференцированный подход к диагностике заболеваний вульвы, основанный на клинических признаках и морфологической картине.
Анатомически вульва включает преддверие влагалища, малые и большие половые губы и лобок. Преддверие влагалища ограничено спереди наружной поверхностью девственной плевы и уздечкой клитора, сзади — задней спайкой, по бокам — линией Харта (граница между неороговевающим плоским эпителием преддверия влагалища и ороговевающим эпителием вульвы).
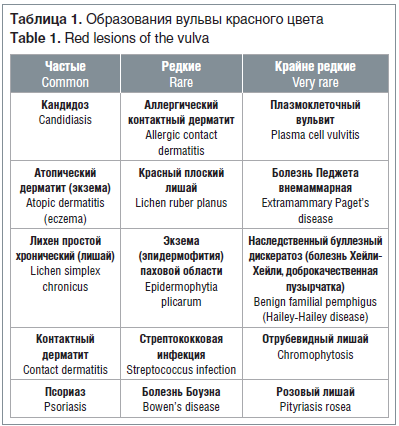
При выявлении окрашенных в красный цвет образований вульвы дифференциальный поиск проводится между грибковой инфекцией и дерматитами (табл. 1). 
Частые причины образования вульвы красного цвета
Кандидозный вульвовагинит
Заболевание клинически многообразно и характеризуется появлением ярко-красных, иногда эрозированных пятен и бляшек, локализованных на различных участках вульвы. В тяжелых случаях может быть задействована перианальная зона и верхняя треть внутренней поверхности бедра. Иногда поверх пятен формируются небольшие (1–2 мм) пустулы, а по периферии — красные, желтые или белые папулы либо пустулы. Пустулы легко вскрываются, оставляя небольшие эрозии с шелушением. При вовлечении в воспалительный процесс складок кожи и слизистых могут появляться линейные трещины [1].
Диагностика заболевания основывается на характерной клинической картине и положительном результате теста с гидроксидом калия на мицелий и споры грибка [1, 2]. В настоящее время выделяют неосложненное и осложненное рецидивирующее течение кандидозной инфекции.
Для неосложненного кандидозного вульвовагинита характерны [1]:
единичные, нечастые эпизоды (≤3 эпизодов в год);
легкое течение;
инфицирование Candida albicans;
заболевание соматически здоровых и небеременных женщин.
Выбор терапии при неосложненном кандидозном вульвовагините зависит от предпочтений пациентки, поскольку эффективность как местных, так и системных препаратов высока. В таблице 2 представлены варианты местной и системной терапии при неосложненном течении болезни [1, 2].
Ломексин® — противогрибковый препарат широкого спектра действия для местного применения. Фентиконазол (действующее вещество препарата Ломексин®) является синтетическим производным имидазола и оказывает местное фунгицидное, фунгистатическое, антибактериальное и противовоспалительное действие. Механизм действия заключается в ингибировании синтеза эргостерола, регулирующего проницаемость клеточной мембраны грибов. Препарат активен в отношении дрожжевых грибов Candida spp., грамположительных бактерий (Staphylococcus aureus, Streptococcus spp.), Trichomonas vaginalis. В отличие от других известных азольных соединений фентиконазол ингибирует биосинтез протеаз Candida spp. при концентрациях ниже минимальной подавляющей концентрации (от 0,25 до 16 мкг/мл). Это действие не зависит от величины антимикотической активности и обусловлено ингибированием одной из стадий образования протеолитических ферментов дрожжеподобными грибами. Препарат может быть использован в виде крема для наружного и вагинального применения и капсул вагинальных по 600 и 1000 мг.
При частоте рецидивов кандидозной инфекции более 4 раз в год и развитии заболевания у пациенток с сахарным диабетом, ожирением или на фоне беременности ставится диагноз осложненного кандидозного вульвовагинита. В этом случае лечебная тактика определяется типом возбудителя [2].
В случае рецидивирующего кандидозного вульвовагинита, вызванного C. albicans, назначается следующее лечение: флуконазол 150 мг внутрь каждые 72 ч 3 дозы, далее по 150 мг 1 р./нед. в течение 6 мес., или клотримазол 200 мг (крем 2% 10 г) во влагалище 2 р./нед. либо по 500 мг во влагалище 1 р./нед. в течение 6 мес., или итраконазол 100–200 мг/сут внутрь курсом до 6 мес.
При неальбиканс-кандидозном вульвовагините рекомендованы следующие схемы терапии:
C. glabrata: капсулы с борной кислотой 600 мг/сут в течение 14 дней, нистатин в лекарственной форме суппозитории вагинальные 250 000 или 500 000 ЕД по 1 суппозиторию 2 р./сут, нистатин в лекарственной форме мазь для наружного применения 2 р./день в течение 14 дней или Тержинан® в лекарственной форме таблетки вагинальные в течение 10 дней. При неэффективности: флюцитозин крем для наружного применения 17% по 5 г во влагалище на ночь в течение 14 дней;
C. krusei: клотримазол, миконазол, натамицин или терконазол во влагалище в течение 7–14 дней;
при других типах кандидозной инфекции – системная терапия флуконазолом.
При вульвовагините у беременных применяется местная терапия клотримазолом или миконазолом в течение 7 дней.
Терапия рецидивирующего кандидозного вульвовагинита проводится и системно, и местно, а длительность лечения определяется частотой рецидивов и эффективностью проводимого лечения.
Атопический дерматит (экзема)
Атопический дерматит — это хроническое экзематозное воспаление неясной этиологии. Заболевание характеризуется появлением красных образований с плохо очерченными краями, экскорифицированных или лихенизированных бляшек, преимущественно расположенных на наружной поверхности малых половых губ. Преобладающим симптомом является сильный зуд, приводящий к расчесам и царапинам, которые еще больше усиливают дискомфорт и вызывают болевые ощущения [3, 4].
Диагноз атопического дерматита основывается на клинических признаках, данных мазка-отпечатка или биопсии с идентификацией аллергена или исключением дерматоза. Примерно у 70% пациентов сопутствующим заболеванием является сезонная лихорадка или бронхиальная астма [5, 6]. При остро возникшем зуде необходимо дифференцировать заболевание с контактным аллергическим дерматитом, а при его длительности более 2 нед. — с псориазом.
Лечение симптоматическое, включает [3–5]:
увлажняющие кремы после душа (Keri, Nutraderm, Nutraplus), гипоаллергенное мыло (Dove, Keri, Lowella);
бетаметазон в лекарственной форме мазь для наружного применения 0,1% 2–3 р./сут в течение 2 нед. с постепенной отменой или переходом на триамцинолон мазь для наружного применения 0,1%;
при тяжелом течении применяют такролимус в форме мази для наружного применения 0,1%;
для быстрого купирования зуда — преднизолон 20–40 мг/сут в течение 7–10 сут или антигистаминные средства.
Лихен хронический
Лихен хронический — это эндогенная экзема, проявляющаяся неконтролируемым вульварным зудом, возникающим преимущественно в ночное время [6, 7].
Клинические проявления очень схожи с атопическим дерматитом, за исключением того, что бляшки могут быть более красными или красно-коричневыми. В некоторых случаях, например после неполного лечения, воспаление клинически не проявляется и бляшки окрашиваются в цвет кожи. По причине постоянного трения и экскориаций развиваются лихенизация и эрозии. Под воздействием влаги (пот, моча, выделения из влагалища) утолщенный красный эпидермис белеет, что напоминает изменения кончиков пальцев после длительного плавания [7, 8].
Диагностика заболевания основана на клинических признаках, биопсия проводится редко. Гистологически характерен акантоз эпителия и воспалительная инфильтрация поверхностного слоя дермы [7].
Лечение симптоматическое, включает [7, 8]:
мази для наружного применения с кортикостероидами: слабого действия — триамцинолон 0,1%, умеренного действия — бетаметазон 0,1% 2–3 р./сут в течение 2 нед. с постепенной отменой или переходом на триамцинолон 0,1%;
кортикостероид сильного действия (мазь клобетазол 2 р./сут) до улучшения, с переходом на триамцинолон;
при тяжелом течении показаны инъекции триамцинолона в очаг нейродермита;
пимекролимус крем для наружного применения
1% 2 р./сут длительно.
Псориаз
Псориаз — это папулезно-десквамативный дерматоз, характеризующийся образованием эритематозных папул и бляшек, покрытых белыми или серебристыми чешуйками. Заболевание проявляется одиночными или множественными резко очерченными возвышающимися красноватыми бляшками, преимущественно локализованными на больших половых губах. В большинстве случаев имеются типичные псориатические бляшки, расположенные на лобке, ягодицах, локтях и коленях. Крайне редко псориаз локализуется только на вульве [6, 8].
Зуд обычно незначительный или отсутствует вовсе, но иногда могут наблюдаться расчесы и лихенификация. Диагноз псориаза может быть поставлен клинически, если на теле есть типичные псориатические бляшки. Когда поражена только вульва, для окончательного диагноза необходимо проведение биопсии [6, 9].
Терапия по преимуществу симптоматическая и включает устранение психического перенапряжения, отказ от употребления алкоголя, назначение витаминов групп B и D, использование дегтярных шампуней, кортикостероидов слабого (гидрокортизон 0,1%) или умеренного (бетаметазон 0,1%) действия и инъекции триамцинолона в длительно существующие отдельные бляшки [6, 9].
Редкие причины образований вульвы красного цвета
Аллергический контактный дерматит
Большинство аллергических контактных дерматитов вульвы развиваются после использования лекарств или косметических средств. Клинически они проявляются красными шелушащимися пятнами и бляшками с четкими границами, сходными с таковыми при атопическом дерматите [5, 7]. Возможно образование большого количества мелких пузырьков и булл. Везикулы легко вскрываются с образованием эрозий. Этот процесс нужно дифференцировать с экзематозным кандидозом или импетиго [1]. Воспаление, которое локально присутствует при аллергическом контактном дерматите, может вызвать эритему и отек вульвы [9].
Клинические симптомы неспецифичны и проявляются умеренным зудом, чувством жара в пораженной области и появлением царапин. Сочетание таких признаков, как эритема, образование чешуек, эрозии, корки, и данные об использовании местных препаратов позволяют поставить диагноз. Диагноз подтверждается исчезновением всех клинических проявлений в течение 10 дней после прекращения воздействия провоцирующих факторов [2, 5, 9].
Контактный дерматит неаллергического генеза
Самая распространенная причина этого заболевания — чрезмерная гигиена. В результате появляющейся при этом сухости вульвы формируются микротрещины. Недержание мочи и использование прокладок являются самостоятельными причинами дерматита, а местное применение имиквимода или фторурацила приводит к образованию эрозии, красных пятен и бляшек. Применение жидкого азота, ди- или трихлоруксусной кислоты для удаления генитальных бородавок, кантаридина для лечения контагиозного моллюска почти всегда приводит к появлению волдырей, которые, лопаясь, оставляют круговые эрозии и даже язвы с приподнятой тканью по периферии [5–7, 9].
Клинически обнаруживаются красные пятна и бляшки, похожие на другие экзематозные заболевания (атопический и аллергический контактный дерматит). Отличительной чертой служит выраженная эритема коричнево-красного цвета. Сильный зуд и появление царапин менее характерны [4, 9].
Диагностика неаллергического контактного дерматита основана на данных о чрезмерной гигиене, избытке влаги в зоне поражения (пеленочный дерматит, недержание мочи), применении химических веществ (неразбавленный отбеливатель, сильные детергенты, спирт) или каустических препаратов (подофиллин, фторурацил, имиквимод, ди- или трихлоруксусная кислота).
Лечение симптоматическое, включает [4, 5, 9]:
устранение провоцирующих факторов;
увлажняющие кремы после душа (Keri, Nutraderm, Nutraplus);
гипоаллергенное мыло (Dove, Keri, Lowella);
триамцинолон мазь для наружного применения 0,1% 2–3 р./сут в течение 2 нед.;
антигистаминные средства.
Красный плоский лишай
Красный плоский лишай — это хроническое воспалительное заболевание кожи и слизистых оболочек, реже поражающее ногти и волосы, типичными элементами которого являются лихеноидные папулы. Причина возникновения заболевания неизвестна, оно отнесено к аутоиммунным процессам, при которых экспрессия не идентифицированного до настоящего времени антигена кератиноцитами базального слоя приводит к активации и миграции в кожу Т-лимфоцитов с формированием иммунного ответа и воспалительной реакции [2, 9].
По клиническому течению выделяют типичную, гипертрофическую (веррукозную), атрофическую, пигментную, пузырную, эрозивно-язвенную и фолликулярную формы [7–9].
Красный плоский лишай может поражать различные области, но преимущественно локализуется в аногенитальной. Наиболее распространенным является эрозивный лишай, реже заболевание проявляется в виде резко очерченных папул с плоским верхом и/или бляшек красного или желтого цвета. Изредка обнаруживается феномен Кебнера (появление высыпаний на участках травмы), конфигурация образований может быть линейной или угловой, но не круглой. При поражении вульвы очаги чаще локализованы на коже больших половых губ, слизистые в патологический процесс не вовлекаются. Очень характерны экстрагенитальные очаги красного плоского лишая в виде кружевной сети тонких (<1 мм) белых или серых линий (бороздки Уикхема), которые обнаруживаются на щечных поверхностях полости рта [9].
Эрозивная форма сопровождается болевыми ощущениями или легким зудом либо протекает бессимптомно [9]. Зачастую диагноз ставится клинически, но рекомендуется подтвердить его биопсией. Наиболее распространенной гистологической находкой является лимфоцитарная (лихеноидная) воспалительная реакция [10]. Выбор участка для проведения биопсии основывается на наиболее выраженных изменениях кожи и ее пигментации, что значимо в целях исключения плоскоклеточной карциномы [10, 11].
Терапия симптоматическая, включает:
0,1% мазь бетаметазон 2 р./сут или 0,05% мазь клобетазол 2 р./сут;
свечи с гидрокортизоном 25 мг во влагалище ежедневно или 0,1% крем бетаметазон в течение 2 нед. [9, 10].
Плоские внутриэпителиальные поражения вульвы
Плоские внутриэпителиальные поражения вульвы — это ассоциированное с вирусом папилломы человека (ВПЧ) заболевание (прежнее название — неоплазия Боуэна) [11–14].
Клинически заболевание проявляется резко очерченными папулами с плоскими вершинами красного или красно-коричневого цвета, локализованными на любых участках вульвы. В ряде случаев поражения окрашены в белый, коричневый, черный или телесный цвет. На их поверхности может наблюдаться гиперкератоз или эрозия [10, 12, 13].
Реже развивается «дифференцированный тип» неоплазии, не связанный с ВПЧ. Он представляет собой одиночную папулу или узелок диаметром от 2 до 5 см белого, красного или коричневого цвета [11].
Оба типа плоскоклеточных интраэпителиальных поражений протекают клинически бессимптомно. Зуд и болевые ощущения развиваются крайне редко и не бывают выраженными. Диагноз неоплазии должен быть подтвержден биопсией с забором биоптата из особо утолщенной области или края любой хронической эрозии или язвы, которая не реагирует на медикаментозную терапию [14]. О возможности иммунокоррекции папилломавирусной инфекции, в т. ч. на фоне беременности, сообщала Т.Н. Бебнева (2018) [15].
Крайне редкие причины образований вульвы красного цвета
Крайне редкими причинами поражений вульвы красного цвета могут быть плазмоклеточный вульвит, болезнь Хейли-Хейли и внемаммарная болезнь Педжета.
Плазмоклеточный вульвит — это хроническое воспаление преддверия влагалища и малых половых губ, для которого характерны гиперемия и «бархатистость» поверхности. Причина заболевания не установлена. Клинически оно проявляется болью и зудом, локализованными в преддверии влагалища и связанными с появлением красноватых бляшек, легко травмируемых с формированием длительно незаживающих эрозий [6–8].
Диагноз устанавливается только на основании гистологического исследования при наличии в материале инфильтрации плазматическими клетками. Терапия симптоматическая и основана на применении кортикостероидных мазей (0,1% мазь бетаметазон), поверхностной лазерной деструкции эпителия и гиалуроновой кислоты [10].
Внемаммарная болезнь Педжета представляет собой единичные или множественные резко очерченные пятна или бляшки, похожие на псориаз, атопический или контактный дерматит. Заболевание чаще всего возникает у женщин старше 60 лет. Для диагностики требуется проведение биопсии [10].
Болезнь Хейли-Хейли — это наследственный буллезный дискератоз (доброкачественная пузырчатка), проявляющийся красными пятнами и бляшками с различной степенью эрозирования. Эти поражения имитируют картину псориаза, экземы, красного плоского лишая и внемаммарной болезни Педжета. Отличительной особенностью явля