Лицо после пересадки кожи
Пересадка кожи – процедура, которую проводят, чтобы скрыть или подправить глубокие дефекты эпидермиса. Как правило, дермопластику делают после ожогов. Кроме того, она актуальна пациентам с глубокими или рваными ранами. Существуют разные виды процедуры, и все они помогают людям сохранять здоровье и внешнюю привлекательность своего тела.
Пересадка кожи – показания
Такая пластика просто так не проводится. Пересадка кожи выполняется в крайних случаях. Все потому, что эта процедура сложная.
Основными показаниями к ее проведению можно считать следующие:
- Пересадка кожи при ожогах – одно из главных показаний. Эпидермис «меняют», когда ткани сильно поражаются, и собственных сил организма для их восстановления не хватит. Дермопластика после ожогов проводится и для того, чтобы скрыть оставшиеся шрамы.
- Часто пересадка здоровой кожи помогает маскировать последствия глубоких пролежней.
- Подобная пластическая операция убирает рубцы.
- Дермопластика ран, пересадка кожи показана также при всевозможных дерматологических патологиях и деформациях, которые вылечить можно только радикальным вмешательством.
Виды пересадки кожи
Есть несколько основных видов процедуры:
- свободная;
- несвободная пластика.
Эти способы пересадки кожи отличаются тем, какой лоскут используется в ходе операции. Кроме того, есть первичная и вторичная пластика. Последняя проводится, когда есть надобность корректировать те или иные патологии, появившиеся в результате удаления последствий гранулирующих ран. Первичная пересадка кожи на лице и теле делается, когда нужно закрыть свежую рану – сразу после операции или получения травмы.
Как делают пересадку кожи?

Эта операция сложна, но медики приловчились делать ее, потому что трансплантация кожи требуется часто, многим пациентам. Перед тем как пойти на процедуру, пациент должен сдать все анализы и пройти выписанные врачом диагностики – это нужно для того, чтобы не появилось проблем с наркозом. В день, когда будет проводится пересадка кожи на ноге или любой другой части тела, нельзя есть и пить.
Трансплантат берут как правило, из таких областей:
- с живота;
- боковой части грудины;
- внутренней поверхности бедра;
- передней и задней части уха;
- ягодиц;
- плеч.
Проводится пересадка кожи после ожога, травмы или для исправления патологий по такому алгоритму:
- пациент получает наркоз;
- на рану кладется целлофан – на нем отмечают границы раны для выкройки трансплантата;
- вырезается донорский материал;
- трансплантат проводят через специальный барабан, чтобы получить нужную толщину ткани;
- свернутый лоскут накладывается на рану;
- края раны ушиваются;
- в отдельных случаях, по надобности, ставятся шины или накладывается гипсовая повязка.
Свободная пересадка кожи
Она бывает таких типов:
- васкуляризированная;
- неваскуляризированная.
Васкуляризированная операция по пересадке кожи проходит с использованием так называемого сложного лоскута – ткани, в которой сохраняется сосудистая сеточка. При пересадке последнюю соединяют с сосудами, оставшимися в здоровой коже. Для такой пластики применяют микрохирургические инструменты. Она считается более сложной, но как раз к ней специалисты обращаются в большинстве случаев, когда требуется пересадка.
Неваскуляризированная дермопластика – процедура немного устаревшая. Для ее проведения используются мелкие кусочки кожи. Долгое время так происходило, потому что хирургам было проблематично получить за раз один крупный лоскут ткани. Сегодня же появился дерматом – инструмент, который позволяет отделять большие донорские пласты кожи, вполне пригодные для дальнейшего применения.
Несвободная пересадка кожи
Эта дермопластика ран предполагает «подсадку» лоскутов на питающей ножке. Такими называются участки кожи, в которых сохранена подкожная жировая клетчатка. Они отделяются от донора аккуратно, чтобы для связи оставался только ограниченный участок. Его и называют ножкой, через которую «новый» эпидермис получает от организма кровь и питательные вещества. Самый подходящий для несвободной пересадки донорский материал – взятый с области, максимально близкой к ране.
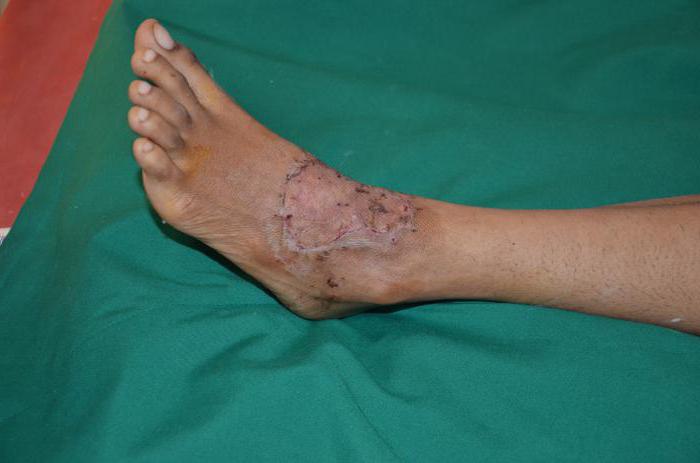
Как выглядит пересадка кожи?
Пациенты с патологиями и те, кто получил обширные ожоги или глубокие раны, не просто так обращаются за помощью к данной процедуре. Дело в том, что шрамы после пересадки кожи получаются хорошо замаскированными. Рубцы располагаются только по контуру лоскута, выглядят аккуратно и совсем не бросаются в глаза. По центру же донорская ткань и вовсе – гладенькая и здоровая.
Пересадка кожи – осложнения
Если дермопластику проводит опытный и квалифицированный хирург, а пациент после операции соблюдает все данные спецом рекомендаций, в большинстве случаев никаких проблем возникнуть не должно. Тем не менее понимать, чем может быть опасна трансплантация кожи при ожогах или любых других травмах, нужно даже тем, кто всерьез намеревается строго придерживаться всех предписаний.
Основные осложнения, которые встречаются после процедуры, таковы:
- занесение инфекции в рану;
- слишком долгое и дискомфортное заживление;
- скованность движений (в случае дермопластики конечностей);
- отторжение имплантата;
- отсутствие на пересаженном лоскуте волом (проблема, актуальная, исключительно в случае пластики волосистой части головы).
Пересадка кожи – реабилитация
Условно, восстановление после дермопластики разделяется на три периода. Первый продолжается несколько дней после вмешательства. В это время старая и новая кожа привыкает друг к другу. На втором этапе происходит регенерация. Длится это до 2,5 месяцев. На этом этапе важно обеспечить оперируемой области максимальную защиту. Снимать повязку можно будет только с позволения доктора. Третий период – реабилитация. Продолжается до полного выздоровления.
Чтобы этап прошел беспроблемно, нужно соблюдать все советы спецов, среди которых:
- своевременные обработки и смены повязок;
- правильное, здоровое питание;
- по надобности – соблюдение постельного режима (а на первых порах такая надобность есть у каждого больного);
- отказ от курения, спиртных напитков;
- строгое соблюдение питьевого режима;
- прием витаминов.
Источник
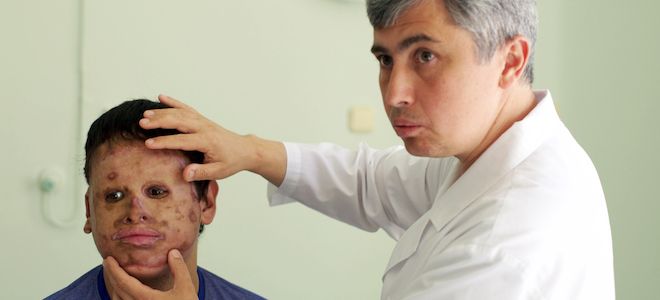
Как известно, такая отрасль медицины, как пластическая хирургия, начала развиваться сравнительно недавно. Тем не менее к настоящему моменту в ней было совершено множество открытий. На сегодняшний день можно увеличить или уменьшить практически любой орган, поменять его форму, трансплантировать и т. д.
Одной из процедур, которая проводится пластическими хирургами, является пересадка кожи. Эту операция практикуют уже много лет, и с каждым годом она совершенствуется. Известны случаи, когда был пересажен практически весь кожный покров. Благодаря подобной процедуре можно не только скрыть дефекты, но и полностью изменить внешний облик.
Что такое пересадка кожи?
Замена поврежденного участка новым кожным лоскутом называется дермопластикой. Подобная операция выполняется в условиях хирургического отделения. Показания к ней могут быть различными. В большинстве случаев это повреждения кожного покрова и невозможность восстановить его другим способом. Существует несколько разновидностей дермопластики. Наиболее распространённый способ – это пересадка кожи из одного участка тела в другой, который является местом повреждения.
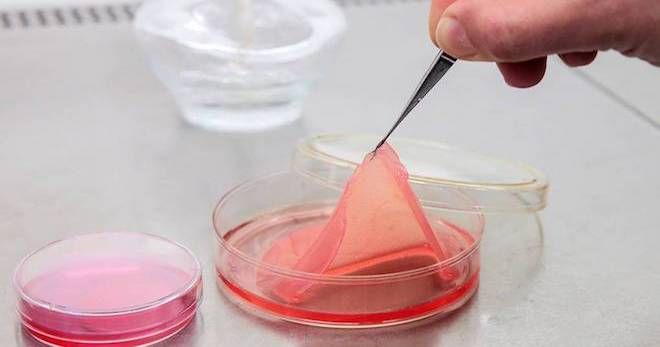
В последнее время активно развиваются и другие методы трансплантации. В оснащённых клиниках и исследовательских институтах проводится «выращивание» новых клеток в специальных условиях. Благодаря этому кожу можно «создать», а не брать из другого участка. Это огромный прорыв в медицине! В настоящее время такой метод ещё не получил широкого распространения, тем не менее ведутся разработки в данной области.
В каких случаях делают пересадку кожи?
Операция по пересадке кожи – это хирургическое вмешательство, которое необходимо для замены повреждённого участка ткани, а также в косметических целях. В настоящее время подобная процедура проводится практически во всех крупных клиниках. Техникой пересадки кожи должен владеть хирург любой специальности. Тем не менее, чтобы после операции не осталось косметического дефекта, требуется специальная подготовка. Поэтому пересадку кожи на лице и открытых участках тела должен выполнять пластический хирург.
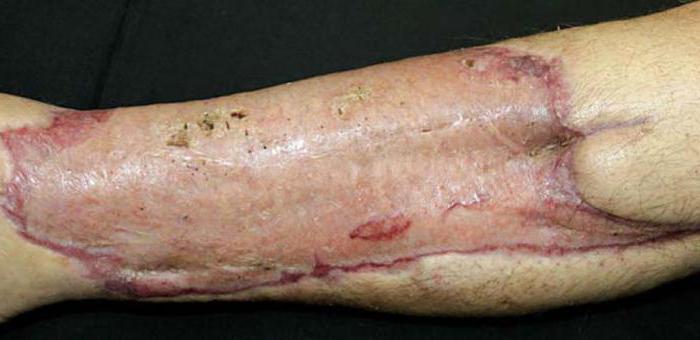
Чаще всего подобное хирургическое вмешательство проводят лишь в случаях необходимости (по жизненным показаниям). Обычно пересадка кожного покрова требуется после радикальных операций, массивных ожогов, травматического повреждения. Помимо этого, подобное хирургическое вмешательство может понадобиться при проведении пластических процедур. В некоторых случаях пересадить кожу желают люди, у которых не имеется строгих показаний для данной операции, например, при желании скрыть рубец или пигментацию ткани. Иногда дермопластику проводят с целью изменить цвет кожи. Тем не менее стоит помнить, что, как и любое хирургическое вмешательство, эта операция имеет определённые риски. Поэтому в большинстве случаев она выполняется лишь при необходимости.
Показания к проведению дермопластики
Основные показания к проведению пересадки кожи – это повреждение тканей. Нарушение целостности может быть вызвано разными причинами. Выделяют следующие показания к проведению дермопластики:
- Ожоги. Имеется в виду значительное поражение кожного покрова вследствие воздействия высоких температур или химических веществ. Дермопластика после ожогов особенно распространена среди детского населения. Это связано с тем, что малыши чаще подвержены несчастным случаям в домашних условиях. Как правило, в травматологическое отделение поступают дети, ошпарившиеся кипятком. Среди взрослого населения более распространены химические ожоги, полученные на производстве, реже – в быту.
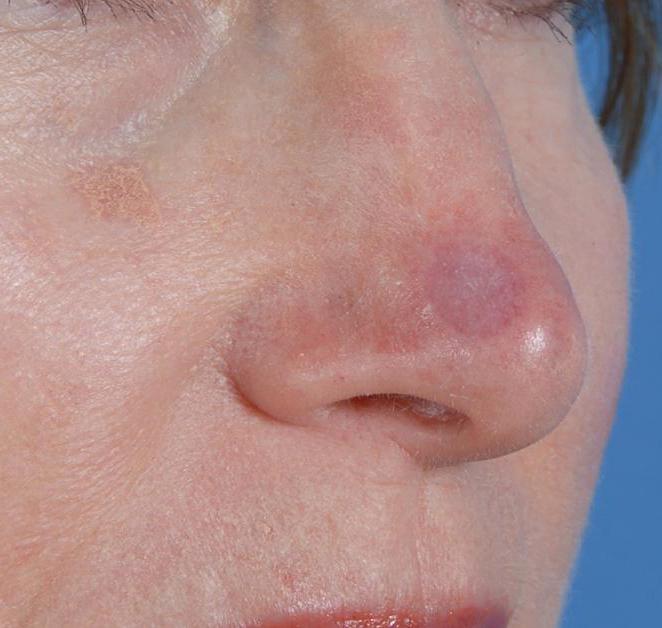
- Наличие рубцовой ткани, занимающей большую площадь кожного покрова.
- Травматическое поражение. Пересадка кожи после получения увечий проводится не сразу. В первую очередь необходимо стабилизировать состояние пациента. В некоторых случаях дермопластика показана через несколько недель или месяцев после формирования первичного рубца.
- Длительно незаживающие раневые поверхности. К данной группе показаний следует отнести пролежни, трофические язвы при сосудистых заболеваниях, сахарном диабете.
- Пластические операции на лице, суставах.
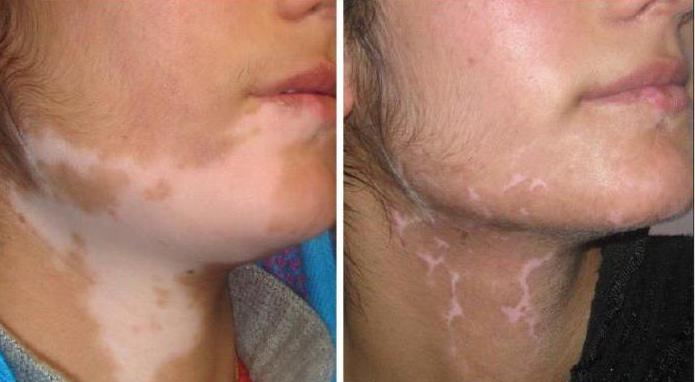
Помимо этого, пересадка кожи может проводиться при дерматологических заболеваниях, врожденных дефектах. Часто данную операцию выполняют при наличии витилиго – депигментированных участков ткани. Гиперкератоз и родимые пятна больших размеров тоже могут быть основанием для дермопластики. В подобных случаях показания считаются относительными, и операция проводится по желанию пациента при отсутствии тяжелых соматических патологий.
Какие существуют методы пересадки кожи?
Существует 3 способа трансплантации кожи. Выбор метода зависит от величины дефекта и его локализации. Отметим, что способ трансплантации кожного покрова выбирает лечащий врач в соответствии с оснащением клиники. В зависимости от того, откуда взят материал для пересадки, выделяют ауто- и аллодермопластику.
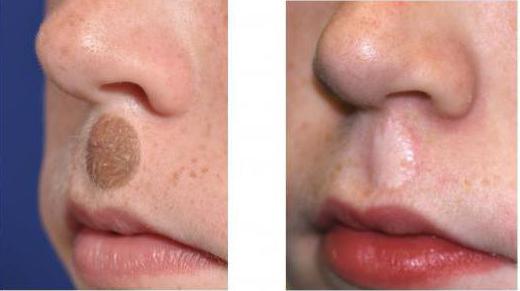
Отдельным видом трансплантации является тканевая пересадка кожи.
- Аутодермопластика проводится при поражении менее 30-40% площади тела. Под данным хирургическим вмешательством подразумевается пересадка кожного покрова из одного участка в другой (пораженный). То есть трансплантат берется у того же пациента. Чаще всего используют участок кожи с ягодичной области, спины, боковой поверхности грудной клетки. Глубина лоскутов составляет от 0,2 до 0,7 мм.
- Аллодермопластика выполняется при массивных дефектах. Зачастую таким способом проводится пересадка кожи после ожога 3 и 4 степени. Под аллодермопластикой подразумевается использование донорского кожного лоскута или применение искусственных (синтетических) тканей.
- Клеточная дермопластика. Данный метод используется лишь в некоторых крупных клиниках. Он заключается в «выращивании» клеток кожи в лабораторных условиях и их использовании для трансплантации.
В настоящее время предпочтительным способом считается аутодермопластика, так как приживление собственных тканей происходит быстрее, а риск развития отторжения трансплантата значительно снижается.
Подготовка к пересадке кожи
Перед тем как приступить к операции по пересадке кожи, необходимо пройти обследование. Даже если дефект не очень больших размеров, следует оценить, имеется ли риск от проведения хирургического вмешательства, и насколько он высок в конкретном случае. Непосредственно перед дермопластикой выполняются лабораторные исследования. Среди них: ОАК, ОАМ, биохимия крови, коагулограмма.

При массивных повреждениях, когда требуется аллотрансплантат, необходимо сдать большее количество анализов. Ведь пересадка кожного покрова от другого человека (или синтетического материала) может привести к отторжению. Пациент готов к хирургической процедуре, если общий белок крови не превышает 60 г/л. Также важно, чтобы уровень гемоглобина находился в пределах нормы.
Техника оперативного вмешательства
Пересадка кожи при ожогах проводится не сразу, а после заживления ран и стабилизации состояния больного. В этом случае дермопластика является отсроченной. В зависимости от того, где именно локализовано повреждение кожного покрова, насколько оно большое по площади и глубине, принимается решение о методе оперативного вмешательства.
В первую очередь подготавливают раневую поверхность. С этой целью удаляют зоны некроза и гной. Затем дефектный участок обрабатывают физиологическим раствором. После этого покрывают поражённую ткань трансплантатом. Следует иметь в виду, что взятый для пересадки кожный лоскут со временем уменьшается в размере. Края здоровой ткани и трансплантата сшивают. Затем накладывают повязку, смоченную антисептиками, заживляющими средствами, диоксидиновой мазью. Это помогает избежать инфицирования послеоперационной раны. Поверх накладывают сухую повязку.
Особенности проведения операции в зависимости от вида дермопластики
В зависимости от глубины и локализации поражения техника операции может несколько отличаться. К примеру, если выполняется пересадка кожи на лице, необходимо провести аутодермопластику. При этом кожный лоскут должен быть расщеплённым. С данной целью трансплантат берется специальным прибором – дерматомом. При его помощи можно регулировать толщину среза кожного фрагмента. Если требуется операция на лице, можно выполнять клеточную дермопластику.
При массивных ожогах или травмах собственных запасов кожного покрова часто недостаточно. Поэтому приходится выполнять аллодермопластику. Пересадка кожи на ноге при большом размере раневой поверхности проводится с помощью синтетического материала – специальной сетки, фиксирующей трансплантат.
Какие могут возникнуть осложнения после дермопластики?
При пересадке кожного покрова могут возникнуть осложнения. Чаще всего это отторжение трансплантата. В большинстве случаев оно развивается из-за инфицирования швов. После проведения аутодермопластики отторжение наблюдается реже. Другим осложнением является кровотечение из раны.
Пересадка кожи: фото до и после операции
Пересадка кожного покрова проводится довольно часто. Перед тем как решиться на операцию, стоит посмотреть фото до и после хирургического вмешательства. В большинстве случаев квалифицированные врачи прогнозируют результат и предоставляют пациенту изображение, на котором видно, как будет выглядеть поврежденный участок, когда трансплантат приживется.
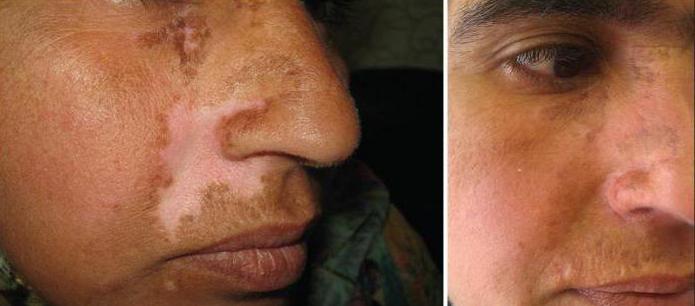
Профилактика осложнений операции
Существует несколько факторов риска развития осложнений после пересадки кожи. Среди них детский и пожилой возраст пациента, наличие соматических патологий, пониженный иммунитет.
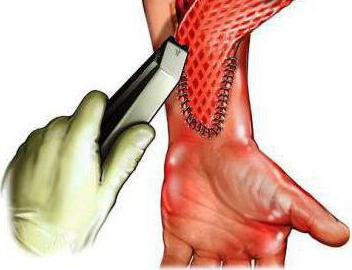
Чтобы избежать отторжения трансплантата, рекомендуется применение гормональных препаратов в виде мазей. Для профилактики кровотечений и воспаления назначают медикамент «Пирогенал» и антибиотики.
Источник
Пересадка кожи после ожога и других повреждений кожного покрова имеет определенные показания и противопоказания, определяющие то, какому пациенту она может быть выполнена. Перед проведением пластики больного осматривает врач, определяет подходящий тип пересадки, объем вмешательства и назначает вспомогательную лечение.

Общая информация
Дерматопластика — это хирургическое вмешательство, в процессе которого больному проводят замену кожного материала на его собственные или донорские ткани. Чаще вмешательство применяют при лечении ожогов и обширных ран.
Существует несколько основных видов кожной пластики, основными из которых является свободная и несвободная пересадка. Методики отличаются друг от другом техникой выполнения, а также показаниями к своему проведению.
Вмешательства выполняются больным любого возраста. Материал для пересадки получают из трех источников:
- кожа человека, в том числе самого пациента;
- дермальный покров животных, после его предварительной подготовки;
- искусственные материалы, сочетающие в себе биологические полимеры и клеточные элементы.
Тип материала выбирают в зависимости от клинических показаний и доступности методов. Наиболее часто дерматопластика ран основывается на свободной пересадке кожи.
Основные показания и противопоказания
К показаниям для пересадки относят следующие состояния:
- ожоговые и другие термические повреждения кожного покрова;
- травматические раны;
- дефекты после хирургического удаления рубцовых образований, опухолей и пр.;
- диабетическая стопа, сопровождающаяся язвенными дефектами, плохо поддающимися лечению консервативными методами;
- операции по поводу лечения пороков развития рук и ног, а также слоновости.
Кожная пластика — «золотой стандарт» лечения ожоговых повреждений. Своевременная пересадка кожного покрова или использование искусственного раневого покрытия позволяет предупредить инфицирование раны, потерю плазмы, а также улучшить долгосрочные результаты терапии.
Хирургические вмешательства противопоказаны в случаях наличия у больного декомпенсации соматических болезней, повышения температуры тела или инфицирования раны. Операцию откладывают до устранения указанных состояний.
Классификация вмешательств
В клинической практике используют несколько видов классификаций проводимых операций. Основной из них является выделение типов пересадки в зависимости от материала:
- Аутодермопластика, т. е. использование тканей самого больного. Проводят у пациентов, имеющих дефекты кожи до 35-50% от общей площади тела. Со здорового участка спины или ноги с помощью дерматома срезают тонкий слой кожного покрова, который и используют для закрытия раны.
- Аллодермопластика основывается на применении донорских материалов другого человека, животного или синтетического происхождения. Операция может проводится пациентам, имеющим повреждения кожи более 50% или при наличии противопоказаний к аутодермопластике.
- Применение клеточных продуктов, состоящих из биологических материалов и клеток самого больного. Выполняется в небольшом количестве лечебных заведений, имеющих крупные научные подразделения.
По срокам проведения выделяют первичную и вторичную пересадку кожи. В первом случае трансплантацию осуществляют при госпитализации больного, не дожидаясь начала регенеративных процессов в дерме. Вторичная пластика проводится через 5-7 дней лечения, когда в ране начинается формироваться грануляционная ткань, представленная незрелыми соединительнотканными структурами.

Искусственная кожа
В хирургии выделяют два типа дерматопластики: свободную и несвободную.
- При свободной, кожный лоскут полностью переносят с донорского места на рану.
- При несвободной — участок кожи имеет питающую ножку, позволяющую улучшить лечебный эффект.
В зависимости от техники проведения хирургического вмешательства и формы донорского фрагмента врачи различают несколько десятков операций.
Подготовка пациента
Улучшить эффективность лечения возможно с помощью правильной подготовки больного и кожного дефекта. Пациента обследуют на предмет сопутствующих заболеваний внутренних органов, а также инфекционных очагов. Перед проведением оперативного вмешательства необходимо устранить острые инфекционные процессы и декомпенсированные болезни сердца, сердечно-сосудистой и других систем.
Раневой дефект на коже очищают от поврежденных и разрушенных тканей. Хирурги тщательно удаляют нежизнеспособные тканевые элементы. Это снижает риск отторжения трансплантатов и улучшает прогноз на выздоровление. Иссечение некротизированной ткани осуществляют хирургическим методом.
В процессе подготовки к свободной или несвободной кожной пластике назначают общеукрепляющее лечение: физиотерапевтические процедуры, применение витаминов и др. Используют антибактериальную терапию для профилактики раневой инфекции и гнойных осложнений. Предпочтение отдают антибиотикам широкого спектра действия из группы пенициллинов, цефалоспоринов и т. д.
Проведение операции
Выбор метода хирургические вмешательства для лечения кожных повреждений осуществляет лечащий врач после обследования пациента.
Свободная пластика
Может проводится полнослойным или расщепленным кожным лоскутом. К преимуществам относят хороший косметический эффект, в связи с чем операцию проводят на лице и открытых участках тела. Также полнослойные лоскуты пересаживают на кожу в области крупных суставов или большой механической нагрузки.
Говоря о том, как делают пересадку кожи свободным методом, врачи упоминают пластику по Джанелидзе. При данной процедуре у пациента со здорового участка тела (наружная поверхность бедра, спина) срезают фрагменты кожи до 0,5 см в глубину. Отделив их от подкожной клетчатки, производят разрезы до 1 см в длину в шахматном порядке. Это позволяет использовать небольшие по площади донорские лоскуты для закрытия больших кожных дефектов. Фиксацию трансплантатов проводят с помощью временных швов.
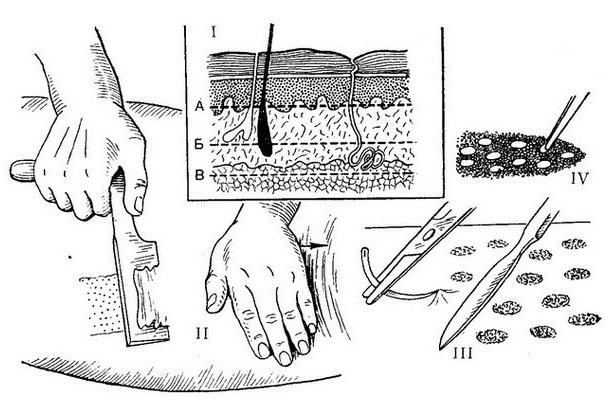
Методы свободной пересадки кожи: I — схема показывает толщину срезов кожи (А — тонкий срез; Б — срез средней толщины или расщепленный; В — срез во всю толщу); II — взятие лоскута по Тиршу; III и IV — пластика кожи по Янович-Чайнскому
Если от момента скальпирующей травмы прошло 3-8 часов, кожный лоскут может быть помещен на место дефекта. Его очищают от попавшей грязи, а со стороны эпидермиса обрабатывают йодом. Хирург фиксирует края лоскута хирургическими швами. Этот метод получил название кожной пластики по Красовитову.
Помимо указанных видов операций с применением полнослойного лоскута, возможна его трансплантация с ампутированных частей тела или с одновременной пластикой донорского ложа.
Пластика расщепленным кожным лоскутом проводится по Тиршу. Операция начинается с того, что участок кожных тканей берут с помощью дерматома, бритвы или ножа Гамби. При этом лоскут состоит не из цельной кожи, а из эпидермиса с тонким слоем дермы. Для увеличения площади полученного трансплантата в нем делают отверстия через каждые 2-3 см. Донорское место после пересадки обрабатывают дезинфицирующим раствором и покрывают покрытием на основе биологических полимеров, например, коллагена.
Несвободная пластика
Выделяют два варианта: местными тканями или участками кожи, расположенными на удалении от первичной раны. В первую группу входит несколько десятков типов операций, отличающихся друг от друга техникой взятия донорского кожного покрова. Второй вариант подразумевает создание лоскутов на питающей ножке, которые предотвращают некроз и отторжение участка трансплантата. Несвободный вариант пластики имеет ряд преимуществ — высокий уровень приживления донорского материала и возможность выполнения пациентам различных возрастных групп. К недостаткам относят длительность госпитализации больного и невозможность проведения операции при обширных дефектах кожи.
Кожная пластика местными тканями включает в себя следующие варианты оперативных вмешательств:
- При частичном отторжении участка трансплантата в результате травматического воздействия, хирург возвращает его на место и пришивает временными швами.
- К операциям с перемещением кожного лоскута относят вмешательства по Шимановскому, по Лимбергу и индийскую пластику при вращении лоскута. Эти варианты применяются при кожных дефектах небольших размеров.
В отдельную группу хирурги выделяют методы с перемещением лоскута. Классический пример операции — пересадка кожи по Филатову. В этом случае фрагмент ткани со здорового участка тела частично отделяется при сохранении питающей сосудистой ножки. Врач переносит его на очищенную от некротизированных тканей рану и пришивает. К методам с перемещением лоскута относят итальянский способ, применяемый для пластики носа. Откуда берут кожу в этом случае? Дермальный фрагмент с ножкой отделяют на плече. Аналогичной процедурой является перекрестная кожная пластика, используемая для лечения ожогов на кистях.
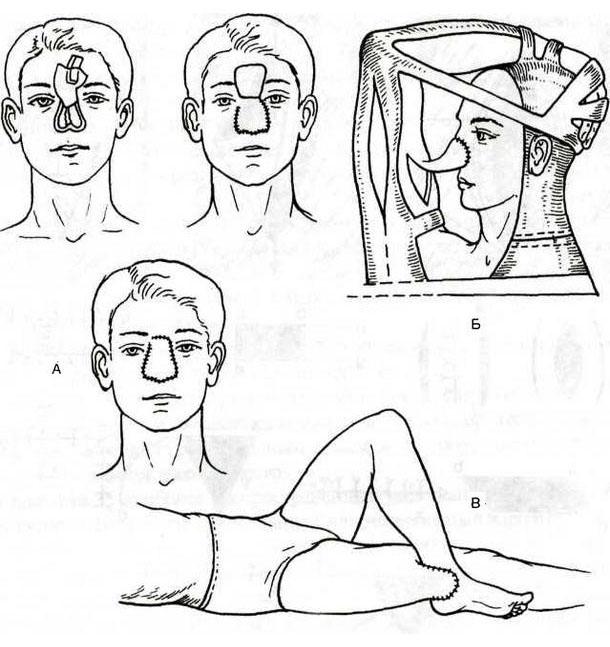
Пластика кожным лоскутом на ножке индийским (А) и итальянским (Б, В) методами
Комбинированные методы основываются на использовании свободного и несвободного способа. Их проводят при сложных дефектах кожи: термических ожогах различной глубины, химических ожогах и др.
Реабилитационный период
Процессы регенерации кожи после пересадки зависят от качества проводимой реабилитации. Специалисты отмечают, что восстановление дермы и эпидермиса проходит 3 последовательных этапа:
- Адаптивные изменения в пересаженной ткани. Фрагменты, полностью или частично лишенные кровоснабжения, адаптируются к новым условиям и начинают контактировать с раневым дефектом. Этот этап продолжается 2-3 дня.
- Период регенерации. Продолжается до 3 месяцев. Пересаженные ткани полностью адаптированы и начинают заменяться на новые. Клетки активно размножаются и синтезируют белки соединительной ткани.
- Этап стабилизации характеризуется восстановлением нормальной структуры кожного покрова. Он приобретает физиологическую пигментацию и эластичность. В течение 6-18 месяцев участки с пересаженной кожей не отличить от соседних.
Сколько прирастает кожа после дермопластики?
Врачи отмечают срок в 7-10 дней. В этот период больному требуется специальный уход. Раневую повязку необходимо менять каждый день после стихания острого воспалительного процесса. Процедуру производит медицинская сестра или хирург в условиях стерильной перевязочной. Для ускорения приживления и профилактики осложнений используют ряд лекарственных препаратов:
- антибактериальные средства (Амоксициллин, Азитромицин, Цефепим и др.) уменьшают риск развития бактериальной инфекции в ране и снижают вероятность отторжения в раннем послеоперационном периоде;
- антиоксиданты (Токоферол, Дигидрокверцетин и пр.) улучшают состояние клеток в области раневого дефекта и ускоряют их регенерацию.
Любые медикаментозные препараты назначает только лечащий врач. Лекарственные средства имеют определенные показания и противопоказания к своему использованию, что необходимо учитывать в процессе лечения. Вне острого процесса и при отсутствии повышенной температуры тела, специалисты назначают физиотерапию. Местное воздействие электрическим током, магнитным полем и ультразвуком улучшает процессы восстановления.
Приживление донорской ткани
Сколько времени заживает кожный покров?
В среднем, на приживление пересаженного лоскута необходимо 1-2 недели. У некоторых пациентов с сопутствующими болезнями (при буллезном дерматите, сахарном диабете и др.) процесс приживления затягивается до нескольких месяцев.
В первую неделю после проведения операции с перемещением кожного лоскута перевязки не проводят. Это время необходимо для адаптации пересаженной ткани и начала процессов регенерации. Обработку раны при перевязках начинают с 7-10 дня при наличии показаний. Скопление экссудата является показанием к полной смене повязки. Если же экссудата и лихорадки нет, то проводят частичную перевязку с заменой верхних бинтов.
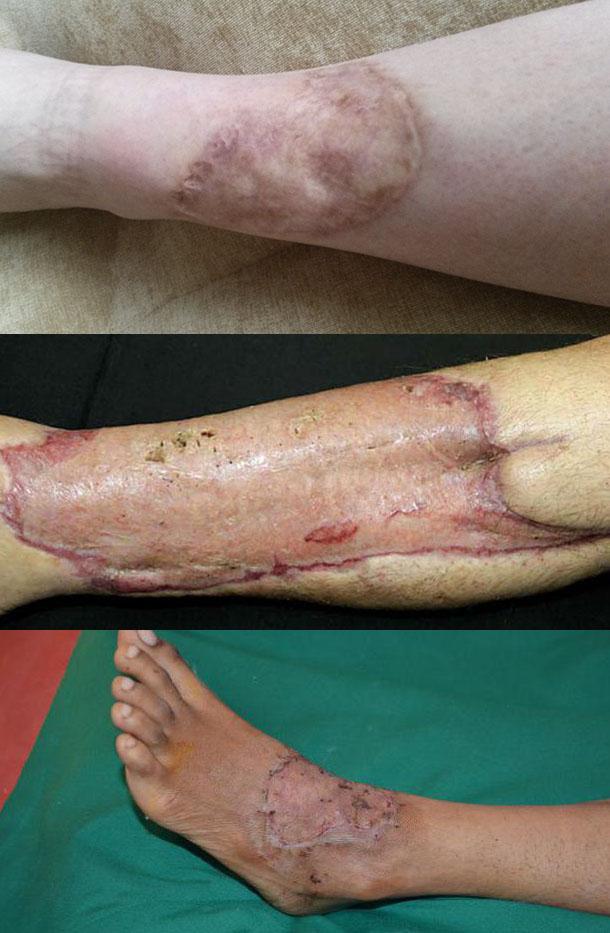
Прижившая кожа после пересадки
Через 12-14 дней от момента пересадки трансплантата он полностью срастается с кожным покровом.
Как выглядит кожа после пересадки?
Она имеет бледный оттенок и отличается от здоровых участков. В течение нескольких месяцев кожный покров приобретает нормальный цвет.
Повторная обработка раны проводится при наличии гноя. Гнойное отделяемое механически отодвигает трансплантат и создает неблагоприятные условия для процессов регенерации. Промывание раневого дефекта растворами антисептиков позволяет предупредить указанные осложнения.
Необходимый уход
При лечении обширных ран и небольших дефектов, для улучшения восстановления кожного покрова, пациенту следует придерживаться врачебных рекомендаций:
- регулярно приходить на перевязки и посещать врача для осмотра области пересадки трансплантата;
- исключить негативное термическое и механическое воздействие на раневой дефект, а также донорское ложе при аутотрансплантации;
- область раны не должна намокать (при проведении гигиенических процедур, место трансплантации закрывают водонепромокаемыми материалами);
- нельзя снимать повязку и самостоятельно использовать лекарственные средства;
- пациент должен пить большое количество жидкости, для взрослого человека — 2-2,5 л воды;
- питание обогащают продуктами с высоким содержанием белков, витаминами и микроэлементами, исключают жирные, острые, соленые и копченые блюда;
- отказ от вредных привычек — табакокурения и употребления спиртных напитков.
После того, как повязка снята, назначают дополнительные медицинские процедуры:
- прием обезболивающих препаратов из группы простых анальгетиков (Анальгин, Баралгин) или нестероидных противовоспалительных средств (Кеторол, Нимесулид и др.);
- использование мазей, устраняющих зуд на основе антигистаминных средств или глюкокортикоидов;
- область с пересаженным трансплантатом обрабатывают увлажняющими мазями и гелями.
Пациент находится под медицинским наблюдением весь период регенерации и стабилизации.
Возможные осложнения

Основное осложнение дерматопластики — отторжение кожного лоскута. Это возможно даже в тех случаях, когда донором был сам пациент. К основным причинам отторжения относят развитие гнойных изменений и массивного некроза. Лечение осложнения основано на удалении всех некротизированных тканей и повторной пересадки. При частичной гибели трансплантата возможно удаление его участков.
Помимо отторжения донорской ткани, возможны следующие негативные последствия вмешательства:
- кровотечения из раневого дефекта;
- в области соединения донорской и здоровой кожи возможен избыточный рост соединительной ткани и образование рубцов;
- ненадлежащая подготовка больного к операции и несоблюдении техники ее выполнения приводит к вторичному инфицированию раневого дефекта;
- септические осложнения, возникающие на фоне бактериального очага;
- дистрофические и язвенные дефекты трансплантата, возникающие из-за нарушения его трофики (подобные явления часто отмечаются в участках с высокой механической нагрузкой, например, в области суставов и др.);
- нарушения чувствительности.
При появлении неприятных ощущений в области пересадки, повышении температуры тела и возникновении рвоты, следует обратиться к лечащему врачу.
Источник


