Лор органы и атопический дерматит
5. Научные данные об атопическом дерматите в обосновании практических действий педиатра
Аллергенные и неаллергенные триггеры атопического дерматита
Генетические основы атопического дерматита и их практический учет
Иммунологические основы возникновения и хронизации аллергического воспаления кожи при атопическом дерматите
Терминология и классификация: трансформация взглядов
Атопический дерматит и другие заболевания – как формулировать диагноз
Существует мнение, что «атопический дерматит – системное заболевание с поражением не только кожи, но и внутренних органов и систем организма». Среди таких «сопутствующих» заболеваний выделяют «патологию» органов пищеварения, нервной системы, ЛОР-органов, дыхательной системы, мочевой системы и даже протозойно-паразитарную инвазию [97], [98].
Особого внимания заслуживают так называемые, полиорганные или сочетанные атопические заболевания, когда у одного пациента одновременно имеют место атопический дерматит, бронхиальная астма, аллергический ринит, связанное с атопией поражение желудочно-кишечного тракта. В таких случаях делались закономерные попытки объединить комплекс этих атопических заболеваний в единый диагноз, в качестве которого предлагалось использовать термин «атопический синдром», «дермореспираторный синдром» и т.д..
Еще в начале XX века Coca отмечал, что экзема сочетается с астмой, сенной лихорадкой. Для обобщения аллергической природы этих заболеваний он использовал термин атопия [99]. Сейчас мы знаем, что существует строгая корреляция атопического дерматита с другми атопическими состояниями, такими как астма и аллергический ринит.
Приблизительно у 50% пациентов с атопическим дерматитом заболевание начинается на первом году жизни и у 50% — 80% детей в дальнейшем развиваются аллергические респираторные заболевания. Однако, несмотря на значительное число исследований в этом направлении, на сегодняшний день не установлено закономерностей одновременного формирования нескольких атопических заболеваний у одного пациента, а также причинно-следственной связи между атопическим дерматитом и заболеваниями неатопического генеза.
Так, у ряда больных атопическим дерматитом и бронхиальной астмой при обострении дерматита, вызванном воздействием внешнесредовых аллергенов, дыхательная система не реагирует на эти аллергены обострением бронхиальной астмы и наоборот – атопический дерматит не обостряется при воздействии провокаторов, приводящих к усилению бронхоспазма. У части детей с так называемым «дермореспираторным синдромом» действительно имеется одновременное обострение аллергического поражения кожи и дыхательной системы.
Более того, для пациентов, имеющих доказанную семейную предрасположенность к атопическим заболеваниям, реализованную в виде атопического дерматита, часто характерно его сочетание с другими атопическими заболеваниями, такими как аллергический ринит и конъюнктивит, бронхиальная астма, острая крапивница, ангионевротический отек (отек Квинке).
Некоторые авторы, вполне обосновано, трактуют это как «атопическую болезнь». Но это понятие, подчеркивающее единый этиологический механизм происхождения атопических заболеваний, никоим образом не является обоснованием каких-либо единых терапевтических действий до тех пор, пока контролируемыми исследованиями не будет доказано, что «атопическую болезнь» можно лечить по единому стандарту вне зависимости от локализации поражения.
Вместе с тем, каких-либо определенных закономерностей течения атопических полиорганных поражений не установлено, в связи с чем, до их выяснения и установления механизма патогенеза «сосуществующих» атопических заболеваний для практической работы, объединять эти разные нозологические единицы нецелесообразно.
Таким образом, вместо часто выставляемых пациенту «самодеятельных» диагнозов «атопический дермореспираторный синдром», «гастроинтестинодермальный синдром» следует, основываясь на МКБ-10, указывать каждое заболевание в отдельности, например: «атопический дерматит. Бронхиальная астма. Аллергический ринит», «атопический дерматит. Эозинофильный гастроэнтерит» и т.д. Тем более что, каждое из этих заболеваний требует специальной терапевтической стратегии.
Что касается неаллергических заболеваний, которые часто встречаются у больных атопическим дерматитом, то их патогенетическая связь с поражением кожи также не доказана. Несмотря на то, что нейровегетативные расстройства всегда признавались одним из клинических “маркеров” атопических заболеваний, первичность их или вторичность остаются вопросами спорными.
Ещё в 1892 году Besnier использовал термин neurodermatitis (нейродерматит) для описания хронического, «зудящего» кожного состояния, наблюдаемого у пациентов, страдающих от нервного заболевания [100]. С тех пор это семейное заболевание было обозначено термином пруриго Бенье (prurigo Besnier) в связи с его характеристикой – выраженным зудом.
Однако до настоящего времени так и неясно, являются ли изменения нервной системы одним из первичных, «запускающих» болезнь факторов, или хроническое течение атопического дерматита приводит к формированию неврологических нарушений.
Значение необходимости коррекции этих нарушений при атопических заболеваниях, и атопическом дерматите в частности, признается большинством авторов. Кроме того, атопическому дерматиту нередко сопутствуют дискинезии желудочно-кишечного тракта, дисметаболическая нефропатия и другие нарушения, относимые к так называемым «функциональным» расстройствам. Естественно, что при формулировке диагноза в таких случаях следует также придерживаться нозологического принципа и проводить лечение атопического дерматита и других заболеваний в соответствии с существующими стандартами.
Понятно естественное желание врача объединить все имеющиеся заболевания в одно целое. И в этом нет ничего предосудительного, но иногда такое чрезмерное объединение меняет терапевтическую тактику. Например, широко распространенное мнение о взаимосвязи состояния желудочно-кишечного тракта и кожи имеет давнюю историю. Представление о том, что «измененный» состав микрофлоры кишечника усиливает «сенсибилизирующее» влияние пищевых аллергенов в связи с нарушением их «нормальной» абсорбции из желудочно-кишечного тракта и приводит к аллергической реакции взято на вооружение многими педиатрами, аллергологами, дерматологами. Это находит свое выражение в массированном назначении больным атопическим дерматитом «курсов лечения дисбактериоза».
Не отрицая значения кишечной микрофлоры в жизнедеятельности человеческого организма, необходимо обратить внимание врачей на недостаточную научную обоснованность выше приведенного утверждения.
Возможно, микробный пейзаж кишечника действительно влияет на антигенную характеристику адсорбируемого через кишечник пищевого белка, однако давно было доказано, что даже у абсолютно здоровых людей белок пищевого продукта после попадания в кишечник обнаруживается в крови (в антигеннеизмененном виде!) в количестве, достаточном для формирования иммунного ответа. Значит, дело не в том, сколько попало в кровь белка пищи и как этот процесс контролируется микрофлорой кишечника, а какова реакция иммунной системы на этот пищевой белок.
Более того, несмотря на практически поголовную «коррекцию дисбиоза кишечника» больным атопическим дерматитом, отсутствуют научные (полученные в контролируемых клинических исследованиях) данные об эффективности такого лечения. Вместе с тем, упорное «лечение» атопического дерматита путем «корреции» микрофлоры кишечника уводит врача от использования тех методов лечения и профилактики заболевания, эффективность которых доказана (уход за кожей, применение наружных противовоспалительных препаратов, исключение триггеров).
В результате теряется время, и без должного лечения создаются условия для формирования тяжелых, торпидных, даже к грамотной терапии, форм дерматита.
Таким образом, атопический дерматит – это заболевание кожи (а не проявление какого-либо «неблагополучия внутренних органов», как настойчиво некоторые педиатры внушают родителям). Так и определили это заболевание основоположники термина «атопический дерматит» Wise и Sulzberger в 1933 году: «зуд, который покрывается сыпью» [101].
Литература
Источник
![]()
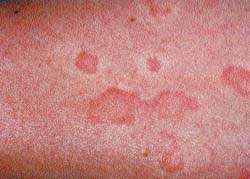
Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дерматит подразделяют на ограниченный и диффузный. Для атопического дерматита ограниченного характера типичная область локализации – затылок, задняя поверхность шеи, локтевые и подколенные сгибы, предплечья, внутренняя поверхность бедер. При ограниченном атопическом дерматите бывает один-два, реже несколько очагов поражения. Заболевание сопровождается сухими высыпаниями, мокнутие не характерно.
Диффузный атопический дерматит отличается от ограниченного более распространенным процессом. Иногда процесс принимает генерализованный характер. Наряду с нерезко ограниченными буровато-красными участками инфильтрированной и лихенизированной кожи, которые могут охватывать обширные поверхности, отмечаются отдельные плоские блестящие узелки, множественные экскориации. Кожа больных диффузным атопическим дерматитом отличается сухостью. У некоторых больных наблюдается везикуляция и мокнутие. При этом в клинической картине заболевания преобладают, наряду с инфильтрацией и лихенизацией, отечность кожи, папулы, везикулы, эрозии и эритема островоспалительного характера. Больных беспокоит непрекращающийся зуд. На участках разрешившихся высыпаний остается временная гиперпигментация кожи. При диффузном атопическом дерматите отмечается хронически рецидивирующее течение с частыми и длительными обострениями. Очень часто у больных атопическим дерматитом наблюдаются респираторные проявления атопии: бронхиальная астма, риноконъюнктивит.
Наряду с атопическим дерматитом, или нейродермитом, который хорошо известен дерматологам, встречается тяжелый, генерализованный атопический дерматит, который протекает с постоянными явлениями экзематизации и пиодермии. Для него характерно сочетание с атопическими заболеваниями респираторного тракта в виде аллергических риносинуситов, конъюнктивитов и атопической бронхиальной астмы. Тяжелое течение заболевания нередко приводит к инвалидности. Лечение этих больных представляется крайне затруднительным, что обусловлено часто встречающейся лекарственной непереносимостью
Одна из особенностей течения атопического дерматита — гнойная кожная инфекция, проявляющаяся в виде пиодермии, для которой характерны мелкие пустулезные высыпания, носящие поверхностный характер. Типичным для этих больных является герпес симплекс, который может локализоваться на коже лица, рук, ягодиц, на слизистых оболочках и способен мигрировать на новые участки. Предрасположенность больных атопическим дерматитом к стафилодермии, герпетической инфекции считается клиническим признаком недостаточности иммунитета. Конъюнктивит при атопическом дерматите иногда носит сезонный характер и является проявлением поллиноза, хотя в большинстве случаев он наблюдается круглогодично. При посеве содержимого с конъюнктивы часто идентифицируется золотистый стафилококк.
Таким образом, можно выделить синдром, который характеризуется сочетанием тяжелого генерализованного атопического дерматита с чередованием распространенной экзематизации и пиодермии и респираторных проявлений атопии. При этом отмечается чрезвычайно высокий уровень IgE, сенсибилизация почти ко всем атопическим аллергенам. Сочетание аллергических IgE опосредованных реакций и иммунодефицита, клинически проявляющегося в рецидивирующей пиодермии, герпетической инфекции и подтвержденного результатами иммунологического исследования, является одним из патогенетических механизмов развития этого синдрома. Особая тяжесть заболевания, молодой возраст больных, неэффективность традиционных методов терапии позволили выделить это заболевание и назвать его тяжелым атопическим синдромом (Ю. А. Порошина, Е. С. Феденко, В. Д. Прокопенко, 1985 год).
К сожалению, традиционные методы терапии недостаточно эффективны при лечении тяжелого атопического синдрома. Глюкокортикостероиды, обладающие выраженным противовоспалительным, антиаллергическим действием, нередко приводят к стероидозависимости и вызывают ряд тяжелых осложнений в виде обострений очагов инфекции и пиодермии. Обострение пиодермии вызывает необходимость антибактериальной терапии, которая, как правило, обостряет атопический дерматит или осложняется в связи с наличием у больного лекарственной непереносимости. В связи с неэффективностью традиционной терапии в Институте иммунологии МЗ РФ разработаны и проводятся методы экстракорпоральной иммунофармакотерапии (ЭИФТ, плазмоцитоферез с диуцифероном, преднизолоном и др. препаратами).
За период 1995–1997 гг. в Клинике неврозов обследовано 2686 больных, обратившихся к аллергологу по поводу различных зудящих высыпаний на коже. Из них у 612 был выявлен атопический дерматит (205 мужчин и 405 женщин в возрасте от 16 до 35 лет, средний возраст — 22–25 лет).
Ограниченный атопический дерматит наблюдался у 319 пациентов, распространенный – у 205, а у 88 был выявлен тяжелый атопический синдром. Диагноз ставился на основании клинического, аллергологического и иммунологического обследования.
Всем больным проводилось общеклиническое, в том числе функциональное, лабораторное инструментальное обследование, консультации специалистов (ЛОР, гастроэнтеролог, окулист и др.).
Кроме тщательно собранного аллергологического, фармакологического и пищевого анамнеза по специально разработанной схеме, аллергологическое обследование производилось со стандартными отечественными наборами бытовых, пыльцевых, эпидермальных и пищевых аллергенов и включало кожные тесты — уколом или скарификационные (у больных с выраженным поражением кожи в области предплечий тесты выполнялись на спине), провокационные назальные и конъюнктивальные тесты, а также тест торможения естественной эмиграцией лейкоцитов (ТТЕЭЛ) in vivo по Адо А. Д. с медикаментами.
Иммунологическое обследование предусматривало определение общего и специфических IgE в сыворотке крови и исследование показателей первичного иммунного статуса: количества лейкоцитов, лимфоцитов, Т- и В-лимфоцитов, Т-хелперов и Т-супрессоров, иммуноглобулинов класса А, М, G, а также нейтрофильного фагоцитоза.
Клинически кожные проявления характеризовались наличием папулезно-везикулярных высыпаний, местами с геморрагическими корочками на поверхности, выраженной сухостью, распространенной эритемой, лихинизацией. В локтевых сгибах и подколенных областях отмечались очаги яркой гиперемии, отечности и экcсудации. Субъективно беспокоил мучительный зуд. У 28 из 88 больных тяжелым атопическим синдромом наблюдалась пиодермия – поверхностные пустулы с гнойным отделяемым. Пиодермия носила распространенный характер у 9 больных, ограниченный у 19, сочеталась с фурункулезом у 5 больных. 82 человека страдали рецидивирующим герпес симплекс.
| Заболевание | Число больных | |
| (в абс). | % | |
| Пылевой аллергический риноконъюнктивит | 83 | 23,8 |
| Пылевая бронхиальная астма | 96 | 26 |
| Поллиноз (пыльцевая бронхиальная астма и риноконъюнктивит) | 152 | 42 |
| Сочетание пылевого риноконъюнктивита, бронхиальной астмы и поллиноза | 34 | 9 |
| Всего | 365 | 100 |
Кроме проявлений атопического дерматита и пиодермии, у многих пациентов (365) имелись респираторные проявления атопии, которые представлены в таблице 1.
Большинство больных (427) страдали сопутствующими заболеваниями желудочно-кишечного тракта (хронический гастрит, язвенная болезнь желудка и 12-перстной кишки, дискинезия желчных путей и толстой кишки, дисбактериоз кишечника и др.).
У 362 пациентов выявлена патология ЛОР-органов (хронический гайморит, полипозный этмоидит, хронический тонзиллит, хронический субатрофический фарингит).
Как видно из таблицы 1, у значительного числа больных (41%) атопическим дерматитом был выявлен поллиноз. У половины пациентов (49,1%) отмечались респираторные проявления бытовой аллергии.
При аллергологическом обследовании 612 человек, страдающих атопическим дерматитом, у 428 пациентов была выявлена сенсибилизация к небактериальным аллергенам. В таблице 2 представлены результаты аллергологического обследования этих пациентов по данным кожных (prick и скарификационных), назальных и конъюнктивальных тестов, а также по определению специфических IgE в сыворотке крови.
Как видно из таблицы 2, наибольшее число положительных тестов было получено с бытовыми и пыльцевыми аллергенами, что, как говорилось выше, обусловлено наличием не только кожных, но и респираторных проявлений атопии.
| Аллергены | Число больных с полож. тестами | |
| (в абс). | % | |
| Бытовые аллергены (домашняя пыль, перо подушки, библиотечная пыль) | 179 | 42 |
| Пыльца злаковых трав | 63 | 14 |
| Пыльца деревьев | 37 | 8 |
| Пыльца сложноцветных и маревых | 52 | 12 |
| Эпидермальные аллергены (шерсть кошки, собаки, кролика, овцы, перхоть лошади, волос человека) | 42 | 10 |
| Пищевые аллергены (молоко, рыба, яйцо) | 9 | 2 |
| Сочетание разных групп аллергенов | 46 | 11 |
| Всего | 428 | 100 |
105 больным, у которых в анамнезе имелись указания на медикаментозную непереносимость, проводился ТТЕЭЛ с лекарственными средствами. У 38 человек он оказался положительным.
Клиническое течение распространенного атопического дерматита и тяжелого атопического синдрома с рецидивами пиодермии и герпеса при наличии хронических очагов инфекции (хронический гайморо-этмоидит, хронический тонзиллит, дисбактериоз кишечника и пр.) позволило предположить, что у этой категории больных имеется сочетание аллергии и иммунодефицита. При иммунологическом обследовании были выявлены следующие изменения гуморального и клеточного иммунитета: снижение количества лимфоцитов периферической крови за счет уменьшения популяций Т-клеток, снижение нейтрофильного фагоцитоза. Отмечено увеличение продукции иммуноглобулинов класса А, М, и особенно IgE. У всех обследованных больных было зафиксировано значительное повышение уровня общего IgE, иногда в 10–30 раз по сравнению с уровнем у здоровых людей.
Наряду с термином атопический дерматит, отражающим аллергическую природу данного заболевания, по-прежнему широко используется (особенно дерматологами) более старое определение – нейродермит. Такое название было дано недаром, так как практически у всех больных обострение кожного процесса вызывается эмоционально-стрессовыми факторами, психотравмирующей ситуацией. В свою очередь, постоянный зуд, беспокоящий больного, вызывает раздражительность, вспыльчивость, приводит к бессоннице.
Пример
Больная Ч. 1972 года рождения находилась в клинике на лечении с 18.02.93 по 29.04.93 по поводу невротической депрессии, выраженного астено-депрессивного синдрома.
Сопутствующий диагноз: атопический дерматит, распространенная форма в стадии обострения (при выписке ремиссия). Поллиноз. Аллергический риноконъюнктивит. Сенсибилизация к пыльце деревьев. Пищевая аллергия к орехам, яблокам, моркови. Хронический гастрит со сниженной секреторной функцией. Дискинезия толстой кишки.
Жалобы на постоянный зуд кожи, высыпания, раздражительность, вспыльчивость, плаксивость, нарушение сна, головные боли, повышенную утомляемость, снижение настроения.
Из анамнеза: бабушка страдала экземой. У тети бронхиальная астма. Родилась первым ребенком, в срок. Со слов матери, беременность и роды протекали без осложнений. С пяти месяцев находилась на искусственном вскармливании – почти сразу появилась детская экзема. В пять лет диагностирован нейродермит. Наблюдалась дерматологами. Были длительные периоды относительного благополучия, когда оставался ограниченный дерматит (в области локтевых суставов, кистей). Летом всегда улучшение, обострение в сентябре—октябре. С 1992 года в мае появились явления ринита. Отмечалось обострение дерматита после употребления в пищу орехов, шоколада, яиц, цитрусовых. В августе 1993 года отек Квинке после употребления яблок, после этого яблоки не ела. С детства отмечено резкое обострение дерматита на фоне стрессовых ситуаций. Последнее ухудшение около года на фоне психотравмирующей ситуации в семье (развод с мужем). Распространились кожные высыпания, беспокоит постоянный зуд, из-за этого нарушился сон. За год похудела на 7 кг. Принимала супрастин и димедромл с незначительным эффектом. Местное лечение, назначенное дерматологом (названия мазей больная не знает), давало только кратковременное улучшение.
При поступлении: общее состояние удовлетворительное. Кожа сухая, на фоне участков гиперемии множественные расчесы, мелкопапулезные, везикулярные рассеянные высыпания, корочки. В области шеи, локтевых суставов, запястий выраженная лихенификация. Отеков нет. Явлений ринита, конъюнктивита нет. Слизистая полости рта и зева не изменена. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные, АД – 110/70. Пульс 88 в минуту, удовлетворительных свойств. Живот мягкий, безболезненный во всех отделах. Печень не увеличена. Дизурии нет. Стул не регулярный, склонность к запорам. Астенизирована. Настроение снижено. Фиксирована на своем состоянии и на психотравмирующей ситуации в семье.
Результаты клинико-лабораторного обследования: кл. ан. крови – HB-124, Л-5,0; п.1, с.46, э.12, л.36, м.5, соэ-8 мм/час. Биохим. ан. крови: общий белок 80,0; мочевина 4,4; креатинин 89,1, холестерин 6,1; бета-липопротеиды 6,1; билирубин общ. 14,8; АЛТ–0,25; АСТ-0,34; глюкоза 4,7; серомукоид 0,10. СРБ – отрицат., р-ция Вассермана отрицат.
Ан. мочи – без особенностей.
ЭКГ: без патологии.
Рентгенография ППН – прозрачность пазух не нарушена.
ЭГДС: гастрит, дуодено-гастральный рефлюкс.
Конс. ЛОР: здорова.
Конс. гинеколога: здорова
Конс. гастроэнтеролога: хронический гастрит со сниженной секреторной фукцией. Дискинезия толстой кишки.
Конс. невропатолога: вегето-сосудистая дисфункция по гипотоническому типу.
Иммунный статус: Л:5,0; Лф-36%, — 1,9; фагоцитоз 74%, Тлф-61%-1,1; Влф 5%-0,09; IgА 230, IgM 110, IgG 1400, IgG- общ. больше 1000.
Аллергологическое обследование: скарификационные тесты положительные с аллергенами из пыльцы березы +++, ольхи +++, орешника +++, дуба ++, ясеня ++, тополя +, с эпидермальными и бытовыми аллергенами – отрицательные. Сертификационные тесты с пищевыми пассивными аллергенами – орехи (грецкий, фундук, миндаль, арахис), морковь, яблоки (старкин, гольден) — положительные. Тестирование проводилось на спине.
Лечение: индивидуальная гипоаллергенная диета, в/в капельно дексона 8 мг на физ. р-ре, два дня; в/в кап. дексона 4 мг. На физ. р-ре – 3 дна, всего 28 мг; в/в кап. Аскорбиновая кислота 5,0 на физ. р-ре 5 дней; задитен 1 т. х 2 раза, фестал 1 т. х 3 раза во время еды, интал 2 кап. х 3 раза (растворенный в воде) за 20 мин. до еды, активированный уголь 1 т. х 3 раза через 1, 5 часа после еды; в/в кап. тавегил 2,0 на физ. р-ре – 2 дня, тавегил 2,0 в/м на ночь – 5 дней, ретаболил 1 т. на ночь, местная обработка кожи мазью целестодерм и мазью Унна, физиотерапия, (электросон, УФО), иглорефлексотерапия, комплексная психотерапия, лечебная релаксационная гимнастика, групповые и индивидуальные занятия с психологом. ГБО – 5 сеансов.
В результате проведенного лечения отмечена выраженная положительная динамика: высыпания на коже полностью исчезли, остается лихенификация в области локтевых сгибов и запястий, зуд почти не беспокоит. Нормализовался сон. Стала спокойнее, бодрее, активнее. Улучшилось настроение.
При выписке даны рекомендации:
- Наблюдение аллерголога по месту жительства.
- Соблюдение гипоаллергенной диеты с исключением яблок, орехов, меда, моркови, косточковых, а также продуктов гистаминолибераторов.
- Продолжить прием задитена 1 т. х 2 раза, местно крем Унна.
- В мае желателен выезд в другую климатическую зону.
- Не показана фитотерапия, препараты пенициллинового ряда, никотиновая кислота, витамины группы В, рентгеноконтрастные препараты.
- Исключить контакт с пылью, препаратами бытовой химии.
- Частая смена нательного и постельного белья.
- Перед оперативным вмешательством премедикация: в/в или в/м дексона 8 мг, в/м тавегил 2,0; мед. прививки только по жизненным показаниям и с той же премедикацией.
Источник


