Мази при дерматите локтей
Кожа выполняет защитную функцию, оберегая организм человека от неблагоприятного внешнего воздействия. И чем сильнее это воздействие, тем больше страдает кожный покров. Кроме того, причиной ухудшения его состояния становятся различные заболевания, как системные, так и кожные. Состояние и работа внутренних органов и их систем тоже находит отражение в качестве кожного покрова. Поэтому, шершавая кожа на локтях может оказаться следствием таких причин как:
- дерматологические заболевания;
- грибковые и бактериальные инфекции;
- болезни эндокринной системы;
- нарушения обменных процессов;
- недостаток витаминов и микроэлементов;
- анемия;
- обезвоживание;
- раздражение;
- высокая нагрузка на локтевые сгибы.
Одной из косвенных причин локального огрубения эпидермиса также является неправильный уход за кожей. При нанесении смягчающих кремов и увлажняющих средств, часто уделяется внимание кистям рук и лицу, минуя шею, зону декольте и локтевые сгибы. Между тем, питание необходимо всем участкам тела без исключения.
Дерматит – это обобщённое понятие, представляющее собой раздражение эпидермиса. В основе этого процесса могут лежать различные причины, в зависимости от которых определяется тот или иной вид дерматита, например:
- аллергический – возникает в ответ на контакт с аллергеном;
- контактный – является следствием раздражающего (физического, химического или биологического) воздействия;
- себорейный – имеет грибковую природу;
- атопический – хроническая, наиболее сложная форма.
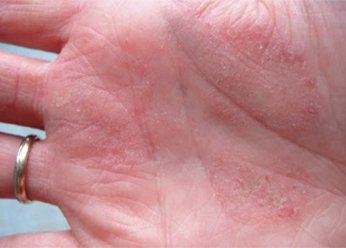
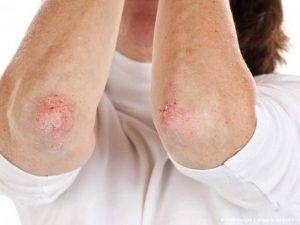
Безусловно, способ лечения и его прогноз всецело зависят от формы дерматита. Чтобы её определить, необходимо провести ряд лабораторных анализов. Однако внешние признаки и характер течения процесса тоже могут во многом помочь. К примеру, если на одном локте шершавая кожа, а на втором совершенно нормальная, значит, воздействие было направленным, скорее всего внешним, поскольку нарушение внутренних процессов имело бы двустороннее отражение.
Дерматит в области локтевых сгибов, как и на прочих участках тела, характеризуется изменением состояния кожного покрова. На поражённых областях появляются признаки шелушения, возникает зуд, иногда жжение, могут наблюдаться отёчные явления. У подобного рода явлений часто наблюдается цикличность. К примеру, в холодное время года дерматит обостряется, летом же, напротив, почти незаметен. Появляясь в области локтевых сгибов, дерматит обычно имеет следующие признаки:
- сильный зуд и жжение поражённого участка;
- иногда папулы и остающиеся после них рубцы;
- болевые ощущения, некроз;
- красные пятна на теле ;
- шершавая кожа на локтях;
- утолщение эпидермиса;
- синюшность.
Хроническое течение дерматита может приводить к частичной и полной потере чувствительности поражённого участка, в самых тяжёлых случаях даже к атрофии кожи. Во многом степень тяжести данной реакции зависит от наследственной предрасположенности к ней.
Снять подобную реакцию с помощью пилинга и нанесения смягчающих средств нельзя. В данном случае требуется лечение, которое подбирается индивидуально. Первейшим условием его эффективности является устранение раздражающего фактора. Затем пациенту назначается консервативная терапия, включающая в себя применение местных, а при необходимости и системных препаратов.
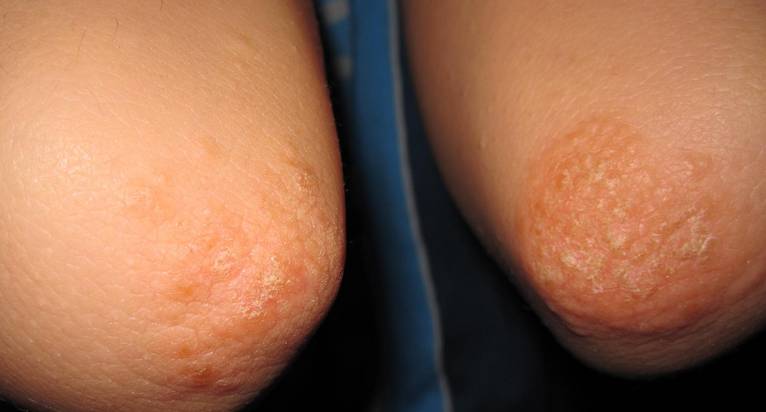
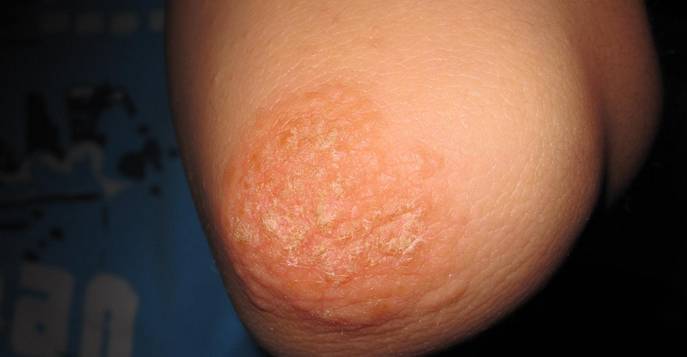
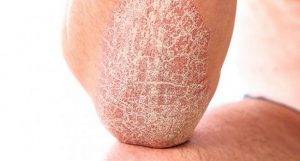
Ещё одним заболеванием, при котором образуется на локтях шершавая кожа, является псориаз. Эта болезнь на начальном этапе локализуется преимущественно в области локтевых сгибов, коленей, стоп, ладоней, волосистой части головы. Однако в отсутствие лечения недуг может распространиться на большие площади, поразив и другие участки тела.
Помимо наследственной предрасположенности к этой болезни, а также некоторых индивидуальных особенностей организма, псориаз способен возникать по следующим причинам:
- снижение иммунитета;
- использование некоторых медикаментозных препаратов;
- сильный/продолжительный стресс;
- травмирующее воздействие на кожу.
Лечение псориаза в каждом отдельном случае назначается индивидуально. Одни и те же препараты могут оказаться крайне эффективными для одних и совершенно бесполезными для других пациентов. Поэтому принцип лечения зависит от индивидуальной реакции кожи на применяемый препарат. Также важно помнить, что самолечение при псориазе способно привести к осложнению ситуации, особенно это касается применения гормональных препаратов. В этом случае необходимо строго следовать установленной схеме лечения и не прекращать его слишком резко. Также следует знать, что вылечиться от псориаза полностью, к сожалению, нельзя. Болезнь периодически будет давать о себе знать. Но увеличить период ремиссии вполне возможно.
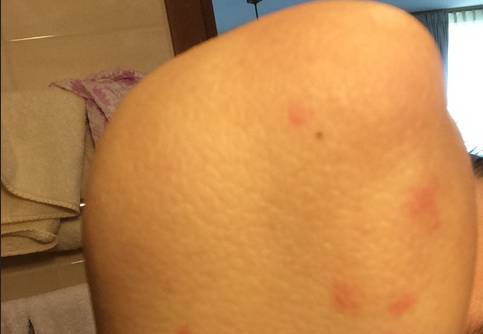
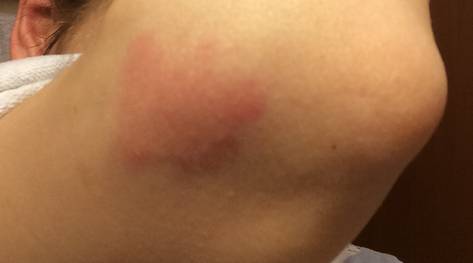
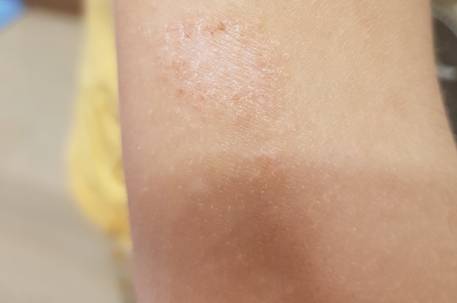
 Аллергия на коже (часто в виде аллергического дерматита) возникает только при непосредственном контакте кожи с веществами, способными вызвать аллергическую реакцию. Причины развития аллергии могут быть самыми разнообразными: действие высоких и низких температур, химические вещества, медикаменты, неправильное питание и многое другое.
Аллергия на коже (часто в виде аллергического дерматита) возникает только при непосредственном контакте кожи с веществами, способными вызвать аллергическую реакцию. Причины развития аллергии могут быть самыми разнообразными: действие высоких и низких температур, химические вещества, медикаменты, неправильное питание и многое другое.
Конечно, аллергические высыпания могут появиться на любом участке тела человека, но именно руки, чаще всего подвержены вредному воздействию окружающей среды, ведь именно они взаимодействуют с огромным количеством физических, биологических и химических факторов.
Локти же, являются одной из самых уязвимых участков на руках, так как кожа здесь тонкая, часто подвержена сухости и шелушению, а нарушение эпидермиса – это отличные ворота для проникновения различных веществ в более глубокие слои кожи, с последующим развитием патологических процессов, в частности аллергии на коленях и локтях.
Так что за кожей локтей необходим такой же ежедневный уход, как и за кожей лица и кистей. Сухость кожи может развиваться в результате недостаточного увлажнения, неправильного питания, недостатка или избытка витаминов, приема лекарственных средств.
Аллергия на внутренней стороне локтя чаще возникает из-за прямого контакта с аллергеном или общих причин, таких, например, как избыточное потребление сладких продуктов.
Кроме аллергических проявлений, на локтях может развиться атопический дерматит, являющийся наследственным заболеванием и не относящийся к проявлениям аллергии. Этот процесс развивается при выраженной сухости кожи в области локтей или при резких перепадах температуры.
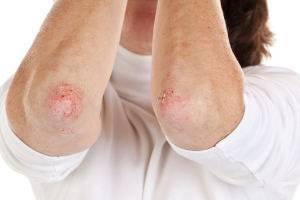
Сыпь и шелушение на коже
В месте контакта с аллергическим агентом, кожный покров краснеет, появляется отек, в большинстве случаев выражен зуд.
Аллергия может протекать с разной степенью тяжести, и соответственно, именно от выраженности клинических проявлений и будет зависеть та или иная тактика лечения.
Фото аллергии на локтях представлены ниже.
Самое первое, что необходимо сделать, это полностью прекратить контакт с аллергеном. Затем следует оценить тяжесть поражения.
При легкой степени аллергии, лечение ограничивается местными препаратами, в виде растворов, крема, мазей и аэрозолей. К ним относятся лекарственные средства, содержащие кортикостероиды (мазь Гидрокортизона и Преднизолона, Латикорд, Локоид, Дермовейт и другие).
При поражениях средней и тяжелой степени необходимо начинать прием антигистаминных препаратов внутрь. Спектр современных препаратов от аллергии очень широк, к ним относятся такие лекарственные средства как, Супрастин, Тавегил, Фенистил, Эриус, Кларитин, Зодак. Ну а самое главное то, что при тяжелых проявлениях аллергии, следует всегда обращаться к врачу.

Нанесение противоаллергических мазей
Главным средством по борьбе с аллергией является грамотная профилактика. В частности, если брать кожные проявления аллергического процесс, то профилактическими мерами будут являться ограничение контакта кожи с факторами, пагубно на нее влияющими. Так, например, если у вас часто возникает аллергия на химические вещества, содержащиеся в жидкостях для мытья посуды, окон, полов, то разумнее всего будет, при осуществлении домашних работ, всегда пользоваться перчатками.
Если вы до конца не поняли, на что же именно, возникает у вас аллергическая реакция, то вам следует посетить дерматолога, а затем аллерголога, который поставит вам кожные пробы с различными антигенами и четко выяснит, что же именно у вас вызывает аллергию. Только эту процедуру необходимо проводить в холодное время года, чтобы не спровоцировать обострение аллергического процесса.
Кроме традиционной медицины, в лечении аллергических процессов, активно используется народная медицина.
К рецептам против аллергии относятся: отвар из чистотела, свежий сок чистотела, отвар из цикория, масло облепихи и др.
Способ приготовления отвара из чистотела: Берется сушеный или свежий чистотел, из расчета 5 грамм на стакан горячей воды. Заваривать на водяной бане в течение 15 – 20 минут. Наилучший способ применения – принятие горячих ванн с отваром.
Способ приготовления отвара из цикория: 1 ложечку измельченной травы заливают 150 – 200 мл горячей воды, дают покипеть 10 – 15 минут, затем процеживают. Применять в качестве примочек или обтираний, можно добавлять в ванну при купании.
Если вы нашли ошибку в тексте, обязательно дайте нам знать об этом. Для этого просто выделите текст с ошибкой и нажмите Shift + Enter или просто нажмите здесь. Большое спасибо!
Спасибо что уведомили нас об ошибке. В ближайшее время мы все исправим и сайт станет еще лучше!
Экзема на локтях – кожное заболевание аутоиммунной природы с локализацией высыпаний в области локтевых сгибов. Точные причины его возникновения до сих пор неизвестны. Но ведущая роль, по мнению врачей, принадлежит различным экзогенным и эндогенным факторам, провоцирующим нарушения в иммунной системе.
Для развития экземы в иммунной системе должны произойти определенные сдвиги. Этому способствуют различные факторы:
- стрессы;
- переутомления;
- частые или хронические заболевания;
- наследственная предрасположенность;
- склонность к аллергическим реакциям;
- гормональные сбои;
- отравления и др.
На фоне изменения иммунных реакций экзема на локте возникает вследствие воздействия различных раздражителей:
- аллергических факторов;
- токсических веществ;
- инфекционных агентов;
- некоторых лекарств;
- повреждений и ожогов кожи;
- ультрафиолетовых облучений;
- ношения синтетической одежды;
- использования некачественной косметики и др.
 В экзематозном процессе можно выделить две стадии: сухую и влажную.
В экзематозном процессе можно выделить две стадии: сухую и влажную.
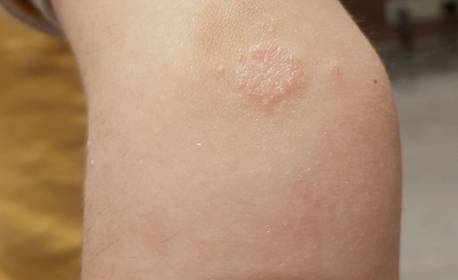
Начальная стадия экземы характеризуется появлением красных отечных пятен на локтях, на фоне которых в первые двое суток возникают папулы и везикулы. Пузырьки заполнены серозным содержимым и после вскрытия образуют мокнущую поверхность. Со временем она подсыхает, формируя корочки. Параллельно с этим появляются новые пузырьки.
На данном этапе при осмотре можно увидеть папулы, везикулы, корочки и трещинки на красной отечной коже. Описанная картина носит название ложного полиморфизма и является отличительной чертой рассматриваемого заболевания. Как это выглядит, можно увидеть на фото.
Весь процесс сопровождается зудом и болезненностью. При этом надо воздерживаться от расчесывания, так как оно способствует распространению очагов поражения.
Со временем кожа очищается от корочек и остальных элементов. В случае глубокого процесса могут остаться рубцы и шрамы, но чаще всего кожная поверхность такая же, как и до болезни.
При хроническом течении на локтях образуются участки гиперкератоза – сухой утолщенной кожи, склонной к трещинам и шелушению.
Выделяют несколько вариантов экзем:
- истинную;
- микробную;
- профессиональную;
- детскую;
- себорейную.
На локтях чаще возникает истинная или профессиональная экзема (вследствие контакта едких веществ с руками). Если произойдет присоединение инфекции, процесс примет микробный характер. Себорейная форма в этой области почти не встречается, так как эти зоны практически лишены сальных желез. Детская экзема иногда может поражать локти, но чаще бывает на коже лба и щек.
Чем экзема на локтях отличается от других заболеваний
Экзему можно легко спутать с другими кожными болезнями, такими как:
- атопический дерматит;
- псориаз;
- нейродермит;
- красный плоский лишай;
- аллергическая реакция.
 Атопический дерматит схож с экземой по проявлениям. Но он всегда начинается в раннем возрасте, в то время как экзематозный процесс может возникнуть в любой момент жизни. Очаги поражения при этом носят больше папулезный характер и имеют размытые границы, асимметричные. А при экземе границы четкие, высыпания симметричные, наблюдается полиморфизм сыпи и мокнущий процесс.
Атопический дерматит схож с экземой по проявлениям. Но он всегда начинается в раннем возрасте, в то время как экзематозный процесс может возникнуть в любой момент жизни. Очаги поражения при этом носят больше папулезный характер и имеют размытые границы, асимметричные. А при экземе границы четкие, высыпания симметричные, наблюдается полиморфизм сыпи и мокнущий процесс.
При псориазе нет связи между контактом с раздражающим веществом и началом заболевания. Высыпания представляют собой папулы с чешуйками и тенденцией к слиянию. При экземе сыпь имеет другой характер, и чаще всего удается выявить провоцирующий агент, вызвавший обострение.
При диффузном нейродермите очаги поражения локализуются на локтях и коленях. Но от экземы этой же области их отличают папулезный характер и нечеткие границы.
Экзема на локтевом сгибе от красного плоского лишая отличается проявлениями высыпаний и сопутствующими симптомами. При лишае сыпь мелкопапулезная со склонностью к сливанию очагов. Нередко поражаются слизистые оболочки рта и ногтевые пластины.
Аллергический контактный дерматит имеет схожие проявления с экземой – есть связь с раздражающим фактором, сыпь папулезно-везикулезная на эритематозном фоне. Но при аллергии очаги поражения точно совпадают с зоной контакта с аллергеном. И течение острое, несклонное к хронизации, если нет постоянного взаимодействия с причиной, вызвавшей дерматит.
Отличить экзему от других заболеваний не всегда бывает просто. Поэтому при появлении любых высыпаний нужно обратиться к врачу для постановки правильного диагноза.
Для лечения экземы применяют следующие группы препаратов:
- антигистаминные для купирования клинических симптомов;
- гормональные для снятия воспаления;
- антибактериальные в случаях присоединения вторичной инфекции;
- противогрибковые при грибковой природе заболевания;
- седативные средства;
- местные препараты негормональной природы для подсушивания, снятия зуда, воспаления и т. д.
Помимо этого, для обработки кожи используют антисептические растворы. Они выступают в качестве профилактики инфекционных осложнений и позволяют подготовить пораженную поверхность к нанесению лекарственных средств.
 Из антигистаминных средств чаще всего используют:
Из антигистаминных средств чаще всего используют:
Эти препараты снижают чувствительность кожных рецепторов к раздражителям аллергенной природы и уменьшают явления воспаления.
Гормональные препараты используют в качестве местной терапии, а при необходимости и как системное лечение. Хорошо зарекомендовали себя:
Гормоны хорошо снимают воспалительные явления, но их нельзя применять долго, так как может развиться привыкание, а позже – синдром отмены.
 Для длительного лечения и профилактики обострений назначают местное негормональное лечение. С этой целью активно используют всевозможные пасты, мази, болтушки, такие как:
Для длительного лечения и профилактики обострений назначают местное негормональное лечение. С этой целью активно используют всевозможные пасты, мази, болтушки, такие как:
- ихтиоловая мазь;
- нафталановая мазь;
- средства с дегтем;
- серная мазь или болтушка;
- препараты с цинком в разной форме.
Они хорошо подсушивают и оказывают противовоспалительное действие, а также эффективно снимают зуд. В сухой стадии их применение ограничивают и назначают увлажняющие и ранозаживляющие средства.
При присоединении бактериальной инфекции используют:
- Банеоцин;
- Эритромициновую мазь;
- Тетроциклиновую мазь;
- Синтомицин;
- Стрептоцид и другие антибактериальные средства.
Против грибковой инфекции назначают:
- Экзодерил;
- Флуцинар;
- Ламизил;
- Микосептин и другие.
Тридерм – популярный препарат против экземы, так как содержит в своем составе гормональный, антибактериальный и противогрибковый компоненты.
 Так как стрессовые факторы являются одними из основных в развитии экземы, успокоение пациента представляет собой важную задачу. В зависимости от психологического состояния больного назначаются седативные препараты от легких растительных средств до антидепрессантов и транквилизаторов.
Так как стрессовые факторы являются одними из основных в развитии экземы, успокоение пациента представляет собой важную задачу. В зависимости от психологического состояния больного назначаются седативные препараты от легких растительных средств до антидепрессантов и транквилизаторов.
В случае сложного эмоционального статуса у пациента ему рекомендуется консультация психотерапевта с последующим назначением адекватной терапии.
Экзема на локтевом суставе чаще всего представляет собой хроническое заболеванием с упорным течением и склонностью к обострениям. Для более успешного лечения и предупреждения рецидивов таким больным рекомендуется:
- придерживаться гипоаллергенной диеты;
- носить одежду и обувь из натуральных материалов;
- пользоваться только гипоаллергенной косметикой;
- домашние работы, связанные с применением бытовой химии, выполнять обязательно в перчатках;
- ежегодно принимать витамины курсами для улучшения иммунитета;
- отказаться от вредных привычек;
- заниматься спортом и вести активный образ жизни для общего оздоровления организма;
- избегать посещения саун, бани и принятия горячего душа;
- пользоваться защитой на солнце во избежание получения солнечных ожогов.
Если экзему на локте вызвали профессиональные раздражители, рекомендуется сменить работу. В противном случае добиться излечения и стойкой ремиссии не удастся.
Экзема – сложное заболевание с длительным течением, которое не так-то просто вылечить. Не стоит заниматься самолечением, чтобы не усугубить ситуацию. При появлении любой сыпи на коже лучше сразу обратиться к дерматовенерологу. Только врач сможет поставить точный диагноз и определить, чем лечить экзему в том или ином случае. Комплексная терапия и ответственный подход больного к своему образу жизни и состоянию – залог эффективного лечения при этом заболевании.
Post Views:
1 661
Источник
- О заболеваниях кожи
- Дерматит
- Лечение дерматита на руках
Дерматит на руках – это воспаление кожи, для которого характерны высыпания на тыльной стороне кистей, ладонях, пространствах между пальцами, запястьях и предплечьях (реже – плечах). Подобные высыпания чаще встречаются при контактном, аллергическом и атопическом дерматите.
Причины и симптомы дерматита на руках
Причина контактного дерматита на руках – механическое, физическое, химическое или биологическое воздействие на кожу: ношение металлических украшений, латексных или шерстяных перчаток, воздействие бытовых средств, сока растений, пыльцы, ультрафиолетового излучения, холода, косметики, например, лака для ногтей или крема для рук.
Аллергический дерматит на руках развивается под воздействием аллергенных веществ, попадающих внутрь организма, – медикаментов, пищевых продуктов, пыли, химических испарений. В этом случае острое воспаление кожи называется токсидермией. Аллергический дерматит рук нередко развивается у людей, имеющих предрасположенность к другим аллергическим заболеваниям, например, к бронхиальной астме, сезонным аллергиям и т. д. Появление очагов поражения кожи на руках может занять от нескольких минут до нескольких месяцев после попадания аллергена в кровоток.
Генетически обусловленная гиперчувствительность иммунной системы к определенному фактору – причина атопического дерматита.
Дерматит на руках сопровождают яркие симптомы. Первый из них – зуд, который приводит к расчесыванию кожи. На ней появляются покраснения, жжение, мелкие водянистые пузырьки или волдыри. Суставы на руках – пальцы и запястья – становится трудно сгибать из-за их отечности, кожа теряет эластичность, и появляются глубокие мокнущие трещины. Руками становится сложно двигать, даже их мытье или надевание перчаток причиняет боль. Кроме того, из-за неприятных ощущений и зуда нарушается сон, больной может просыпаться несколько раз за ночь.
Дерматит на руках фото
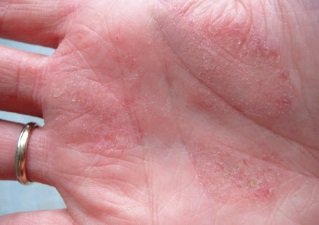
Дерматит ладоней. Фото 1.
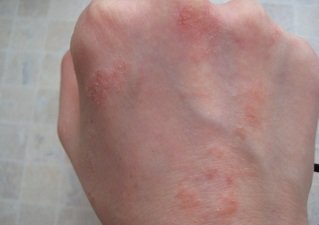
Дерматит тыльной стороны кисти. Фото 2.
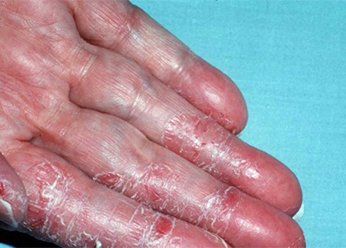
Дерматит на руках. Фото 3.

Дерматит на руках. Фото 4.

Причины появления дерматита: контакт с агрессивной химической средой.

Длительное нахождение при низком температурном режиме
Дерматит на руках – это не только физическая, но и косметическая проблема. Большую часть времени руки видят посторонние люди, которые могут реагировать на сыпь, папулы и расчесы совершенно по-разному. Переживания и психологический дискомфорт пациента усугубляют течение болезни. По статистике, группу риска составляют женщины, живущие в больших городах, однако дерматит на руках может появиться у любого человека вне зависимости от пола, возраста, и образа жизни.
Помимо психических факторов лечение дерматита на руках затрудняет даже гигиена и контакт с окружающей средой: с воздухом (который может быть пыльным, сухим и т. д.), чистящими средствами, водой, различными поверхностями, порой загрязненными. Именно поэтому дерматит называют болезнью цивилизации: развитие промышленности, появление новых средств бытовой химии привело к тому, что человек постоянно сталкивается с новыми видами чистящих, моющих, красящих, клеящих средств. Даже правила гигиены, столь необходимые в современном городе, могут сослужить плохую службу пациенту с дерматитом на руках. Общественные и домашние туалеты, деньги, ручки дверей и поручни – контакт с этими объектами, во-первых, повышает риск инфицирования больной кожи, а во-вторых, делает необходимым частое мытье рук, что приводит к пересыханию, шелушению, растрескиванию кожного покрова.
Через ранки, образовавшиеся на месте расчесов или лопнувшей пересохшей кожи, в кровь может проникнуть инфекция. В свою очередь это может привести к тяжелым последствиям для организма, вплоть до общего падения иммунитета и распространения дерматита на другие участки тела.
Лечение дерматита на руках — подбор терапии
Подбор терапии при воспалении кожи рук зависит от формы и тяжести заболевания. Первый шаг к выздоровлению – это определение аллергена и прекращение контакта с ним. Если реакцию вызывают пищевые продукты, назначается гипоаллергенная диета, если бытовые химические средства или чернила, краски, то необходимо использовать резиновые перчатки при работе с ними. Если дерматит на руках проявляется при контакте с определенным металлом, стоит заменить его на другой или вовсе отказаться от украшений. Нередко для легкой степени контактного дерматита этого лечения достаточно, чтобы избавиться от симптомов. Более серьезные случаи болезни требуют медикаментозного лечения и наблюдения врача-дерматолога.
Второй этап терапии заключается в снятии острой стадии воспаления, при которой наблюдаются сильнейший зуд, вздутие и покраснение кожи, даже боль. Назначаются препараты для внутреннего и внешнего применения.
Препараты для внутреннего применения
Так, для торможения воспалительных процессов и снижения пагубного воздействия аллергенов назначаются таблетированные антигистамины. В зависимости от степени поражения препараты назначаются на срок от 2 недель до нескольких месяцев. Для лечения дерматита на руках применяются средства различных поколений.
Антигистаминные препараты первого поколения (дифенгидрамин, мебгидролин, хлорпирамин, клемастин, ципрогепадин, прометазин, квифенадин) оказывают мощный противозудный и противоотечный эффект, а также снижают мышечный тонус и провоцируют сонливость. Их рекомендуют для терапии в остром периоде.
Препараты второго поколения практически не влияют на нервную систему и не снижают физическую активность, однако могут негативно повлиять на работу сердца, поэтому их нельзя принимать людям с кардиологическими заболеваниями и пожилым пациентам. К противоаллергическим средствам второго поколения относятся терфенадин, астемизол, акривастин, диметенден, лоратадин.
При невозможности обеспечить пациенту постельный (домашний) режим лечения назначаются антигистамины третьего поколения. Они не влияют на работу мозга и сердечной мышцы, а значит, их можно принимать людям, чья работа связана с умственной деятельностью. На фармацевтическом рынке антигистамины третьего поколения представляют цетиризин, фексофенадин, дезолоратадин, хифенадин.
Для быстрого выведения аллергенов из организма назначаются препараты, стабилизирующие работу желудочно кишечного тракта. Сорбенты впитывают и выводят из организма токсины, скопившиеся в печени и кишечнике. К ним относится активированный уголь, энтеросгель.
Препараты для внешнего применения
Дерматит на руках часто сопровождает зуд, усиливающийся в ночное время. Многие пациенты жалуются на пробуждение среди ночи и невозможность заснуть снова. В таких случаях рекомендуется перед сном надевать хлопчатобумажные перчатки и принимать легкое снотворное на растительной основе.
Острый воспалительный процесс снимается посредством глюкокортикоидных мазей или кремов. В зависимости от тяжести поражения назначаются применение препаратов слабого или среднего действия. Если поражение кожи распространяется и затрагивает не только кожу рук, но и остальные части тела, необходимо применение гормональных препаратов сильного действия. Так как дерматит на руках сопровождается отеками и жжением, чаще пациентам назначают кремы. Благодаря своей структуре они оказывают охлаждающий эффект, что способствует снижению отечности, и быстрое противозудное действие. К слабым гормонам относится гидрокортизон, к средним – преднизолон, флуокортолон, предникарбат. Глюкокортикоидные кремы применяются ограниченное количество времени, чаще не дольше недели.
Снятие острого воспаления – это лишь первая ступень терапии. Для хронической стадии также характерны зуд (пусть и не такой интенсивный) и, главное, сухость кожи. Сухость провоцирует шелушение и трещины, мешающие заживлению кожного покрова. Для нормализации обменных процессов в коже, в том числе водного баланса, необходимо прибегать к дополнительному увлажнению. Наибольший эффект приносит нанесение кремов после гигиенических процедур. Под воздействием теплой (но не горячей) воды эпидермис размягчается, а корки растворяются и отходят.
Однако стоит заметить, что мытье рук мылом приведет скорее к негативному результату, так как щелочь иссушает кожный покров и, попав в ранки, вызывает пощипывание и отделение экссудата. Деликатный уход обеспечивают специальные лечебно-косметические средства для ухода для воспаленной кожи. Так, гель для тела «Лостерин», который можно использовать и в качестве мыла для рук, не содержит поверхностно-активных веществ, отдушек и красителей. А 4 вида растительных масел в его составе, нафталан обессмоленный и экстракт японской софоры обеспечивает и очищение, и бактерицидное действие, и увлажнение кожи. В остром периоде рекомендуется очищать кожу рук мицеллярной водой и чистыми мягкими салфетками.
После проведения водных процедур кожу аккуратно промакивают (не вытирают!) полотенцем и наносят увлажняющий крем. При дерматите кожи рук полезны кремы с содержанием растительных масел и пантенола, которые создают на поверхности кожи тонкую жировую пленку и не позволяют жидкости испаряться. Растительные масла можно наносить на кожу в виде примочек, либо они могут входить в состав кремов. Традиционно в дерматологии применяют оливковое, льняное, облепиховое, подсолнечное масло, масла авокадо и жожоба. Кроме того, необходимы средства с добавлением растительных экстрактов и витаминов. Эти компоненты обеспечивают питание кожных клеток и ускоряют регенерацию. Кожный зуд помогают снять препараты с дегтем, нафталаном, салициловой кислотой, цинком.
Восстановлению эпителиальных клеток способствуют препараты с прополисом. Это природное средство обладает десенсибилизирующими, противовоспалительными и регенеративными свойствами благодаря составу. Прополис содержит флавоноиды, ароматические и жирные кислоты, свободные аминокислоты, белки, спирты, минеральные вещества, сахара, витамины, стероиды, множество микроэлементов. Однако мази, спреи и кремы с прополисом можно назначать только тем людям, у которых отсутствует аллергия на мед и цветочную пыльцу. В иных случаях средство может вызвать тяжелую аллергическую реакцию.
В большинстве случаев хронический дерматит на руках поддается наружной фитотерапии. Ее можно совместить с проведением гигиенических манипуляций. Например, после вечернего душа полезно принимать ванночки для рук с экстрактами или настоями хвои, цветов ромашки, коры дуба, календулы, березовых почек, череды, корня лопуха, листьев подорожника, почек тополя, медуницы. После 10-минутного приема ванночек кожу рук также сушат полотенцем и наносят увлажняющий крем.
Крем Лостерин при лечении дерматита на руках
Средства природного происхождения необходимо использовать каждый день в течение нескольких недель и даже месяцев в зависимости от тяжести болезни. Важно, чтобы они не имели синтетических отдушек, а их активные компоненты быстро проникали вглубь эпидермиса. Этим требованиям полностью удовлетворяет крем «Лостерин», предназначенный для ежедневного ухода, увлажнения и защиты кожи рук. Миндальное масло обеспечивает регуляцию водного баланса. Экстракт софоры японской снижает интенсивность воспаления и шелушения, а нафталан обессмоленный является натуральным продуктом, который более 100 лет применяется в комплексном лечении дерматитов. Нафталан обладает бактерицидными, сосудорасширяющими и регенеративными свойствами, а в комплексе с мочевиной и салициловой кислотой оказывает мощный противозудный эффект. Для гигиенических процедур людям с дерматитом компания «Гринвуд» предлагает гель для душа «Лостерин», который не содержит щелочи, не раздражает кожу и оказывает десенсибилизирующее действие.
Линия средств Лостерин
Предназначена для ежедневного ухода за кожей в комплексной терапии хронических кожных заболеваний – псориаза, экземы, атопического дерматита.
Препараты содержат в своем составе сбалансированную комбинацию активных действующих веществ (нафталан обессмоленный, мочевина, салициловая кислота, экстракты лекарственных трав, натуральные масла), подобранных для наиболее эффективного терапевтического воздействия на кожу при различных кожных заболеваниях.

Читайте также
В широком смысле дерматит – это воспаление кожи, чаще всего возникающее из-за воздействия химических, биологических или физических факторов. Заболевание характеризуется появлением покраснения, воспаления, зуда, жжения, пузырей повышением температуры пораженного участка. Интенсивность симптомов зависит от тяжести и разновидности заболевания.
В переводе с греческого языка «атопия» означает чужеродный. Именно как незаконное вторжение в свои владения рассматривает наш организм проникновение внутрь него аллергенов. Ответная реакция, которая при этом возникает – активная выработка иммуноглобулина. Внешние проявления этой внутренней «войны» мы и наблюдаем на коже. Появляются вначале припухлости и покраснения, затем начинается зуд, ребенок расчесывает высыпания, что и приводит к образованию трещин и шелушению.
Нейродермит – это наследственная хроническая болезнь с частыми обострениями, особенно в холодное время года. Данное заболевание очень распространено – им страдает до 12 % человек в мире. Нейродермит – это еще одно название атопического дерматита, заболевания, характеризующегося высыпаниями и сильным зудом кожи.
Дерматит на ногах встречается так же часто, как на руках, и чаще, чем на других участках тела. Высыпания на ногах чаще всего проявляются при контактном и атопическом дерматите, несколько реже – при аллергическом. При себорейном дерматите сыпь локализуется под коленями и в области паха. Выделяют и такую специфическую форму заболевания, как венозный (застойный) дерматит, характеризующийся расширенными венами (часто с тромбами), красными сухими пятнами в области голеней, трещинами и язвами.
Источник


