Моноклональные антитела при атопическом дерматите
Надысь в NEJM были опубликованы результаты двух исследований-реплик 3 фазы (SOLO-1 и SOLO-2), изучивших эффективность и безопасность нового моноклонального антитела Dupilumab у пациентов с атопическим дерматитом.
Атопический дерматит – это хроническое рецидивирующее воспалительное заболевание, в основе которого лежит неестественная избыточная реакция иммунной системы кожи на безобидные (для здоровых людей) раздражители. Патогенез атопического дерматита сложен, и многие исследователи полагают, что процессы в коже – это лишь «вершина айсберга» системных процессов, приводящих к разным состояниям – астме, аллергическому риниту и так далее.
Мне, наверное, стоит написать отдельный пост про это заболевание, а здесь лишь упомянуть, что существует две рабочих гипотезы. Первая – это первичная (врожденная) сенсибилизация к аллергенам внешней среды, сопровождающаяся ростом титров IgE, эозинофилией и вторичным нарушением целостности эпителиального барьера кожи. Вторая гипотеза делает ставку на первичный дефект барьера, от которого и начинается воспаление.
Сенсибилизация и повреждение барьера смещают баланс T-клеточных реакций в сторону Th2-процессов (они характерны для атопических состояний), важную роль в медиации которых играют цитокины интерлейкин-4 и интерлейкин-14. Эти цитокины усиливают продукцию IgE, промотирующих воспаление в коже.

Воспаление приводит к формированию характерных очагов на коже, которые при средне-тяжелом течении, поражают значительную площадь, сопровождаются сильным зудом, нарушают ночной сон, вызывают депрессию и снижают качество жизни.

Эффективность местных средств (в том числе гормонов) очень ограничена, а применение системных препаратов вызывает значительные побочные эффекты. Поэтому пациентам с атопическим дерматитом требуются препараты, способные безопасно вызывать длительную ремиссию.
Хозяева американской компании Regeneron Pharmaceuticals сделали ставку на подавление обоих ключевых цитокинов (интерлейкинов-4 и -13) одним препаратом. Их детище, вошедшее в заключительную стадию исследований, называется Dupilumab.
Дапилумаб – это полностью гуманизированное моноклональное антитело против фрагмента, совпадающего у рецептора интерлейкина-4 и у рецептора интерлейкина-13. Таким образом, одно антитело может подавлять работу рецепторов двух этих цитокинов сразу.

Исследования 2 фазы подтвердили, что гипотеза работает – препарат показал предварительную эффективность у пациентов с дерматитами, астмой и аллергическим ринитом. Клиническое улучшение у участников этих исследований совпадало со снижением Th2-реакций, а также с улучшением состояния эпителиального барьера слизистых дыхательных путей.
Полученные результаты сподвигли разработчиков провести два одинаковых регистрационных исследования 3 фазы, включив в них взрослых пациентов с средне-тяжелым течением атопического дерматита, которым не помогают местные препараты.
Regeneron решил провести два исследования-клона – SOLO-1 и SOLO-2. Такие исследования (их называют replicated trials), в случае, если их результаты совпадают, очень повышают надежность полученных данных, и регуляторы смотрят на них благосклоннее.
Набор пациентов шел в 2014 и 2015 годах в примерно 202 центрах в Северной Америке, Европе и Азии. За это время они набрали 671 пациента в SOLO-1 и еще 708 пациентов в SOLO-2.
Дизайн исследований
В обоих исследованиях пациентов рандомизировали в три группы:
- Дапилумаб подкожно один раз в неделю в течение 16 недель
- Дапилумаб подкожно один раз в две недели в течение 16 недель
- Плацебо один раз в неделю в течение 16 недель
Помимо основного лечения все пациенты должны были обрабатывать очаги увлажнителями в течение всего периода участия.
После окончания 16-недельного курса участникам обеих групп предоставлялась возможность перейти в исследования-продолжения LIBERTY AD SOLO-CONTINUE (NCT02395133) или LIBERTY AD MAINTAIN (NCT01949311).
Основные критерии включения:
- Взрослые пациенты
- Атопический дерматит средне-тяжелого течения
- По шкале EASI ≥ 16
- По шкале IGA ≥ 3
- Площадь поражения ≥ 10% от поверхности тела
Во время исследования пациентам нельзя было использовать системные и накожные глюкокортикоиды, иммумодулирующие препараты и нестероидные противовоспалительные средства.
Как оценивали эффективность лечения?
Главным критерием в исследовании был процент пациентов, достигших за 16 недель уровня IGA 0 (чистая кожа) или IGA 1 (почти чистая кожа).
IGA – это Investigator’s Global Assessment, шкала, по которой врач субъективно оценивает состояние пациента. Ее используют для оценки состояния пациентов с псориазом, атопическим дерматитом и некоторыми другими заболеваниями.
Врачу предлагают оценить пациента по примерно такой шкале:
- 0 баллов – чистая кожа: признаков атопического дерматита не видно
- 1 балл – почти чистая кожа: слегла различаемая эритема и инфильтрация кожи
- 2 балла – легкое заболевание: легкая эритема и инфильтрация
- 3 балла – заболевание средней тяжести: эритема и инфильтрация средней тяжести
- 4 балла – тяжелое течение: выраженная эритема и инфильтрация
- 5 баллов – очень тяжелое течение: мокнущая эритема/инфильтрация + корки
Сравнивая оценку одного и того же пациента в разные моменты исследования можно судить о динамике основных характеристик заболевания.
Другим важным критерим эффективности была шкала EASI – Eczema Assessment Severity Index, позволяющая более объективно и точно оценить динамику заболевания и расчитать с какой вероятностью и на какой процент пациенту может стать лучше в результате лечения.
Для того, чтобы оценить заболевание по EASI врач должен сначала по специальным таблицам посчитать площадь пораженной дерматитом поверхности кожи (кликабельно) –

Затем оценить степень заболевания в каждой зоне, дав отдельные оценки по 4 критериям:
- Эритема
- Отек
- Шелушение и
- Повреждение кожи
Для оценок существуют таблицы-подсказки (кликабельно) –

После того, как врач расставил все оценки, он, используя специальную таблицу (если кому надо – могу прислать), считает суммарный балл. Этот результат можно сравнивать у одного и того же пациента до лечения, во время лечения и после лечения.
В проектах SOLO-1 и 2 врачи спонсор сравнивал количество пациентов в каждой группе, достигиших через 16 недель лечения ответа EASI 75, что означает улучшение по шкале EASI на 75% по сравнению с моментом до начала исследования.
Характеристики пациентов на baseline
- Медианный возраст участников составил 34-39 лет
- Медианная длительность заболевания была 24-28 лет
- Медианная площадь поражения – 50-57% от площади поверхности тела
- 33% участников до начала принимали системные глюкокортикоиды
- 26-31% участников до начала принимали системные иммуннодепрессанты
Подробнее – в таблице внизу (кликабельно) –

Какую эффективность продемонстрировал дапилумаб?
По результатам обоих исследований, через 16 недель лечения процент пациентов, достигших IGA 0-1 (почти чистая или чистая кожа), составил:
- 36-38% при приеме антитела раз в две недели
- 36-37% при приеме антитела каждую неделю
- 8-10% в группах плацебо
Эта разница между препаратом и плацебо была в обоих исследованиях статистически значимой (p < 0.001).

По второму критерию, EASI-75, дапилумаб (через 16 недель применения) тоже существенно обошел группы плацебо (в обоих исследованиях) –

Процент пациентов, достигших EASI-75, составил:
- 48-52% в группах дапилумаб раз в неделю
- 44-51% в группах дапилумаб раз в две недели
- 12-15% в группах плацебо
Разница с плацебо во всех случаях была статистически значимой – p < 0.001.
Кроме того, исследователи оценивали степень зуда (одного из очень неприятных симптомов атопического дерматита), а также качество сна, настроение, ощущение «качества жизни», использование «препаратов спасения» и другие критерии.
Дупилумаб улучшил все измеряемые состояния (картинки кликабельны):
Зуд

Влияние заболевания на «качество жизни»

Эту диаграмму нужно понимать так: чем ниже линия – тем меньше заболевание влияет на качество жизни пациента.
Депрессия и тревога

Что с безопасностью?
Общая частота побочных эффектов не различалась в группах препарата и группах плацебо. Вот подробная таблица с побочкой (кликабельно).

Какие выводы?
Два одинаковых исследования показали, что дупилумаб безопасно и эффективно снижает интенсивность атопического дерматита и существенно повышает качество жизни. Но, увы, этот эффект развивается не у всех – только 30-40% пациентов, похожих на тех, которые участвовали в исследовании могут рассчитывать на значимый эффект. Почему? Потому что иммуная система сложно устроена, а люди – это не клоны, они очень сильно различаются.
Тем не менее – еще один препарат (я думаю, что он будет одобрен и появится на рынке) увеличивает количество опций лечения для пациентов, а в этом ничего плохого нет. Сколько это будет стоить – узнаем позже.
Новые посты проще всего отслеживать по анонсам в наших пабликах ВКонтакте и Фейсбуке.
Источник
Будущее биологической терапии атопического дерматита (экземы) выглядит многообещающе: 2018 год должен принести больным несколько новых препаратов для подкожного и внутривенного введения, нацеленных на молекулы IL13, IL17 и другие.
«Ставший первой ласточкой препарат Дупиксент (дупилумаб) дополнится еще более эффективными терапевтическими опциями. Это общая тенденция к смещению в сторону высокоселективной биологической терапии экземы и других дерматологических заболеваний, включая псориаз» — говорится в заявлении Линдсей Струдд.
Доктор Струдд и ее коллега Нупур Патель опубликовали обзор новых достижений фармакологии в журнале Advances in Experimental Medicine and Biology.
Испытания препарата Дупиксент продолжаются
Текущие клинические испытания могут пролить свет на истинные возможности дупилумаба (dupilumab), человеческих моноклональных антител IgG4 к интерлейкинам IL-4 и IL-13. Эти антитела связывают белковую субъединицу IL-4Rα, которая присутствует в обеих молекулах интерлейкинов.
Результат лечения дупилумабом – ослабление иммунной реакции против собственных клеток кожи и надежное купирование симптомов атопического дерматита.
По мнению Струдд, сотрудницы Медицинской школы Университета Уэйк Форест в Северной Каролине (США), биологическая терапия экземы в недалеком будущем должна полностью заменить мощные, но потенциально опасные кортикостероидные гормоны.
Клинические исследования фазы III – проекты идентичного дизайна SOLO1 и SOLO2 – продемонстрировали, что Дупиксент объективно улучшал состояние взрослых пациентов с атопическим дерматитом на протяжении 16 недель лечения.
Недавно исследование LIBERTY AD CHRONOS продемонстрировало, что терапия дупилумабом в сочетании с кортикостероидами на протяжении года хорошо переносится и обеспечивает существенное усиление клинического эффекта последних.
Другие исследования Дупиксента продолжаются, в том числе с участием детей 12-18 лет, страдающих умеренной экземой. Исследователи надеются определить профиль безопасности и расширить возрастные рамки для нового препарата.
Какие группы лекарств от экземы увидят свет в 2018 году?
Эксперты уверены: дупилумаб – это лишь начало эпохи биологической терапии.
Ингибиторы интерлейкина IL-13
Препараты от экземы тралокинумаб (tralokinumab) и лебрикизумаб (lebrikizumab) являются специфическими моноклональными антителами против IL-13.
Первоначально разработанные для лечения астмы и ряда других воспалительных заболеваний, тралокинумаб и лебрикизумаб успешно прошли клинические испытания фазы II у пациентов с атопическим дерматитом.
«Результаты обоих исследований свидетельствуют о том, что дальнейшее развитие биологической анти-IL-13 терапии является оправданным», — пишут Патель и Струдд.
Результаты испытаний тралокинумаба говорят, что у пациентов, получавших максимальную дозу антител, базовый показатель EASI по сравнению с плацебо резко улучшался. Качество жизни, связанное с дерматологическими заболеваниями (DLQI) также существенно возрастало на фоне лечения.
В рандомизированном исследовании фазы II с участием 209 взрослых пациентов, страдающих экземой умеренной и тяжелой степени, препарат лебрикизумаб показал отличные результаты по показателям ответа EASI 50 и EASI 75. Эффект от терапии ощутили даже больные, не отвечавшие на местные кортикостероиды.
Ингибиторы интерлейкина IL-31
Экспериментальные блокаторы IL-31, которые должны появиться в 2018 году – это вещество BMS-981164 (для внутривенного введения) и препарат немолизумаб, известный под индексом CIM331. Последний блокирует альфа-рецептор IL-31 (IL-31RA) и предназначен, главным образом, для купирования зуда при экземе.
Известно, что гиперэкспрессия IL-31 приводит к зуду, очаговой алопеции и поражениям кожи у грызунов, а у людей ассоциируется с прогрессированием патологического цикла зуд-царапанье (scratch-itch cycle) при атопическом дерматите.
Клиническое испытание фазы I с BMS-981164 было завершено, но его результаты не оглашаются. Что касается препарата немолизумаб (nemolizumab), то авторы заявляют о «быстром и существенном» улучшении состояния больных, в первую очередь о нормализации сна и облегчении кожного зуда.
Ингибиторы интерлейкина IL-22
Первоначальные исследования нового антитела ILV-094 показали, что данный агент обладает благоприятной фармакокинетикой и низкой токсичностью. В настоящее время ILV-094 (внутривенное введение) проходит испытания фазы II на взрослых пациентах с атопическим дерматитом умеренной и тяжелой степени.
«Поскольку IL-22 является одним из ключевых цитокинов в развитии атопического дерматита, его ингибирование может обеспечить преимущества по сравнению с другими доступными методами лечения. Мы рассчитываем на повышенную безопасность благодаря специфическому воздействию», — пишут ученые.
Ингибиторы интерлейкина IL-17
Выработка IL-17 играет важную роль в патогенезе псориаза, но данный интерлейкин определяется и при экзематозных поражениях. Некоторые биологические препараты для лечения псориаза сегодня испытываются на больных атопическим дерматитом.
Прежде всего, речь идет о препарате секукинумаб (secukinumab) – это человеческие моноклональные антитела к IL-17А, которые проходят клиническое испытание фазы II в Соединенных Штатах. Субъекты – взрослые пациенты с умеренной и тяжелой экземой.
Другие препараты
Сообщается также о попытках использовать устекинумаб (ustekinumab) – другое лекарственное средство, одобренное для лечения псориаза. Это ингибитор интерлейкина IL-12 / 23. По предварительным данным, пациенты с экземой хорошо реагируют на него.
«В рандомизированном плацебо-контролируемом исследовании фазы II с участием 33 пациентов устекинумаб продемонстрировал более высокие показатели SCORAD50 против плацебо. Однако результаты не достигли статистической значимости. Возможно, дело в применении местных кортикостероидов или недостаточной дозе», — говорят авторы.
Итак, в 2018 больных экземой ждет как минимум 6-8 принципиально новых опций лечения. Каждая из них может оказать колоссальное влияние на качество вашей жизни.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Источник
В Америке одобрен первый в мире препарат от атопического дерматита на основе моноклональных антител.
До последнего времени у пациентов, чье состояние не контролируется существующими лекарствами, не было возможности хоть как-то себе помочь.
«У множества больных атопический дерматит не контролируется ни одним из имеющихся системных препаратов: ни циклоспорином, ни метотрексатом, ни азатиоприном, ни микофенолатом»,– говорит Майк Корк, дерматолог-консультант, директор по науке исследовательского центра дерматологии Шеффилдского университета (Великобритания).
И вот наконец в марте этого года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило лекарство, которое должно произвести революцию в лечении умеренной и тяжелой форм атопического дерматита. Это дупилумаб, первое в мире средство от атопического дерматита на основе моноклональных антител (выпускается под торговой маркой Dupixent). Лекарство около восьми лет разрабатывала американская компания Regeneron. У директора по науке были личные причины для создания препарата: атопическим дерматитом страдает его отец. Сейчас Regeneron объединил усилия с Sanofi, чтобы вывести лекарство на рынок.
Действие дупилумаба основано на ингибировании альфа-рецептора интерлейкина-4. Этот рецептор взаимодействует с двумя цитокинами: IL-4 и IL-13, – которые играют важную роль в иммунном ответе с участием Т2-хелпера при атопическом дерматите. Лекарство применяют в виде подкожных инъекций в объеме 300 мг еженедельно или раз в две недели. В Sanofi рассчитывают, что больные или их родственники смогут самостоятельно делать уколы.
В лицензии на использование дупилумаба пока указан только атопический дерматит, однако сейчас проходит вторая стадия клинических испытаний для его применения при лечении астмы, а также изучается возможность его использования при носовых полипах и эозинофильном воспалении пищевода.
Согласно результатам третьей фазы клинических испытаний, опубликованным в 2016 году в The New England Journal of Medicine, через 16 недель использования дупилумаба при атопическом дерматите у 40% пациентов кожа стала чистой или почти чистой (0 или 1 по шкале IGA – «Глобальная оценка исследователя») – в контрольной группе этот показатель составил лишь 10%. Для исследования отбирали пациентов с умеренным или тяжелым дерматитом (3 или 4 по оценке IGA) с поражением около 50% кожи.
По оценкам пациентов, в группе, принимавшей дупилумаб, с третьей недели зуд существенно уменьшался по сравнению с группой плацебо, а кроме того, снижались беспокойство и депрессия, влияние болезни на сон.
Дерматолог-консультант Майк Корк, директор по науке исследовательского центра дерматологии Шеффилдского университета (Великобритания), возглавлявший британское исследование, отмечает, что уменьшение зуда было самым быстрым и заметным эффектом при лечении дупилумабом.

«Дупилумаб так быстро убирает воспаление, что уже через пару недель пациенты считают себя здоровыми, хотя их состояние, казалось бы, почти не изменилось. Они воспринимают лечение как чудо, потому что больше не испытывают зуд, а это самый тяжелый симптом»,– говорит эксперт.
При этом у пациентов, получавших дупилумаб, чаще, чем в контрольной группе, наблюдались реакции в месте инъекции и конъюнктивит. Испытания проводились в Северной Америке, Европе и Азии.
Regeneron опубликовал также результаты III фазы клинических испытаний, в которых дупилумаб применялся в течение 52 недель в сочетании с топическими кортикостероидами для лечения взрослых пациентов (в контрольной группе лечили только топическими стероидами). Метод также продемонстрировал хороший эффект и высокую безопасность.
Источник: The Parmaceutical Journal
Источник

По разным причинам ни кортикостероиды, ни ингибиторы кальциневрина нельзя назвать идеальными средствами для лечения атопического дерматита (АД, экземы), в то время как абсолютно нейтральные эмольенты снижают выраженность симптомов АД лишь при мягких формах заболевания. Это побуждает ученых к разработке новых, более эффективных и безопасных, методов терапии атопического дерматита – и определенные результаты уже есть!
Моноклональные антитела: целенаправленный подход к лечению атопического дерматита
Ярким примером успехов на этом поле считается разработка моноклональных антител, показавших значительное снижение клинической тяжести АД при относительно небольшом количестве побочных эффектов за счет коррекции множества молекулярных дефектов у пациентов с экземой.
Прежде всего речь идет о дупилумабе – полностью гуманизированном моноклональном антителе к подклассу IgG4. Его действие направлено на модулирование передачи сигналов интерлейкинов определенного типа (IL-4 и IL-13) с последующим снижением воспаления.
Дупилумаб связывается с субъединицей IL-4R, ингибируя передачу сигналов IL-4 и IL-13
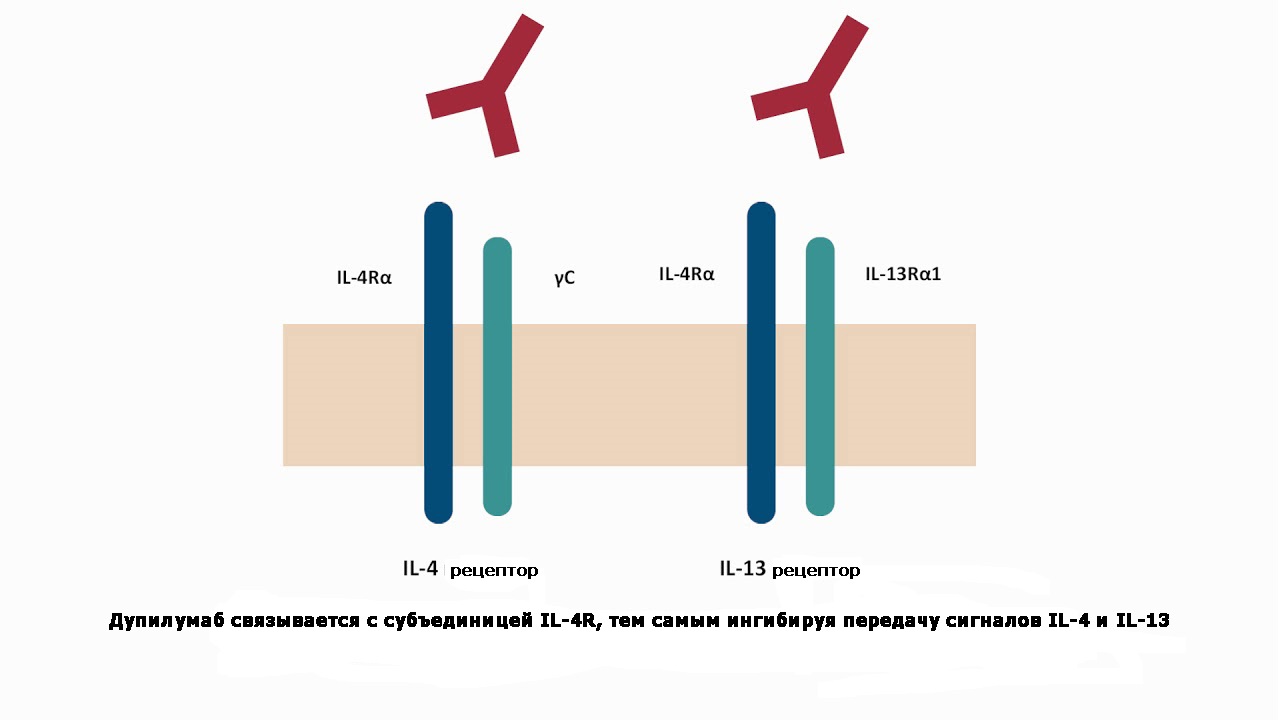
Кроме того, в дополнительных испытаниях было показано, что дупилумаб подавляет экспрессию мРНК в клетках поврежденной кожи, нормализуя тем самым функции Т-киллеров, дендритных клеток, эозинофилов, а также некоторых цитокинов.
Клинические исследования и пока что непродолжительная практика применения дупилумаба продемонстрировали его дозозависимую эффективность в улучшении симптомов атопического дерматита у взрослых пациентов.
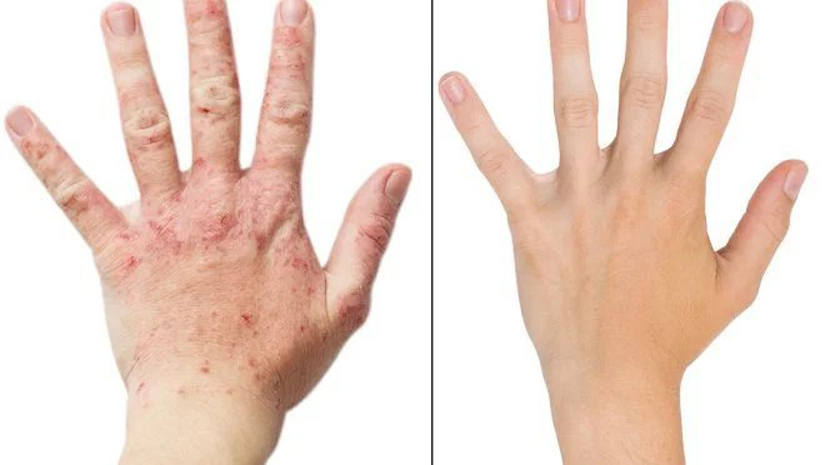
Терапия дупилумабом не только снижала тяжелые клинические проявления АД (зуд, эритему, отек, лихенификацию, экскориации, образование корок), но и полностью восстанавливала кожный покров пациентов со средней и тяжелой формами атопического дерматита.
Кожа пациентки с АД до и после применения дупилумаба
Утверждается, что лечение атопического дерматита этим препаратом восстанавливало барьерную функцию кожи не только за счет снижения симптомов, провоцирующих расчесывание, но и также посредством значительного повышения уровня протеинов плотных межклеточных контактов в эпидермисе (клаудина), протеинов рогового конверта (лорикрина, филагрина) и ряда липидов.
В США использование дупилумаба одобрено с 2017 года (у взрослых), с марта 2019 его разрешено применять также у детей и подростков с атопическим дерматитом, резистентному к лечению топическими препаратами.
Экспериментальные препараты для лечения атопического дерматита
Дупилумаб пока что самое успешное (в коммерческом смысле слова) моноклональное антитело, но не единственное. На протяжении 2018-2019 годов испытывается также тралокинумаб – еще одно гуманизированное моноклональное антитело, нацеленное на другой интерлейкин, IL-13.
IL-13 также играет определенную роль в патогенезе атопического дерматита – согласно новым данным, этот медиатор воспаления избыточно синтезируется в коже пациентов с АД и повреждает целостность эпидермального барьера за счет снижения экспрессии генов, регулирующих синтез лорикрина и инволукрина. К сожалению, тралокинумаб не продемонстрировал столь же убедительных результатов, как предыдущее моноклональное антитело, хотя и снижал симптоматику атопического дерматита умеренной и тяжелой степени.
Немолизумаб – еще один достаточно перспективный кандидат из класса гуманизированных моноклональных антител. Его действие направлено уже против IL-31 (интерлейкина отвечающего за такой симптом АД как зуд). Помимо того IL-31 нарушает целостность эпидермального барьера. В клинических исследованиях этот препарат обеспечивал значительное облегчение зуда у пациентов с экземой в зависимости от дозы. Пока что испытания по применению этого препарата в лечении атопического дерматита продолжаются.
Другими путями: препараты, модифицирующие патогенез атопического дерматита
Другое направление поисков эффективных методов лечения атопического дерматита – применение ингибиторов фосфодиэстеразы 4 (PDE4): аномальная активность этого фермента не так давно была признана отличительной чертой АД и других аллергических заболеваний. (Картина с участием этого фермента в патогенезе АД становится понятнее, если отметить, что повышенная активность PDE4 запускала увеличенное высвобождение гистамина и синтез IgE.)
Предварительные тесты показали, что ингибитор фосфодиэстеразы 4 кризаболол нормализует высвобождение гистамина и синтез IgE при атопическом дерматите. В клинических исследованиях кризаболол препарат показал большую эффективность, чем плацебо, но все же не достиг первичных конечных точек. Тем не менее, разработки в этом направлении продолжаются, и ингибиторы PDE4 рассматриваются как препараты для экспериментальной терапии атопического дерматита
Еще один вариант патогенетического лечения атопического дерматита – ингибиторы семейства Янус киназ (JAK). Один из таких препаратов, тофацитиниб, продемонстрировал статистически значимую эффективность по сравнению с плацебо в снижении воспаления при АД. (Следует отметить, что в последних исследованиях было показано, что моноклональное антитело немолизумаб также воздействует на сигнальный путь JAK-STAT.)
Тофацитиниб непосредственно ингибирует цитокины, в том числе интерлейкин-4, что приводит к выраженному снижению воспаления. Сегодня его активно исследуют не только как препарат для лечения атопического дерматита, но также в режимах терапии псориаза и очаговой алопеции.
Доступность новых препаратов для терапии АД: вопрос времени
Практически все перечисленные препараты открывают новую эру в дерматологии и аллергологии – эру патогенетического лечения атопического дерматита, модифицирующую само заболевание, а не его симптомы.
Конечно, эти «лекарства будущего» (которое уже, по сути, наступило), нельзя назвать дешевыми или доступными для среднестатистического пациента с экземой, однако есть надежда, что по мере роста распространенности моноклональных антител и других инновационных средств, стоимость такой терапии существенно снизится.
Источники:
- New and developing therapies for atopic dermatitis
- Моноклональное антитело для лечения экземы от Sanofi расширило показания
Источник


