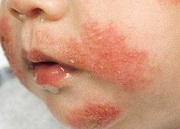
Может быть температура от дерматита
Атопический дерматит может быть с температурой? Или что это тогда может быть?
Консультация врача педиатра
Здравствуйте у моего ребёнка была температура три дня, доходила до 38,5, потом температура спала и он стал капризным, сонливым и налеце появилась краснота в области глаз, щеки. Также появился налет на языке. Веки опухли немного, глаза выглядят как больные. Утром ему получше краснота и отек с век спадает. Через некоторое время примерно час все снова, краснота и отеки возвращаются. От прикорма отказываетс, плачет и выплевывает, так что одно гв. Стул нормальный. Ребёнку 6 месяцев. Был атопический дерматит. Но не такой. Загородном нет возможности сходить к врачу. На теле красоты пока нет, второй день после температуры. Давала супрастин. Глаза чешет. Зубов нет. Возраст пациента: 6 месяцев
Использованные источники: puzkarapuz.ru
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Кожаный дерматит что это
Описание аллергического дерматита
Бывает ли температура при аллергии?
Может ли быть температура при аллергии?
Чаще всего об этом приходится задумываться при насморке, который на начальном этапе проявлений напоминает и симптомы индивидуальной чувствительности, и картину вирусной инфекции. Заложенность из-за отека, водянистые прозрачные выделения, зуд в носу и чихание – все сходится. Поэтому ориентиром становится температура тела. Если показатели на градуснике преодолевают отметку в 37 °C, диагноз ясен. Или нет?
На самом деле аллергия и температура – вовсе не несовместимые понятия. Лихорадка нередко сопровождает формы индивидуальной иммунной чувствительности – например, такие как:
Таким образом, наличие повышенной температуры тела не может служить основанием для исключения диагноза аллергии.
Причины
Лихорадка – это типовой патологический процесс. Она развивается по определенным законам и является как формой ответа организма на раздражители, так и способом защиты от них. Обусловить ее возникновение может изменение в «настройках» центра терморегуляции – то есть смещение особой термоустановочной точки на более высокий уровень. Это происходит под влиянием веществ, получивших название пирогенов. Они делятся как:
- первичные (вирусы, бактерии и другие агенты, способные провоцировать иммунный ответ – антигены);
- вторичные (цитокины (интерлейкин1a и др.) – специфические белки, влияющие на центр терморегуляции)
Антигены – это вещества, воспринимающиеся иммунной системой как чужеродные; от них нужно защищаться – в этом состоит цель каждого этапа реакций. Конечно, если механизм работает адекватно, это применимо лишь к возбудителям инфекции и некоторым другим агентам, способным повреждать организм; иммунитет настроен на их выявление и уничтожение. При искаженной чувствительности агрессия направлена и против домашней пыли, шерсти животных, компонентов косметики; они как первичные пирогены активируют защитные клетки, выделяются цитокины – возникает воспаление и лихорадка.
Особенности проявлений
Опровергнув одно ошибочное мнение – что лихорадочных реакций при индивидуальной непереносимости не бывает, следует приступить ко второму, не менее распространенному. Оно гласит, что температура в случае аллергических патологий не превышает субфебрильных показателей – то есть находится в границах 37,1–37,5 °C. Это возможно, однако не исключает вероятности более высокой лихорадки. К тому же, есть несколько форм аллергии, для которых увеличенная температура является классическим компонентом клинической картины – рассмотрим их по очереди.
Поллиноз
Это аллергия на пыльцу, проявляющаяся:
- заложенностью носа;
- покраснением глаз, слезотечением;
- зудом и отеком век;
- чиханием и др.
Носит сезонный характер (возникает в период цветения причинно-значимых растений: амброзии, полыни и др.). Лихорадки нет или она находится в пределах субфебрильных значений. Высокой бывает только при пыльцевой интоксикации – это вариант тяжелого течения заболевания, при котором больных беспокоит:
- слабость;
- головокружение;
- снижение аппетита;
- нарушение сна.
Температура тела повышается до 38–39 °C, при этом наблюдается также озноб, резкое ухудшение общего состояния, снижение работоспособности, утомляемость.
Токсикодермия
Представляет собой острый воспалительный процесс, спровоцированный контактом с аллергенами, обладающими одновременно свойствами токсинов, то есть ядов. Они поступают в организм:
- При вдыхании.
- При проглатывании.
- При осуществлении инъекций.
- При введении в прямую кишку, влагалище (ректально, вагинально).
- кожной сыпью (пузырьки, волдыри, пятна, узелки);
- зудом, отеком;
- общей слабостью;
- в тяжелых случаях – тошнотой, рвотой.
Токсикодермия очень часто бывает лекарственной – то есть развивается в ответ на использование фармакологических препаратов (антибиотиков, сульфаниламидов, прокаина и др.). Она делится на три степени, и лихорадка сопровождает все, кроме первой. При умеренном поражении температура субфебрильная, а при тяжелом – может подняться до 38–39 °C и более. При этом нельзя исключать вероятность присоединения инфекции – например, из-за расчесывания участков сыпи.
Крапивница
Это поражение кожных покровов и слизистых оболочек, при развитии которого возникают следующие симптомы:
- Интенсивный зуд.
- Отек.
- Появление волдырей розового, красного, фарфорового оттенка.
Элементы сыпи появляются внезапно и, как правило, без симптомов-«предвестников». Они могут локализоваться на отдельных областях (в том числе на подошвах, ладонях, волосистой части головы) или покрывают все тело (общая, или системная форма). При острой патологии существуют не больше 24 часов; исчезают быстро, без рубцов, вторичных изменений кожи.
Волдыри при крапивнице могут сливаться в единые очаги и всегда бледнеют при надавливании.
Повышение температуры тела (от 37,1 до 39 °C) появляется одновременно с возникновением сыпи и носит название «крапивной лихорадки». Однако этот симптом сопровождает только системную форму патологии. После разрешения (то есть исчезновения) волдырей также купируется (прекращается).
Отек Квинке
Представляет собой припухлость тканей в области:
- щек;
- век;
- губ;
- наружных половых органов;
- слизистых оболочек – носа, глотки, гортани, трахеи, желудка и др.
Отек формируется достаточно быстро, при этом отсутствует зуд, а симптомы зависят от локализации. Так, при расположении в гортани возникает кашель, нарастают явления дыхательной недостаточности, а при поражении пищеварительного тракта – тошнота, рвота и др. Лихорадка, как и при крапивнице, не предшествует отеку, а включается в спектр ярких симптомов уже после его возникновения, находится в пределах 37,1–39 °C и исчезает при разрешении процесса.
Сывороточная болезнь
Патология, которая стала известной только с началом массового производства профилактических и лечебных сред, необходимых для предотвращения или подавления развития инфекционных процессов – разнообразных вакцин, сывороток, моноклональных антител и др. Является примером иммунокомплексной аллергической реакции, характеризуется такими признаками как:
- кожная сыпь;
- увеличение лимфатических узлов;
- жжение, зуд, отек, покраснение в области инъекции;
- отек, болезненность в области суставов;
- тошнота, рвота и др.
Какой будет лихорадка, зависит от тяжести течения – если сывороточная болезнь протекает легко, она находится на уровне 37,5–38 °C на протяжении 2–3 суток. Состояние пациента считается удовлетворительным. При второй степени температура достигает более высоких цифр (38–39 °C) и сохраняется 1–2 недели. В тяжелых случаях появляются признаки, напоминающие инфекцию:
- покраснение глаз и слизистой оболочки глотки;
- сыпь по всему телу;
- сильная слабость.
Температура высокая – 39–40 °C, наблюдается в течение длительного периода времени, истощает пациента.
Инфекционная лихорадка и аллергия: в чем разница?
Многие читатели, ознакомившись с информацией в предыдущих разделах, могут прийти к мысли, что выделить четкие различия достаточно сложно. Это действительно так; кроме того, сомнителен ряд привычных утверждений, касающихся лихорадки. Например, уровень повышения, который нередко принимается за критерий тяжести течения заболевания, на самом деле весьма субъективен и зависит от распространенности процесса (локальный, или местный либо системный), возраста, состояния здоровья пациента. Например, температура при аллергии у детей бывает чаще, чем у взрослых. Описать наиболее значимые нюансы удобнее в таблице:
При оценке объективных признаков лихорадки важно помнить, что встречаются не только изолированные, но и сочетанные процессы.
Инфекция может предшествовать аллергической реакции на антибиотики, которыми лечат пациента или присоединяться, когда больной расчесывает зудящие участки кожи до кровоточащих ранок. Поэтому стоит рассматривать вероятные причины нарушений со всех сторон.
Каким должно быть лечение?
Планируя алгоритм мероприятий, предназначенных для улучшения самочувствия пациента, следует понимать, что аллергия – это процесс, затрагивающий множество функциональных систем организма. Лихорадка является всего лишь одним из симптомов, и лечить ее отдельно бесполезно, если не воздействовать на основное заболевание.
Как же добиться выздоровления? Используется несколько методов:
- Прекращение контакта с аллергеном (например, замена лекарства, вызвавшего симптомы или переезд в регион, где нет цветения растений с опасной пыльцой).
- Диета (основана на исключении из рациона продуктов, часто провоцирующих реакции – цитрусовых, томатов, грибов и др.).
- Лекарственная терапия (проводится с помощью антигистаминных (Цетрин, Зиртек), глюкокортикостероидов (Преднизолон, Элоком), кромонов (Кетотифен, Задитен) в виде таблеток, мазей, инъекций).
В случае развития некоторых форм аллергии требуются энтеросорбенты (Мультисорб, Атоксил), мочегонные (Фуросемид), нестероидные противовоспалительные (Нимесил, Индометацин). Последняя группа препаратов обладает жаропонижающим эффектом, однако применять их следует только тогда, когда нет иного способа бороться с лихорадкой. Если же речь идет о временном повышении температуры до субфебрильных значений (например, при крапивнице или поллинозе), эти лекарства ни к чему.
Что же делать, если аллергия не проходит?
Вас мучает чихание, кашель, зуд, высыпания и покраснения кожи, а может проявления аллергии у Вас еще более серьезные. А изоляция аллергена неприятная или вовсе невозможна.
К тому же, аллергия приводит к таким заболеваниям как астма, крапивница, дерматит. И рекомендованные лекарства почему-то не эффективны в Вашем случае и никак не борются с причиной…
Рекомендуем прочитать в наших блогах историю Анны Кузнецовой, как она избавилась от аллергии когда врачи поставили на ней жирный крест. Читать статью >>
Автор: Торсунова Татьяна
Виды аллергического кашля и причины его появления.
Как аллергия может напомнить о себе в будущем.
Виды аллергии, ее причины и способы борьбы с ней.
Что делать, если вы заболели во время беременности? Насколько это опасно для ребенка.
Комментарии, отзывы и обсуждения
Финогенова Ангелина: «Я за 2 недели полностью вылечила аллергию и завела пушистого кота без дорогих препаратов и процедур. Достаточно было просто. » Подробнее>>
Использованные источники: proallergen.ru
ПОХОЖИЕ СТАТЬИ:
Дерматит ног
Могут ли паразиты быть причиной дерматита
Может ли от дерматита быть температура
Если кашель и сопли, то причина температуры точно не дерматит!! Обратитесь к другому врачу.
Да в том то и дело, что кашель прошел, сопли остаточные, как отек слизистой.
При температуре массаж делать нельзя. уже не делаем ?
Подскажите, может быть температура при аллергическом дерматите?
НЕ МОЖЕТ.
Либо сопутствующее дерматиту заболевание инфекционно-вирусно-воспалительного зарактера, либо причина сыпи совсем другая. Будьте внимательны. Сдавайте анализы!
Сейчас померяла-38,3 температура. Причем кашель прошел, покраснения тоже. Нос дышит, но все равно ртом, видимо отек.
Какие анализы надо сдавать?
Кровь на клинику и мочу. Я так думаю. И не тяните. Симптомы похожи (по меньшей мере) на скарлатину. Не пугаетесь! Но- повторюсь- просто аллергия температуру не дает ни при каких обстоятельствах!
Причина температуры, скорей всего в орз, а вот алергия (дерматит) может проявиться или обостриться, как раз в период снижения имунитета, у нас именно так она и «вылезла», и когда болеем всегда обостряется(((
Конечно же обратитесь ко врачу, темболее если температура так долго держится!
К сожалению аллергия дает температуру, еще какую. У нас была при крапивнице несколько дней до 38. Стали пить тавегил, хлористый кальций. ТОлько после этих препаратов пошло все убыль.
Ох. Еще раз нет!
Крапивница, атопитеский дерматит, равно как и любой другой дерматоз (высыпание на коже) может быть следствием очень широкого спектра заболеваний — от краснухи до ротовирусной инфекции, в том числе от обострения аллергии.
Есть крапивница — что то «не так» в организме.
Есть температура — тоже что то беспокоит.
Краснуха и скарлатина например в большинстве случаев выдают и температуру и высыпания.
ТОЛЬКО обострение аллергии температуры повысить НЕ МОЖЕТ! Может, уж простите меня, вызвать приступ астмы, любую кожную реакцию, отек Квинке, анафилактический шок. Температуру — никогда!
Извините, что кричу, но ссылаясь на «аллергию с температурой» рискуете прозевать что то посерьезнее ттт.
И вообще, проконсультируйтесь с врачом, блин.
Ох. Еще раз нет!
Крапивница, атопитеский дерматит, равно как и любой другой дерматоз (высыпание на коже) может быть следствием очень широкого спектра заболеваний — от краснухи до ротовирусной инфекции, в том числе от обострения аллергии.
Есть крапивница — что то «не так» в организме.
Есть температура — тоже что то беспокоит.
Краснуха и скарлатина например в большинстве случаев выдают и температуру и высыпания.
ТОЛЬКО обострение аллергии температуры повысить НЕ МОЖЕТ! Может, уж простите меня, вызвать приступ астмы, любую кожную реакцию, отек Квинке, анафилактический шок. Температуру — никогда!
Извините, что кричу, но ссылаясь на «аллергию с температурой» рискуете прозевать что то посерьезнее ттт.
И вообще, проконсультируйтесь с врачом, блин.
Да конечно проконсультируемся. Через час как раз на прием. Просто аллергию то я не сама поставила, а именно врач, которой была описана в том числе и температура. Причем ходили и к участковому врачу и к дерматологу. Все сказали дерматит и точка. Выписали противоаллергическое и от токсинов. Вот четыре дня уже пропили это все, сыпь ушла, кашель тоже, сопли почти, а температура НЕТ.
Да конечно проконсультируемся. Через час как раз на прием. Просто аллергию то я не сама поставила, а именно врач, которой была описана в том числе и температура. Причем ходили и к участковому врачу и к дерматологу. Все сказали дерматит и точка. Выписали противоаллергическое и от токсинов. Вот четыре дня уже пропили это все, сыпь ушла, кашель тоже, сопли почти, а температура НЕТ.
Обязательно возьмите направление на анализы!
Если будет неуверенность в диагнозе попробуйте сходить к доктору Гаевской в 83 поликлинику на Большом ПС. Правда, она детишек неохотно. Но она очень точно диагностирует по Фоллю. Вообще то она гомеопат — но уж это ваше личное дело ? А диагноз, если возьмется, будет точен-к бабке не ходи ?
Удачи вам! И простите еще раз, раскричалась я ?
Все будет хорошо!:flower:
Ох. Еще раз нет!
Крапивница, атопитеский дерматит, равно как и любой другой дерматоз (высыпание на коже) может быть следствием очень широкого спектра заболеваний — от краснухи до ротовирусной инфекции, в том числе от обострения аллергии.
Есть крапивница — что то «не так» в организме.
Есть температура — тоже что то беспокоит.
Краснуха и скарлатина например в большинстве случаев выдают и температуру и высыпания.
ТОЛЬКО обострение аллергии температуры повысить НЕ МОЖЕТ! Может, уж простите меня, вызвать приступ астмы, любую кожную реакцию, отек Квинке, анафилактический шок. Температуру — никогда!
Извините, что кричу, но ссылаясь на «аллергию с температурой» рискуете прозевать что то посерьезнее ттт.
И вообще, проконсультируйтесь с врачом, блин.
температура при аллергии — это реакция организма на интоксикацию, на токсины, которые выделяют микроорганизмы.
Если Вы врач, то освижите, пожалуйста, знания по иммунологии. Извините, если резко.
Использованные источники: 2009-2012.littleone.ru
Источник
Атопический дерматит на повышение температуры.
Девочки, чьи детки страдают атопическим дерматитом, обращаюсь к вам за советом. Первый раз мы познакомились с этой бякой в 2 месяца. Лицо было покрыто сплошной красной корочкой. В теч. следующих 2-х мес. выводили ребенка из этого состояния. Сменили смесь, почистили кишечник, помазались мазилками — вроде всё утряслось.
С введением прикорма и переходом на более-менее взрослую пищу периодически высыпают красные пятна слегка шершавые, преимущественно на лице и попе. Готовлю малышонку отдельно, никаких аллергенных продуктов, клубник, малин, конфет и т.д.
Но в последние пол-года 3 раза были сильные обострения:
1 раз тяжелое ОРВИ, температура 39,5, попали в инфекционку, дали нурофен высыпало по всему телу -жуть! Решили, что аллергия на Нурофен.
2 раз — ангина, температура 38,8, врач выписал амоксиклав. На следующий день покрылись коркой, да такой, что нас госпитализировали в краевую больницу с атопическим дерматитом. Выводили из этого состояния преднизолоном и супрастином несколько дней. Решили, что аллергия на Амоксиклав. Брали кровь на реакцию к Нурофену и Амоксиклаву.
3 раз — две недели назад были на море. Поднялась температура (наверно перегрелись немного, хотя с 12 дня до 5 вечера вообще из дома не выходили). Дала четвертинку супрастина. На утро ребенок весь в краснючих пятнах (все тело, личико, даже на подошвах).
Одним словом, нас очень сильно высыпает при повышении температуры. Врач говорит, типа, что-то съели. Ну, во-первых, я слежу за питанием дочки, во-вторых, получается это «что-то» мы всегда едим после того, как поднимется температура. Какой-то бред получается.
Как это все понимать, может кто с таким сталкивался?
Использованные источники: www.baby.ru
ПОХОЖИЕ СТАТЬИ:
Атопический дерматит на губах мазь
Опасен ли дерматит для окружающих
Атопический дерматит у детей. Причины, симптомы, признаки, диагностика и лечение патологии
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Любого родителя пугают высыпания на нежной коже наших деток, но не все родители понимают, что кожа – это всего лишь «индикатор» того, что происходит в организме ребенка, особенно, если это аллергическая сыпь.
В период неблагоприятной экологической ситуации, аллергические заболевания у детей встречаются все чаще и чаще. И наша задача максимально не допустить развитие у ребенка аллергии, а если она все же появилась, то сделать так, чтобы увеличить периоды ремиссии заболевания. Не зря говорят, что ребенок «перерос» аллергию, но, к сожалению, это происходит не всегда.
Итак, наша статья посвящена атопическому дерматиту, самому частому аллергическому заболеванию у детей.
Атопический дерматит – это генетически зависимое аллергическое заболевание, которое имеет хроническое течение и характеризуется появлением специфической сыпи на коже в результате извращенного иммунного ответа на внешние и внутренние факторы.
Часто атопический дерматит сочетается с другими аллергическими заболеваниями:
- аллергический ринит,
- бронхиальная астма,
- респираторный поллиноз,
- крапивница,
- сенная лихорадка и др.
В литературе, отечественной и международной также можно встретить и другие названия атопического дерматита:
- экссудативный или аллергический диатез,
- нейродермит,
- атопическая экзема,
- конституциональная экзема,
- диатезное пруриго,
- почесуха Бенье и другие.
Немного статистики! Атопический дерматит – это наиболее часто встречаемое заболевание у детей. В некоторых европейских странах распространенность данного заболевания практически достигает 30% среди болеющих детей и более 50% из всех аллергических заболеваний. А в структуре всех заболеваний кожи атопический дерматит занимает по частоте встречаемости восьмую позицию в мире.
Несколько интересных фактов!
- Атопия или аллергия – это все же два разных состояния. Аллергия у человека на всю жизнь и возникает она на один и тот же аллерген (или несколько аллергенов), даже в небольших дозах. Атопия возникает на более широкий «ассортимент» аллергенов, со временем, факторы, вызывающие атопию, могут измениться, также может меняться и реакция иммунитета в зависимости от дозы аллергена (при небольших дозах аллергена атопия может не развиться вовсе). При атопии родители часто говорят: «У моего ребенка аллергия на все…».
Представим ситуацию, что детям в ясельной группе выдали по 8 мандаринов. У половины или трети детей на щеках от такого количества лакомства появится нездоровый румянец на фоне сухой кожи, у некоторых из этих детей может появиться насморк или даже редкий кашель и только у одного ребенка разовьется выраженная аллергическая реакция в виде крапивницы или даже приступа удушья. Так у кого из этих детей аллергия, а у кого атопия? Не у всех детей аллергия на цитрусовые, при следующем дозированном приеме мандарин у большинства из них такой реакции уже не будет. И только один ребенок даст последующие аллергические проявления даже на одну мандаринку. Просто у тех краснощеких детей атопия, а у одного малыша настоящая аллергия в виде крапивницы и бронхиальной астмы.
Использованные источники: www.polismed.com
СТАТЬИ ПО ТЕМЕ:
Атопический дерматит на губах мазь
Санатории для больных атопическим дерматитом
Бывает ли температура при аллергии?
Может ли быть температура при аллергии?
Чаще всего об этом приходится задумываться при насморке, который на начальном этапе проявлений напоминает и симптомы индивидуальной чувствительности, и картину вирусной инфекции. Заложенность из-за отека, водянистые прозрачные выделения, зуд в носу и чихание – все сходится. Поэтому ориентиром становится температура тела. Если показатели на градуснике преодолевают отметку в 37 °C, диагноз ясен. Или нет?
На самом деле аллергия и температура – вовсе не несовместимые понятия. Лихорадка нередко сопровождает формы индивидуальной иммунной чувствительности – например, такие как:
Таким образом, наличие повышенной температуры тела не может служить основанием для исключения диагноза аллергии.
Причины
Лихорадка – это типовой патологический процесс. Она развивается по определенным законам и является как формой ответа организма на раздражители, так и способом защиты от них. Обусловить ее возникновение может изменение в «настройках» центра терморегуляции – то есть смещение особой термоустановочной точки на более высокий уровень. Это происходит под влиянием веществ, получивших название пирогенов. Они делятся как:
- первичные (вирусы, бактерии и другие агенты, способные провоцировать иммунный ответ – антигены);
- вторичные (цитокины (интерлейкин1a и др.) – специфические белки, влияющие на центр терморегуляции)
Антигены – это вещества, воспринимающиеся иммунной системой как чужеродные; от них нужно защищаться – в этом состоит цель каждого этапа реакций. Конечно, если механизм работает адекватно, это применимо лишь к возбудителям инфекции и некоторым другим агентам, способным повреждать организм; иммунитет настроен на их выявление и уничтожение. При искаженной чувствительности агрессия направлена и против домашней пыли, шерсти животных, компонентов косметики; они как первичные пирогены активируют защитные клетки, выделяются цитокины – возникает воспаление и лихорадка.
Особенности проявлений
Опровергнув одно ошибочное мнение – что лихорадочных реакций при индивидуальной непереносимости не бывает, следует приступить ко второму, не менее распространенному. Оно гласит, что температура в случае аллергических патологий не превышает субфебрильных показателей – то есть находится в границах 37,1–37,5 °C. Это возможно, однако не исключает вероятности более высокой лихорадки. К тому же, есть несколько форм аллергии, для которых увеличенная температура является классическим компонентом клинической картины – рассмотрим их по очереди.
Поллиноз
Это аллергия на пыльцу, проявляющаяся:
- заложенностью носа;
- покраснением глаз, слезотечением;
- зудом и отеком век;
- чиханием и др.
Носит сезонный характер (возникает в период цветения причинно-значимых растений: амброзии, полыни и др.). Лихорадки нет или она находится в пределах субфебрильных значений. Высокой бывает только при пыльцевой интоксикации – это вариант тяжелого течения заболевания, при котором больных беспокоит:
- слабость;
- головокружение;
- снижение аппетита;
- нарушение сна.
Температура тела повышается до 38–39 °C, при этом наблюдается также озноб, резкое ухудшение общего состояния, снижение работоспособности, утомляемость.
Токсикодермия
Представляет собой острый воспалительный процесс, спровоцированный контактом с аллергенами, обладающими одновременно свойствами токсинов, то есть ядов. Они поступают в организм:
- При вдыхании.
- При проглатывании.
- При осуществлении инъекций.
- При введении в прямую кишку, влагалище (ректально, вагинально).
- кожной сыпью (пузырьки, волдыри, пятна, узелки);
- зудом, отеком;
- общей слабостью;
- в тяжелых случаях – тошнотой, рвотой.
Токсикодермия очень часто бывает лекарственной – то есть развивается в ответ на использование фармакологических препаратов (антибиотиков, сульфаниламидов, прокаина и др.). Она делится на три степени, и лихорадка сопровождает все, кроме первой. При умеренном поражении температура субфебрильная, а при тяжелом – может подняться до 38–39 °C и более. При этом нельзя исключать вероятность присоединения инфекции – например, из-за расчесывания участков сыпи.
Крапивница
Это поражение кожных покровов и слизистых оболочек, при развитии которого возникают следующие симптомы:
- Интенсивный зуд.
- Отек.
- Появление волдырей розового, красного, фарфорового оттенка.
Элементы сыпи появляются внезапно и, как правило, без симптомов-«предвестников». Они могут локализоваться на отдельных областях (в том числе на подошвах, ладонях, волосистой части головы) или покрывают все тело (общая, или системная форма). При острой патологии существуют не больше 24 часов; исчезают быстро, без рубцов, вторичных изменений кожи.
Волдыри при крапивнице могут сливаться в единые очаги и всегда бледнеют при надавливании.
Повышение температуры тела (от 37,1 до 39 °C) появляется одновременно с возникновением сыпи и носит название «крапивной лихорадки». Однако этот симптом сопровождает только системную форму патологии. После разрешения (то есть исчезновения) волдырей также купируется (прекращается).
Отек Квинке
Представляет собой припухлость тканей в области:
- щек;
- век;
- губ;
- наружных половых органов;
- слизистых оболочек – носа, глотки, гортани, трахеи, желудка и др.
Отек формируется достаточно быстро, при этом отсутствует зуд, а симптомы зависят от локализации. Так, при расположении в гортани возникает кашель, нарастают явления дыхательной недостаточности, а при поражении пищеварительного тракта – тошнота, рвота и др. Лихорадка, как и при крапивнице, не предшествует отеку, а включается в спектр ярких симптомов уже после его возникновения, находится в пределах 37,1–39 °C и исчезает при разрешении процесса.
Сывороточная болезнь
Патология, которая стала известной только с началом массового производства профилактических и лечебных сред, необходимых для предотвращения или подавления развития инфекционных процессов – разнообразных вакцин, сывороток, моноклональных антител и др. Является примером иммунокомплексной аллергической реакции, характеризуется такими признаками как:
- кожная сыпь;
- увеличение лимфатических узлов;
- жжение, зуд, отек, покраснение в области инъекции;
- отек, болезненность в области суставов;
- тошнота, рвота и др.
Какой будет лихорадка, зависит от тяжести течения – если сывороточная болезнь протекает легко, она находится на уровне 37,5–38 °C на протяжении 2–3 суток. Состояние пациента считается удовлетворительным. При второй степени температура достигает более высоких цифр (38–39 °C) и сохраняется 1–2 недели. В тяжелых случаях появляются признаки, напоминающие инфекцию:
- покраснение глаз и слизистой оболочки глотки;
- сыпь по всему телу;
- сильная слабость.
Температура высокая – 39–40 °C, наблюдается в течение длительного периода времени, истощает пациента.
Инфекционная лихорадка и аллергия: в чем разница?
Многие читатели, ознакомившись с информацией в предыдущих разделах, могут прийти к мысли, что выделить четкие различия достаточно сложно. Это действительно так; кроме того, сомнителен ряд привычных утверждений, касающихся лихорадки. Например, уровень повышения, который нередко принимается за критерий тяжести течения заболевания, на самом деле весьма субъективен и зависит от распространенности процесса (локальный, или местный либо системный), возраста, состояния здоровья пациента. Например, температура при аллергии у детей бывает чаще, чем у взрослых. Описать наиболее значимые нюансы удобнее в таблице:
При оценке объективных признаков лихорадки важно помнить, что встречаются не только изолированные, но и сочетанные процессы.
Инфекция может предшествовать аллергической реакции на антибиотики, которыми лечат пациента или присоединяться, когда больной расчесывает зудящие участки кожи до кровоточащих ранок. Поэтому стоит рассматривать вероятные причины нарушений со всех сторон.
Каким должно быть лечение?
Планируя алгоритм мероприятий, предназначенных для улучшения самочувствия пациента, следует понимать, что аллергия – это процесс, затрагивающий множество функциональных систем организма. Лихорадка является всего лишь одним из симптомов, и лечить ее отдельно бесполезно, если не воздействовать на основное заболевание.
Как же добиться выздоровления? Используется несколько методов:
- Прекращение контакта с аллергеном (например, замена лекарства, вызвавшего симптомы или переезд в регион, где нет цветения растений с опасной пыльцой).
- Диета (основана на исключении из рациона продуктов, часто провоцирующих реакции – цитрусовых, томатов, грибов и др.).
- Лекарственная терапия (проводится с помощью антигистаминных (Цетрин, Зиртек), глюкокортикостероидов (Преднизолон, Элоком), кромонов (Кетотифен, Задитен) в виде таблеток, мазей, инъекций).
В случае развития некоторых форм аллергии требуются энтеросорбенты (Мультисорб, Атоксил), мочегонные (Фуросемид), нестероидные противовоспалительные (Нимесил, Индометацин). Последняя группа препаратов обладает жаропонижающим эффектом, однако применять их следует только тогда, когда нет иного способа бороться с лихорадкой. Если же речь идет о временном повышении температуры до субфебрильных значений (например, при крапивнице или поллинозе), эти лекарства ни к чему.
Что же делать, если аллергия не проходит?
Вас мучает чихание, кашель, зуд, высыпания и покраснения кожи, а может проявления аллергии у Вас еще более серьезные. А изоляция аллергена неприятная или вовсе невозможна.
К тому же, аллергия приводит к таким заболеваниям как астма, крапивница, дерматит. И рекомендованные лекарства почему-то не эффективны в Вашем случае и никак не борются с причиной…
Рекомендуем прочитать в наших блогах историю Анны Кузнецовой, как она избавилась от аллергии когда врачи поставили на ней жирный крест. Читать статью >>
Автор: Торсунова Татьяна
Виды аллергического кашля и причины его появления.
Как аллергия может напомнить о себе в будущем.
Виды аллергии, ее причины и способы борьбы с ней.
Что делать, если вы заболели во время беременности? Насколько это опасно для ребенка.
Комментарии, отзывы и обсуждения
Финогенова Ангелина: «Я за 2 недели полностью вылечила аллергию и завела пушистого кота без дорогих препаратов и процедур. Достаточно было просто. » Подробнее>>
Использованные источники: proallergen.ru
загрузка…
Источник