Мультифокальный рак кожи лица
Существуют различные признаки, которые могут быть связаны с определенным видом рака кожи. Эта статья предоставляет информацию о том, какие симптомы являются уникальными для конкретной злокачественной онкологии кожи.
Как правило, любой тип рака кожи начинается с какого-либо изменения клеточной и морфологической структуры. Поскольку эта патология в основном развивается на участках тела, наиболее подверженных воздействию солнца, чаще всего эти изменения происходят на коже головы, лица, губах, ушах, шее, руках и груди.
Опухоли могут образовываться из таких источников, как ненормально растущая родинка, обесцвеченная кожа, язвы и/или раны, которые не зажили должным образом.
Актинический кератоз
Актинический кератоз представляет собой чешуйчатое или «корковое» повреждение, которое может появиться на различных участках тела. Это предраковое поражение, которое, если его не лечить, может развиться в плоскоклеточный рак.
Предраковые поражения часто чрезвычайно малы, и их трудно увидеть невооруженным глазом. Однако, актинические повреждения кератоза часто «поднимаются» над поверхностью кожи и ощущаются как участок «наждачной бумаги». Поэтому часто обнаруживается на ощупь, а не зрительно. По мере развития обычно становятся красными, но они также могут быть розовыми или похожими на естественный цвет кожи.
Базально-клеточная карцинома
Базальноклеточный рак обычно растет медленными темпами и, таким образом, вряд ли распространится на другие области тела (метастазирование), что делает его относительно простым для лечения. Следующие симптомы могут быть связаны с базально-клеточной карциномой:
1. Открытые раны.
Любой тип открытых повреждений, которые не зажили через 7-10 дней, особенно с покрытыми коркой участками внутри и /или вокруг раны, могут указывать на наличие базальноклеточной карциномы. Кроме того, любая рана, которая ранее зажила и образовалась повторно, должна быть оценена медицинским специалистом.
2. Рельеф.
Жемчужные, восковые и /или блестящие выпуклости, которые появляются на коже, могут указывать на базально-клеточный рак. Для людей с более светлыми оттенками кожи этот бугорки могут быть розового, красного или белого цвета. У пациентов с более темными оттенками кожи вместо этого будут образования, которые кажутся коричневыми (возможно, черные).
3. Красные пятна.
Любое красное пятно на коже, которое является необычно зудящим, болезненным, твердым и / или кровоточащим.
4. Розовые наросты.
Розовый нарос с приподнятыми краями и изогнутым центром может указывать на базально-клеточный рак. Другой ключевой особенностью этого признака являетсяналичие аномальных кровеносных сосудов, которые распространяются за пределы нароста, вызывая аномалию на коже, напоминающую «зубчатое колесо».
Плоскоклеточный рак
Чаще встречается на участках, которые подвергаются воздействию солнца. Если не лечить, этот тип онкологии может расти и, в редких случаях, распространиться на другие части тела.
Некоторые из наиболее распространенных симптомов плоскоклеточного рака включают в себя:
5. Красные пятна.
Красные пятна, возникающие на коже, которые могут указывать на плоскоклеточный рак, выглядят как чешуйчатые, твердые и / или легко кровоточат.
6. Открытые раны.
Подобно тому, что наблюдается при базально-клеточной карциноме, симптомы плоскоклеточного рака могут включать в себя любой тип открытой раны, которая не зажила через 1-2 недели. Точно так же любая рана, которая ранее зажила и теперь повторялась, должна быть осмотрена врачом.
7. Рост кожи.
Разрастания плоскоклеточной карциномы могут быть выпуклыми или иметь форму комков. Эти наросты могут иметь зазубренный центр, который кровоточит, а также причинять боль при прикосновении.
Злокачественная меланома
Меланома может развиться в любом месте на теле, но чаще всего встречается на лице или туловище у мужчин, а также на ногах у женщин. Хотя меланома не самая распространенная форма рака кожи, это самый злокачественный тип. Первым признаком меланомы обычно является внезапное или постепенное изменение формы, цвета, размера или ощущения существующей родинки.
Чтобы определить, является ли родинка (веснушка) злокачественной меланомой, симптоматический комплекс «ABCDE» является полезным инструментом:
8. Асимметрия (Asymmetry) — одна половина родинки не похожа на другую половину
9. Граница (Border) — поскольку граница здоровой родинки должна выглядеть относительно гладкой и ровной, граница раковой родинки может выглядеть зазубренными или размытыми. При меланомах пигмент от родинки также может распространяться на окружающую непигментированную кожу.
10. Цвет (Color) – здоровая родинка должна быть однородной черного или коричневого цвета. Если она имеет неравномерный цвет, такой как различные оттенки черного, коричневого и ржавого, наряду с участками серого, красного, розового, синевато-белого цвета — это может быть признаком рака.
11. Диаметр (Diameter) — любое изменение диаметра, в частности увеличение размера больше чем на 6 миллиметров, может быть злокачественным признаком.
12. Изменения (Evolving) — родинка, которая превращается в меланому, обычно развивает различные изменения в течение нескольких недель или месяцев. Например, любое изменение текстуры родинки, которое стало твердым или комковатым, может быть злокачественным.
Если поверхность родинки кровоточит (сочится), а также присутствует болезненность, зуд или раздражение — это также может указывать на меланому.
Хотите читать больше материалов написанных специалистами —подписывайтесь на наш канал. Не забываем ставить оценку и делиться материалом в социальных сетях. Будьте здоровы!
Источник
Опубликовал: Добровский М. / Проверила: Борисова Т.
Аудио-версия:
Мультифокальный рак молочной железы — это форма рака молочной железы, при которой в одной и той же области груди возникают множественные опухоли.
Существует много видов рака молочной железы. Тип и характеристики, включая количество опухолей и их местонахождение, могут влиять на лечение человека и продолжительность жизни.
Эта статья содержит информацию о мультифокальном раке молочной железы, в том числе о том, как врачи диагностируют и лечат его, прогноз и частоту рецидивов.
Что
такое мультифокальный рак молочной железы?
У человека, который получил диагноз мультифокального рака молочной железы, имеется более одной инвазивной опухоли в одной области груди.
Эксперты классифицируют рак молочной железы на различные категории, в
зависимости от их характеристик. Человек может получить один из следующих
диагнозов:
- Унифокальный
рак молочной железы, где есть только одна опухоль в молочной
железе. - Мультифокальный
рак молочной железы, когда по крайней мере две инвазивные
опухоли развиваются в одном и том же квадранте или области молочной
железы. Все опухоли возникают из одной первоначальный опухоли. - Многоцентровый
рак молочной железы, где по крайней мере две опухоли
развиваются отдельно, часто в разных областях молочной железы.
Мультифокальный рак молочной железы не обязательно является более
прогрессивным или агрессивным, чем рак молочной железы с одной
опухолью. Стадия мультифокального рака молочной железы зависит в первую
очередь от характеристик первичной или самой большой опухоли.
Однако существует больший риск распространения более крупных опухолей
или рака на лимфатические узлы, так что прогноз
может быть менее благоприятным для некоторых людей с мультифокальным раком по
сравнению с однофокальным раком молочной железы.
Насколько это распространено?
В результате различий в определениях и методах диагностики от 4 до 75% опухолей молочной железы являются мультифокальными или
мультицентровыми.
Одно исследование с участием 1158 человек с раком молочной
железы стадий 1, 2 и 3 выявило мультифокальный рак молочной железы у 131
участника, или 11,3%. Они обнаружили мультицентровый рак молочной железы в
60 случаях, или 5,2% участников.
Другие
классификации рака молочной железы
Врачи классифицируют различные типы рака молочной железы на основе типа клеток, в которых развивается рак. Большинство видов рака молочной железы являются карциномами, что означает, что они растут в клетках, которые выстилают органы и ткани организма.
Рак молочной железы бывает инвазивным или неинвазивным:
- Неинвазивный рак
молочной железы развивается внутри молочных желез или долек или внутри молочных
протоков и не распространяется за пределы этих областей. - Инвазивные
формы рака
молочной железы растут за пределами долек или протоков и распространяются в
другие области груди или части тела.
Основными видами рака молочной железы являются следующие:
- Протоковая карцинома in situ первоначально развивается в молочных протоках, и врачи считают ее неинвазивной. Ее наличие увеличивает риск развития рака у человека по сравнению с человеком, у которого никогда не было рака молочной железы. Вероятность повторения составляет менее 30%.
- Дольковый рак in situ является еще одной формой неинвазивного рака молочной железы, который первоначально развивается в дольках. Он может увеличить риск развития инвазивного рака молочной железы в более позднем возрасте. И его обычно не видно на маммограмме.
- Инвазивная протоковая карцинома (ИПК) — это форма рака молочной железы, которая распространилась за пределы протоков и в окружающую ткань молочной железы. ИПК являются наиболее распространенным типом рака молочной железы, на которые приходится 80% всех диагнозов рака молочной железы.
- Инвазивная лобулярная карцинома (ИЛК) является формой рака молочной железы, которая распространилась за пределы дольки и в окружающую ткань молочной железы. ИЛК составляют небольшой процент от всех поставленных диагнозов рака молочной железы.
Стадии
Есть 5 стадий, которые указывают, распространилась ли опухоль и как далеко.
Планы лечения и долгосрочные перспективы зависят от стадии рака. Их
существует пять, начиная с нуля, которые указывают, распространилась ли опухоль
и как далеко.
Стадии варьируются от неинвазивного рака, который не распространился на окружающие ткани (стадия 0), до метастатического рака, который распространился на другие части тела (стадия IV).
Врач сможет определить стадию рака у человека, взглянув на факторы опухоли, лимфоузлов и метастазирования (TNM). Они варьируются следующим образом:
- Опухоль (T): размер и местонахождение
самой большой опухоли и ее распространение на окружающие ткани. - Узел (N): Распространена ли опухоль на
лимфатические узлы и сколько их поражено. - Метастаз (М): Распространен ли рак на
другие части тела, где они находятся и как далеко от исходного участка.
Система TNM не включает параметр, определяющий мультифокальную или однофокальную опухоль.
Диагностика
Диагностика мультифокального рака молочной железы включает в себя многократные обследования и, в некоторых случаях, следующие процедуры:
- Грудное обследование. Медицинский работник осмотрит грудь на наличие признаков комков или других изменений.
- Маммография. Это регулярная процедура скрининга рака молочной железы, при которой делают рентгенограммы молочных желез. Медицинский работник проверяет эти изображения на наличие ранних признаков рака молочной железы.
- Ультразвук. УЗИ аппарат создает детальные изображения внутренних структур тела в режиме реального времени.
- МРТ сканирование. МРТ обнаруживает мультифокальный рак молочной железы более точно, чем ультразвук и маммография.
- Биопсия. Это минимально инвазивная процедура, при которой врач удаляет небольшой образец ткани молочной железы или часть лимфатического узла, которая направляется в лабораторию для тестирования.
Статистика
рецидивов
Рецидив является серьезной проблемой для лечения рака молочной железы. Рецидивные
раковые заболевания могут развиваться в том же месте, что и исходная опухоль,
или они могут развиваться в новом месте в организме.
Когда врачи сравнивают мультифокальный рак молочной железы с однофокальным, первый может иметь более высокий риск рецидива. Однако не все исследования показывают, что это так, поэтому необходимы дополнительные исследования.
Одно ретроспективное исследование проводилось в группе из 152 человек с однофокальным или мультифокальным раком молочной железы. Исследовательская группа не обнаружила различий в частоте рецидивов или смертности между двумя группами после 7 лет, хотя врачи назначали пациентам с мультифокальным раком более агрессивное лечение.
Лечение
Подходящий вариант лечения может варьироваться в зависимости от многих
факторов, таких как возраст человека, стадия рака и от того, распространился ли
рак на лимфатические узлы или другие области тела.
Лечение мультифокального рака молочной железы включает в себя:
Лампэктомия
Во время лампэктомии хирург удаляет раковые клетки, сохраняя при этом
как можно больше окружающей здоровой ткани молочной железы. Эта процедура
особенно перспективна, если рак присутствует только в одном квадранте молочной
железы.
Мастэктомия
Мастэктомии является хирургическая процедура, которая включает в себя удаление всей молочной железы и окружающие лимфатические узлы. Если опухоль не превышает 5 сантиметров в диаметре или она небольшого размера относительно груди, врачи обычно предпочитают операцию по сохранению груди, такую как лампэктомия.
Лучевая терапия
Врачи часто рекомендуют лучевую терапию в сочетании с лампэктомией. После удаления как можно большей части рака, они могут использовать лучевую терапию для уничтожения оставшихся раковых клеток. Лучевая терапия является эффективным методом предотвращения последующего рецидива рака молочной железы.
Химиотерапия
Это лечение, в котором используются один или несколько цитотоксических препаратов, предотвращающих размножение раковых клеток. При лечении мультифокального рака молочной железы химиотерапия может применяться как до, так и после первичного лечения.
Лечение
побочных эффектов
Лечение рака молочной железы может значительно увеличить долгосрочную
выживаемость человека, но оно может вызвать побочные эффекты.
Побочными эффектами операции на груди, включая лампэктомию и
мастэктомию, могут быть:
- повышенная чувствительность или боль в груди;
- рубцевание;
- отек груди;
- изменения формы и внешнего вида груди;
- инфекционное заболевание.
Побочные эффекты лучевой терапии могут включать:
- боль в груди;
- отек груди;
- изменить форму или внешний вид груди;
- усталость;
- покраснение кожи;
- шелушение или ожоги кожи;
- больное горло;
- лимфедема, которая отекает в определенной
области из-за накопления жидкости.
Побочные эффекты химиотерапии:
- усталость;
- потеря волос;
- язвы во рту;
- потеря аппетита;
- потеря веса;
- тошнота или рвота;
- диарея или запор;
- легко кровоподтеки или кровотечение;
- снижение иммунной системы организма;
- повышенный риск инфекций.
Прогноз
Прогноз для пациента с раком молочной железы будет зависеть от стадии рака. Эксперты рассчитывают перспективы человека, используя средние 5-летние показатели выживаемости. Тем не менее, эти параметры являются лишь руководством, и многие люди живут намного дольше.
Показатели 5-летней выживаемости для женщин с раком молочной
железы распределены следующим образом:
- Стадии 0 и 1 близки к 100%.
- Стадия 2, около 93%.
- Стадия 3, около 72%, и лечение часто бывает успешным.
- Стадия 4, или метастатический рак молочной железы, около 22%. На этом этапе есть еще много вариантов лечения.
В одном исследовании исследователи связывали мультифокальный рак
молочной железы с более высокими показателями смертности и более
низкой 5- и 10-летней выживаемостью, но единственными независимыми предикторами
выживания были размер опухоли и метастазы в лимфатические узлы.
По сравнению с единичной опухолью в молочной железе, мультифокальный рак
имеет более высокий риск распространения в лимфатические узлы.
Между людьми существует широкий разброс, и ученым необходимо завершить
дополнительные исследования, прежде чем они узнают, как множественные опухоли
влияют на прогноз человека.
Общая выживаемость при мультифокальном раке молочной железы зависит от
различных факторов, таких как
- возраст;
- общее состояние здоровья;
- размер опухоли;
- как рак реагирует на лечение;
- распространился ли рак.
Источники:
- www.ncbi.nlm.nih.gov/…/PMC4826969/ (English)
- bmcsurg.biomedcentral.com/…/1471-2482-15-1 (English)
- www.cancer.org/…/types-of-breast-cancer.html (English)
- www.breastcancer.org/symptoms/types/dcis (English)
- www.breastcancer.org/symptoms/types/lcis (English)
- www.breastcancer.org/symptoms/types/idc (English)
- www.ncbi.nlm.nih.gov/…/PMC4324662/ (English)
- revistachirurgia.ro/pdfs/2017-1-12.pdf (English, PDF)
- onlinelibrary.wiley.com/…/ans.13193 (English)
- www.cancer.org/…/breast-cancer-survival-rates.html (English)
- www.ncbi.nlm.nih.gov/…/PMC4538171/ (English)
- www.cancer.org/…/surgery-for-breast-cancer/mastectomy.html (English)
Обновлено: декабрь 2019.
Рейтинг:
[Всего голосов: 13 Средняя оценка: 5]
Источник
20.04.2018
В Сети огромное количество материала о раке кожи. К сожалению, информация, которая представлена не в виде научных статей и не на сайтах дерматоонкологов, не выдерживает никакой критики.
В этой статье я отвечу на многие животрепещущие вопросы: «как распознать у себя рак кожи?», «опасен ли рак кожи?», «какие варианты лечения рака кожи существуют?» и другие.
Виды рака кожи
Существует 3 вида часто встречающихся злокачественных опухолей кожи. Они различаются как по частоте заболеваемости (т. е. шансу заболеть), так и по степени опасности для жизни – базалиома, плоскоклеточный рак и меланома.
Меланома – одна из редких и опасных опухолей кожи. Она составляет всего 4 % от общего количества злокачественных образований кожи, но является причиной почти 80 % смертей при этой локализации. О меланоме можно подробно прочитать здесь.
Базальноклеточный рак кожи
Базалиома – самый частый, но вместе с тем и наиболее безопасный вид рака кожи. Смерть от базалиомы возможна только в очень запущенных случаях или при агрессивных формах (базосквамозной) опухоли. Благоприятное течение базалиомы обусловлено тем, что она практически никогда не дает метастазов (всего 0,5 % случаев).
Симптомы и признаки
Наиболее часто базалиома возникает на коже носа, чуть реже на лице и значительно реже – на остальных частях тела.
Пик заболеваемости приходится на возраст старше 40 лет. Самой молодой пациентке, которой по гистологии установили диагноз базалиома, было 39 лет.
То, как выглядит базальноклеточный рак кожи, зависит от формы:
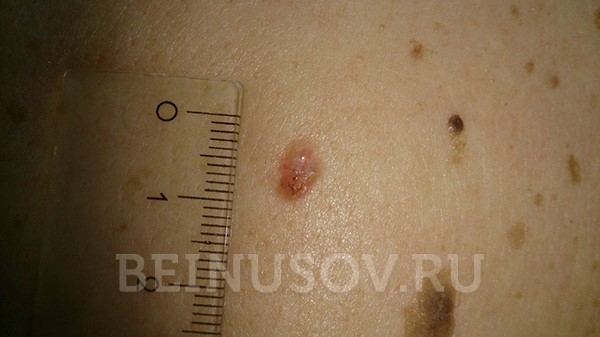
- Узловая форма (синоним нодулярная). Опухоль представлена в форме узелка. Отличить ее от других образований кожи можно по увеличенному количеству сосудов на поверхности, восковидному блеску и мелким серо-голубым включениям. Все эти признаки видны на фото.
Узловая форма базалиомы
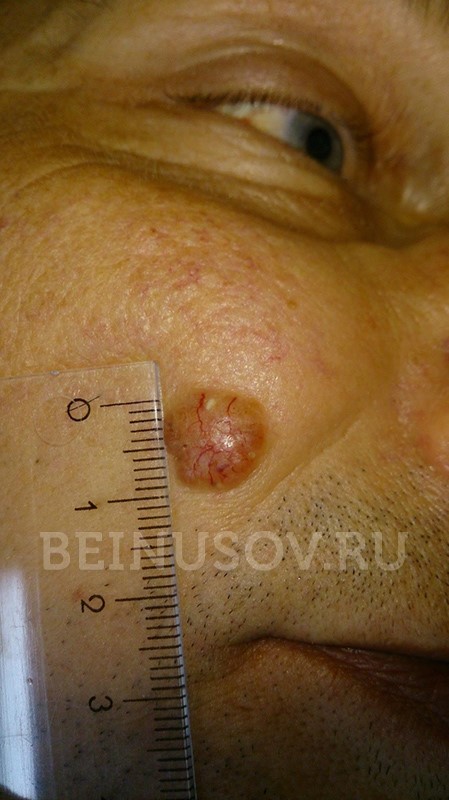
Кроме того, на поверхности узловой базалиомы может быть еще один характерный признак – изъязвление.
Узловая базалиома с изъязвлением
- Поверхностная форма базалиомы в большинстве случаев представлена в виде участка покраснения на коже. Возможны также элементы шелушения и уже упоминавшийся выше восковидный блеск.

Поверхностная форма базалиомы
- Склеродермоподобная форма базалиомы – очень редкая и часто представляет трудности в диагностике. Она характеризуется более светлым и более твердым в сравнении с окружающей кожей уплотнением.
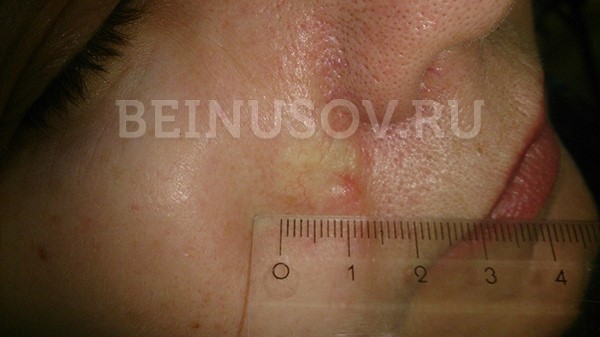
Склеродермоподобная форма базалиомы
- Пигментная форма базалиомы составляет очень малую часть от общего числа этих опухолей. Ее отличает большое количество пигмента. В связи с этим базалиому часто принимают за меланому при осмотре без дерматоскопа.
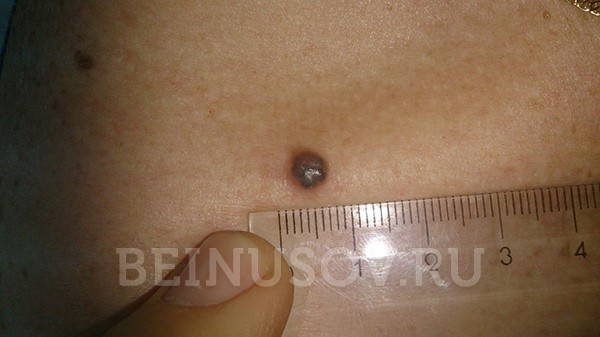
Пигментная форма базалиомы
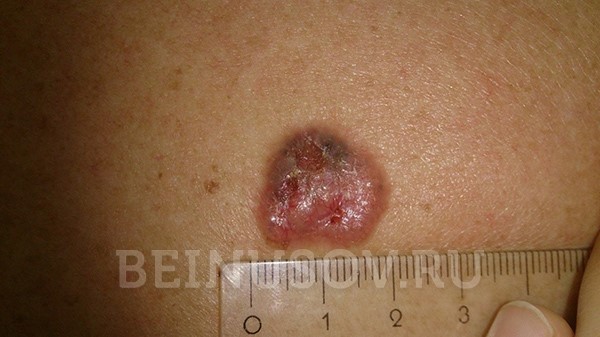
- Язвенная форма базалиомы может достигать очень больших размеров и в запущенных случаях практически не поддается лечению.
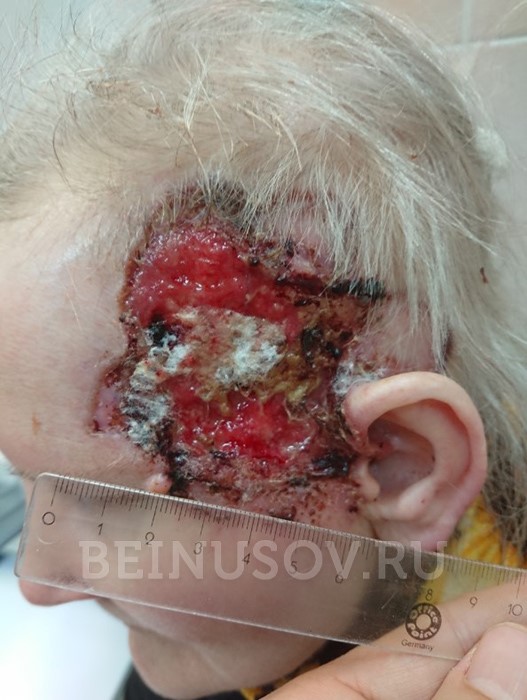
Язвенная форма базалиомы
Фото в начальной стадии
К сожалению, базальноклеточный рак кожи крайне сложно диагностировать на ранних стадиях, т. е. при минимальных размерах. Вот несколько фотографий:
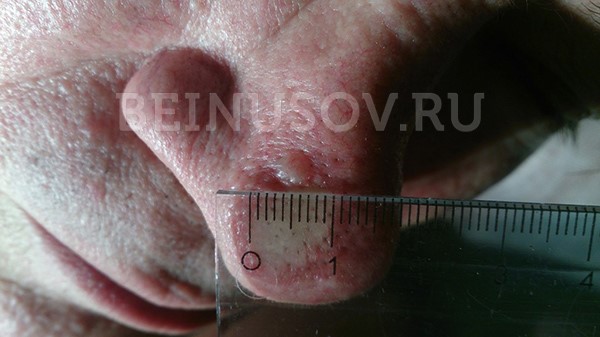
Базалиома кожи носа, узловая форма, размер 5 мм
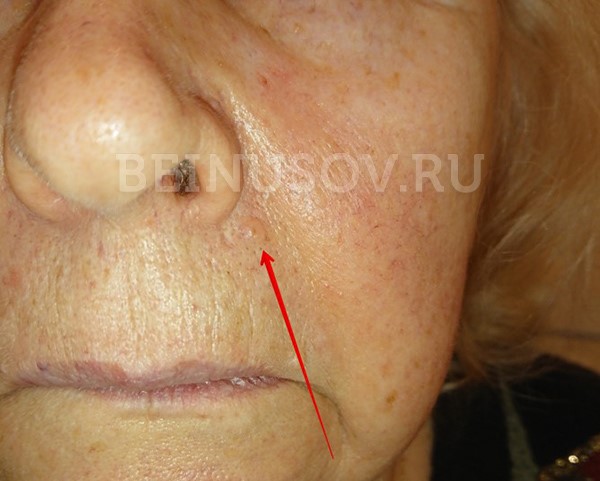
Базалиома, узловая форма, 3 мм в диаметре
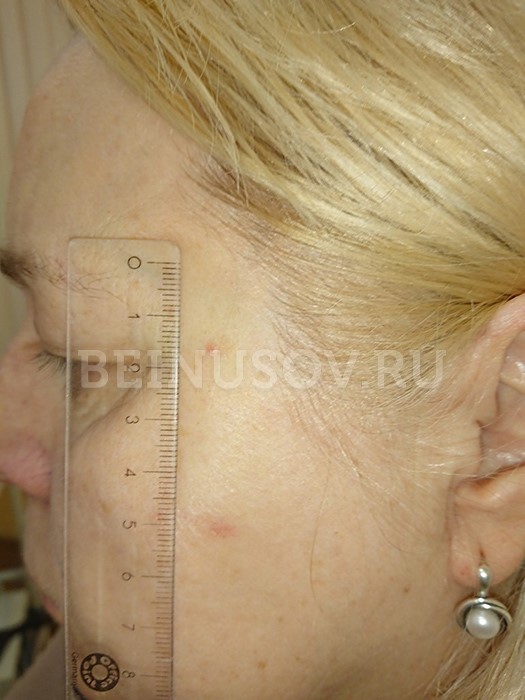
Узловая базалиома височной области, диаметр 2 мм
Диагностика базалиомы на ранних стадиях, при маленьких размерах опухоли, может представлять значительные трудности. Только сочетание комплексного осмотра всей кожи, тщательного выяснения истории существования образования и дерматоскопии поможет в установке диагноза базалиома на ранней стадии.
Базалиомы с высоким и низким риском рецидива (NCCN, 2018)
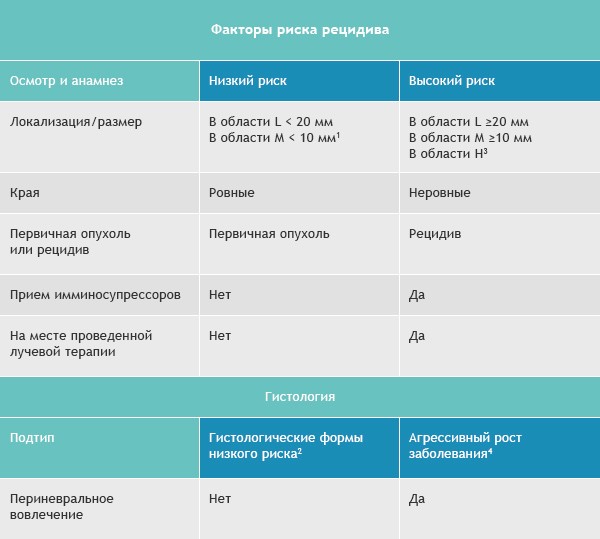
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Локализация вне зависимости от размера может быть признаком высокого риска
- Гистологические формы низкого риска: узловая (нодулярная), поверхностная, кератотическая, пилоидная, с дифференцировкой в сторону придатков кожи, фиброэпителиома Пинкуса
- Область H означает высокий риск вне зависимости от размера
- Морфеаподобный, базосквамозный (метатипический), склерозирующий, смешанный инфильтративный, микронодулярный в любой части опухоли
Для присвоения опухоли статуса «высокий риск рецидива» достаточно только одного из факторов из правого или левого столбца.
Лечение базалиомы
Основной целью лечения базальноклеточного рака является полное удаление опухоли с максимальным сохранением косметических свойств и функций тех частей тела, где развилось это новообразование.
Как правило, наилучший результат обеспечивается хирургическими методами. Однако желание сохранить функциональность и косметические свойства может привести к выбору лучевой терапии в качестве основного метода лечения.
В зависимости от степени риска рецидива (см. выше) подход к лечению базалиомы может различаться.
У пациентов с поверхностной формой базалиомы и низким риском рецидива, когда хирургия или лучевая терапия противопоказаны или неприменимы, могут быть использованы следующие методы лечения:
- 5-фторурациловая мазь;
- мазь «Имиквимод» («Алдара», «Кераворт»);
- фотодинамическая терапия;
- криодеструкция.
Микрографическая хирургия по Mohs может быть рекомендована пациентам с высоким риском рецидива.
Химиотерапия при базалиоме включает препараты-ингибиторы сигнального пути hedgehog – висмодегиб (эриведж) и сонидегиб (одомзо). Эти препараты могут помочь в случае, когда хирургические методы, как и лучевая терапия, неприменимы или противопоказаны.
Что нужно знать о базалиоме?
- В подавляющем большинстве случаев базалиома не представляет угрозы для жизни.
- Если при гистологическом исследовании удаленного образования получен ответ базальноклеточный рак – ничего страшного в этом нет. Важно убедиться, что образование удалено полностью – обязательно проконсультируйтесь с онкологом.
- Если после удаления базалиомы в гистологическом исследовании есть фраза «в крае резекции опухолевые клетки» или что-то похожее – необходимо дальнейшее лечение с целью полного удаления опухоли.
- Настоятельно не рекомендую удалять базалиому без гистологического исследования, т. к. даже очень типично выглядящее образование может быть вовсе не тем, чем кажется на первый взгляд.
- Базалиому нужно лечить. Наблюдение – плохой вариант при подобном диагнозе. Лечение запущенных форм (см. фото язвенной формы) крайне трудное и дорогостоящее.
- Если у вас уже удалили базалиому, необходимо регулярно проходить осмотр всей кожи у онколога с целью возможного выявления еще одной такой опухоли.
- Вероятность метастазирования у метатипического (базосквамозного) гистологического типа выше, чем у остальных видов.
Плоскоклеточный рак
Встречается реже, чем базалиома, второй по частоте вид рака кожи и имеет чуть менее благоприятный прогноз. Однако необходимо отметить, что течение заболевания значительно менее злокачественное, чем при меланоме.
Метастазы возникают относительно редко – в среднем в 16 % случаев [1]. У больных плоскоклеточным раком кожи размером менее 2 см 5-летняя выживаемость составляет около 90 %, при больших размерах и прорастании опухоли в подлежащие ткани – менее 50 % [1].
Может возникать на любых участках тела, в том числе на гениталиях и на слизистых, однако наиболее часто – в местах, подверженных попаданию солнечных лучей.
Симптомы и признаки
То, как выглядит плоскоклеточный рак кожи, зависит во многом от клинической формы заболевания.
Ороговевающая форма – возвышение или ровная поверхность, покрытая роговыми чешуйками, которые могут нарастать и отваливаться. При повреждении может кровоточить.
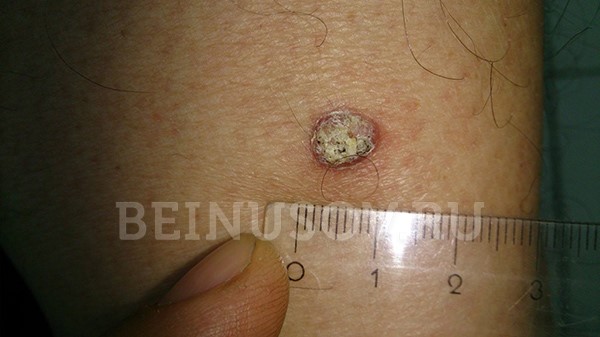
Ороговевающая форма плоскоклеточного рака кожи
Необходимо помнить, что под маской кожного рога может скрываться именно ороговевающая форма плоскоклеточного рака. В связи с этим подобные образования всегда стоит удалять только с гистологическим исследованием:
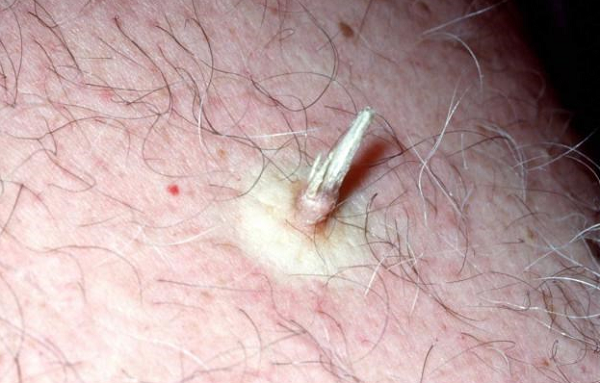
Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака
Неороговевающая эндофитная форма (растущая в направлении окружающих тканей). Чаще всего выглядит как длительно не заживающая рана или язва, которая может со временем углубляться и расширяться.
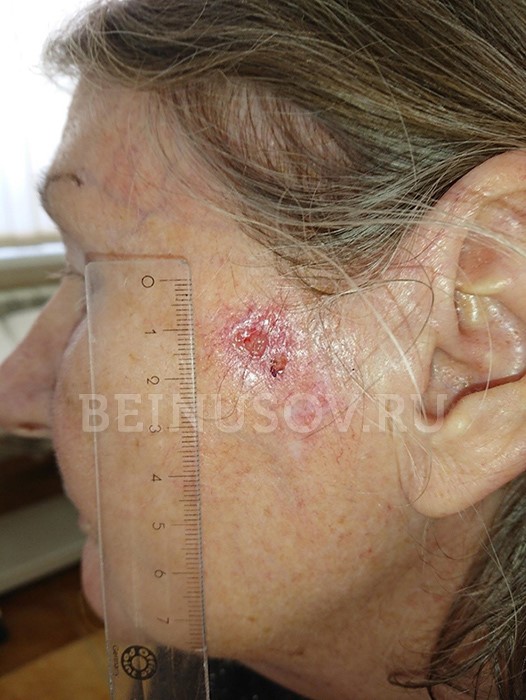
Неороговевающая эндофитная форма плоскоклеточного рака кожи
Экзофитная неороговевающая форма плоскоклеточного рака кожи выглядит как узел, возвышающийся над уровнем кожи. Поверхность узла может быть эрозирована или мокнуть.
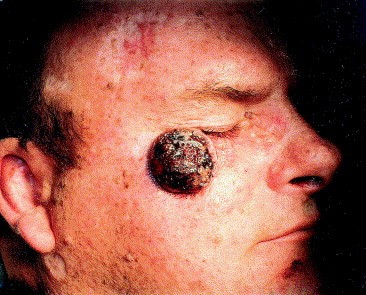
Экзофитная неороговевающая форма плоскоклеточного рака кожи
Фото в начальной стадии
Под начальной стадией плоскоклеточного рака понимается состояние, когда злокачественный процесс ограничен эпидермисом – самым верхним слоем кожи. Обозначается в диагнозе как in situ или внутриэпидермальный плоскоклеточный рак. Это заболевание не представляет опасности для жизни, если удалено полностью.
Существует 2 формы этой фазы заболевания:
Болезнь Боуэна
Чаще всего представлена одиночными плоскими бляшками, с четкими границами, асимметричной формой, неровными краями. Размер достигает 7–8 мм. Образование может постепенно увеличиваться, на поверхности часто отмечается шелушение либо образование корочек.
Цвет красный или коричневый, располагается на любых участках тела. [3]
От себя добавлю, что в моей практике гистологически подтвержденная болезнь Боуэна встретилась всего один раз. Выглядела как небольшое (3 х 4 х 3 мм) телесного цвета уплотнение с гладкой поверхностью на коже ствола полового члена у мужчины 43 лет.
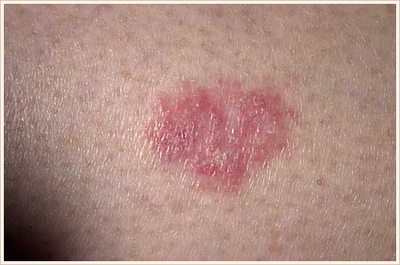
Болезнь Боуэна
Эритроплазия Кейра
Вторая форма рака кожи начальной стадии, которая развивается наиболее часто на коже крайней плоти полового члена или головке. Значительно реже заболевание поражает женские наружные половые органы.
Наиболее частый внешний вид эритроплазии Кейра – ярко-красное пятно с четкими границами, влажной блестящей поверхностью [3].
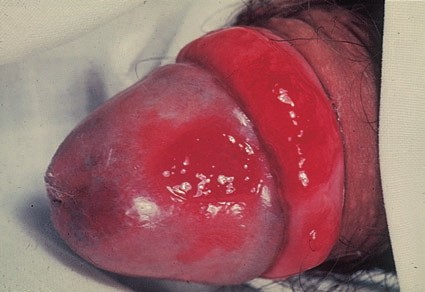
Эритроплазия Кейра
Лечение плоскоклеточного рака кожи (NCCN, 2018)
Как и в случае с базалиомой, для плоскоклеточной карциномы выделяют группы высокого и низкого рисков рецидивирования и метастазирования.
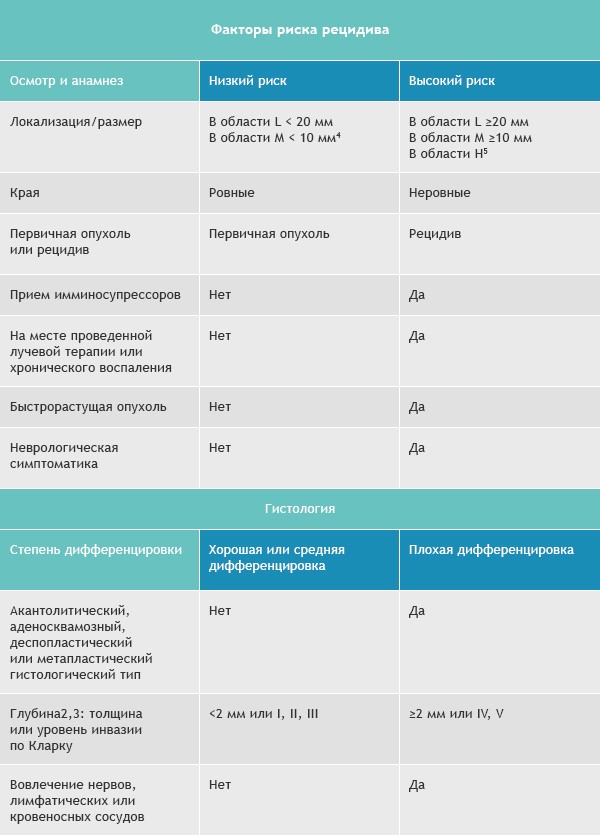
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Ободок гиперемии должен быть учитываться при измерении размера.
- Эксцизионная биопсия более предпочтительна, чем инцизионная.
- Модифицированное измерение толщины по Бреслоу должно исключать паракератоз и «корочку», должно проводиться от основания язвы, если таковая имеется.
- Локализация независимо от размеров может быть признаком высокого риска.
- Область H подразумевает высокий риск вне зависимости от размера.
Основные принципы и методы лечения при плоскоклеточном раке – такие же, как и при базалиоме.
Основная цель – сохранить функциональность и косметические качества. Наиболее эффективным принято считать хирургический метод – удаление опухоли с захватом 4–6 мм здоровых тканей при низком риске рецидивирования и метастазирования. Для опухолей с высоким риском рекомендована микрографическая хирургия по Mohs либо иссечение в более широких границах, чем при низком риске.
Лучевая терапия применима в случаях, когда другие методы не могут быть использованы. При химиотерапии плоскоклеточного рака могут применяться препараты платины (цисплатин, карбоплатин), а также ингибиторы EGFR (цетуксимаб).
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Резюме
Рак кожи в подавляющем большинстве случаев – не смертельное заболевание. На ранних стадиях он лечится вполне успешно, в арсенале врачей много разных методов. В случае агрессивных форм или длительного течения без лечения рак кожи может представлять опасность для жизни.
Список литературы
- Ганцев Ш. Х., Юсупов А. С. Плоскоклеточный рак кожи. Практическая онкология. 2012; 2: 80-91.
- Miller AJ, Mihm MC. Melanoma. N Engl J Med. 2006; 355:51-65.
- И. А. Ламоткин. Клиническая дерматоонкология: атлас / М.: БИНОМ. Лаборатория знаний, 2011.

Другие статьи:
- Удаление родинок на различных участках кожи
- Витамин D, загар и меланома
- Рубцы после удаления родинок: можно минимизировать риск их появления
- Почему я удаляю бородавки только с гистологией
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Источник
Notice: Trying to access array offset on value of type bool in /var/www/www-root2/data/www/adm-bizhbulyak.ru/wp-content/themes/arianna/library/core.php on line 498


