Неинфекционные заболевания кожи лица

Кожа – важный орган, выполняющий защитные функции. Неслучайно многие заболевания отражаются на состоянии эпидермиса. Даже банальный авитаминоз приводит к изменению оттенка кожи, появлению шелушения и зуда. Заболевания кожи требуют повышенного внимания. Чтобы начать правильную терапию, стоит выяснить, с каким патологическим процессом пришлось столкнуться.
Аллергия
Непереносимость организмом определенных химических веществ или продуктов питания чаще всего выражается в форме аллергической реакции на коже. Крапивница – патология, с которой однажды сталкивается практически каждый. Если контакт с аллергеном носит постоянный характер, развивается хроническая крапивница, которая сложно поддается лечению. Если говорить про неинфекционные заболевания кожи, в первую очередь стоит рассматривать именно аллергию. Диагноз специалист ставит на основании типичных проявлений.
Причиной патологического процесса является выброс в кровь большого количества гистамина при контакте с тем или иным раздражителем. Крапивница может развиваться как при первичном контакте, так и при продолжительном его воздействии. Так, у некоторых пациентов появляются неприятные симптомы заболеваний после употребления большого количества цитрусовых. В то же время один съеденный апельсин не приводит к появлению высыпаний.
Под воздействием гистамина стенки капилляров увеличивают свою проницаемость. В результате в дерме скапливается жидкость. Таким образом и появляются волдыри, которые внешне напоминают ожоги от крапивы. Отсюда и соответствующее название.
Крапивница – опасная патология, которую нельзя оставлять без внимания. У пациентов, склонным к аллергии, может развиваться отек Квинке. Это осложнение уже угрожает жизни. Терапия заболевания в первую очередь направлена на ограничение контакта с аллергеном. Пациенту необходимо соблюдать диету. Некоторые люди сталкиваются с профессиональными заболеваниями кожи, когда крапивница развивается на фоне продолжительного контакта с некоторыми химикатами. С такой ситуацией часто сталкиваются посудомойщицы или маникюршицы. Развитие крапивницы – повод сменить профессию.
У пациентов, склонных к развитию аллергии, в домашней аптечке всегда должны быть качественные антигистаминные средства. Хорошие результаты показывают препараты Тавегил, Цитрин, Диазолин, Супрастин.
Атопический дерматит
Это хроническое незаразное воспалительное заболевание кожи, которое проявляется сильным зудом, шелушением, покраснением. Неприятные симптомы могут развиваться на лице. Нередко встречаются и заболевания кожи рук. Атопический дерматит может развиваться в раннем детстве и проявляться во взрослом периоде. Патология нередко носит наследственный характер. Если атопический дерматит имеется в анамнезе обоих родителей, риск развития заболевания у ребенка возрастает до 80%.

Атопический дерматит может развиваться у маникюрш из-за регулярного контакта с химическими веществами
Большинство пациентов живут с диагнозом всю жизнь. Полностью вылечить дерматологическое расстройство невозможно. Однако каждый пациент может добиться стойкой ремиссии, если будет вести здоровый образ жизни, откажется от вредных привычек, будет придерживаться гипоаллергенной диеты. Обострение заболевания кожи у детей и взрослых может наблюдаться на фоне снижения защитных функций организма. Неприятная симптоматика может развиваться после ОРЗ или перенесенного стресса.
В острой фазе заболевания на теле появляются яркие красные пятна с характерным зудом и шелушением. Также могут проявляться узелковые высыпания (папулы). Если своевременно не начать терапию, может присоединиться вторичная инфекция. В этом случае терапия затянется. Если присутствуют такие симптомы, как повышение температуры тела, значительное ухудшение самочувствия (болит голова), стоит незамедлительно обратиться к врачу.
В период обострения снять симптомы атопического дерматита можно с помощью специальных наружных противовоспалительных средств. В наиболее сложных случаях применяются кортикостероидные мази. Могут также использоваться физиотерапевтические методики. Хорошие результаты показывает лазерное лечение, плазмаферез.
Себорейный дерматит
Если рассматривать заболевания кожи лица, нельзя не вспомнить об этой патологии. Неприятная симптоматика развивается из-за чрезмерной выработки кожного секрета, а также изменения его химического состава. В результате лицо становится блестящим, лоснится, меняется его оттенок. Себорейный дерматит относят к разряду хронических патологий.
К развитию заболевания может приводить активное размножение дрожжеподобных грибов. В норме такая микрофлора присутствует на теле у каждого человека. Однако при нормальных условиях грибы не размножаются. К провоцирующим факторам можно отнести снижение защитных функций организма на фоне другого заболевания или стресса. Себорейный дерматит развивается в местах с большим количеством фолликулов. Неслучайно неприятные признаки чаще всего наблюдаются на волосистой части головы. Хотя симптоматика может проявляться и на лице (лоб, нос, щеки, подбородок). Нередко очаги шелушения локализуются за ушами.
Секборейный дерматит может быть диагностирован у пациентов до года. Если женщина страдает от заболевания и кормит ребенка грудью, у младенца также будет проявляться неприятная симптоматика. Как правило, признаки себорейного дерматита у малыша исчезают, как только женщина прекращает лактацию.
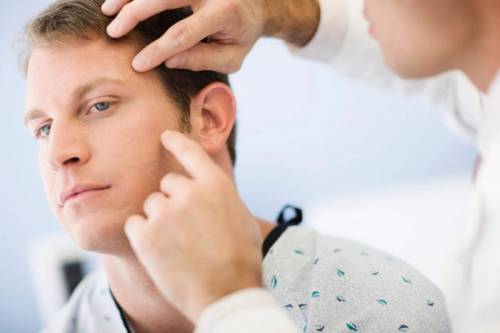
Себорейный дерматит чаще диагностируется в волосистой части головы
Как и другие заболевания кожи, себорейный дерматит требует повышенного профессионального внимания. Самолечением заниматься не стоит. Подходящую терапию сможет назначить квалифицированный дерматолог. Больному назначается гипоалергенная диета. Для устранения симптомов заболевания на лице используются противогрибковые мази. Снять воспаление помогают физиотерапевтические процедуры – УВЧ, дарсенвализация, УФО и т. д.
Экзема
Воспалительное заболевание кожи имеет длительное хроническое течение. Причины развития патологического процесса до конца не изучены. Однако удалось выяснить, что развитию неприятной симптоматики в большей степени подвержены люди, имеющие склонность к аллергическим реакциям. Спровоцировать экзему могут также психогенные факторы. Нередко заболевание развивается после повышенной эмоциональной нагрузки, сильного стресса.
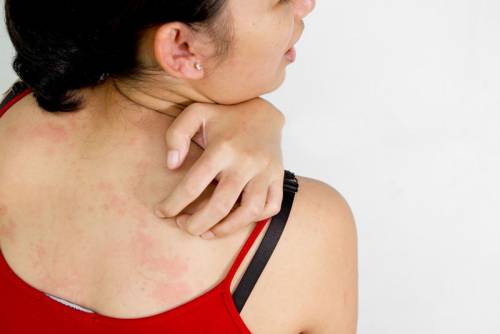
Экзема может иметь аллергическую природу
Если рассматривать профессиональные заболевания кожи, также стоит вспомнить про экзему. Длительное вялотекущее хроническое заболевание имеет аллергическую природу. Неприятная симптоматика развивается в ответ на регулярный контакт с раздражителем.
От экземы часто страдают все те же маникюрщитцы, посудомойщицы, парикмахеры. Слишком сухой или влажный воздух, микротравмы – все это также может приводить к развитию воспаления.
Среди профзаболеваний экзема занимает одно из первых мест.
Заболевание проявляется образованием мелких везикул, которые могут сливаться в единую воспаленную область.
После того, как пузырьки лопаются, на их месте развивается мокнутие. Нередко присоединяется вторичная инфекция, состояние пациента ухудшается.
Первое, что нужно сделать после постановки диагноза, – это устранить провоцирующие факторы. Многие люди специально меняют место работы. Медикаментозная терапия основана на применении седативных препаратов и противоаллергических, противовоспалительных мазей. Улучшить состояние кожи помогает плазмаферез.
Псориаз
Хроническое незаразное заболевание может поражать не только кожу, но и ногти, суставы. С патологическим процессом в том или ином проявлении сталкиваются многие. Точно сказать, почему развивается расстройство, нельзя. Но об инфекционных факторах специалисты не говорят. Патологический процесс чаще всего имеет наследственную природу. Если от заболевания страдают родные, риск столкнуться с воспалением кожи увеличивается. Вообще псориаз считают мультифакторным заболеванием. Патология может развиваться на фоне снижения защитных функций кожи, снижения общего иммунитета. Спровоцировать заболевание могут также неврологические расстройства.
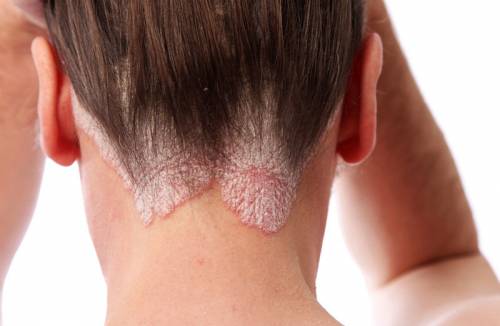
Изначально псориаз проявляется в виде одиночной красной папулы. Со временем объем пораженной области возрастает, на здоровой коже появляется желтушность.
Важным диагностическим признаком является псориатическая триада. Это точечное кровотечение при соскабливании чешуек, синдром стеаринового пятна, терминальная пленка. На начальной стадии при таких заболеваниях высыпаний обычно немного. Их количество растет на протяжении месяцев и даже лет.
К области поражения не рекомендуется прикасаться. Возрастает риск присоединения инфекции. В этом случае лечение затянется.
Лечение заболеваний кожи должно начинаться с полного обследования организма. Важно выяснить, какие факторы провоцируют развитие воспалительного процесса, постараться устранить их. Только комплексная терапия поможет добиться стойкой ремиссии. Важно отказаться от вредных продуктов питания, соблюдать режим сна и отдыха, избегать чрезмерных эмоциональных нагрузок. Лечение проводится с использованием витаминных комплексов, противовоспалительных мазей, седативных средств. Стоит быть готовым к тому, что для устранения симптомов может потребоваться несколько месяцев.
Витилиго
Если рассматривать системные заболевания кожи, стоит обратить внимание на эту патологию. Недуг проявляется образованием на коже участков депигментации (белых пятен). Это хроническая патология не доставляет пациенту физического дискомфорта. Но из-за некрасивых пятен на теле пациент замыкается в себе, начинает избегать социальных контактов. Именно от витилиго страдал Майкл Джексон. В связи с заболеванием ему пришлось распрощаться со своим темным оттенком кожи.

Витилиго не угрожает жизни, но портит внешний вид пациента
Одним из основных факторов развития патологического процесса является генетическая предрасположенность. При нервно-психологических травмах риск развития заболевания увеличивается. Витилиго нередко диагностируют у детей, которые растут в неблагополучных семьях. К провоцирующим факторам относят также нарушения работы щитовидной железы. Риск столкнуться с заболеванием увеличивается при сочетании нескольких факторов.
Говорить о том, что пришлось столкнуться с кожным недугом, можно тогда, когда на теле будет замечено хотя бы одно пятно без пигментации (цвета слоновой кости). Вокруг такого участков пигмент, наоборот, может быть более насыщенным. Со временем количество таких пятен на теле может расти.
Витилиго практически не поддается лечению, хотя и не несет угрозы для жизни пациента. Больному назначают витаминные комплексы с содержанием цинка и меди. Диета и спокойный образ жизни помогут предотвратить появление новых белых пятен.
Стрептодермия
Дерматология – это сфера медицины, изучающая множество кожных заболеваний. Если рассматривать недуги инфекционного характера, нельзя не вспомнить про стрептодермию. Патологический процесс провоцирует стрептококковая микрофлора. В результате на коже появляются гнойные шелушащиеся элементы, самочувствие пациента ухудшается. Заражение, как правило, проходит контактно-бытовым путем. Воспалительные заболевания кожи чаще всего диагностируются у детей дошкольного возраста из-за сниженной работы защитных функций организма.

Стрептодермии в большей степени подвержены дети
Терапия стрептодермии обязательно проводится с использованием наружных антибиотиков. Если лечение начать своевременно, осложнения бывают редко. Ежедневно необходимо проводить обработку очагов инфекции антисептическими растворами. Можно использовать зеленку. Контакт с водой в остром периоде недопустим. Как правило, полностью избавиться от инфекции удается за 10-14 дней.
Предрак кожи
Это особая группа дерматологических патологий, на фоне которых могут развиваться злокачественные процессы, угрожающие жизни пациента. Если рассматривать онкологические недуги, нельзя не вспомнить про болезнь Боуэна. Эта патология впервые была описана в 1912 году. Неприятная симптоматика может развиваться как у мужчин, так и у женщин в возрасте 20-80 лет. Патологический процесс, как правило, вызывает продолжительное воздействие вредных химических веществ, радиации или ультрафиолетового излучения.
На коже начинают появляться единичные или множественные образования. Редкие симптомы начинают развиваться стремительно. Изначально злокачественные клетки присутствуют в эпидермисе и дальше не прорастают. Но при отсутствии полноценной терапии заболевание может трансформироваться в плоскоклеточный рак. При этом возрастет опасность образования метастаз.
Если рассматривать более распространенные раковые заболевания кожи, стоит обратить внимание на меланому. Патологический процесс развивается в результате злокачественного перерождения родинок (невусов). Меланома относится к очень опасным состояниям. Раковые клетки очень быстро распространяются, оставляя человеку лишь небольшие шансы на жизнь.
С предопухолевым состоянием нельзя шутить. Если родинка начала меняться в цвете, увеличилась, стоит как можно быстрее записаться на прием к онкологу. С кожным заболеванием удастся справиться, если начать терапию на ранней стадии.
Аутоиммунные заболевания, инфекция, аллергия – все эти патологические процессы могут сказаться на состоянии кожи. Правильное лечение сможет назначить лишь врач. Любые изменения – повод обратиться на консультацию.
Источник
Гнойно – воспалительные поражения кожи: понятие, причины, классификация
1. АФО кожи.
Частое поражение кожи инфекционного и неинфекционного генеза связано с её анатомо — физиологическими особенностями:
1. хорошее кровоснабжение за счёт развитой капиллярной сети;
2. кровеносные сосуды широкие, легкопроницаемые
3. роговой слой тонкий, состоит из 2 — 3 слоев слабо связанных между собой клеток, которые постоянно отторгаются
4. в дерме слабо развиты соединительная основа и мышечные волокна
5. базальная мембрана, находящаяся между эпидермисом и дермой, представлена рыхлой клетчаткой и не обеспечивает прочную связь основных слоев кожи, что приводит при её заболеваниях к лёгкому отторжению эпидермиса и обнажению дермы
6. основной (зародышевый слой) хорошо развит; с этим связана высокая способность кожи ребёнка к восстановлению (регенерации)
7. потовые железы у ребёнка сформированы, но их протоки слабо развиты; потоотделение начинается с 3 — 4 месячного возраста из-за незрелости центров головного мозга. Следовательно, терморегуляторная функция кожи также несовершенна
8. подкожножировая клетчатка у доношенных детей хорошо развита, с богатой сетью кровеносных сосудов, поэтому при воздействии токсинов повышается проницаемость сосудистой стенки и плазма (жидкая часть крови) выходит в окружающую клетчатку и развивается отёк
9. ввиду морфологической незрелости кожи недостаточна её защитная функция
2. Неинфекционные заболевания кожи.
ОПРЕЛОСТИ — это самое частое поражение кожи.
Их возникновение связано с дефектами ухода: редкое пеленание, нерегулярные гигиенические ванны и подмывание, повторное использование пелёнок. У детей с экссудативно — катаральным диатезом, со склонностью к аллергическим реакциям или при инфицировании грибковой флорой наблюдается склонность к быстро возникающим и упорным опрелостям.
Опрелости чаще располагаются в области ягодиц, половых органов, кожных складках, нижней части живота — в местах, где кожа подвергается раздражению мочой, калом или трению грубыми пелёнками.
По выраженности и распространённости процесса различают 3 степени опрелостей:
I степень — умеренная гиперемия кожи без нарушения её целостности
II степень — яркая гиперемия с эрозиями
III степень — яркая краснота и мокнутье в результате слившихся эрозий.
Опрелости с нарушением целостности кожи могут быстро инфицироваться.
Ребёнок при опрелостях становиться беспокойным, плохо спит, капризничает, так как кал, моча, мокрые пелёнки, соприкасаясь с кожей, вызывают боль, жжение.
Лечение:
Тщательный уход за кожей ребенка.
Показаны местные и общие ванны с бледно — розовым раствором перманганата калия
1:10 000, отварами ромашки, коры дуба, череды, 1% раствором танина.
При опрелостях I степени кожу обрабатывают стерильным растительным маслом,
масляным раствором витамина А, детским кремом, дезинфицирующими и
защищающими кожу примочками.
Не следует применять вазелиновое масло, которое раздражает кожу.
Не разрешается одновременно использовать на одни и те же участки кожи присыпки и масла.
Во время пеленания проводят воздушные ванны. Рекомендуется свободное пеленание без применения клеёнки.
При II — III степенях на мокнущие поверхности кожи накладывают примочки с 0,5%
раствором резорцина, 1,25% раствором нитрата серебра или болтушками.
Применяют УФО (кварц), которое обладает бактерицидным и подсушивающим
действием.
ПОТНИЦА — возникает в результате перегревания и недостаточного ухода за кожей. Она появляется в связи с задержкой пота в выводных протоках потовых желёз. На коже ребёнка появляется множество мелких пузырьков, наполненных прозрачным серозным содержимым или мелкоточечные красные элементы, диаметром 1 -2 мм, которые появляются вследствие расширения кровеносных сосудов вокруг устья потовых желёз и как бы просвечивают через кожу. Кожа вокруг элементов не изменена.
Локализуется сыпь на коже шеи, верхней части грудной клетки, внизу живота, естественных складках (паховых, подмышечных). Общее состояние ребёнка не нарушено, температура тела нормальная.
Лечение состоит в устранении дефектов ухода, обязательном ежедневном проведении гигиенических ванн с бледно — розовым раствором перманганата калия. Местно кожу обрабатывают детской присыпкой.
Кожа при потнице и опрелостях может оказаться входными воротами для инфекции и приводить к развитию гнойно — воспалительных заболеваний новорождённого.
3. Гнойно — воспалительные заболевания новорождённых
Гнойно — воспалительные заболевания новорождённых — одна из самых актуальных
проблем педиатрии.
Чаще всего развитие гнойно — воспалительных заболеваний новорождённых
ожидается у детей со второй группой риска (риск внутриутробного инфицирования и
развития гнойно — воспалительных и гнойно — септических заболеваний).
К факторам риска относятся:
1. выкидыши, мертворождения, бесплодие в анамнезе у матери
2. хроническая экстрагенитальная патология матери: бронхит, пневмония, тонзиллит, холецистит, колит, пиелонефрит и др.
3. ОРВИ, бактериальные инфекции в последнем триместре беременности и в родах
4. преждевременная отслойка плаценты
5. преждевременное отхождение околоплодных вод
6. длительный безводный период (6 часов и более)
7. внебольничные роды
8. инструментальные вмешательства во время родов
9. мастит, эндометрит у матери на первой неделе после родов
Пути инфицирования:
1 .внутриутробный
2.во время рождения ребёнка
3.после родов
Источники инфицирования:
1. больные (медперсонал, матери, дети)
2. здоровые бактерионосители
3. предметы ухода, медоборудование, инструментарий
Пути распространения инфекции:
1. воздушно-капельный
2. контактный
3. алиментарный
4. внутриутробный
Условия развития гнойно — воспалительных заболеваний:
1. сниженная иммунологическая реактивность ребёнка (недостаточная сопротивляемость организма)
2. наличие входных ворот
3. массивность инфекции
4. вирулентные свойства микробов
Факторы, снижающие сопротивляемость организма:
1. недоношенность
2. родовые травмы
3. неправильное вскармливание и режим содержания ребёнка
4. плохие санитарно — гигиенические условия содержания ребёнка
Входные ворота:
1. кожа
2. слизистые оболочки
3. пупочная ранка
4. через рот
Возбудителям и заболеваний могут быть различные микроорганизмы. До последнего
времени чаще всего это был золотистый стафилококк, но сейчас большое значение
придаётся условно — патогенной кишечной флоре (кишечная палочка, протей,
клебсиелла, энтеробактер и др.), а также синегнойной палочке, стрептококку группы
В, эпидермальному стафилококку.
Инкубационный период колеблется от 2 — 3 дней до 2 — 3 месяцев.
В течение первых дней жизни инфекция проявляется в 72 — 75% случаев заболеваний
Если ребёнок заболевает до 2 — 3 месячного возраста, то, скорее всего инфекцию он
получил в родильном доме.
Для правильной постановки диагноза и установления времени инфицирования
необходимо хорошо собрать анамнез:
1. выяснить, чем болела мать, в каких условиях протекала беременность
2. как проходили роды (нормальные по продолжительности или затяжные)
3. как проходила первичная обработка новорождённого — на пеленальном столике или на животе матери
4. не было ли в родильном доме ещё случаев заболеваний гнойно — воспалительного характера (на каждый случай гнойно — воспалительного заболевания подаются сведения в тот роддом, откуда выписан ребёнок)
5. на какой день выписан ребёнок (сейчас практикуется более ранняя выписка)
6. выяснить, когда отпал пуповинный остаток
7. хватает ли молока у мамы для ребёнка
8. в каких условиях живёт ребёнок, каков уход за ним
Гнойно — воспалительные заболевания включают в себя локализованную гнойную
инфекцию и сепсис.
Локализованная гнойная инфекция — это воспалительный процесс, ограниченный
пределами одного органа.
К локализованной инфекции относят:
1. заболевания кожи (пиодермии)
2. подкожной клетчатки,
3. слизистых (конъюнктивит и др.),
4. железистые поражения (мастит),
5. заболевания пупка (омфалит).
Лекция №2
Источник


