Основные признаки атопического дерматита


Загрузка…
Атопический дерматит является хроническим заболеванием, которое обладает специфическими особенностями клинических проявлений, зависящими от возраста. В большинстве случаев первые признаки этого заболевания возникают в раннем детстве. Атопический дерматит отличается от других кожных патологий выраженной сезонной зависимостью: в зимнее время болезнь может рецидивировать или обостряться, а летом ее проявления значительно ослабевают или исчезают полностью.
Особенности течения и основные признаки болезни
Примерно в 90% случаев начальные клинические симптомы атопии наблюдаются у детей в течение первых пяти лет жизни. Часто они отмечаются уже в период грудного возраста, когда ребенку начинают вводить прикорм. Некоторые пациенты полностью излечиваются от атопического дерматита приблизительно к 14-17 годам, а у остальных патология может остаться на долгие годы, сменяясь сезонными рецидивами и ремиссиями.
Медики диагностируют атопический дерматит, ориентируясь на следующие основные признаки, характерные именно для этого заболевания:
- хронический характер течения;
- присутствие в истории болезни пациента или его родственников аллергических патологий;
- наличие зуда даже при минимальной выраженности кожных проявлений;
- типичный внешний вид и локализация сыпи.
При лабораторной диагностике выявляется такой характерный признак атопического дерматита, как повышенный уровень иммуноглобулинов IgE-антител. Поскольку рецидивы и обострения болезни часто вызваны дисбактериозом, у страдающих атопическим дерматитом пациентов по результатам анализов также нередко обнаруживаются нарушения состава микрофлоры кишечника, в том числе увеличенное количество дрожжеподобных грибов, бактерий Proteus, Streptococcus, Klebsiella, Enterobacter и других условно-патогенных микроорганизмов.
Симптомы атопического дерматита у детей
 Атопический дерматит на лице у ребенка
Атопический дерматит на лице у ребенка
В младенческом и детском возрасте болезнь характеризуется ярко-розовыми высыпаниями, которые отличаются достаточно четко очерченным контуром и сильно чешутся. В дальнейшем на их месте возникают везикулы – пузырьки с воспалительной жидкостью внутри, а также мокнущие участки, которые впоследствии сменяются вторичными высыпаниями в виде чешуек и корочек.
У детей сыпь локализуется преимущественно на коже лица, рук, ног и ягодиц. Для грудничков характерно появление струпьев на волосистой части головы. У детей в возрасте до 2 лет частым клиническим симптомом является зуд, возникающий после интенсивного контакта кожи с водой, например, после купания. С возрастом мокнущие элементы прекращают появляться, а кожа становится все более склонной к шелушению.
Признаки заболевания у взрослых
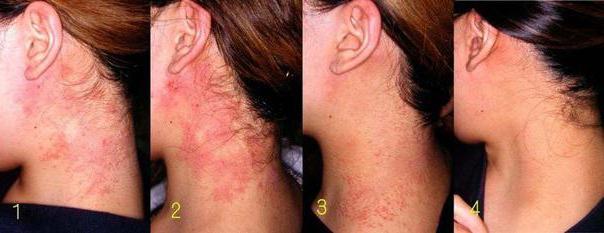
Клиническая картина атопического дерматита во взрослом возрасте менее выражена. Основными симптомами также являются кожные высыпания и сильный зуд, резко усиливающийся при потоотделении. Сыпь обычно имеет бледно-розовый цвет. Очаги поражений чаще всего появляются на лице, шее, в локтевых и подколенных сгибах.
У взрослых пациентов кожа в местах локализации высыпаний со временем утолщается и становится шероховатой. По мере развития заболевания она подвергается гипопигментации, то есть обесцвечивается. На тех участках, где раньше присутствовали пузырьки и эрозии, появляются повторяющие форму первичных высыпаний довольно заметные белесоватые пятна.
Источник
Атопический дерматит – это зудящий дерматоз нейроаллергической природы, проявляющийся покраснениями и высыпаниями на различных участках тела. Чаще обострения возникают после контакта с конкретным раздражителем, но в некоторых ситуациях провоцирующий фактор выявить не удается или их несколько. Впервые заболевание проявляет себя в детском возрасте, и какое-то время назад эта патология считалась преимущественно детской. Но в последние годы атопический дерматит у взрослых встречается ненамного реже, чем у малышей. Связано это с неблагоприятной экологической обстановкой, некачественным питанием и неправильным лечением впервые возникшей болезни.
Подробнее об атопическом дерматите
Что такое атопический дерматит, большинство людей примерно себе представляет, так как это заболевание весьма распространено. Впервые оно дает о себе знать в раннем детстве и проявляется покраснениями и зудящими папулезными высыпаниями на лице, в складках тела (особенно в паховой области и на ягодицах), на руках и ножках. Другие зоны поражаются реже. Заболевание чаще сразу же приобретает хронический характер и после контактов с аллергенами непременно дает о себе знать.
 У большинства больных с возрастом количество обострений атопического дерматита постепенно уменьшается до полного исчезновения. Но случаются и исключения, причем в последнее время всё чаще. У взрослых излюбленными местами для высыпаний являются лицо, кисти рук, локтевые сгибы, подколенные ямки, кожа ног.
У большинства больных с возрастом количество обострений атопического дерматита постепенно уменьшается до полного исчезновения. Но случаются и исключения, причем в последнее время всё чаще. У взрослых излюбленными местами для высыпаний являются лицо, кисти рук, локтевые сгибы, подколенные ямки, кожа ног.
Рецидивы возникают чаще весной и осенью. Лето и зима – время кратковременной передышки для атопиков.
Причины атопического дерматита
В возникновении атопического дерматита наибольшую роль играет наследственность. Передается генетическая предрасположенность по материнской линии. Если у мамы наблюдается это заболевание, риск, что оно проявится у ребенка, доходит до 50%. А если еще и папа страдает атопическим дерматитом, в 70-80% случаев он возникнет и у малыша.
Также огромное значение на развитие данной патологии оказывают следующие причины:
- нерациональное питание (консерванты, ароматизаторы, красители, нитраты, пестициды и другие вещества в продуктах питания, фастфуды);
- экологическая обстановка (в крупных городах статистика заболеваемости атопическим дерматитом намного выше);
- источники хронических инфекций (непролеченные зубы, болезни внутренних органов);
- частые простудные заболевания;
- аутоиммунные и эндокринные болезни;
- систематические стрессы и переутомления;
- лечение некоторыми лекарственными препаратами (антибиотиками, гормонами и т. п.).
Аллергическими факторами, непосредственно вызывающими обострения, могут выступить продукты питания, пыльца растений, шерсть животных, косметика, бытовая химия и др.
Как проявляется атопический дерматит у взрослых
Как уже упоминалось, в первую очередь, атопический дерматит взрослых проявляется высыпаниями и зудом. Помимо этого, пациенты отмечают сильную сухость кожи и шелушения.
Высыпания при атопическом дерматите
 Излюбленной локализацией высыпаний при этой патологии являются лицо и различные складки кожи. У каждого пациента сыпь возникает в какой-либо одной или нескольких областях, и при каждом рецидиве возникает в тех же местах. Новые зоны при обострениях поражаются редко.
Излюбленной локализацией высыпаний при этой патологии являются лицо и различные складки кожи. У каждого пациента сыпь возникает в какой-либо одной или нескольких областях, и при каждом рецидиве возникает в тех же местах. Новые зоны при обострениях поражаются редко.
После контакта с раздражающим веществом или в результате перенесенного стресса на коже возникают красные отечные пятна с нечеткими границами. На этом фоне появляются папулы, а в некоторых случаях – везикулы (пузырьки) с жидким содержимым. Из-за сухости кожи и расчесов в зонах поражения добавляются корочки и шелушения.
Зуд
Сыпь при атопическом дерматите сопровождается сильным зудом. Это причиняет больным массу беспокойства. Помимо психологического дискомфорта, эта проблема может привести к присоединению бактериальной или грибковой инфекции вследствие травматизации кожных покровов из-за расчесов.
Так как зуд усиливается ночью, больные отмечают проблемы со сном, становятся раздражительными и нервозными.
Шелушение кожи
Кожа у атопиков преимущественно очень чувствительная и сухая, склонная к шелушениям, а при обострениях – к образованию корочек и растрескиванию. Им крайне сложно ухаживать за лицом из-за частой реакции на кремы и другие косметические средства. Поэтому кожа у этих больных нередко утолщается в зонах поражения, вплоть до гиперкератоза, кожный рисунок усиливается. Особенно это заметно в области ладоней и стоп.
Диагностика атопического дерматита
 Предварительный диагноз атопического дерматита ставится на основании жалоб больного, анамнеза, характерных симптомов и данных внешнего осмотра. Для подтверждения требуется проведение специфических проб крови на определение иммуноглобулинов Е, что подтверждает аллергическую сенсибилизацию организма. При необходимости врач может назначить кожные аллергопробы для выявления конкретного аллергена.
Предварительный диагноз атопического дерматита ставится на основании жалоб больного, анамнеза, характерных симптомов и данных внешнего осмотра. Для подтверждения требуется проведение специфических проб крови на определение иммуноглобулинов Е, что подтверждает аллергическую сенсибилизацию организма. При необходимости врач может назначить кожные аллергопробы для выявления конкретного аллергена.
Лечение атопического дерматита
Лечение атопического дерматита у взрослых включает особую диету, антигистаминные и гормональные препараты, дезинтоксикационную терапию, седативные средства, транквилизаторы и др.
Диета при склонности к атопии
При атопическом дерматите необходимо придерживаться определенных принципов питания, базирующихся на исключении из рациона аллергенных продуктов. Очень важно ограничить, а лучше полностью перестать кушать:
- яйца;
- цельное коровье молоко и продукты из него;
- острые и копченые блюда;
- красные виды рыб;
- красную икру;
- грибы;
- наваристые бульоны;
- шоколад;
- красные ягоды;
- цитрусовые;
- газированные напитки;
- мед и др.
Рекомендуются к употреблению крупы, цельнозерновой хлеб, зеленые овощи и фрукты, растительные масла, нежирные сорта мяса и рыбы в отварном или запеченном виде и другие натуральные продукты.
Антигистаминные препараты
 Антигистаминные препараты при атопическом дерматите – основа медикаментозного лечения. Наименования популярных средств из этой группы, хорошо зарекомендовавших себя в лечении этой патологии:
Антигистаминные препараты при атопическом дерматите – основа медикаментозного лечения. Наименования популярных средств из этой группы, хорошо зарекомендовавших себя в лечении этой патологии:
- Супрастин;
- Кларитин;
- Тавегил;
- Зодак;
- Зиртек и др.
Если пациент занимается профессией, требующей повышенного внимания, нужно обязательно сообщить об этом врачу, так как многие из этих препаратов вызывают сонливость и снижение внимания и скорости реакций.
Гормональное лечение
Системные глюкокортикостероиды быстро снимают воспаление и уменьшают аллергические реакции в организме человека. В зависимости от тяжести патологии и выраженности зуда их используют в виде наружных средств или принимают системно в виде таблеток. Популярная и эффективная мазь при атопическом дерматите – Адвантан. Но есть и другие хорошие местные препараты:
- Элоком;
- Целестодерм;
- Флуцинар;
- Синафлан;
- Лоринден;
- Тридерм и др.
Гормональные таблетки от атопического дерматита назначаются реже, так как обладают множеством побочных эффектов и вызывают привыкание с последующим синдромом отмены. При обширных поражениях и выраженном мучительном зуде по назначению врача применяют:
- Метипред;
- Медрол;
- Полькортолон;
- Триамцинолон и другие.
Практически невозможно вылечить атопический дерматит у взрослых без применения гормональных препаратов. Но важно использовать их только по назначению врача и отдавать предпочтение местным средствам, не прибегая без реальной необходимости к системной терапии.
Седативные средства
 Седативные средства (Тенотен, Персен, Новопассит, настойки Пустырника, Валерианы и др.) помогают улучшить сон, успокоить больных и в некоторой степени уменьшить зуд. При серьезных нарушениях сна и самочувствия по назначению психотерапевтов могут применяться транквилизаторы и антидепрессанты.
Седативные средства (Тенотен, Персен, Новопассит, настойки Пустырника, Валерианы и др.) помогают улучшить сон, успокоить больных и в некоторой степени уменьшить зуд. При серьезных нарушениях сна и самочувствия по назначению психотерапевтов могут применяться транквилизаторы и антидепрессанты.
Дезинтоксикационная терапия
Неплохие эффекты в лечении атопического дерматита дает дезинтоксикационная терапия сорбентами с последующим применением пробиотиков. Из сорбентов наиболее часто используют Энтеросгель, Полисорб и Смекта на срок не менее месяца. Затем назначают пробиотики – Линекс, Хилак форте, Бифидумбактерин, Аципол и др. Такое лечение способствует нормализации кишечной флоры и усилению иммунитета.
Физиотерапия
Физиотерапевтические методы в дерматологии имеют важное значение, так как приносят хорошие результаты практически без побочных эффектов. Чем лечить атопический дерматит у взрослых в отделении физиотерапии:
- магнитотерапией;
- с помощью лазеров;
- различными видами массажей, включая акупунктуру;
- водными видами лечения (различные виды ванн, душ Шарко, циркулярный душ и др.).
Также пациентам с этой патологией рекомендуется ежегодное санаторно-курортное лечение.
Уход за кожей
Атопический дерматит на лице требует особенного ухода за кожей. При выраженной сухости и склонности к шелушениям необходимо применение увлажняющих средств как можно чаще, но к их выбору нужно относиться внимательно и с осторожностью. В их составе не должно быть агрессивных средств. Отдавать предпочтение нужно косметике с пометкой «гипоаллергенно» и нейтральным рН.
 Хорошие средства для ухода за кожей, удовлетворяющие всем требованиям − Липикар, Локобейз, Бепантен, Пантенол и др. Последние два наименования продаются в различных лекарственных формах. Для ежедневного применения лучше выбрать крем, а для лечения обострений больше подойдет мазь от атопического дерматита.
Хорошие средства для ухода за кожей, удовлетворяющие всем требованиям − Липикар, Локобейз, Бепантен, Пантенол и др. Последние два наименования продаются в различных лекарственных формах. Для ежедневного применения лучше выбрать крем, а для лечения обострений больше подойдет мазь от атопического дерматита.
Наносить все увлажняющие средства нужно на очищенную кожу. Умываться необходимо теплой (не горячей) водой с применением мягких очищающих средств с естественным рН.
Еще один эффективный крем при атопическом дерматите, быстро снимающий явления раздражения и воспаления, – Элидел. Его следует применять при первых симптомах обострения. Это негормональное средство, поэтому оно не вызывает привыкания и подходит для длительной терапии.
Народная медицина
К лечению атопического дерматита методами народной медицины нужно относиться с осторожностью, чтобы не спровоцировать новые аллергические реакции. Но есть поклонники таких способов, которые утверждают, что следующие растения способствуют уменьшению раздражений и успокоению кожи:
- сырой картофель (в виде компрессов);
- ромашка;
- кипрей;
- перечная мята;
- фиалка;
- овес и др.
Использовать методы народной медицины можно только с разрешения врача и в дополнение к основному лечению.
Лечение осложнений
Расчесывания и частая травматизация кожных покровов могут привести к присоединению различного рода инфекций. В зависимости от генеза заражения для лечения применяют:
- антибиотики (Сумамед, Амоксиклав, Доксициклин и др.);
- противогрибковые средства (Пимафуцин, Кетоконазол, Флуконазол, Тербинафин и др.).
Также нередко при атопическом дерматите обостряется герпетическая инфекция. Что требует лечения противогерпетическими средствами – Ацикловиром, Валтрексом, Фамвиром и др.
Атопический дерматит – частая патология, досаждающая не только детям, но и взрослым. Частота обострений при этом зависит от правильности питания и образа жизни. Также немаловажное значение имеет уход за кожей. Лучше доверить выбор лекарственных и косметических средств грамотному врачу. Это самый верный способ добиться длительной ремиссии и красивой ухоженной кожи.
Видео про дерматит
Источник
Атопический дерматит – это хроническое генетически обусловленное воспалительно-аллергическое заболевание кожи с рецидивирующим течением, характеризующееся первично возникающим зудом, папулезными высыпаниями и лихенификацией.
 Кожные проявления атопического дерматита
Кожные проявления атопического дерматита
Папулезные высыпания представляют собой возвышающиеся над уровнем кожи бесполостные элементы разного диаметра (от 1 до 20 мм), консистенции и окраски.
Термин «лихенификация» подразумевает утолщение кожных покровов, их гиперпигментацию и усиление кожного рисунка.
В 1891 году Л. Брок и Л. Жаке из многочисленной группы кожных болезней, сопровождающихся папулезными высыпаниями и утолщением кожных покровов, выделили самостоятельное заболевание, развивающееся в результате расчесов в местах первичного зуда, и обозначили его термином «нейродермит». Термин «атопический дерматит» предложен в 1935 году М. Сульцбергером и применяется для обозначения поражений кожи, возникающих в результате наследственно обусловленной патологии всего организма – атопии.
Атопия – генетически закрепленное состояние повышенной аллергической готовности организма, характеризующееся наличием в крови избыточного количества иммуноглобулинов класса Е (IgE).
В развитых странах аллергические заболевания представляют серьезную социально-экономическую проблему – согласно разным данным, ими страдают 35–40% населения. В структуре аллергопатологии атопический дерматит занимает одну из ведущих позиций: по результатам глобального международного исследования, на его долю приходится каждый пятый случай аллергодерматозов.
С 90-х годов ХХ века частота встречаемости атопического дерматита увеличилась вдвое, что объясняется неблагоприятной экологической обстановкой, хроническим стрессом, распространением искусственного вскармливания, массовой вакцинацией, нерациональным питанием с большой долей рафинированных продуктов и широким распространением вредных привычек. Тем не менее точные причины развития дерматита неизвестны.
Атопическому дерматиту в большей степени (65%) подвержены женщины.
Установлено, что атопический дерматит развивается у 81% детей, если больны оба родителя, у 59% – если болен только один из родителей, а другой имеет аллергическую патологию дыхательных путей, и у 56% – если болен только один из родителей.
В 70% случаев атопический дерматит является предвестником таких состояний, как поллиноз, крапивница, бронхиальная астма, аллергический ринит, отек Квинке. В этом случае заболевание расценивается как первое проявление «аллергического марша».
Причины и факторы риска
Атопический дерматит – это многофакторное заболевание, причины которого кроются в сложном сочетании наследуемых характеристик и внешнего воздействия.
Создание гипоаллергенного окружения – важнейшее профилактическое мероприятие атопического дерматита.
Первопричина заболевания – наследственная предрасположенность к аллергии – спровоцирована нарушением генетического контроля продукции цитокинов, в частности интерлейкина-4 и интерлейкина-17 (IL-4, IL-17), что сопровождается чрезмерной выработкой иммуноглобулина Е, специфической реакцией на аллергены и общей гиперчувствительностью. Наследственно обусловлены также местные механизмы атопического дерматита: накопление клеток Лангерганса в коже, увеличение числа рецепторов IgE на их мембранах, нарушение проницаемости кожного барьера и т. п.
Внешние провоцирующие факторы:
- неблагоприятное течение беременности, родов и послеродового периода;
- нарушение питания матери во время беременности (высокая антигенная нагрузка на плод) и лактации;
- позднее прикладывание к груди;
- искусственное вскармливание;
- срыв иммунологической невосприимчивости к пищевым аллергенам в результате нерационального питания на первом году жизни;
- нейроэндокринные нарушения;
- частый контакт с аллергенами;
- сопутствующая патология ЖКТ, особенно нарушения нормальной флоры кишечника (89%), приводящие к повреждениям пищеварительного барьера и ускоренному всасыванию антигенов;
- психотравмирующие воздействия (нарушение функционирования центральной нервной и периферической систем, контролирующих механизмы кожного зуда);
- нерациональный режим с чрезмерными физическими и эмоциональными нагрузками.
 Причина атопического дерматита – наследственная предрасположенность к аллергиям
Причина атопического дерматита – наследственная предрасположенность к аллергиям
Причинно-значимые аллергены (до 100% случаев у детей раннего возраста):
- коровье молоко (86%);
- куриный белок (82%);
- рыба (63%);
- злаковые культуры (45%);
- овощи и фрукты оранжевой и красной окраски (43%);
- арахис (38%);
- белки сои (26%).
Фактически пищевая аллергия является стартовой сенсибилизацией, на основе которой перекрестными механизмами формируется повышенная чувствительность к прочим аллергенам.
Формы заболевания
Общепринятой классификации атопических дерматитов нет. Выделяют несколько критериев, по которым классифицируется заболевание.
Варианты течения по степени тяжести:
- легкий – ограниченное поражение кожи (не более 5%), слабый зуд, не ухудшающий сон больного, невыраженные кожные симптомы (небольшая гиперемия или отечность, единичные папулы и везикулы), редкие обострения (1-2 раза в год);
- среднетяжелый – распространенное поражение кожных покровов (до 50%), умеренный или интенсивный кожный зуд, воспалительная реакция кожи (значительная гиперемия, экссудация или лихенизация, множественные расчесы), обострения 3-4 раза в год;
- тяжелый – поражено более 50% кожных покровов, интенсивный, изнуряющий, резко нарушающий качество жизни зуд, выраженная гиперемия, отек тканей или лихенизация, множественные расчесы, трещины, эрозии, непрерывно рецидивирующее течение.
По интенсивности протекания: острый, подострый и хронический процесс.
Атопия – генетически закрепленное состояние повышенной аллергической готовности организма, характеризующееся наличием в крови избыточного количества иммуноглобулинов класса Е (IgE).
По распространенности:
- ограниченный дерматит – поражено не более 5% площади кожных покровов;
- распространенный дерматит – поражено до 50% площади кожи;
- диффузный дерматит – более 50% площади кожи вовлечено в воспалительный процесс.
Клинические формы атопического дерматита:
- экссудативная («влажная»);
- эритематозно-сквамозная (наблюдаются склонные к слиянию участки покраснения и шелушения с нечеткими границами, мелкими папулами и расчесами);
- эритематозно-сквамозная с лихенификацией;
- лихеноидная;
- пруригинозная (крупные, стойкие, полушаровидные папулы, сопровождаемые сильным зудом).
Стадии заболевания
В соответствии с возрастом пациентов выделяют следующие стадии заболевания:
- Младенческая (до 2 лет), проявляющаяся острыми кожными реакциями, локализующимися на лице (в области лба, щек, часто распространяющиеся на шею), волосистой части головы, наружной поверхности голеней и ягодиц. Процесс представлен покраснением, отечностью, мокнутием с последующим образованием корочек.
- Детская (от 2 до 13 лет). Отмечаются утолщение кожи, наличие эритематозных папул с типичной локализацией в складках кожи (лихеноидная форма), у 52% детей в этой стадии наблюдаются поражение лица (атопическое лицо), высыпания в области сгибательных поверхностей запястий, голеностопных суставов, локтевых и подколенных ямок.
- Подростково-взрослая. Характеризуется непрерывно рецидивирующим течением, резко выраженной лихенизацией, сухостью и шелушением кожи с преимущественным поражением кожи лица, верхней части туловища, разгибательных поверхностей конечностей.
 Этапы (стадии) атопического дерматита
Этапы (стадии) атопического дерматита
Атопическому дерматиту в большей степени (65%) подвержены женщины.
Симптомы
В 1980 году Ж. Ханифин и Х. Райка ввели в употребление диагностические критерии атопического дерматита, которые делятся на две группы: обязательные симптомы и дополнительные.
Обязательные проявления заболевания:
- определенный внешний вид высыпаний и их расположение (у взрослых лихенизация и расчесы локализуются на сгибательных поверхностях, у детей – на лице и разгибательных поверхностях, характерны наличие корочек, трещин, симметричность процесса);
- хроническое течение с эпизодами обострений (под воздействием провоцирующих факторов) и ремиссии, сезонного характера, дебют заболевания не позднее подросткового возраста;
- зуд;
- атопия в анамнезе или отягощенная по атопии наследственность.
К дополнительным симптомам относятся:
- начало заболевания в раннем возрасте;
- ксероз (сухость и шероховатость кожных покровов);
- ихтиоз, волосяной лишай или усиление рисунка на ладонях;
- складки Денье – Моргана (углубленные морщины на нижних веках);
- темные круги вокруг глаз (аллергическое сияние);
- конъюнктивиты;
- кератоконус (так называемая коническая роговица);
- передняя подкапсульная катаракта;
- зуд при повышенном потоотделении;
- первый тип кожной реактивности (реакция гиперчувствительности замедленного типа);
- перифолликулярная локализация высыпаний;
- бледность или гиперемия лица;
- складки на передней поверхности шеи;
- частые инфекционные поражения кожи;
- дерматит на коже рук и ног;
- экзема сосков;
- белый дермографизм;
- повышенный уровень сывороточного IgE.
В зависимости от возраста пациента и стадии заболевания клинические проявления могут разниться: меняются характер кожных высыпаний, их локализация и острота процесса.
Читайте также:
Адаптируем малыша к детскому саду
5 болезней, обостряющихся в мороз
Базилик: 6 целебных свойств
Диагностика
Диагноз «атопический дерматит» устанавливается на основании характерной клинической картины, наследственного аллергоанамнеза (правильно собранный анамнез в 90% случаев позволяет сформулировать корректный диагноз) и результатов дополнительных исследований:
- кожных проб;
- провокационных проб с аллергенами;
- исследования уровня иммуноглобулина Е.
Атопический дерматит развивается у 81% детей, если больны оба родителя, у 59% – если болен только один из родителей, а другой имеет аллергическую патологию дыхательных путей, и у 56% – если болен только один из родителей.
Для стандартизации диагностики атопического дерматита в европейских государствах введена система SCORAD (Consensus Report of the European Task Force on Atopic Dermatitis, 1993), принята шкала атопического дерматита. Она объединяет такие показатели, как площадь поражения тела, интенсивность клинических проявлений, и субъективные симптомы (зуд и бессонницу). Выраженность симптомов заболевания оценивается в баллах и суммируется.
 Оценка степени тяжести атопического дерматите по системе SCORAD
Оценка степени тяжести атопического дерматите по системе SCORAD
Составлен атлас референс-фотографий, демонстрирующих интенсивность эритемы, отечных и папулезных элементов, мокнутия, корок, экскориации, лихенизации и сухости кожи.
Лечение
Поскольку атопический дерматит относится к группе воспалительно-аллергических заболеваний кожи, основные направления лечения:
- предупреждение контактов с причинно-значимыми аллергенами, для чего рекомендуются элиминационная диетотерапия и контроль неблагоприятных факторов внешней среды;
- системная фармакотерапия антигистаминными, противовоспалительными препаратами и блокаторами медиаторов аллергии;
- иммунотерапия;
- коррекция сопутствующей патологии (лечение заболеваний органов ЖКТ, метаболические препараты и антиоксидантная терапия, нормализация функционального состояния нервной системы, санация очагов хронической инфекции);
- лекарственные препараты наружного применения для облегчения симптомов заболевания и специальные косметические средства для устранения дефекта защитной функции кожи, ее смягчения и увлажнения.
 В составе комплексной терапии атопического дерматита показаны косметические смягчающие и увлажняющие средства для кожи
В составе комплексной терапии атопического дерматита показаны косметические смягчающие и увлажняющие средства для кожи
Возможные осложнения и последствия
Основное осложнение атопического дерматита – инфицирование кожных покровов (пиодермия, вирусная инфекция или грибковое поражение) при их расчесывании.
Прогноз
Комплексная патогенетическая фармакотерапия и применение наружных средств при строгом соблюдении рекомендаций обеспечивают стойкую ремиссию заболевания и предупреждают его рецидивирование. Прогноз в этом случае благоприятный.
В 70% случаев атопический дерматит является предвестником таких состояний, как поллиноз, крапивница, бронхиальная астма, аллергический ринит, отек Квинке.
Профилактика
Создание гипоаллергенного окружения – важнейшее профилактическое мероприятие. Основные рекомендации:
- исключение пищевых провокаторов;
- обеспечение адекватной вентиляции домашних помещений;
- поддержание оптимальной влажности, температуры и чистоты воздуха;
- отказ от использования мебели и предметов интерьера, которые служат коллекторами пыли (ковров, книг, цветов, тяжелых штор, мягкой мебели, мягких игрушек);
- запрет на использование перьевых и пуховых подушек и одеял;
- использование гипоаллергенной косметики;
- контакт с бытовыми химикатами только в защитных перчатках;
- отказ от ношения одежды из меха и шерсти;
- отказ от содержания дома животных, птиц и аквариумов.
Помимо этого, рекомендуются:
- диспансерное наблюдение аллерголога;
- длительное санаторно-курортное лечение в летний период;
- проведение общеукрепляющих процедур (закаливание, УФ-облучение, массаж).
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Источник