Памятка по атопическому дерматиту
Атопический дерматит. Памятка для родителей
Атопический дерматит – это хроническое рецидивирующе заболевание, в основе которого лежит воспаление кожи аллергического характера. Кожные покровы ребенка в раннем возрасте становятся одним из основных органов, участвующих в формировании аллергического ответа на воздействие аллергенов и основным органом-мишенью аллергической реакции. Решить основную задачу терапии атопического дерматита – быстро убрать проявления заболевания и максимально продлить ремиссию, зависит от совместных усилий врача, самого пациента и его родителей.
*Памятка для родителей
по рациональному уходу за кожей детей, страдающих атопическим дерматитом
- Уход за кожей должен проводиться как в период обострения, так и в период ремиссии, с использованием широкого арсенала дермато-косметологических средств, водных и физиотерапевтических процедур, но только по показаниям.
- Наружную комплексную терапию назначает только врач. Нельзя использовать самостоятельно гормональные мази.
- Необходимо ежедневно удалять время на обработку очагов поражения (утром и вечером, лучше за 30-40 минут до сна).
- Сразу после водных процедур на слегка влажную кожу нужно наносить увлажняющие или питательные средства, согласно возрасту ребенка.
- Прекращать все водные процедуры только на период выраженного обострения ( с явлениями экзематизации) и осложнения атопического дерматита гнойной инфекцией, чтобы не допустить ее распространения.
- Ежедневно менять нательное и постельное белье, особенно при распространенном кожном процессе. Белье должно быть из неокрашенных хлопчатобумажных или льняных тканей.
- Избегать ношение одежды из плотных синтетических, шерстяных и ворсинчатых материалов.
- Стирать белье ребенка только мылом, многократно прополаскивать, гладить горячим утюгом с обеих сторон.
- Использовать для маленьких детей подкладную медицинскую клеенку, а не различные полиэтиленовые пленки, по возможности избегать их применение, особенно если у ребенка поражена кожа ягодиц и бедер.
- Не использовать горшки из полимерных материалов, пользоваться только эмалированными, обрабатывая их горячей водой с детским или хозяйственным мылом.
- Избегать интенсивного потения, чаще возникающего при физических нагрузках, инсоляции, т.е длительного пребывания на солнце, что и не всегда полезно!
- Избегать резких перепадов температуры. Прежде чем с мороза войти в теплое помещение, целесообразно постоять на лестничной площадке или в вестибюле.
- Для уменьшения сухости кожи следует в достаточном количестве употреблять с пищей растительные масла (оливковое, кукурузное или подсолнечное) и рыбу преимущественно морскую.
*Радионов В.Г., Литус А.И Атопический дерматит: советы родителям — Киев:2014.-52с
Немецкая фармацевтическая Компания Dermapharm AG представляет Деласкин – первый синтетический танин. Деласкин обладает вяжущим, противовоспалительным, противомикробным и противозудным свойствами и может использоваться как препарат выбора в качестве монотерапии при обострении атопического дерматита легкой степени тяжести.**
**Клименко В.А., Кожемяка А.И. Синтетические танины – новые возможности терапии атопического дерматита в Украине/Здоровье ребенка.-2012г
Источник

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Атопический дерматит — представляет собой хроническое воспалительное заболевание кожи, которое сопровождается зудом и, как правило, может начинаться в раннем детском возрасте, в некоторых случаях продолжается так же и в зрелом возрасте.
К синонимам атопического дерматита относят — атопическая экзема или синдром атопической экземы.
Наследственность атопического дерматита
Один из основных факторов развития атопического дерматита является наследственная предрасположенность. Ребенок заболеет в 81% случаев, если оба родителя болеют атопическим дерматитом (АД) или в 56% если болен один из родителей. Отмечается тенденция роста этого заболевания среди членов одной семьи. В 90% случаев АД, проявляется в течение первых пяти лет жизни. Проявления АД могут сохраняться на протяжении всей жизни, исчезать без следа или ослабевать. В некоторых случаях АД может стать фоном для развития таких серьезных заболеваний как бронхиальная астма, пищевая аллергия, аллергический конъюнктивит, аллергический ринит.
Распространенность заболевания
В настоящее время причины увеличения данного заболевания не выяснены.
Выделяют: воздействие факторов окружающей среды, неправильного питания.
Как правило, атопический дерматит развивается у детей в возрасте до 5 лет (10-15% случаев), и в 15-20% случаев, атопический дерматит, может развиваться у школьников.
Диагностические критерии атопического дерматита
Критерии для диагностики атопического дерматита разработаны в 1980 году (Hanifin, Rajka). Для диагностики атопического дерматита используются диагностические критерии основные и дополнительные (3 из 4 основных критериев и 3 из 23 дополнительных критериев). Американская академия дерматологии в 2003 году на конференции по атопическому дерматиту у детей предложила следующие диагностические критерии (основные, второстепенные и добавочные).
К основным критериям атопического дерматита относятся критерии, которые должны обязательно присутствовать:
• Зуд кожи
• экзема (острая, подострая, хроническая).
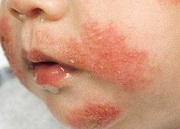
Экзема может быть с типичными элементами и локализацией, которые характерны для определенного возраста (у детей 1-го года жизни и детей старшего возраста поражается — лицо, шея и разгибательные поверхности; для остальных возрастных групп характерно поражение — сгибательных поверхностей, паха и подмышечных областей). Течение экземы — хроническое или рецидивирующее.
К второстепенным критериям атопического дерматита относятся критерии, которые наблюдаются в большинстве случаев: • начало заболевания (дебют) в раннем детском возрасте
• начало заболевания (дебют) в раннем детском возрасте
• наличие атопии: семейная наследственность по атопии или наличие в анамнезе у пациента атопических болезней
• присутствие в крови специфических антител IgE-AT
• наличие ксероза (сухость кожных покровов)
К добавочным критериям атопического дерматита относят критерии, которые помогают заподозрить атопический дерматит, однако данные критерии являются неспецифическими, и они не могут быть использованы для постановки точного диагноза или быть использованы в эпидемиологических и научных исследованиях:
• атипичный сосудистый ответ (к данной атипии можно отнести — белый дермографизм и бледность лица)
• фолликулярный кератоз (чрезмерное ороговение кожи), которое характеризуется усилением кожного рисунка ладоней, ихтиозом (нарушениями ороговения кожи)
• возможны изменения со стороны глаз (изменения кожи периорбитальной области)
• к другим очаговым изменениям можно так же отнести периаурикулярный и периоральный дерматит
• появление пруриго (заболевание кожи, характеризующееся зудом)
• появление лихенификаций (утолщение и огрубление кожи)
Провоцирующие факторы атопического дерматита
Важную роль в развитии атопического дерматита играет развитие аллергических реакций на ингаляционные, а так же на пищевые аллергены.
К ингаляционным аллергенам относятся: пылевые клещи, плесневые грибы, шерсть домашних животных, пыльца растений, различные химикаты с сильным запахом.
К пищевым аллергенам относятся: молоко, яйца, пшеница, арахис, цитрусовые. Для каждого ребенка, необходимо точно знать какие именно аллергены провоцируют развитие атопического дерматита и являются опасными для него.
Первое место среди аллергенов, вызывающих атопический дерматит, занимают пищевые аллергены. Затем следуют химические вещества, которые могут содержаться в косметике, в освежителях воздуха, в моющих средствах, в ополаскивателях и т.д. Родителям детей страдающих атопическим дерматитом, необходимо внимательно изучать этикетки и помнить, что пометка «гипоаллергенный», означает неспособность вызвать аллергическую реакцию при соприкосновение со здоровой кожей. Кожа при атопическом дерматите обладает повышенной чувствительностью и гипоаллергенные продукты могут все же вызвать обострение болезни.
Клиническая картина атопического дерматита
 Клиническая картина атопического дерматита зависит, прежде всего, от возраста ребенка и в каждом периоде жизни имеет свои особенности. Необходимо учитывать и тщательно анализировать начало и течение заболевания, степень поражения кожи, а так же наследственность.
Клиническая картина атопического дерматита зависит, прежде всего, от возраста ребенка и в каждом периоде жизни имеет свои особенности. Необходимо учитывать и тщательно анализировать начало и течение заболевания, степень поражения кожи, а так же наследственность.
Для детей первого года жизни характерно:
Выделяют 2 типа течения заболевания атопическим дерматитом:
1. Себорейный тип — характеризуется появлением на волосистой части головы чешуек, которые появляются в первые недели жизни малыша.
2. Нумулярный тип — появляется в возрасте от 2 до 6 месяцев, и характеризуется, как правило, появлением пятнистых элементов покрытых корочками. Как правило, нумулярный тип атопического дерматита, локализуются на щеках, ягодицах и конечностях ребенка.
У 50% детей к 2 годам все проявления исчезают. У оставшихся 50% детей поражение кожи, как правило, локализуется в складках.
Для школьного возраста характерны следующие проявления атопического дерматита:
Как правило, атопический дерматит в данной группе детей протекает с поражением кожных складок. Выделяют отдельную форму поражение подошв, так называемый ювенильный ладонно-подошвенный дерматоз, поражение кожи ладоней и подошв. При этой форме большое значение имеет сезонность заболевания, обострение в холодное время и отсутствие симптомов в летний период.
Лабораторная диагностика атопического дерматита:
• определение в сыворотке крови IgE
• кожные тесты с аллергенами, рекомендуется детям с 5 лет
• провокационный тест, для выявления пищевой аллергии
• радиоаллергосорбентный тест (метод для выявления аэроаллергенов, но, как правило, чаще используется кожный аллергический тест).
Дифференциальная диагностика атопического дерматита
АД необходимо дифференцировать со следующими заболеваниями:
• чесоткой
• ихтиозом
• себореей
• аллергический контактный дерматит
• псориаз
• иммунодефицитными состояниями
Лечение атопического дерматита
Лечение атопического дерматита представляет собой комплекс мероприятий направленных на уменьшение выраженности признаков заболевания, а так же контроль заболевания путем облегчения симптомов в период обострений и продление периодов ремиссии.
Госпитализация ребенка необходима в случаях обострения, при котором возможно нарушение общего состояния ребенка, которое проявляется очень выраженным поражением кожи и занимает большую площадь, некоторые кожные высыпания могут быть инфицированными, и при данном состоянии нет эффекта от стандартной терапии.
Немедикаментозное лечение атопического дерматита
Необходимо ограничить или по возможности уменьшить воздействие факторов, которые провоцируют развитие атопического дерматита:
• стрессы
• инфекционные заболевания
• контакт с пищевыми и ингаляционными аллергенами
• контакт с химическими веществами (моющие средства, косметика)
• уменьшить физические нагрузки, которые сопровождаются сильным потоотделением
• контактные раздражители (вещи из шерстяной ткани, шерсть животных)
Диета при атопическом дерматите
Диета при атопическом дерматите является основной составляющей в лечение АД. Диета должна подбираться индивидуально для каждого ребенка, с учетом результатов кожных тестов. Подборка диеты для детей должна осуществляться врачом диетологом и аллергологом в индивидуальном порядке.
Фототерапия при атопическом дерматите
Фототерапия или ультрафиолетовое облучение используется у детей с распространенным поражением кожи, а так же при отсутствии эффекта от стандартной терапии при лечении атопического дерматита. Этот способ особенно эффективен для детей школьников.
Психотерапия при атопическом дерматите
Обычно рекомендуются занятия в группе. Основные направления в групповых занятиях это снятие стресса, модификация поведения, обучение технике релаксации.
Лекарственная терапия атопического дерматита
Выделяют два вида терапии при атопическом дерматите – местную и системную терапию.
Местная терапия атопического дерматита: в эту группу входят индифферентные кремы, мази, масляные ванны, лосьоны, состоящие из различных увлажняющих, а так же смягчающих кожу компонентов.
Мази восстанавливают поврежденный эпидермис лучше, чем лосьоны. Их следует наносить 2 раза в день, особенно после купания. Желательно, для достижения наилучшего результата, каждые 3-4 недели менять препарат.
Местные глюкокортикоиды являются основными препаратами для лечения АД.
Доказано, что короткий курс использования сильнодействующих мазей содержащих глюкокортикоиды (клобетазол, флутиказол), в течение 3 дней, так же эффективен, как и 7 дневный курс слабодействующих мазей (гидрокортизон, метилпреднизолон). Возможно использование мазей 2 раза в неделю, так называемым интермитирующим курсом. Данный интермитирующий курс лечения назначается для контроля над симптомами заболевания, и может сочетаться с обычными мазями. Необходимо строго контролировать использование данных мазей у детей до 2 лет. Применение данных глюкокортикоидных препаратов рекомендован строго после консультации врача специалиста.
Препараты дегтя могут быть альтернативным лечением при некоторых формах АД.
В настоящее время не доказано канцерогенное действие препаратов дегтя, но у детей их следует использовать с осторожностью.
Местные антибиотики используются при наличии бактериальной инфекции кожи.
Системная терапия атопического дерматита
Системная терапия атопического дерматита включает в себя:
Антигистаминные препараты (лоратадин, фенистил, эриус) в настоящее время, не доказано их эффективность в плане лечения АД. Но их использование оправдано при наличии сильного зуда, нарушений сна на фоне зуда, ринорее (насморк), конъюнктивите.
Памятка для родителей
Каждому родителю необходимо знать и соблюдать:
• основные правила ухода за кожей ребенка
• правила и особенности использования местных препаратов для лечения АД
• определить и ограничить контакт с факторами, провоцирующими развитие болезни
Общие правила для ребенка с АД
• ограничение контактов с факторами вызывающими обострение заболевания
• носить хлопчатобумажную одежду
• коротко стричь ногти
• стирать новую одежду
• использовать жидкие моющие средства, которые обладают хорошим увлажняющим эффектом
• не носить тесную одежду
• использовать жидкий порошок и дополнительно полоскать белье, редко использовать кондиционеры для белья
• использовать солнцезащитные средства
• выполнять все назначения врача
Перед применением необходимо проконсультироваться со специалистом.
Источник
Атопический дерматит
ЧТО ТАКОЕ АТОПИЧЕСКИЙ ДЕРМАТИТ?
Атопический дерматит (АтД) — это хроническое аллергическое заболевание кожи, развивающееся у детей с наследственной предрасположенностью к атопии (повышенной выработке иммуноглобулинов Е – особых белков, участвующих в аллергических реакциях), характеризующееся рецидивирующим течением.
КАК ЧАСТО ВСТРЕЧАЕТСЯ АТОПИЧЕСКИЙ ДЕРМАТИТ?
В последние два десятилетия как в России, так и во многих странах мира отмечают неуклонный рост числа больных АтД. Распространённость атопического дерматита в России среди детей составляет от 5 до 15%, чаще болеют дети в возрасте до 3 лет.
ПОЧЕМУ ВОЗНИКАЕТ АТОПИЧЕСКИЙ ДЕРМАТИТ?
В настоящее время основной причиной считают передающийся по наследству сбой в работе иммунной системы.
В грудном и раннем возрасте к развитию заболевания чаще приводит повышенная чувствительность организма к пищевым аллергенам, например к белку коровьего молока, яичному белку и др. В старшем возрасте ведущую роль в развитии АтД играют аллергены, попадающие в организм с дыханием: домашняя пыль и содержащиеся в ней микроскопические клещи, эпидермис (клетки поверхностного слоя кожи) животных, споры грибов, пыльца растений. Однако эти аллергены могут вызывать аллергию не только при вдыхании, но и при контакте с кожей. Причиной АтД могут быть некоторые лекарства (антибиотики, сульфаниламидные препараты и др.), местные анестетики (препараты для местного обезболивания), витамины группы B, паразитарные инфекции (гельминтозы, лямблиоз), а также многие химические раздражители (синтетические материалы, парфюмерия, косметика, бытовые моющие средства), факторы окружающей природы (жёсткая вода, резкие колебания температуры и влажности воздуха), эмоциональная и физическая нагрузка.
ОПАСЕН ЛИ АТОПИЧЕСКИЙ ДЕРМАТИТ?
Непосредственной опасности для жизни АтД не представляет, однако он существенно снижает качество жизни ребёнка и членов его семьи.
КАК ПРОЯВЛЯЕТСЯ АТОПИЧЕСКИЙ ДЕРМАТИТ?
Основные проявления АтД — зуд кожи, а также её покраснение, сухость, шелушение и утолщение (результат воспаления), чаще всего на лице, шее, волосистой части головы, локтевых сгибах, в подколенных ямках. Дети всегда расчёсывают эти участки.
При распространённом длительно протекающем атопическом дерматите возможно попадание микробов в расчёсы и гнойники, увеличение лимфатических узлов. АтД часто сочетается с заболеваниями желудочно-кишечного тракта. Отличительная черта АтД — ремиссия (относительное благополучие, уменьшение проявлений болезни) летом. Следует помнить, что кожный зуд может быть признаком многих других заболеваний.
КАК ДИАГНОСТИРУЮТ АТОПИЧЕСКИЙ ДЕРМАТИТ?
АД диагностируют на основании жалоб ребёнка, данных врачебного осмотра, а также специальных тестов: кожных тестов, тестов с пищевыми аллергенами и других.
КАКИЕ СУЩЕСТВУЮТ МЕТОДЫ ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ АТОПИЧЕСКОГО ДЕРМАТИТА?
Лечение АтД комплексное. Лекарственная терапия включает приём следующих препаратов.
- Местное (наружное) лечение:
— увлажняющие и смягчающие средства;
— местные глюкокортикоиды (препараты первой линии);
— препараты дёгтя;
— местные антибиотики (эффективны у пациентов с подтверждённой бактериальной инфекцией кожи).
- Лекарственные препараты, назначаемые для приёма внутрь:
— антигистаминные препараты;
— стабилизаторы мембран тучных клеток;
— аллергенспецифическая иммунотерапия.
Кроме приёма лекарств большое значение имеют соблюдение режима, диеты, фототерапия (применяемая у пациентов с распространёнными кожными поражениями, устойчивыми к стандартному лечению), биорезонансная терапия, психотерапия.
Элиминационную диету (то есть диету, основанную на сокращении до минимума или полном исключении из питания выявленных пищевых аллергенов) подбирают каждому ребёнку индивидуально с учётом данных о развитии болезни и результатов аллергологического обследования. Общие рекомендации для больных АтД:
- исключение из пищевого рациона экстрактивных мясных и рыбных бульонов, шоколада, кофе, какао, цитрусовых, земляники, дыни, мёда, орехов, грибов, икры, крабов, креветок, специй, пива и алкоголя, сыров, кондитерских изделий, а также консервов, копчёностей, пряностей и других продуктов, содержащих пищевые добавки и консерванты;
- можно давать отварное мясо, крупяные и овощные супы, масло, отварной картофель, каши, молочно-кислые продукты (простокваша, творог), яблоки и компоты из них, ржаной и пшеничный хлеб.
Необходимо соблюдать особый режим и знать некоторые правила.
- Максимально ограничивать контакт ребёнка с факторами внешней среды, вызывающими обострение заболевания.
- В период обострения ребёнок должен спать в хлопчатобумажных носках и перчатках, ему нужно коротко стричь ногти.
- Для мытья детей применять мыло и моющие средства с увлажняющим эффектом.
- Ограничивать по времени водные процедуры (в течение 5–10 мин), проводить их в тёплой (не горячей) воде.
- Стирать новую одежду ребёнка перед её использованием.
- Одежда должна быть просторной, из чистого хлопка.
- Для стирки одежды и постельных принадлежностей родители должны использовать жидкие, а не порошковые моющие средства.
- Применять минимальное количество кондиционера для белья, после чего дополнительно полоскать его.
- В жаркую погоду пользоваться кондиционером.
- В солнечную погоду смазывать кожу ребёнка солнцезащитным кремом, не вызывающим раздражения кожи.
- После посещения бассейна ребёнку нужно принимать душ и наносить на кожу крем или мазь на жировой основе.
Пациент с атопическим дерматитом должен:
- Выполнять все назначения лечащего врача.
- Не использовать спиртсодержащие средства гигиены.
- Не пользоваться средствами с антимикробными компонентами без рекомендации лечащего врача.
- Не носить грубую и тяжёлую одежду.
- Не загорать.
- Не участвовать в спортивных состязаниях, так как это вызывает интенсивное потоотделение и сопровождается тесным контактом кожи с одеждой.
- Не принимать слишком часто водные процедуры.
- Во время мытья не тереть интенсивно кожу и пользоваться для мытья губкой или мочалкой, не более жёсткой, чем мочалка из махровой ткани.
Профилактика АтД: будущим мамам, входящим в группу риска рождения ребёнка с аллергическим заболеванием, обязательно соблюдать низкоаллергенную диету; стараться кормить ребёнка только грудным молоком и соблюдать эту диету весь период кормления грудью; при невозможности грудного вскармливания давать малышу низкоаллергенные смеси, правильно ухаживать за его кожей, соблюдать режим профилактических прививок после консультации с врачом-аллергологом и, если необходимо, обследования.
Профилактика обострений и осложнений атопического дерматита заключается в соблюдении ребёнком специального режима, диеты, выполнении назначений врача. Большую роль в профилактике АтД может сыграть обучение пациента и членов его семьи в аллергошколах.
Источник


