Преднизолон при дерматите дюринга

Применение препарата дапсон в сочетании с системными глюкокортикостероидами позволяет быстро добиться уменьшения клинических проявлений герпетиформного дерматита и значительно увеличить время ремиссии.
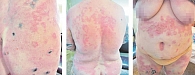
Рис. 1. Клинические проявления дерматита Дюринга
Герпетиформный дерматит – хроническое рецидивирующее заболевание кожи, внешние проявления которого схожи с клинической картиной простого герпеса. Герпетиформный дерматит характеризуется полиморфной сгруппированной сыпью и жжением. Впервые был описан в 1884 г. Дюрингом [2].
Распространенность этого заболевания изучена мало, данные, приводимые разными авторами, не совпадают. Отмечается, что наиболее часто герпетиформный дерматит, или дерматит Дюринга, встречается среди североевропейского населения. Согласно последним результатам сорокалетнего проспективного исследования в Финляндии, начатого в 1980 г., частота встречаемости дерматита Дюринга в этом регионе составляет 75,3 на 100 000 населения, при этом средняя ежегодная заболеваемость составляет 3,5 на 100 000 населения [29]. В Швеции распространенность герпетиформного дерматита – 39 на 100 000 человек [23]. Есть данные о частой встречаемости данного заболевания в Шотландии и Ирландии [10, 6]. По результатам исследования, проведенного в США, отмечается умеренная распространенность дерматита Дюринга в штате Юта (11,2 на 100 000 человек) [33]. Необходимо отметить, что среди чернокожих и азиатов это заболевание практически не встречается. Были сообщения лишь о единичных случаях в Японии и Сингапуре [13, 25, 14]. Причины таких этнических и географических особенностей распространенности могут быть связаны как с иммуногенетическими факторами, так и с факторами внешней среды, такими как разница в потреблении пшеницы и изготовленных из нее продуктов. Дерматит Дюринга чаще встречается среди мужского населения. Средний возраст дебюта заболевания – 30–40 лет, однако дерматит может проявляться и в более позднем возрасте, а также в детстве [27]. К примеру, по данным исследований в Венгрии и Италии, дерматит Дюринга в этих странах часто наблюдается среди детского населения [17, 5].
Несмотря на то что данное заболевание известно уже более 100 лет, этиология его до сих пор не выяснена. На данный момент наиболее широкое признание получила аутоиммунная теория. Начиная с 1966 г. появлялись сообщения о наличии у больных с герпетиформным дерматитом изменений слизистой тонкого кишечника по типу глютеновой энтеропатии (целиакии). В этой связи возникло мнение о сходстве этих заболеваний, в пользу которого говорят данные о том, что около 90% больных дерматитом Дюринга и целиакией имеют в шестой хромосоме HLA DQ2 аллели DQA1*0501 и DQB1*02, частота встречаемости которых в генеральной популяции – 20–30% [34, 35]. В пользу общей генетической природы говорят и семейные исследования, по данным которых 4,5–6,5% больных герпетиформным дерматитом имеют родственников первой степени с этим же заболеванием и гораздо больший процент больных – родственников с целиакией [13, 22, 26]. Однако самым сильным аргументом в пользу данного предположения является существование пар монозиготных близнецов, в которых один страдает дерматитом Дюринга, другой – целиакией [15].
При герпетиформном дерматите в сосочках кожи присутствуют гранулярные депозиты IgA [37]. Они находятся в тесной связи с микрофибриллярными пучками эластичных волокон, и большее их количество присутствует вблизи зоны активного поражения [39]. Уже долгое время существует гипотеза, что циркулирующие иммунные комплексы образуются в кишечнике и состоят из антител IgA, соединенных с антигеном; вероятно, при герпетиформном дерматите глютен может быть депонирован в коже [31]. Циркулирующие иммунные комплексы IgA обнаруживаются в сыворотке крови пациентов с герпетиформным дерматитом, количество иммунных комплексов увеличивается после приема в пищу пшеницы [38]. Однако подобные иммунные комплексы IgA обнаруживают и в сыворотке крови больных целиакией, у которых нет ни проявлений дерматита, ни кожных депозитов IgA.
Исследование, проведенное в 2002 г., показало, что IgA депонируются в сосочках дермы в сочетании с трансглутаминазой 3 (Tg3). Также было установлено, что у пациентов с герпетиформным дерматитом, в отличие от пациентов с целиакией, IgA-трансглутаминазные антитела имеют более высокое сродство к Tg3, чем к Tg2. Это позволило предположить, что у пациентов с дерматитом Дюринга вначале развивается скрытая целиакия и лишь затем в результате длительного воздействия глиадина в коже формируется субпопуляция Tg2-антител класса IgA, перекрестно реагирующих с Tg3. Эта гипотеза объясняет, почему герпетиформный дерматит развивается лишь у части больных с целиакией [30].
Клинически герпетиформный дерматит проявляется в виде полиморфных высыпаний. В начале болезни могут наблюдаться лишь уртикарные или эритематозно-папулезные элементы. В дальнейшем на эритематозном отечном фоне возникают напряженные пузырьки с прозрачным содержимым, внешне схожие с проявлениями простого герпеса. Появление высыпаний сопровождается интенсивным зудом. Наиболее характерные места высыпаний – локти, колени, ягодицы, кожа головы; расположение высыпаний часто симметричное, прослеживается тенденция к слиянию. Нередко в результате сильных расчесов присоединяется вторичная инфекция [3]. У 50% больных обнаруживается поражение слизистой рта в виде покраснения, изъязвления, очагов атрофий на языке [19]. Кроме того, у 80% детей и 50% взрослых с дерматитом Дюринга обнаруживаются дефекты зубной эмали [1]. Продолжительность обострений варьирует, иногда они могут длиться десятилетиями.
Специфическая энтеропатия обнаруживается у 100% больных герпетиформным дерматитом, однако лишь 10% этих пациентов страдают от таких желудочно-кишечных симптомов, как метеоризм и диарея [7].
Одним из наиболее тяжелых осложнений герпетиформного дерматита и целиакии являются лимфома и другие злокачественные новообразования [11, 12]. По результатам исследований, проведенных в Англии, Швеции и Финляндии, относительный риск развития лимфомы у пациентов с герпетиформным дерматитом возрастает в 100, 5,4 и 10 раз соответственно [4, 20, 32]. Также есть данные об ассоциации дерматита Дюринга и с другими формами рака, такими как рак легких, простаты и толстого кишечника [20, 36, 4]. Некоторые исследователи даже считают, что дерматит Дюринга является одним из вариантов кожных проявлений паранеопластического синдрома [24].
Важную роль в лечении герпетиформного дерматита играет пожизненная безглютеновая диета. Медикаментозная терапия заключается в применении препарата дапсон.
Дапсон – препарат из группы сульфонов, оказывающий бактериостатическое действие в отношении широкого спектра микроорганизмов. Дапсон способен угнетать продукцию цитотоксических радикалов в цепи «миелопероксидаза – пероксид водорода – галогенсодержащие соединения». В ряде исследовательских работ были описаны и другие его эффекты, такие как ингибирование реакции Артюса, системы комплемента при активации по альтернативному пути, ингибирование некоторых лизосомальных ферментных систем, реакции эритроцитов на фитогемагглютинин и угнетение связывания лейкотриена В4 с его специфическими рецепторами. Еще одним немаловажным свойством является способность дапсона оказывать влияние на иммунную систему, а также его анальгезирующее и противовоспалительное действие.
Дапсон практически полностью (70–80%) всасывается при пероральном приеме. Максимальная концентрация препарата в плазме достигается через 2–6 часов. Он хорошо проникает в различные ткани и органы, способен проникать во внутриклеточное пространство фагоцитов. Период полувыведения дапсона относительно долгий, в среднем около 30 часов.
В зарубежной практике рекомендуемая суточная доза препарата составляет 25–100 мг, иногда несколько выше, в зависимости от тяжести клинических проявлений. Чаще всего средняя суточная доза составляет 50–100 мг [8, 28, 9, 21]. Большинство пациентов переносят терапию хорошо, но всегда есть риск развития дозозависимых гематологических побочных эффектов, особенно у пожилых пациентов. Прием дапсона в дозировке 100 мг и выше в сутки вызывает гемолиз и снижает уровень гемоглобина, что может вызвать ухудшение состояния у пациентов с ишемической болезнью сердца и другими сердечно-сосудистыми заболеваниями. У многих больных, принимающих данный препарат в суточной дозе 100 мг, возникает небольшая метгемоглобинемия [21]. После длительного приема более высоких суточных доз дапсона могут появиться сенсорные или двигательные нейропатии [18]. Однако самым тяжелым, хотя и достаточно редким, побочным эффектом такой терапии является агранулоцитоз, который обычно проявляется в течение первых нескольких месяцев лечения [16].
В нашей практике мы применяли дапсон в сочетании с системными глюкокортикостероидами, что было обусловлено остротой процесса (рис. 1). Мы начинали терапию с назначения преднизолона (в дозе 40–80 мг в зависимости от веса пациента) и дапсона (в дозе 50 мг). В отсутствие свежих высыпаний доза преднизолона снижалась по 5 мг в 3–5 дней до полной отмены. Доза дапсона также постепенно уменьшалась до 25 мг. После полного исчезновения высыпаний пациент получал эту же дозу препарата в течение нескольких недель – вначале через день, а затем 2–3 раза в неделю до полной отмены. Такая схема терапии позволяет довольно быстро добиться положительной динамики и значительно увеличить время ремиссии.
Дапсон-Фатол (дапсон)
Противолепрозное средство группы сульфонов. Оказывает бактериостатическое действие. Механизм действия обусловлен ингибированием синтеза фолиевой кислоты возбудителя. Активен в отношении широкого спектра микроорганизмов, но в основном в отношении Mycobacterium leprae, а также Plasmodium, Pneumocystis carinii.
Применяется в составе комбинированной терапии для лечения лепры (болезнь Гансена), герпетиформного дерматита Дюринга, туберкулеза.
Режим дозирования индивидуальный. При герпетиформном дерматите Дюринга – по 50–100 мг 2 раза в сутки циклами по 5–6 дней с перерывом на 1 день, курс – 3–5 циклов и более. Максимальная суточная доза – до 300 мг. После исчезновения клинических проявлений заболевания – в поддерживающей дозе – 50 мг через день или 1–2 раза в неделю. Детям – в начальной дозе 2 мг/кг/сут, при необходимости дозу увеличивают, затем как можно скорее уменьшают до наименьшей эффективной поддерживающей дозы.
Источник: инструкция по применению препарата Дапсон-Фатол
Источник
Содержание:
Отчего возникает дерматит Дюринга?
Как проявляется ДД?
Диагностирование болезни
Какая терапия показана при ДД?
Народная терапия
Важна ли диета при ДД?
Профилактические меры при ДД
Прогнозы и опасения
Отчего возникает дерматит Дюринга?
Этой болезни подвержен любой человек, независимо от возраста и пола. Еще в 19 веке занимались ее изучением. Дерматологу Дюрингу из Филадельфии удалось описать и детально ее охарактеризовать, поэтому и назвали этот недуг его именем.
Однако по-прежнему истинная причина непредсказуемой кожной патологии не выявлена. На основании имеющихся теорий определены такие факторы:
- Наследственный.
- Слабая иммунная система, не способная бороться с инфекцией.
- Дисфункция кишечника, в частности, нарушение процесса всасывания, язвенная болезнь, гастрит.
- Глистная инвазия.
- ОРВИ, герпес.
ДД иначе называют герпетиформным дерматозом из группы аутоиммунных. Это относительно редкий вид заболевания, его особенность внезапного появления в большинстве случаев касается сорокалетних, но от него не застрахованы дети и пожилые люди.
Невосприятие организмом белка глютена тоже нередко является причиной заболевания, он содержится в составе злаковых. Аутоиммунная природа дерматита подтверждается наличием IgA-антител, выявленных между эпидермисом и дермой.
Воспалительные процессы внутренних органов, сверхчувствительность к йоду – все это является провокатором дерматита Дюринга.
Как проявляется ДД?
Кожная патология создает не только физические, но и эстетические проблемы. Высыпания, появление пузырей, эрозий в видных местах (на лице, руках) не лучшим образом отражаются на внешнем облике. Этот факт вызывает отрицательные эмоции, которые, в свою очередь, могут вызвать у недовольного собой человека какое-либо заболевание. Иными словами, психосоматика провоцирует тяжелые недуги, в том числе и герпетиформный дерматоз, от которого не так легко избавиться.
Более всего подвержены рассматриваемому виду болезни – 20-40-летние мужчины, женщины тоже, но значительно реже. Герпетиформный дерматит почему-то чаще поражает жителей Северной Европы.
По МКБ 10 ДД классифицируется: L13.0 Дерматит Герпетиформный.
Симптомы схожи с иными видами кожных патологий, но более детальная характеристика позволяет дифференцировать болезнь:
- Кожные симметричные высыпания – почти сразу превращаются в пузырьки, наполненные сукровицей. Они могут лопаться сами или им помогает больной путем расчесываний. Содержимое попадает на здоровые участки и превращает их в больные.
- Распространяется сыпь на конечности и иные участки тела.
- Высыпания приобретают кольцевидный рисунок, напоминающий гирлянду.
- Появление пятен красного цвета.
- Отеки.
- Зуд – именно после него, уже через 2-3 часа образуются пузырьки.
- Болевой синдром даже без прикасаний.
- Жжение и покалывание.
- Повышенная температура тела.
- Возникновение нагноений.
- Верхняя часть пузырьков плотная, если она лопается, образуется корка.
- При заболевании ДД по причине проблем с ЖКТ – кал жирный серого цвета.
- Общее состояние заметно ухудшается, человек становится раздражительным, слишком эмоциональным или, напротив, вялым и заторможенным, его одолевают бессонницы.
Кожная сыпь выглядит по-разному: мелкие везикулы или буллезные – свыше 2 см в диаметре. Покрышка волдыря плотная. Если прозрачная жидкость в полостях становится бурой, это свидетельствует об инфицировании. Далее на месте пузыря возникает нагноение, следствием чего могут быть язвы. Если они затягиваются корками, значит, начался процесс заживления.
Если в момент расчесываний сорвать возникшие после вскрытия пузырей корки, на коже образуются эрозии и ранки.
Для дерматита Дюринга характерны обострения и сменяющие их ремиссии.
Этот недуг подразделяется на такие виды:
- Буллезный.
- Уртикароподобный.
- Везикулезный.
- Папулезный.
Судя по названиям, каждый из них отличается формой патологических образований на теле.
Наиболее характерные места для сыпи: предплечья, шея, локти, лицо.
На фото симптомы герпетиформного дерматоза на локтевом сгибе:

Симптомы герпетиформного дерматоза на локтевом сгибе
Более редко появляются высыпания на ягодицах, затылке, коленях, крестце и спине (на фото):

Герпетиформный дерматоз на спине
Для ДД характерно отсутствие сыпи на ладонях, но в этих местах заметны кровоизлияния – лопнувшие капилляры. Их называют петехии или экхимоз. Слизистая поражается редко, но если все-таки это происходит в ротовой полости, там возникают эрозии.
Зажившие ранки оставляют следы: рубцы, шрамы, появляется гиперпигментация.
Диагностирование болезни
Начало всех начал – осмотр дерматолога, который изучает кожу пациента и опрашивает его, чтобы выяснить причины и иные детали, имеющие отношение к патологии. Однако внешние признаки не помогут дифференцировать и принять окончательное решение по поводу диагноза. Без лабораторных исследований обойтись невозможно:
- Анализ крови – превышение нормы показателя количества эозинофилов сигнализирует о наличии ДД.
- Гистология жидкостей везикул и буллезных пузырей – обнаружение нейтрофилов, ткани разрушенных ядер, полости.
- Обследование щитовидной железы, дисфункция которой может привести к кожному недугу (определение уровня тиреотропного гормона, общего трийодтиторина в крови, общего тироксина в сыворотке).
- Прямая иммунофлюоресценция, которая может определить скопление фиксированных иммуноглобулинов A.
Иногда по рекомендации гастроэнтеролога возникает необходимость прохождения биопсии тонкой кишки.
Процедура на определение восприимчивости к йоду (проба Ядассона): мазь, в составе которой 50% йода, наносят на кожу предплечья. Через 24 часа изучают экспериментальный участок. Если кожа покраснела и на ней образовалась сыпь, проба считается положительной и диагноз не вызывает сомнения.
Если такую пробу провести путем принятия йода внутрь, у пациента с ДД моментально начнется обострение.
Если поставлен предварительный диагноз: буллезная форма ДД, проводится дифференциация с такими недугами: пемфигоид буллезный, пузырчатка вульгарная и иные ее виды.
Проводится обследование внутренних органов и систем с применением специального медицинского оборудования:
- УЗИ брюшины и мочеполовой системы.
- КТ почек.
- Рентген легких.
На основе полученных ответов, врач устанавливает диагноз или опровергает его.
На фото дерматит Дюринга, распространенный на обширных участках:

Дерматит Дюринга, распространенный на обширных участках
Какая терапия показана при ДД?
Прежде чем определиться с медикаментозным курсом лечения, больного обязательно направляют на тщательное обследование органов пищеварения, чтобы исключить хронические, инфекционные и онкологические заболевания.
Главное медикаментозное средство – Дапсон, оно снимает симптомы после первого приема по такой схеме: 100 г (2 р. в день) – 5 суток; затем перерыв 2 дня и снова эту же дозировку. Всего от 3 до 5 заходов.
К назначению этого сильнодействующего препарата подходят с предельной осторожностью. После избавления ярко выраженных симптомов дозировку снижают до 5 мг через 1 или 2 дня. Прием лекарственного средства проводится под наблюдением врача, ведь он может вызвать ряд нежелательных явлений: анемию, аллергию, тошноту с рвотой, оказывает чрезмерную нагрузку на печень. Врач предупреждает больного о несовместимости Дапсона с Амидопирином и препаратами, содержащими барбитураты.
Если упомянутое выше лекарство не подходит конкретному пациенту, ему могут назначить:
- Этебенецид;
- липоевую кислоту;
- Метионин;
- антигистамины;
- димеракоптопропансульфонат натрия;
- витаминные комплексы группы В, рутозид, аскорбиновая кислота.
Диуцифон также относится к эффективным средствам, его принимают около 2-х месяцев, для каждого пациента разрабатывается индивидуальная схема с учетом 5-дневного перерыва.
К группе сульфоновой также относятся: Авлосульфон, Сульфапиридин (по специальной схеме).
От сильного зуда – Кларитин, Зиртек, Эриус.
Тяжелая форма ДД не всегда поддается лечению перечисленными выше медикаментами. В таких случаях врачи вынуждены назначать гормональные средства: Триамцинолон, Преднизолон, Дексаметазон. Эти лекарства могут быть в разных формах: мази, таблетки, инъекции для внутримышечного введения.
Дерматоловая мазь (5%) – применяется для лечения вскрытых визикулов.
Раствор салициловой, борной кислоты, фукорцин, зеленка – для нелопнувших волдырей.
Ранки и эрозии легкой формы рекомендуется обрабатывать красителями анилиновыми. При вторичном инфицировании дают эффект средства в аэрозоли, в составе которых глюкокортикостероиды и антибиотики.
При проявлении ДД на слизистой ротовой полости, показано полоскание антисептическими растворами.
Если амбулаторное лечение не дало ожидаемого результата, пациент госпитализируется, в частности, при таких показаниях:
- Распространение сыпи на более обширных площадях тела.
- Очаг поражения заражен вторично.
Больному увеличивают дозу Дапсона или прописывают Сульфасалазин.
Народная терапия
Представители традиционной медицины положительно относятся к применению народных средств на основе лечебных трав. Хотя в каждом отдельном случае нужна консультация врача.
Используя такие растения, как спорыш, облепиха, горец птичий, для приготовления отваров, настоек или мазей, можно существенно облегчить состояние больного.
Не менее эффективными для снятия симптомов ДД являются омела, календула, трехцветная фиалка, а также солодка и можжевельник.
Отлично укрепляет иммунитет настой из левзеи и аралии, отвар элеутерококка.
Настои готовятся на водке или воде традиционным способом. Спиртовые настаиваются около 10 суток, пропорции: 1 ст. л одного растения или сбора сухого на 500 мл водки. Отвары: 7 ложек столовых трав на 1 л крутого кипятка, настаивать 2-2,5 часа.
Трава красавки может стать основой для приготовления в домашних условиях лечебной мази. Достаточно взять 2 части топленого свиного сала (внутреннего) и 1 часть высушенных перетертых листьев растения. Смесь отправляют в духовку (90 градусов) на 5-6 часов. Готовое лекарство пропускают через фильтр и обрабатывают больные места.
Важна ли диета при ДД?
Ответ однозначный – утвердительный. Исходя из того, что ДД вызван сверхчувствительностью к клейковине, находящейся злаковых, необходимо исключить их из рациона питания.
Определен перечень продуктов, недопустимых при рассматриваемом заболевании:
- Суррогаты кофе.
- Квас, в том числе, домашний.
- Пиво и продукты с солодом.
- Мучные изделия.
- Бобы, капуста.
- Продукты, содержащие какао.
- Мороженое.
- Колбасные изделия, в составе которых хлеб.
- Злаковые: ячмень, пшеница, просо, овес.
- Морская рыба и морепродукты.
- Фейхоа.
- Хурма.
Разрешается употреблять в пищу:
- Фрукты.
- Майонез только домашний.
- Не йодированные соль и минеральная вода.
- Кофе только натуральный, чаи.
- Масло сливочное и растительное.
- Крупы: гречка, рис, кукурузная.
- Мед натуральный.
- Орехи (кроме грецких).
- Пряности.
- Зелень и овощи: картофель, кабачки, морковь, свекла, чеснок, лук.
- Подсолнечные семечки.
- Оливки.
Профилактические меры при ДД
Ввиду не выясненной до конца этиологии болезни, первичные профилактические меры не разработаны. Поэтому, если говорить о превентивных мерах, имеется в виду недопущение или сведение к минимуму рецидивы. Ведь хроническая форма, как правило, сопровождается периодическими обострениями, которые отличаются непредсказуемостью и могут возникнуть в любой момент на протяжении жизни. Именно в том, чтобы их не провоцировать, и заключается профилактика, к основным аспектам которой относятся:
- Соблюдение рекомендаций по диетическому безглютеновому питанию (категорически запрещается пища, содержащая йод и отдельные виды злаков).
- Регулярное обследование у дерматолога (постановка на диспансерный учет).
- Соблюдение личной гигиены, что значительно снизит вероятность инфицирования.
К превентивным мерам общего характера, конечно, относится здоровый образ жизни. Ведь вредные привычки усугубляют физическое состояние организма, действуют разрушающе на иммунитет, что может привести к очередному обострению герпетиформного дерматоза.
Прогнозы и опасения
Сложно сделать однозначный вывод. У разных людей – разные результаты. На полное выздоровление сложно рассчитывать из-за характерной особенности – цикличности. Ремиссии могут быть неполными и недолгими. Некоторые больные все-таки выздоравливают, это зависит от ресурса защитных сил организма.
Такое явление, как новые высыпания в момент приема медикаментов, не новость. Однако врач рекомендует продолжать придерживаться установленной схемы.
Серьезное опасение – вторичное заражение инфекцией.
И еще одно предупреждение: если не обратиться к врачу при первых симптомах и не начать своевременное лечение, запущенный герпетиформный дерматоз может стать причиной для таких серьезных заболеваний:
- Волчанка красная.
- Витилиго.
- Саркоидоз.
- Лимфома кишечная.
- Остеопороз.
При неукоснительном следовании назначениям пероральных и наружных препаратов, соблюдении лечебной диеты, намного легче и быстрее можно добиться существенного облегчения состояния больного.
Источник


