Рак кожи плоскоклеточный на лице лечение
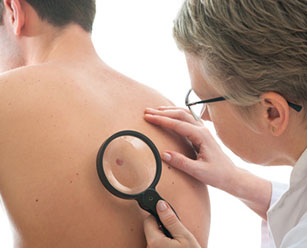
 Плоскоклеточный рак кожи представляет собой группу злокачественных новообразований, которые развиваются из кератиноцитов шиповатого слоя кожного эпидермиса и способны вырабатывать кератин.
Плоскоклеточный рак кожи представляет собой группу злокачественных новообразований, которые развиваются из кератиноцитов шиповатого слоя кожного эпидермиса и способны вырабатывать кератин.
Прогноз жизни при плоскоклеточном раке кожи характеризуется следующей статистикой: в течение первых 5 лет выживают 90% людей, у которых размер образования составляет меньше 1,5-2 см, а при превышении этих размеров и прорастании новообразования в подлежащие ткани — только 50% больных.
Причины развития патологии
Основной причиной развития плоскоклеточного рака кожи считают генетическую предрасположенность. Она может быть наследственной или приобретенной и выражается в:
- Повреждении клеточного ДНК под влиянием определенных факторов, вследствие чего возникает мутация гена «ТР53», которым кодируется белок «р53». Последний как регулятор клеточного цикла предотвращает опухолевую трансформацию клеток. «ТР53» является одним из основных генов, участвующих в блокировке развития злокачественных новообразований.
- Расстройстве функций иммунной системы, направленной против опухолевых образований (противоопухолевый иммунитет). В организме человека постоянно возникают множество клеточных мутаций, которые распознаются и уничтожаются клетками иммунной системы — макрофагами, Т- и В-лимфоцитами, натуральными киллерами. За формирование и функционирование этих клеток также отвечают определенные гены, мутация в которых снижает эффективность противоопухолевого иммунитета и может передаваться по наследству.
- Нарушении канцерогенного метаболизма. Его суть заключается в мутации генов, регулирующих интенсивность функции определенных систем, которые направлены на обезвреживание, уничтожение и быстрое выведение из организма канцерогенных веществ.
Благоприятным фоном для развития плоскоклеточного рака кожи служат:
- Возраст. Среди детей и молодежи заболевание встречается крайне редко. Процент заболевших резко возрастает среди лиц старше 40 лет, а после 65 лет эта патология встречается достаточно часто.
- Тип кожи. Заболеванию больше подвержены люди с голубыми глазами, рыжими и светлыми волосами и со светлой кожей, плохо поддающейся загару.
- Мужской пол. Среди мужчин плоскоклеточный рак развивается почти в 2 раза чаще, по сравнению с женщинами.
- Кожные дефекты. Рак может развиваться и на клинически здоровой коже, но значительно чаще — на фоне веснушек, телеангиоэктазий и остроконечных кондилом, предраковых заболеваний (болезни Боуэна, Педжета, пигментная ксеродерма), в области рубцов, сформировавшихся в результате ожогов и лучевой терапии, после которых рак может возникать даже через 30 и более лет, посттравматических рубцов, трофических изменений кожи (при варикозной болезни), отверстий свищевых ходов при остеомиэлите кости (частота метастазирования составляет 20%), псориаза, красного плоского лишая, поражений при туберкулезной и системной красной волчанке и т. д.
- Длительное снижение общего иммунитета.
Среди провоцирующих факторов основными являются:
- Ультрафиолетовое излучение при интенсивном, частом и длительном его воздействии — солнечные ванны, ПУВА-терапия с псораленом, проводимая в целях лечения псориаза а также десенсибилизации при аллергии на солнечные лучи. УФ лучи вызывают мутацию гена «ТР53» и ослабляют противоопухолевый иммунитет организма.
- Ионизирующее и электромагнитное виды излучения.
- Длительное влияние высоких температур, ожоги, механическое длительное раздражение и повреждение кожи, предраковые дерматологические заболевания.
- Местное воздействие на протяжении длительного времени (в связи со спецификой профессиональной деятельности) канцерогенных веществ — ароматических углеводородов, сажи, каменноугольной смолы, парафина, инсектицидов, минеральных масел.
- Общая терапия глюкокортикоидными препаратами и иммунодепрессантами, местная терапия препаратами мышьяка, ртути, хлорметилом.
- ВИЧ и папилломавирусная инфекция 16, 18, 31, 33, 35, 45 типов.
- Нерациональное и несбалансированное питание, хроническая никотиновая и алкогольная интоксикация организма.
Прогноз без лечения неблагоприятный — частота развития метастазов составляет в среднем 16%. Их них в 85% метастазирование происходит в регионарные лимфатические узлы и в 15% — в костную систему и внутренние органы, чаще всего в легкие, что заканчивается всегда летальным исходом. Наибольшую опасность представляют собой опухоли головы и кожи лица (поражается в 70%), особенно плоскоклеточный рак кожи носа (спинка носа) и новообразования, локализованные в области лба, в носогубных складках, периорбитальных зонах, в области наружного слухового прохода, красной каймы губ, особенно верхней, на ушной раковине и за ней. Высокой агрессивностью в плане метастазирования обладают также опухоли, возникшие на закрытых участках тела, особенно в области наружных половых органов, как женщин, так и мужчин.
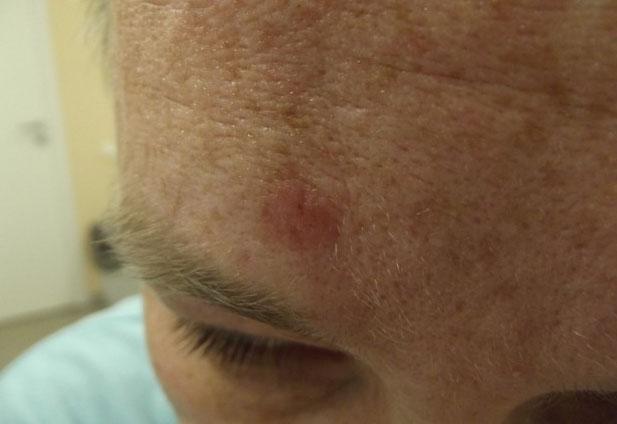
Морфологическая картина
В зависимости от направления и характера роста различают следующие виды плоскоклеточного рака:
- Экзофитный, растущий на поверхности.
- Эндофитный, характерный инфильтрирующим ростом (прорастает в более глубокие ткани). Представляет собой опасность в плане быстрого метастазирования, разрушения костной ткани и сосудов, кровотечений.
- Смешанный — сочетание изъязвления с ростом опухоли вглубь тканей.
Исследуемый под микроскопом микропрепарат характеризуется общей для всех форм этого заболевания картиной. Она заключается в наличии клеток, похожих на клетки шиповидного слоя, прорастающих глубоко в дермальные слои. Характерные признаки — это разрастание клеточных ядер, их полиморфизм и избыточное окрашивание, отсутствие связей (мостиков) между клетками, увеличение числа митозов (деление), выраженность процессов ороговения в отдельных клетках, наличие раковых тяжей с участием клеток шиповидного слоя эпидермиса и формирование, так называемых, «роговых жемчужин». Последние представляют собой округлые очаги избыточного кератоза с одновременным присутствием признаков незаконченной кератинизации в центре очагов.
В соответствии с гистологической картиной различают:
- плоскоклеточный ороговевающий рак кожи (высокодифференцированный);
- недифференцированную форму, или неороговевающий рак.
Общим для обеих форм является беспорядочное расположение групп атипичных плоских эпителиальных клеток с разрастанием их в более глубокие слои дермы и подкожные ткани. Выраженность атипии в разных клетках может быть различной. Она проявляется изменением формы и размеров ядер и самих клеток, соотношения объемов цитоплазмы и ядра, наличием патологического деления, двойного набора хромосом, множества ядер.
Высокодифференцированный плоскоклеточный рак кожи
Характеризуется наиболее доброкачественным течением, медленным ростом и постепенным распространением в более глубоко расположенные ткани. Признаки ороговения определяются как на поверхности, так и в толще.
Ороговевающая опухоль может иметь вид множественных образований, но, как правило, она одиночная, телесного, желтоватого или красного цвета. Форма ее округлая, многоугольная или овальная, иногда с углублением в центре. При визуальном осмотре новообразование может выглядеть как бляшка, узел или папула, поверхность которых покрыта отделяющимися с трудом плотными чешуйками рогового эпителия. В центральной части нередко определяется язва или эрозия с плотными ороговевшими краями, возвышающимися над поверхностью кожи. Эрозивная или язвенная поверхность покрыта коркой. При надавливании на опухоль из ее центрального или боковых отделов иногда отделяются роговые массы.
Плоскоклеточный неороговевающий рак кожи
Имеет более злокачественный характер течения, по сравнению с предыдущей формой, проявляется быстрым инфильтрирующим ростом в глубокие дермальные слои, более быстрым и частым метастазированием в регионарные лимфатические узлы.
При этой форме резко выражены клеточный атипизм и множество митозов патологического характера при незначительной реакции структурных элементов стромы. Кератинизация вообще отсутствует. В клетках определяются либо распадающиеся, либо гиперхромные (избыточно окрашенные) ядра. Кроме того, при недифференцированной форме рака пласты клеток эпителия, имеющие вид гнезд, отделяются от эпидермального слоя, ороговение отсутствует или выражено незначительно.
Основные элементы опухоли представлены грануляционными «мясистыми» мягкими образованиями по типу папул или узлов с элементами разрастания (вегетации). Наиболее частая локализация — наружные половые органы, значительно реже — лицо или различные отделы туловища.
Новообразование может быть одиночным или множественным, имеет неправильную форму и изредка приобретает сходство с цветной капустой. Оно быстро трансформируется в легко кровоточащую при незначительном контакте эрозию или язву с некротическим дном, покрытым красновато-бурой коркой. Края язвы мягкие, возвышаются над поверхностью кожи.
Читайте также: Как распознать злокачественные родинки
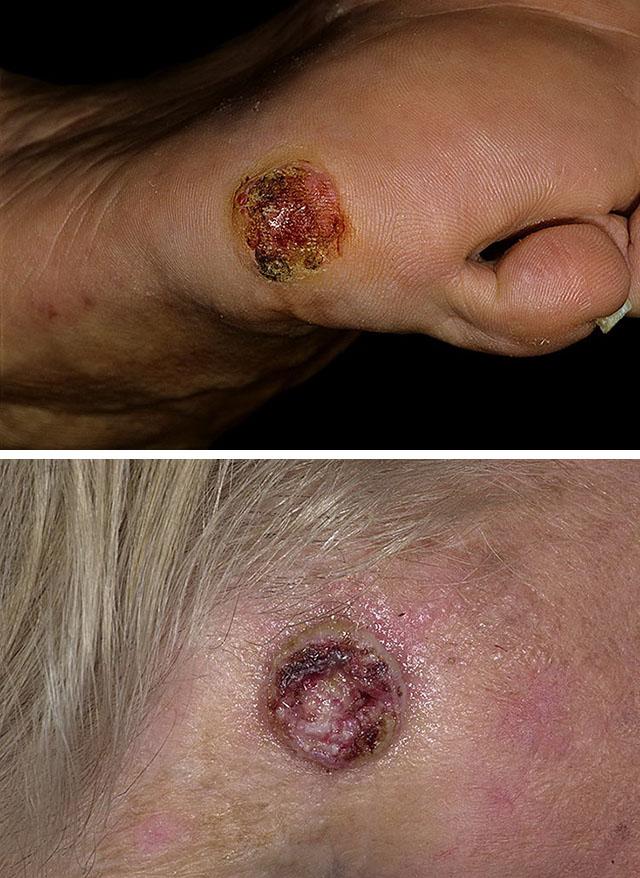
Симптомы плоскоклеточного рака кожи
В зависимости от клинических проявлений условно выделяют следующие основные типы заболевания, которые могут сочетаться или изменяться на различных этапах развития:
- узелковый или опухолевый тип;
- эрозивно- или язвенно-инфильтративный;
- бляшечный;
- папиллярный.
Узелковый или опухолевый тип
Поверхностная, или узелковая форма плоскоклеточного рака кожи — наиболее часто встречающийся вариант развития опухоли. Начальная стадия проявляется одним или несколькими сливающимися между собой безболезненными узелками плотной консистенции, диаметр которых составляет около 2-3 мм. Они незначительно возвышаются над кожной поверхностью и имеют матово-белую или желтоватую окраску, очень редко — коричневую или темно-красную, кожный рисунок над ними не изменен.
Достаточно быстро размеры узелка (узелков) увеличиваются, в результате чего опухоль становится похожей на безболезненную желтоватую или беловатую с серым оттенком бляшку, поверхность которой может быть слегка шероховатой или гладкой. Бляшка также незначительно выступает над кожей. Ее плотные края имеют вид валика с неровными, фестончатыми контурами. С течением времени в центральной части бляшки формируется углубление, покрытое корочкой или чешуйкой. При их удалении появляется капелька крови.
В дальнейшем происходит быстрое увеличение размеров патологии, центральное углубление трансформируется в эрозию, окруженную валиком с крутыми неровными и плотными краями. Сама эрозивная поверхность покрыта коркой.
Язвенно-инфильтративный тип
Для начальной стадии язвенно-инфильтративного типа плоскоклеточного рака свойственно появление папулы как первичного элемента, который обладает эндофитным ростом. На протяжении нескольких месяцев папула преобразуется в узел плотной консистенции, спаянный с подкожной клетчаткой, в центре которого через 4-6 месяцев возникает язва, имеющая неправильную форму. Ее края приподняты в виде кратера, дно которого плотное и шероховатое, покрытое беловатой пленкой. Изъязвления часто приобретают зловонный запах. По мере увеличения узла появляются кровотечения даже в случае незначительного прикосновения к нему.
По периферическим отделам основного узла могут образовываться «дочерние» узелки, при распаде которых также образуются язвочки, которые сливаются с основной язвой и увеличивают ее площадь.
Эта форма рака характерна быстрым прогрессированием и разрушением сосудов, прорастанием в подлежащие мышцы, хрящевую и костную ткань. Метастазы распространяются как лимфогенным путем в регионарные узлы, в результате чего иногда формируются плотные инфильтраты, так и гематогенным путем в кости и легкие.
Бляшечная форма плоскоклеточного рака кожи
Имеет вид резко выделяющегося плотноватого красного участка кожной поверхности, на фоне которого иногда появляются слабозаметные при визуальном осмотре маленькие бугорки. Элемент обладает быстрым периферическим и эндофитным ростом в соседние ткани, нередко сопровождается выраженной болезненностью и кровоточивостью.
Папиллярный плоскоклеточный рак кожи
Встречается относительно редко и представляет собой одну из экзофитных форм. Вначале он проявляется первичным, возвышающимся над поверхностью кожи и быстро растущим, узелком. На нем образуется большое количество роговых масс, в результате чего поверхность узла становится бугристой с центральным углублением и большим числом мелких расширенных кровеносных сосудиков. Это придает опухоли, расположенной, как правило, на широком и мало смещаемом основании, вид темно-красной или коричневой «цветной капусты». На поздних стадиях своего развития папиллярный рак трансформируется в язвенно-инфильтративный.
Разновидностью папиллярной формы является веррукозная, которая в пожилом возрасте может проявляться кожным рогом. Для веррукозной формы характерно очень медленное развитие и крайне редкое метастазирование. Она имеет желтоватую или красновато-коричневатую окраску, бугристую поверхность, покрытую бородавчатыми элементами и гиперкератозной коркой.
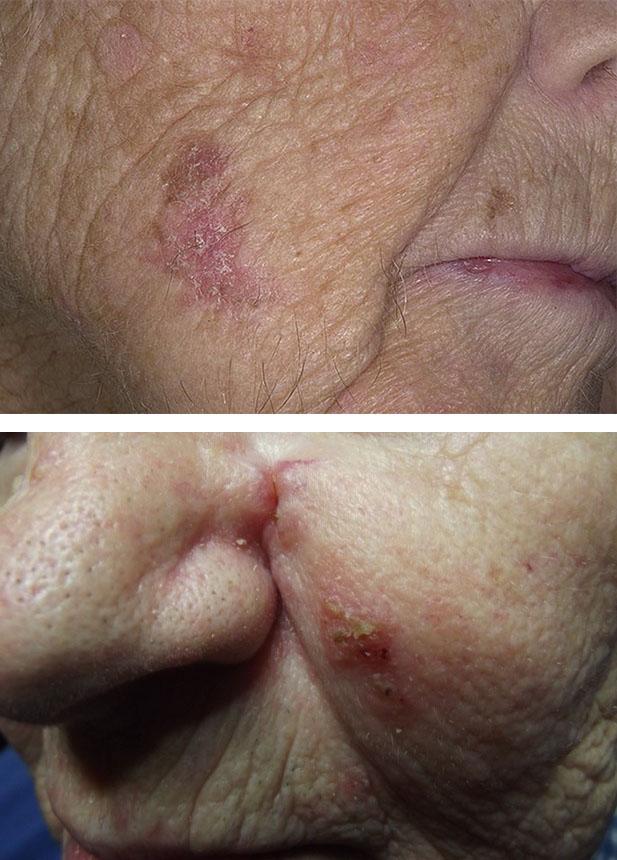
Лечение плоскоклеточного рака кожи
На выбор метода лечения влияют:
- Гистологическое строение опухоли.
- Ее локализация.
- Стадия ракового процесса, учитывающая наличие метастазов и их распространенность.
Хирургическое иссечение
Небольшая по размерам опухоль без метастазов иссекается хирургическим путем в пределах непораженных тканей, отступив 1-2 см от ее краев. Если операция проведена правильно, излечение на протяжении 5 лет составляет в среднем 98%. Особенно хорошие результаты наблюдаются при иссечении опухоли одним блоком с подкожной клетчаткой и фасцией.
Лучевая терапия
При небольших размерах опухоли при Т1 и Т2 стадиях возможно применение близкофокусного рентгеновского излучения как самостоятельного метода. При Т3-Т4 стадиях лучевой метод используется в целях предоперационной подготовки и послеоперационной терапии. Он особенно эффективен при лечении глубоко прорастающих кожных опухолей. Кроме того, лучевое воздействие применяется с целью подавления возможных метастазов после хирургического иссечения основной опухоли и как паллиативный метод при неоперабельном раке (для замедления его распространения).
Большие размеры раковой опухоли при отсутствии метастазов являются показанием для использования дистанционной гамма-терапии, а при их наличии проводится комбинированная терапия посредством рентген- и гамма-облучения, радикального удаления самой опухоли с регионарными лимфоузлами.
Криодеструкция и электрокоагуляция
Лечение небольшого поверхностного высокодифференцированного плоскоклеточного рака с локализацией на теле возможно криодеструкцией, но с обязательным предварительным подтверждением характера опухоли с помощью предварительной биопсии. Удаление злокачественного образования кожи такого же характера диаметром менее 10 мм в области лица, губ и шеи может осуществляться с помощью методики электрокоагуляции, преимущество которой заключается в меньшей травматичности.
Химиотерапия
Химиотерапия при плоскоклеточном раке кожи назначается, преимущественно, перед операцией в целях уменьшения величины новообразования, а также в сочетании с методом лучевой терапии при неоперабельном раке. Для этого используются такие лекарства, как Фторурацил, Блеомицин, Циспластин, Интерферон-альфа, 13-cis-ретиноевая кислота.
Лечение народными средствами раковых образований недопустимо. Это может привести лишь к потере времени и развитию метастазов. Использовать народные средства как вспомогательные можно только по рекомендации врача для лечения лучевого дерматита.
Альтернативные методики терапии
К современному физическому лечению в онкологии относятся также методы фотодинамической терапии с использованием предварительно подобранного специального сенсибилизирующего красителя (ФДТ), а также лазероиндуцированной светокислородной терапии (ЛИСКТ). Эти методы применяются в основном в целях лечения пожилых пациентов, в случаях наличия тяжелых сопутствующих заболеваний, при локализации новообразования над хрящами и на лице, особенно в периорбитальной зоне, поскольку они не оказывают негативного воздействия на глаза, здоровые мягкие и хрящевые ткани.
Своевременное определение причины и фона, на котором развивается злокачественный процесс, устранение (по возможности) или уменьшение влияния провоцирующих факторов являются важными моментами в профилактике метастазирования и предотвращении рецидивов плоскоклеточного рака, возникающих в среднем в 30% после радикального лечения.
Источник
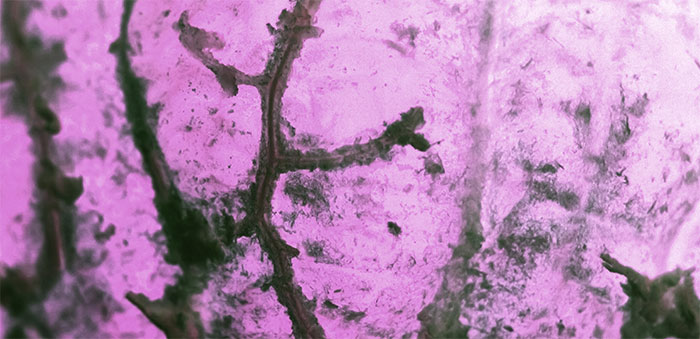
Плоскоклеточный рак кожи является злокачественной опухолью, которая состоит из атипичных эпителиальных клеток, внешне похожих на шиповатые кератиноциты. Заболевание имеет склонность к быстрому метастазированию в лимфоузлы и внутренние органы. Новообразование может развиваться на любых участках кожного покрова, но чаще — вблизи естественных отверстий: на нижней губе, в районе половых органов.
Причины возникновения и факторы риска
В настоящее время выявлено несколько факторов, которые могут предрасполагать к возникновению плоскоклеточного рака. К ним относятся:
- Возраст. У молодых людей заболевание почти не встречается. Основная масса пациентов — пожилые люди старше 65 лет.
- Светлый цвет кожи и наличие веснушек.
- Повышенная инсоляция. Вывод о влиянии данного фактора был сделан в связи с тем, что эта форма злокачественной опухоли всегда появляется на открытых участках тела, которые постоянно подвергаются воздействию солнечного света. Кроме того, плоскоклеточный рак кожи может возникать на месте серьезных солнечных ожогов.
- Мутация гена TP53, который отвечает за подавление роста опухоли.
- Наличие предраковых образований и другие патологические состояния кожи (рубцовые атрофии, лучевые повреждения, туберкулезная волчанка, профессиональные заболевания, красный плоский лишай и др.).
- Действие на кожу канцерогенов (мышьяка, парафина, керосина, каменноугольной смолы и др.), которое приводит к воспалению и атрофии. В результате происходит образование очаговых пролифератов, которые со временем могу переродиться в злокачественное образование.
- Продолжительное механическое раздражение или повреждение кожи.
- Наличие у пациента иммуносупрессии.
- Инфицирование вирусом папилломы человека. Доказана роль некоторых его типов в возникновении рака кожи полового члена, заднего прохода, вульвы.
- Имеются научные данные о развитии этой опухоли у пациентов с псориазом после получения курсов ПУВА-терапии и фотохимиотерапии, а также у больных после лучевой терапии.
Определение причины появления плоскоклеточного рака кожи является крайне важным для оценки риска рецидивирования и метастатического распространения. Так, злокачественная опухоль, которая развилась на месте поражения кожи актиническим кератозом, метастазирует лишь в 0,5% случаев. В то же время рак, возникший на рубце, имеет гораздо более высокий риск распространения — до 30%.
Запись
на консультацию
круглосуточно
Классификация
Существует несколько принципов классификации плоскоклеточного рака кожи. По гистологическому строению выделяется 4 типа данного новообразования, а согласно стадированию TNM — 4 стадии, каждая из которых отражает распространенность процесса в организме.
Согласно гистологической классификации выделяют следующие варианты:
- Веретеноклеточный тип, для которого характерен неблагоприятный прогноз из-за его быстрого инвазивного роста, а также склонности к метастазированию и рецидивированию.
- Акантолитический тип. Появляется на коже, пораженной актиническим кератозом.
- Веррукозный плоскоклеточный рак кожи сопровождается явлениями выраженного гиперкератоза, что клинически проявляется образованием рогового нароста (кожного рога).
- Лимфоэпителиальный тип состоит из низкодифференцированных клеток. Есть мнение, что это новообразование является опухолью придатков кожи, а не истинным плоскоклеточным раком.
Стадию развития данного типа рака определяют по размеру первичной опухоли, степени прорастания в подлежащие ткани и наличию отдаленных метастазов. Первой стадии соответствует образование размером менее 2 см, второй и третьей — более крупные опухоли с распространением в ближайшие ткани, а четвертой — очаг любых размеров с наличием метастатических поражений.
Варианты локализации
Плоскоклеточный рак кожи чаще всего представлен одиночным очагом, гораздо реже — множественными. В подавляющем большинстве случаев поражается кожа лица (нос, ушные раковины, периорбитальная область). Излюбленная локализация — переходы между слизистой оболочкой и плоским эпителием, которые наблюдаются на красной кайме губ, в перианальной области, на наружных половых органах.
В полости рта данный вид рака часто располагается на слизистой оболочке неба и языка. Для такой опухоли свойственно длительное бессимптомное течение. Она постепенно превращается в твердый узел или со временем приобретает картину перитонзиллярного абсцесса.
Плоскоклеточный рак на нижней губе возникает на фоне таких предраковых образований, как лейкоплакия, актинический и абразивный хейлит. Вначале он проявляется плотно сидящими чешуйками, под которыми образуется небольшое растущее уплотнение. Реже заболевание начинается с эрозии, которая имеет плотное основание. По мере увеличения новообразования, губа может деформироваться или уплотняться.
Для локализации рака в области вульвы, характерна локализация на переходной складке больших и малых губ, клитора. Болезнь имеет неблагоприятный прогноз, отличается быстрым метастазированием. Образованию плоскоклеточного рака кожи данной локализации может предшествовать склероатрофический лихен, болезнь Бовена, эритроплакия.
Рак кожи полового члена, как правило, возникает у мужчин старше 40 лет. Типичной локализацией для него служит задняя поверхность тела полового члена, область препуциального мешка и коронарной борозды. Предрасполагающими факторами к образованию данной опухоли служат хронические воспалительные процессы, баланит с врожденным фимозом, скопление смегмы. Именно поэтому рак полового члена практически никогда не возникает у мужчин, которые подверглись циркумцизии.
Клинические проявления
Выделяют две формы роста плоскоклеточного рака: экзофитную и эндофитную. Для каждой из них характерны определенные клинические проявления.
Экзофитная (папиллярная) форма
Первичный узелок при этом виде опухоли постепенно увеличивается в размере и возвышается над уровнем кожи. На поверхности очага скапливается большое количество роговых масс. Со временем его цвет становится красным или коричневатым с большим количеством расширенных сосудов на поверхности (телеангиэктазии). Иногда в центре образования определяется западение.
Основание новообразования — широкое. Сам очаг и окружающие его ткани малоподвижны за счет прорастания опухоли. На поздних стадиях наступают некроз и изъязвление.
Разновидностью экзофитного плоскоклеточного рака кожи является его веррукозная форма, для которой характерен желтый или красно-коричневый цвет очага, неровная поверхность с бородавочными разрастаниями. Этот вид опухоли, в свою очередь, также имеет несколько клинических вариантов в зависимости от локализации:
- Папилломатоз ротовой полости — новообразования на слизистой оболочке языка, щек, десен. Обычно наблюдается у людей, которые жуют табак.
- Аногенитальная карцинома. Располагается на коже головки полового члена, мошонке, вульве, в перианальной области.
- Подошвенный тип характерен для пожилых мужчин.
- Плоскоклеточный веррукозный рак других участков кожи (конечностей, туловища).
Для веррукозной формы характерен медленный рост и низкий риск метастазирования. На коже этот тип рака образуется чаще всего в местах, которые подвергаются постоянному механическому воздействию, и может иметь вид кожного рога.
Запись
на консультацию
круглосуточно
Эндофитная (язвенно-инфильтративная) форма
При эндофитном росте опухоли, первичным элементом является узелок, который с течением временем превращается в плотный узел. Очаг тесно спаян с подлежащими тканями. Спустя несколько месяцев происходит его изъязвление. Язва имеет неправильную форму, плотное дно, беловатую пленку на поверхности и кратерообразные края. Она может быть покрыта коркой коричневатого цвета, при снятии которой происходит выделение кровянистого экссудата. Язва увеличивается в глубину и в стороны, быстро распространяется на подлежащие ткани. Для данной формы плоскоклеточного рака кожи характерно частое рецидивирование и образование метастазов.
Способы диагностики
Поскольку давно доказана прямая зависимость эффективности проведенного лечения от стадии злокачественного новообразования, на которой оно было обнаружено, выделяют два уровня диагностики плоскоклеточного рака кожи: раннюю и позднюю.
Ранним считается постановка диагноза на I-II стадии. В этом случае возможно полное выздоровление больного при условии выбора правильной тактики лечения. Позднее выявление — это постановка диагноза на III и IV стадии. Прогноз, как правило, неблагоприятен по причине сложности проведения или невозможности оперативного лечения.
«Золотой стандарт» диагностики плоскоклеточного рака кожи — биопсия с последующим гистологическим исследованием. Особенно информативным считается иммуногистохимический метод. Так как опухоль является наружной и получить биоматериал для проведения гистологии несложно, новообразование верифицируется в 99% случаев.
Также широко применяется метод дерматоскопии. В этом случае в пользу рака кожи говорит наличие центральных кератиновых пробок, расширенных и разветвленных сосудов на поверхности.
При любой форме плоскоклеточного рака, наряду с тщательным сбором анамнеза и физикальным осмотром, специалист должен провести оценку состояния лимфоузлов. При подозрении на наличие метастатических очагов, основным диагностическим методом служит тонкоигольная аспирация. Также возможно назначение дополнительных методов визуализации (УЗИ, рентгенография, КТ, ангиография) для выявления регионарных и отдаленных метастазов.
Лечение
Сегодня существует множество способов помощи больным с плоскоклеточным раком кожи. К ним относятся как классические методы (удаление скальпелем, криодеструкция, лазерная терапия), так и современные технологии, например, фотодинамическая терапия.
Оперативное удаление
Хирургическое лечение заключается в удалении новообразования с отступом в сторону здоровых тканей в размере 1-2 см. Оперативное иссечение показано при раке кожи низкого риска и малой вероятностью рецидива опухоли.
Критерии низкого риска:
- Локализация рака на открытых участках тела (исключая губы и ушные раковины).
- Размер до 2 см.
- Нет инвазии в дерму.
- Высокодифференцированная опухоль.
- Иммунный статус в норме.
Хирургическое лечение не применяют в следующих случаях:
- Плоскоклеточный рак кожи высокого риска (локализация на губах, ушных раковинах, закрытых участках; развитие на фоне предрака; опухоль большого размера).
- Множественные метастазы.
- Повышенный оперативный риск (лекарственная непереносимость, преклонный возраст больного).
- Локализация, при которой невозможно полное удаление очага (периорбитальная область, нос).
Оперативное удаление рака на ранних стадиях в большом проценте случаев приводит к выздоровлению пациента. Однако недостатком данного метода является то, что не всегда удается достичь удовлетворительного эстетического и функционального результата.
Эффективным вариантом хирургического лечения плоскоклеточного рака кожи является операция по Мосху, во время которой производят послойное удаление опухоли с незамедлительным проведением гистологического исследования каждого слоя. Такой подход позволяет максимально сохранить здоровые ткани.
Оперативное удаление по Мосху можно использовать при раке кожи высокого риска, множественных очагах, локализации опухоли на важных в косметическом отношении зонах. Однако для применения данного метода требуются большие затраты времени и средств.
Небольшие опухоли могут быть удалены при помощи кюретажа или электрокоагуляции с захватом 5-6 мм здоровой кожи. Эти методы отличаются простотой, но отдаленные результаты неутешительны: высок риск рецидивирования рака.
Криодеструкция
При плоскоклеточном раке кожи криодеструкцию проводят в несколько циклов. В зависимости от локализации и клинических признаков очага подбирают время экспозиции. Процедуру производят с захватом 2-2,5 см здоровой кожи вокруг опухоли. Удаление с применением криодеструкции возможно только для новообразований низкого риска.
Данный метод хорош тем, что может проводиться в амбулаторных условиях. Кроме того, он отличается невысокой болезненностью. Главный недостаток заключается в невозможности гистологического контроля.
Лазеротерапия
В рамках данного вида лечения используют углеродный или неодимовый лазер. Применение этого метода приводит к хорошим косметическим результатам.
Лазеротерапия показана для пациентов, которые страдают нарушениями свертываемости крови или принимают антикоагулянты. Минусами данного метода является ограниченность показаний (может быть применен только при раке низкого риска) и отсутствие возможности гистологического исследования удаленного очага.
Лучевая терапия
В связи с тем, что плоскоклеточный рак кожи относится к опухолям с относительно высокой чувствительностью к лучевой терапии, она широко применяется в качестве монотерапии и в комбинации с другими методами. Небольшие очаги лечатся с использованием близкофокусного рентгеновского излучения, опухоли большого размера без метастазирования лечатся дистанционной гамма-терапией. При наличии регионарных метастазов проводится комбинированное лечение, которое включает в себя применение предоперационной лучевой терапии и иссечение образования вместе с пораженными лимфоузлами.
На первой и второй стадии рака кожи данный метод может быть применен как самостоятельный, на третьей и четвертой — используется в качестве пред- и послеоперационного лечения. При неоперабельных формах является вариантом паллиативной помощи больным.
Противопоказано применение лучевой терапии при рецидивной форме рака, веррукозной карциноме, заболеваниях соединительной ткани (склеродермия, красная волчанка). Негативными последствиями метода может быть развитие периоститов, перихондритов, катаракты, серьезных рубцовых деформаций на коже.
Запись
на консультацию
круглосуточно
Химиотерапия
Для лечения плоскоклеточного рака может использоваться местная и системная химиотерапия. В качестве местных средств применяются фторурациловая, проспидиновая, глицифоновая мази. Следует отметить, что такой вид терапии отличается довольно низкой эффективностью, а риск рецидивирования опухоли при наружном лечении высок. Кроме того, такие мази могут вызвать интоксикацию, которая препятствует заживлению.
Также цитостатические препараты (5-фторурацил) вводятся в очаг с помощью внутрикожных или подкожных инъекций. Системную химиотерапию цисплатином, блеомицином, карбоплатином применяют при наличии неоперабельного образования, метастатической опухоли или в качестве предоперационной подготовки.
Таким образом, показаниями к химиотерапии являются:
- Рецидивирующий рак кожи.
- Множественные очаги.
- Невозможность оперативного удаления.
- Метастазирующая опухоль.
- Плоскоклеточный рак кожи у пожилых пациентов, которые имеют противопоказания к использованию других методов.
Противопоказано применение цитостатических препаратов при тяжелой сопутствующей патологии. Для лечения ослабленных больных с иммунодефицитными состояниями данный метод также не подходит.
Интерферонотерапия
Для терапии рака кожи могут применяться местные и системные иммуномодуляторы. К ним относятся: имиквимод (крем), виферон, интрон А.

Показанием к применению метода служит наличие большой неоперабельной опухоли. Лечение интерферонами противопоказано при аутоиммунных заболеваниях, лейкопении, тяжелых сопутствующих заболеваниях в стадии декомпенсации.
Частое развитие побочной симптоматики относится к существенному недостатку терапии иммуномодуляторами. К тому же, стоимость курса лечения является довольно высокой при его относительно низкой эффективности.
Фотодинамическая терапия
Данный метод является современным малоинвазивным способом лечения плоскоклеточного рака кожи. Он основан на поступлении в организм фотосенсибилизатора с последующим облучением лазером с определенной длиной волны, в результате чего происходит разрушение мембран клеток опухоли без повреждения здоровых тканей.
Фотосенсибилизатор может быть введен системно (внутривенно, перорально) или локально (аппликационно). Как правило, применяется внутривенный способ введения. В нашей клинике используется препарат Фотодитазин.
Показания к системной фотодинамической терапии:
- Начальные стадии плоскоклеточного рака без прорастания в ткани.
- Резистентность к стандартным методам лечения.
- Тяжелая сопутствующая патология, в связи с чем проведение операции невозможно.
- Труднодоступная локализация образования.
- Множественный и рецидивный рак кожи.
Среди местных фотосенсибилизаторов наибольшей эффективностью отличается метиламинолевулиновая кислота (МАЛК) в виде крема. При использовании данного средства, косметический результат является более приемлемым, чем при оперативном иссечении и криодеструкции.
Прогноз
При выявлении плоскоклеточного рака кожи размером менее 2 см и проведении адекватного лечения, показатель 5-летней выживаемости достигает 90%. Если опухоль имеет больший размер, и наблюдается прорастание в ткани, то данный показатель снижается до 50%.
Особенно неблагоприятным прогнозом обладают опухоли, которые расположены на коже периорбитальной области, наружного слухового прохода, носогубной складки. При такой локализации новообразование может прорасти в мышцы и кости, может вызывать кровотечение из-за поражения сосудов, осложняющееся инфекциями.
Профилактика
Главной мерой профилактики плоскоклеточного рака кожи является своевременное выявление и лечение предраковых состояний. В связи с этим, молодым людям рекомендовано проходить осмотр у дерматолога каждые 3 года, а людям старше 40 лет — каждый год. При обнаружении любых изменений на коже, также следует обращаться к специалисту.
Очаги хронического воспаления на коже должны подвергаться адекватной санации. Также следует избегать многократного повреждения одного и того же кожного участка (натирания, сдавления тесной одеждой и обувью, травмирования во время однообразной ручной работы).
Немаловажным является соблюдение солнечного режима и использование крема с солнцезащитным компонентом, отказ от посещения солярия. При работе с химическими реагентами — источниками профессиональной вредности, необходимо применять индивидуальные средства защиты кожи.
Запись
на консультацию
круглосуточно
Источник


