Системное лечение атопического дерматита
7.4. Системное лечение
7.4.1. Циклоспорин
Циклоспорин
рекомендуется назначать только при тяжелом течении атопического дерматита.
Циклоспорин
опосредованно ингибирует кальциневрин-зави-симые пути, что приводит к снижению
уровня провоспалитель-ных цитокинов и угнетает пролиферацию Т-лимфоцитов.
Принцип
лечения заключается в назначении наиболее низкой эффективной дозы за короткий
период времени в связи с тем, что частота развития нежелательных явлений
находится в прямой зависимости от дозы и длительности приема препарата. Несмотря
на эффективность циклоспорина влечении атопического дерматита, из-за развития
возможных побочных эффектов, в частности нефротоксичности, его использование
должно быть ограничено у пациентов с тяжелыми сопутствующими заболеваниями,
следует учитывать противопоказания, а также проводить постоянный мониторинг
артериального давления и лабораторных показа гелей.
Длительная
поддерживающая терапия циклоспорином позволяет пациентам поддерживать
состояние ремиссии. При этом, несмотря на возможное развитие обострения после
окончания лечения, выраженность клинических симптомов заболевания обычно не
достигает той степени, которая отмечалась до начала терапии.
Дозы и
схемы применения
Начальная
доза циклоспорина составляет 2,5 мг/кг/в сутки в 2 приема с 12-часовым
интервалом. В тяжелых случаях при необходимости доза препарата может быть
увеличена до максимальной — 5 мг/кг/в сутки — в зависимости от индивидуального
состояния пациента. При достижении положительного результата дозу необходимо
постепенно снижать до полной отмены.
При
назначении циклоспорина достоверная исходная концентрация креатинина сыворотки
должна быть установлена как минимум в двух измерениях, предшествующих лечению.
Концентрацию креатинина следует контролировать с двухнедельными интервалами на
протяжении первых трех месяцев терапии. В дальнейшем, если концентрация
креатинина остается стабильной, измерение следует проводить ежемесячно (табл.
10).
Если сывороточный кре-атинин увеличивается на 30—50% (даже в пределах
нормы), то дозу циклоспорина снижают на 25% и повторно определяют креатинин в
течение 30 дней. Если он остается повышенным на 30% и более, циклоспорин
отменяют. Если уровень креатинина увеличивается более чем на 50%, то дозу
снижают по крайней мере в два раза. Концентрацию креатинина определяют в
течение 30 дней. Если она остается повышенной по крайней мере на 30% по
сравнению с исходной, лечение циклоспорином прекращают.
Особенности
применения у детей
Циклоспорин
назначают детям редко в случае тяжелого течения атопического дерматита и
неэффективности других методов лечения в дозе 2,5—5 мг/кг в сутки в два приема.
Продолжительность курса лечения от 8 недель до 3—12 месяцев.
У
детей следует учитывать, что проводимые в период иммуно-супрессивной терапии
вакцинации могут быть неэффективны.
Побочные
реакции/безопасность
При
лечении циклоспорином повышается риск развития лимфо-пролиферативных
заболеваний и других злокачественных опухолей, особенно кожи. Частота их в первую
очередь зависит от степени и длительности сопутствующей и предыдущей
иммуносупрессии (например, фототерапия).
Могут наблюдаться следующие побочные
реакции: гиперплазия десен, снижение аппетита, тошнота, рвота, диарея, боль в
животе, гепатотоксичность (повышение активности трансаминаз, билирубина),
гиперлипидемия, повышение артериального давления (часто бессимптомное),
нефропатия (часто бессимптомная; интерстициальный фиброз с клубочковой
атрофией, гематурия), гипомагниемия, гиперкалиемия, отеки, гипертрихоз, тремор,
головная боль, парестезии, миопатия, повышенное чувство усталости, жжение в
кистях рук и ступнях ног, нарушение менструального цикла у женщин,
анафилактические реакции.
Противопоказания/ограничения
Гиперчувствительность
(в т.ч. к полиоксиэтилированному касторовому маслу), злокачественные
новообразования, предраковые заболевания кожи, беременность, период лактации.
Особые
указания
В
процессе лечения циклоспорином показан систематический контроль функционального
состояния почек и печени, контроль артериального давления, калия и магния в
плазме (особенно у пациентов с нарушением функции почек), концентрации
мочевины, креатинина, мочевой кислоты, билирубина, «печеночных»ферментов,
амилазы и липидов в сыворотке крови (табл. 4).
В случае развития артериальной
гипертензии необходимо начать гипотензивное лечение. Необходимо снижение дозы
на 25—50% пациентам, у которых на фоне лечения отмечается повышение
артериального давления, гиперкреатининемия (более чем на 30% от исходного
значения). При невозможности проконтролировать побочный эффект или в случае
тяжелого нарушения функции почек препарат отменяют.
Доброкачественная
лимфоаденопатия обычно связана с внезапными обострениями атопического
дерматита. Она проходит либо самостоятельно, либо на фоне общего улучшения
течения заболевания. Сохраняющееся, несмотря на уменьшение активности
заболевания, увеличение лимфатических узлов требует проведения диагностической
биопсии лимфатического узла для исключения лимфопролиферативного заболевания.
Таблица
4
Контроль
лабораторных показателей во время лечения циклоспорином
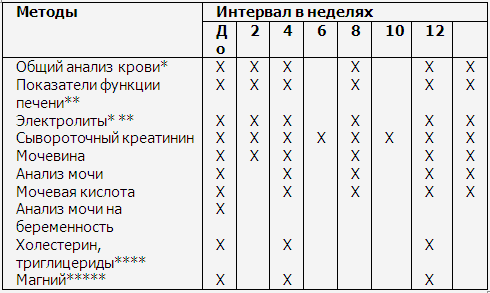
* Эритроциты, лейкоциты, тромбоциты;
** аминотрансферазы, щелочная фосфата-за,
гамма-ГТ, билирубин;
***
натрий, калий;
****
рекомендуется определить за 2 недели до и в день назначения терапии (натощак);
*****
только при наличии показаний (судороги в мышцах).
7.4.2. Системные глюкокортикостероидные
препараты
Системные
глюкокортикостероидные препараты используют в терапии больных атопическим
дерматитом только для купирования обострений при тяжелом течении заболевания у
взрослых и крайне редко у детей. Такая тактика назначения связана в первую
очередь с возможностью развития обострения заболевания после отмены препарата.
Также при длительном приеме системных глюкокортикостероидов развиваются
побочные эффекты, такие как остеопороз, нарушение роста, угнетение функции надпочечников,
синдром Иценко — Кушинга.
При купировании
обострений атопического дерматита способ введения и режим дозирования
системных глюкокортикостероидных препаратов определяется индивидуально и
зависит от степени тяжести заболевания. Применяют один из ниже перечисленных
препаратов. При назначении пероральных форм системных глюкокортикостероидных
препаратов необходимо учитывать циркадный ритм продукции кортизола, поэтому
прием препарата осуществляется преимущественно в утренние часы.
Для
купирования обострения назначают в/в введение преднизо-лона по следующей схеме:
1 день/первые два дня — 90 мг в первой половине дня, два последующих дня — 60
мг в первой половине дня, затем при необходимости возможно введение
преднизолона в дозе 30 мг еще в течение 2—3 дней с последующей отменой.
Также
возможно назначение системных глюкокортикостероидных препаратов перорально по
следующей схеме:
◊ в течение первых 2—3 дней по 2—2,5 мг
бетаметазона, или 16— 20 мг метилпреднизолона 1 раз в день после завтрака, или
20— 25 мг преднизолона после завтрака и 5 мг после обеда;
◊ далее 2—3 дня по 1,5 мг бетаметазона, или 12
мг метилпреднизолона, или 15 мг преднизолона 1 раз вдень после завтрака; и
◊ далее следующие 2—3 дня 1 мг бетаметазона,
или 8 мг метилпреднизолона, или 10 мг преднизолона I раз вдень после завтрака;
◊ в последующие 2—3 дня 0,5 мг бетаметазона,
или 4 мг метилпреднизолона, или 5 мг преднизолона 1 раз вдень после завтрака
с последующей отменой препарата;
◊ при необходимости прием системных
глюкокортикостероидов можно продолжить еще в течение 2—3 дней: по 0,25 мг
бетаметазона, или 2 мг метилпреднизолона, или по 2,5 мг преднизолона 1 раз
вдень после завтрака.
В
исключительных случаях могут быть использованы препараты пролонгированного
действия в инъекционных формах (бета-метазон и триамцинолон).
Особенности
применения у детей
Системные
глюкокортикостероиды показаны только при тяжелых формах атопического дерматита
и/или универсальном поражении кожи. Применяют из расчета по преднизолону 0,5—
1 мг/кг массы тела в сутки.
Побочные
реакции/безопасность
Со
стороны эндокринной системы: синдром Иценко — Кушинга, «стероидный» сахарный
диабет или манифестация латентного сахарного диабета, угнетение функции
надпочечников, задержка полового развития у детей.
Со
стороны пищеварительной системы: тошнота, рвота, панкреатит, «стероидная» язва
желудка и 12-перстной кишки, эрозивный эзофагит, кровотечения и перфорация
ЖКТ.
Со
стороны нервной системы: эйфория, маниакально-депрессивный психоз, депрессия,
бессонница.
Со
стороны обмена веществ: гипокальциемия, гипернатриемия.
Со
стороны опорно-двигательного аппарата: замедление роста и процессов окостенения
у детей, остеопороз, «стероидная» миопатия.
Со
стороны кожных покровов и слизистых оболочек: истончение кожи, стероидные
угри, стрии, склонность к развитию пиодермии и кандидоза.
7.4.3.
Антигистаминные препараты
Общие рекомендации:
◊ Для больных атопическим дерматитом в период
обострения со значительным нарушением сна, уртикарным дермографизмом или
аллергическим риноконъюнктивитом могут быть назначены блокаторы Н
1-гистаминовых рецепторов с целью купирования зуда. Терапевтическая ценность
антигистаминных препаратов первого поколения заключается, главным образом, в их
седативных свойствах за счет нормализации ночного сна и уменьшения интенсивности
зуда.
◊ Антигистаминные препараты используют в
качестве симптоматической терапии по показаниям. Отсутствуют достоверные
исследования об эффективности антигистаминных препаратов второго поколения, не
обладающих седативным эффектом, в лечении больных атопическим дерматитом.
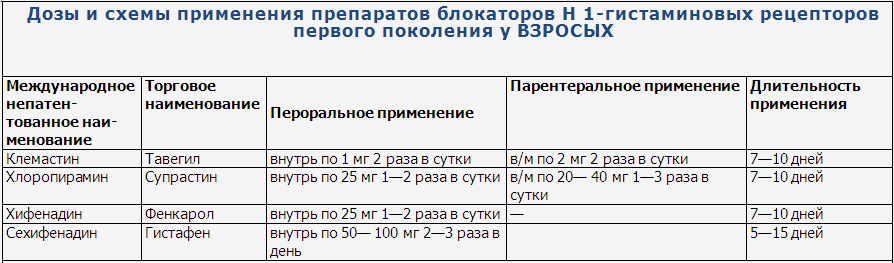
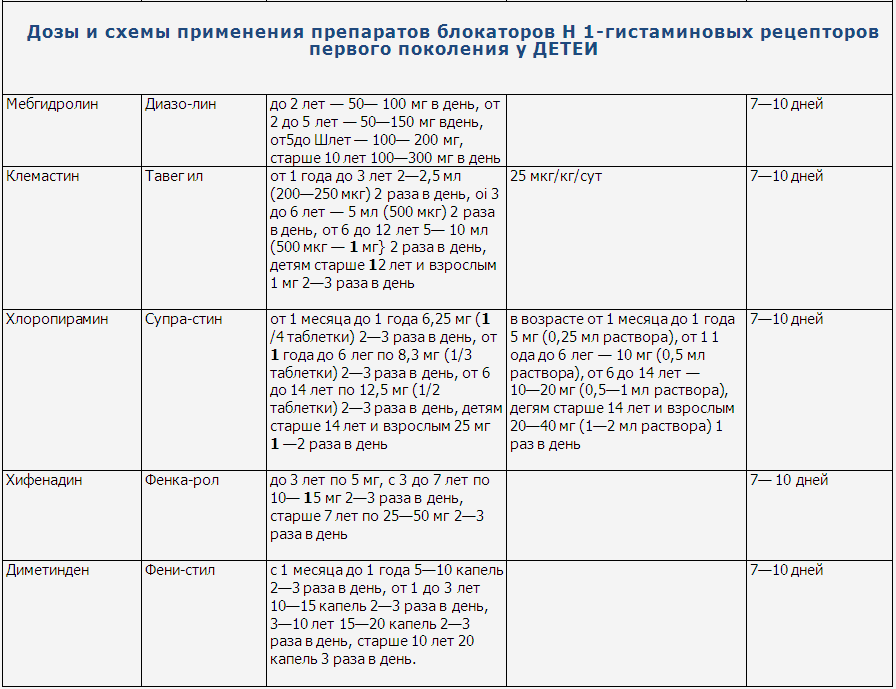
Дозы и схемы
применения препаратов блокаторов Н 1-гистаминовых рецепторов первого поколения
у детей и взрослых представлены в таблицах 5,6.

Источник
* В терапии атопического дерматита тяжёлого течения иногда приходятся применять «тяжёлую артиллерию», чтобы предотвратить осложнений и инвалидизации пациента.
В случае, если говорим об антигистаминных препаратах, то часто имеются в виду лишь разные поколения, при этом справедливо утверждение: чем раньше появился препарат, тем больше у него побочных эффектов. В этом смысле антигистаминные препараты 2 и 3 поколений значительно «мягче», не вызывают сонливости и не обладают седативным эффектом.
Но есть такие препараты, которые оказывают серьёзное воздействие на организм, и они применяются в медицинской практике только потому, что польза в данный момент времени превышает вред от его применения. Какие же препараты относятся к самым сильнодействующим, которые применяются только в максимально короткие сроки, под строгим наблюдением лечащего врача и под контролем лабораторных анализов?
► Читайте также:Атопический дерматит с очаговой лихенификацией
Это две группы препаратов: цитостатики и глюкокортикоидные гормоны, оказывающие системное действие, то есть принимаемые внутрь или получаемые в составе инфузионной терапии (в капельницах). Поговорим о них подробнее.
О цитостатических препаратах
Их ярким представителем, используемым в лечении тяжёлых форм атопического дерматита, является циклоспорин. Это мощный иммунодепрессант, который в природе вырабатывается особыми почвенными грибами для защиты. Он способен воздействовать на Т-лимфоцитарное звено клеточного иммунитета. Так как в основе патогенеза тяжёлых форм атопического дерматита лежит иммунное воспаление с изменением профиля соотношения цитокинов, то препарат способен блокировать каскад реакций и вызывать клиническую ремиссию.
Существуют более современные цитостатические препараты, например, Такролимус. Он оказывает более мощное воздействие, при этом обладает меньшим спектром побочных эффектов.
Важно! Цитостатики, в том числе циклоспорин принимаются только в тяжёлых случаях течения заболевания.
Основным терапевтическим принципом лечения цитостатиков вообще и циклоспорина в частности остаётся назначение наиболее низкой дозы в наиболее возможно короткое время.
Наши читатели рекомендуют!
Негармональный крем воск от атопического дерматита! Если вы знаете, как гормоны влияют на ваш организм в целом, то никогда не будете ими пользоваться! Сотни наших посетителей уже попробовали крем воск «Здоров», перешли к ремиссии и облегчили зуд!
Подробнее…
Это связано с тем, что побочные эффекты и частота их развития находятся в прямой связи с дозировкой препарата и временем его приёма.
► Читайте также:Атопический дерматит: какие анализы необходимо сдавать для подтверждения диагноза

Побочные эффекты цитостатиков
Эффективность циклоспорина в лечении атопического дерматита доказана и она, безусловно, высокая. Но побочные эффекты препарата заставляют существенно ограничивать его применение. К важнейшим побочным и часто встречающимся эффектам относятся следующие:
- Артериальная гипертензия (требуется мониторинг артериального давления);
- Возрастает риск развития лимфопролиферативных заболеваний, таких, как лимфобластный лейкоз, лимфома, лимфогранулематоз и др.
- Дрожь и тремор конечностей;
- Тошнота, рвота, нарушение функций печеночных ферментов;
- Гиперлипидемия, гиперурикемия (повышение холестерина и липопротеидов плазмы крови, мочевой кислоты);
- Мышечные боли и спазмы;
- Анемия, тромбоцитопения;
- Утомляемость, отёки, повышение массы тела.
Здесь перечислены только наиболее часто встречающиеся нарушения. Как видно из перечня, он достаточно серьёзный, и подходы к лечению должны быть оправданы. В случае грамотного назначения и мониторинга клинико – биохимических показателей возможна длительная терапия препаратом на уровне поддерживающей дозы, при котором сохраняется длительная ремиссия.
Как назначается циклоспорин?
Есть общее правило, по которому взрослым назначается дозировка в 2,5 мг на 1 кг веса пациента в сутки, которую разделяют на 2 приёма через 12 часов.
Максимальная дозировка составляет 5 мгкг массы тела. В том случае, если на какой – либо промежуточной дозе наступает улучшение, препарат начинают постепенно отменять, снижая дозу.
Терапия циклоспорином должна проходить под обязательным контролем креатинина сыворотки крови, который должен быть измерен минимум дважды до начала лечения препаратом.
Затем исследование нужно повторять каждые две недели, а после 2-3 месяцев нормальных результатов можно перейти на ежемесячный мониторинг.
► Читайте также:Причины атопического дерматита
В том случае, если показатели креатинина растут, пусть даже не выходя за пределы физиологической нормы, то проводят снижение дозы препарата на четверть с повтором измерений. В случае продолжающегося повышения на 50% и более препарат отменяют.
Кроме креатинина и печёночных проб (АЛТ, АСТ, ГГТФ, ЩФ, ПТИ, билирубина) должны исследоваться форменные элементы крови, цветовой показатель на предмет анемии и тромбоцитопении, а также электролиты.
Можно ли применять цитостатики и циклоспорин у детей?
Применение цитостатиков в детском возрасте — достаточно редкое явление, они назначаются в такой же дозировке и с теми же принципами, но курсы стремятся делать короче.
В каких случаях противопоказан приём циклоспорина?
Циклоспорин не применяют вследствие индивидуальной непереносимости, отрицательной динамики показателей креатинина, красной крови и печёночных ферментов (плохая переносимость), при наличии предраковых заболеваний, при беременности и кормлении грудью.
► Читайте также:Патогенез атопического дерматита.
В некоторых случаях на фоне лечения циклоспорином возникает увеличение регионарных лимфатических узлов, называемая доброкачественной лимфаденопатией. За ней нужно наблюдение, так как она вполне способна разрешиться самостоятельно, или при общем улучшении самочувствия. В том случае, если лимфаденопатия всё – таки сохраняется, лучше выполнить пункцию лимфатического узла и гистологическое исследование.

О системном применении глюкокортикостероидов.
О всей серьёзности терапии ГКС и побочных эффектах написаны десятки научных работ. Тема действительно стоит того. Перечислим наиболее важные побочные эффекты:
- Остеопороз и выведение кальция из организма;
- Болезнь Иценко – Кушинга;
- Стероидные язвы желудка и двенадцатиперстной кишки;
- Иммуносупрессия (например, проявляющаяся кандидозом пищевода).
- Стероидный сахарный диабет;
- Возникновение отёков из – за минералокортикоидной активности;
- Артериальная гипертензия;
- Супрессия гипоталамо – гипофизарной системы (нарушение ритма снабодрствования, менструального цикла).
Перечень достаточно внушительный. Поэтому использовать ГКС системного действия можно только лишь для купирования обострений, и только в случае тяжёлого течения. Ситуация усугубляется развитием «синдрома отмены», когда обострения возникают при резком прекращении действия стероидов.
► Читайте также:Стадии атопического дерматита и их характеристика
Трудно дать конкретные схемы по дозировке ГКС. Они зачастую определяются той минимальной дозой, при которой возникает клинически выраженная ремиссия. Однако в любом случае требуется соблюдать естественный суточный ритм секреции глюкокортикоидов – и назначать таблетированные препараты утром.
Классическое лечение обострение атопического дерматита включает в себя терапию инфузионным введением преднизолона, начиная с 90 мг с постепенным снижением дозы на 30 мг до отмены, в течение 3 дней.
Приём таблетированных препаратов всегда пересчитывается на преднизолон, и точные дозировки здесь мы приводить не будем по той простой причине, что они тщательно титруются лечащим врачом, и самолечение с помощью сведений, полученных в Интернете, опасно.
► Читайте также:Профилактика атопического дерматита.
Упомянем лишь, что суточные дозировки в пересчёте на преднизолон даже в начале лечения не превышают 25 мг утром и 5 мг после обеда, а затем идёт стандартное снижение дозировки на 4 мг в сутки, до полной отмены. В случае появления вновь «больших» симптомов атопического дерматита, иногда приходится «возвращаться» обратно, добавляя 4 мг.
Важно! У детей ГКС применяются при обширных поражениях кожи, и тяжёлом течении и дозировка составляет 0,5 – 1 мгкг массы тела.
Перед назначением терапии стероидными гормонами необходимо полное клинико – биохимическое обследование, с обязательным прохождением ФГДС при наличии язвенного анамнеза. Терапия ГКС проводится при обязательном сочетании с омепразолом для снижения ульцерогенного действия ГКС, то есть способности вызывать язву желудка.
Антигистаминные препараты в терапии тяжёлых форм атопического дерматита.
В терапии широко используются препараты различных поколений, начиная с первого. Известно, что каждое последующее поколение увеличивает силу препаратов и снижает выраженность побочных эффектов и привыкания.
До сих пор препараты первого поколения пользуются успехом в лечении, так как побочные эффекты помогают уменьшить зуд и нормализовать ночной сон.
► Читайте также:Прививки при атопическом дерматите: возможности, условия проведения
Для терапии пациентам в период обострения могут назначаться такие препараты, как:
- Тавегил,
- Супрастин,
- Фенкарол,
- Диазолин.
В детском возрасте предпочтительнее использовать Тавегил как более «мягкий» препарат, с успехом в местной терапии используется Фенистил – гель, который можно применять с месячного возраста.
Так как терапия антигистаминными препаратами является симптоматической, то нецелесообразно использовать их более 7 – 10 дней.
Из препаратов более современных поколений можно отметить Дезлоротадин (Эриус), Левоцетиризин (Цетрин), Хифенадин (Фенкарол). Они являются активными метаболитами, поэтому хорошо купируют зуд и с успехом применяются в лечении атопического дерматита.
В любом случае препарат должен назначать врач, а в случае цитостатиков и гормонов это должно стать непреложным правилом для любого пациента и их близких.
Читать далее…
Источник


