Заболевание кожи лица моллюск
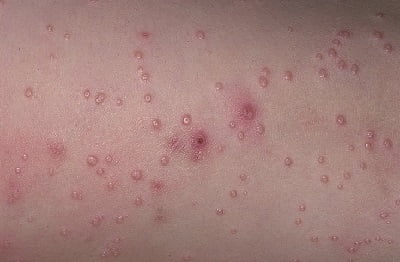
Контагиозный моллюск – достаточно распространенное вирусное заболевание кожных покровов, возникающее преимущественно в детском (чаще дошкольном) возрасте. Возбудителем контагиозного моллюска является вирус molluscum contagiosum, патогенный исключительно для человеческого организма и имеющий определенное сходство с вирусом оспы.
Достаточно часто, больные этим дерматологическим заболеванием, из – за стертости или полного отсутствия симптоматики к врачу не обращаются, вследствие чего контагиозный моллюск переходит в хроническую форму.
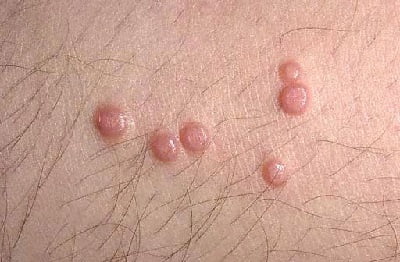
Что это такое?
Контагиозный моллюск – это инфекционное заболевание, вызванное оспенным вирусом, которое поражает кожные покровы, иногда слизистые оболочки. Типичными проявлениями высыпаний являются эритематозные плотные блестящие узелки. Лечение недуга обязательное, при том, что заболевание не несет угрозы для жизни и здоровья человека.
Как можно заразиться?
Передается контагиозный моллюск чаще всего контактным и бытовым путем, он может приводить к вспышкам в детских коллективах и поражению членов семьи. Передается вирус при непосредственном контакте с больным человеком, а также через загрязненные предметы обихода, одежду, воду в бассейне или естественных водоемах, игрушки.
В окружающей среде вирус достаточно устойчив и может сохраняться в пыли жилых помещений и спортивных залов, заражая все новых людей. У взрослых заболевание может возникнуть после нанесения татуировок, если возбудитель сохранился на используемых мастером инструментах.
Проникновение возбудителя происходит через микроповреждения кожи. Поэтому риск заражения повышается при наличии дерматологических заболеваний с зудом, сухостью или мокнутием кожи, нарушением целостности эпидермиса. У женщин вирус контагиозного моллюска нередко внедряется через слизистую оболочку половых органов и кожу промежности. При этом для передачи инфекции от партнера не требуется самого полового акта, необходимо лишь соприкосновение с пораженными кожными участками. Поэтому, хотя заражение контагиозным моллюском у взрослых нередко связано с сексуальными контактами, относить его к истинным ЗППП неверно.
Возбудитель
Вирус поражает только человека, не переносится животными и близок к вирусам оспы. Существует 4 типа вируса контагиозного моллюска (MCV-1, MCV-2, MCV-3, MCV-4). Из них наиболее распространён MCV-1, а MCV-2 обычно проявляется у взрослых и часто передается половым путём. Также может передаваться через воду (например, бассейн). Внутри образования находится жидкость, через которую он переносится и размножается.
Контагиозным моллюском заражает вирус (вирус контагиозного моллюска), который входит в группу поксвирусов. Этот вирус переходит от человека к человеку в результате прямого контакта и наиболее распространен у детей. Кроме того, им можно заразиться при половой близости, наиболее восприимчивыми к вирусу являются люди с нарушениями функционирования иммунной системы. Контагиозный моллюск может распространяться в процессе чесания или трения пораженной кожи.
Кожные образования контагиозного моллюска иногда путают с образованиями вызванными вирусом акрохордона.
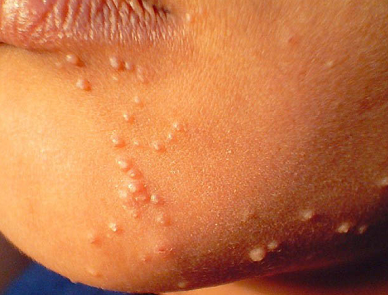
Контагиозный моллюск при беременности
Во время беременности на фоне естественного снижения иммунитета может произойти активация имеющейся инфекции или свежее заражение контагиозным моллюском. Клиническая картина при этом не имеет особенностей. Вирус контагиозного моллюска не представляет опасности для плода, но во время родов и при последующем контакте с кожей матери ребенок может заразиться.
Лечение необходимо осуществлять сразу после выявления заболевания, с учетом противопоказаний для некоторых процедур. Незадолго до родов проводится повторный осмотр даже при отсутствии жалоб. Это необходимо для выявления возможных рецидивных высыпаний на гениталиях и малодоступных для самоосмотра участках кожи.
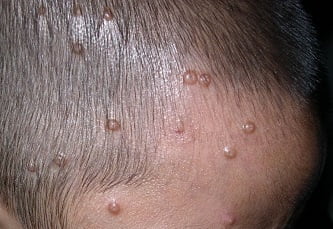
Симптомы и фото
Чаще всего папулы, являющиеся непосредственными признаками контагиозного моллюск а (см. фото), локализуются у детей на лице, туловище и конечностях, у взрослых — в области гениталий, на животе и внутренней части бедер.
Чаще всего папулы:
- небольшого размера (от 2 до 5 мм в диаметре);
- не вызывают болевых ощущений, но иногда сопровождаются зудом;
- в центре имеют ямочку;
- имеют сердцевину из белого, воскообразного материала;
- вначале плотные, куполообразной формы, телесного цвета, со временем становятся мягче.
Контагиозный моллюск у людей с нормальной иммунной системой обычно исчезает спонтанно по истечении нескольких месяцев или лет. У больных СПИДом или другими заболеваниями, поражающими иммунную систему, повреждения, связанные с воздействием контагиозного моллюска, могут быть более обширными.
Диагностика
При классической форме диагноз контагиозного моллюска поставить несложно. Учитывается: детский возраст, наличие в коллективе больных моллюском детей, множественные шаровидные образования на коже с пупкообразным вдавлением.
Сложности в диагностике возникают редко, при атипичных формах. Но даже при атипичных видах при дерматоскопии отчетливо видны пупкообразные вдавления в центре папул моллюска.
Дифференциальная диагностика контагиозного моллюска ведется с заболеваниями:
- пиодермия (гнойники на коже),
- ветрянка (ветряная оспа),
- нитевидные папилломы (читать подробную статью про нитевидные папилломы),
- вульгарные бородавки (читать про вульгарные бородавки),
- остроконечные кондиломы на гениталиях (читать про остроконечные кондиломы),
- милиумы.
В сложных случаях доктор прибегает к сдавлению папулы пинцетом. Если из папулы выдавливаются крошковидные массы, с 99% вероятности это – контагиозный моллюск.
В еще более редких случаях прибегают к диагностике под микроскопом. Для этого крошковидные массы отправляют в лабораторию, где под микроскопом определяют картину, соответствующую данному заболеванию. В цитоплазме клеток при этом обнаруживают эозинофильные включения.
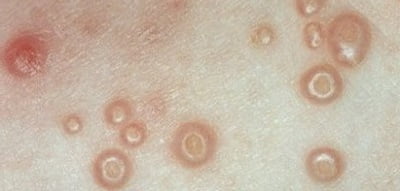
Могут ли быть осложнения?
Развитие контагиозного моллюска при обычном течении не приводит к формированию каких-либо проблем на протяжении времени, и зачастую элементы постепенно могут сходить с кожи, не оставляя на ней никаких следов. Это может происходить даже при отсутствии лечения на протяжении примерно трех-четырех лет.
- При применении некоторых методов терапии могут возникать рубчики на коже
- Иногда может происходить реактивация инфекции, тогда поражается большая площадь кожи.
- При наличии сильно выраженного ослабления иммунитета развитие контагиозного моллюска может принимать генерализованную и выраженную форму.
Когда элементы обильно возникают на лице и теле, или становятся больших размеров, могут видоизменяться внешне — лечение затрудняется. В таких случаях показана активная терапия препаратами, как местного воздействия, так и для стимуляции системного иммунитета.
Лечение контагиозного моллюска
В настоящее время контагиозный моллюск у женщин, если только узелки локализуются не на веках и не в области половых органах, рекомендуется вообще не лечить, поскольку через 3 – 18 месяцев иммунная система сможет подавить активность ортопоксвируса, и все образования исчезнут самостоятельно, не оставив на коже каких-либо следов (рубцов, шрамов и т.д.).
Дело в том, что к вирусу контагиозного моллюска вырабатывается иммунитет, но это происходит медленно, поэтому организму для самоизлечения от инфекции требуется не неделя, как в случае с ОРВИ, а несколько месяцев или даже до 2 – 5 лет. А если удалять узелки контагиозного моллюска до их самостоятельно исчезновения, то, во-первых, можно оставить на коже рубцы, а во-вторых, это увеличивает риск их повторного появления, причем еще в больших количествах, поскольку вирус все еще активен. Поэтому учитывая, что самоизлечение происходит всегда, и это только вопрос времени, врачи рекомендуют не лечить контагиозный моллюск удалением узелков, а просто немного подождать, пока они исчезнут сами.
Единственные ситуации, когда все же рекомендуется удалять узелки контагиозного моллюска – это их локализация на половых органах или на веках, а также выраженный дискомфорт, доставляемый образованием человеку. В остальных случаях узелки лучше оставить и дождаться их самостоятельного исчезновения после подавления активности вируса иммунной системой.

Удаление контагиозного моллюска
Если человек хочет удалить узелки, то это производится. Причем причиной такого желания, как правило, являются эстетические соображения. Для удаления узелков контагиозного моллюска официально Министерствами здравоохранения стран СНГ одобрены следующие хирургические методы:
- Криодеструкция (разрушение узелков жидким азотом);
- Кюретаж (выскабливание узелков кюреткой или ложкой Фолькмана);
- Лазерная деструкция (разрушение узелков СО2 — лазером);
- Электрокоагуляция (разрушение узелков электрическим током – «прижигание»);
- Вылущивание (удаление сердцевины узелков тонким пинцетом).
На практике, помимо указанных, официально одобренных методов для удаления узелков контагиозного моллюска, используются и другие способы. Данные способы заключаются в воздействии на узелки контагиозного моллюска различными химическими веществами в составе мазей и растворов, которые способны разрушать структуру образований. Так, в настоящее время для удаления узелков применяют мази и растворы, содержащие третиноин, кантаридин, трихлоруксусную кислоту, салициловую кислоту, имиквимод, подофиллотоксин, хлорофиллипт, фторурацил, оксолин, перекись бензоила, а также интерфероны альфа-2а и альфа 2в.
Такие химические способы удаления моллюска нельзя назвать народными методами, поскольку они предполагают применение лекарственных препаратов, вследствие чего их принято считать неофициальными, проверенными практикой, но не одобренными Министерствами здравоохранения способами. Так как эти способы по отзывам врачей и пациентов достаточно эффективны и менее травматичны по сравнению с хирургическими методами удаления узелков контагиозного моллюска, мы их также рассмотрим в подразделе ниже.
Народные средства
Наиболее эффективные средства для лечения рассматриваемого заболевания из категории «народная медицина»:
- Приготовить концентрированный раствор марганцовки – он должен быть темного фиолетового цвета. В нем смачивают ватную палочку и прикладывают (прижигают) к папуле. Учтите, что после использования марганцовки могут образоваться ожоги на кожных покровах – будьте предельно осторожны, обрабатывайте конкретно папулу, воздействуя на нее точечно.
- Траву череды измельчают и делают отвар – на 100 гр сырья 300 мл воды, варить 3 минуты. Затем отвар должен настояться в течение 60-90 минут. Только после этого можно процедить его через ситечко или несколько слоев марли. Используют отвар череды в качестве примочек и для обтирания папул. Каких-либо ограничений по количеству процедур в сутки нет.
- Измельчить несколько зубчиков чеснока (в блендере или на мелкой терке), добавить к ним 30-50 гр сливочного масла (мягкого) и тщательно все перемешать до получения кашицеобразной смеси. Наносить средство необходимо на пораженные участки кожи 2 раза в день. Учтите, что чеснок может вызвать жжение и даже раздражение на здоровых участках кожи, поэтому старайтесь пользоваться данным средством крайне осторожно.
Можно использовать и некоторые растения, которые помогут в сжатые сроки избавиться от папул. Например, отлично справляется с этой задачей сок из листьев черемухи (его отжимают и хранят в прохладном темном месте) – в нем смачивают ватный диск и обрабатывают кожу после удаления узелков. Причем, использовать это средство можно длительный период, вплоть до полного заживления всех ранок.
Профилактика
Профилактические мероприятия:
- осмотр детей в коллективах школ и детских садов в целях профилактики распространения контагиозного моллюска;
- ранее выявление заболевания;
- изоляция больного от коллектива на время лечения;
- регулярная влажная уборка помещений для устранения пыли, содержащей вирусные частицы;
- обследование совместно проживающих и членов коллектива на наличие папул;
- ежедневная смена нательного белья;
- строго персональное использование предметов личной гигиены;
- избирательность при выборе половых партнеров;
- обязательный душ после посещения бани, сауны, купания в бассейне и после половых контактов;
- больным противопоказано посещение массажных кабинетов, бассейнов, саун на период лечения;
- запрещено расчесывать папулы, после случайноготравмирования обработать повреждение антисептиком;
- при локализации папул на лице не применять жесткие скрабы, мужчинам соблюдать осторожность во время бритья;
- изолирование больного и предметов его пользования внутри семьи;
- укрепление иммунитета (закаливание, умеренные физические нагрузки, прогулки на свежем воздухе, плавание).
В подавляющем большинстве случаев, при заболевании контагиозным моллюском, прогноз благоприятен. Болезнь практически не дает осложнений и легко поддается лечению. Значительно усугубляет прогноз состояние иммунодефицита, на фоне которого развиваются генерализированные формы заболевания с образованиями больших размеров, которые не поддаются лечению.
Контагиозный моллюск — это распространенная вирусная инфекция, проявляющаяся высыпаниями на кожных покровах и слизистых оболочках куполообразных папул телесного цвета с центральными вдавлениями в центре, напоминающими по внешнему виду раковину моллюска. Болезнь имеет несколько названий: molluscum contagiosum, эпителиальный или заразительный моллюск, контагиозная эпителиома. Причиной заболевания является поксвирус. Чаще всего болеют дети от 1 до 10 лет и взрослые молодого возраста.
Контактно-бытовой (значительно чаще) и половой (реже) — основные пути распространения инфекции. Контагиозный моллюск в большинстве случаев проходит самостоятельно. При необходимости прибегают к применению механического и физического методов: выдавливанию, выскабливанию, использованию криотерапии, прижиганию, применяют лазерное излучение или электрокоагуляцию.
Рис. 1. Контагиозный моллюск на лице у взрослых.
Рис. 2. Котрагиозный моллюск на лице у ребенка.
Причина заболевания
Причиной развития контагиозного моллюска является ДНК-содержащий вирус, относящийся к семейству поксвирусов (Poxviridae), родственный ортопоксивирусам — вирусам ветряной, натуральной и обезьяньей оспы, осповакцины, пустулезного дерматита и др.
При электронной микроскопии вирус контагиозного моллюска ничем не отличается от других поксвирусов. Имеет крупные размеры (самый крупный в природе) и характерную овоидную или кирпичеобразную форму. Геном гантелеобразный размером 300 нм. Нуклеокапсид состоит из 2-х слойной оболочки, состоящей из липопротеидов. На его наружной стороне располагаются воронкообразные фибры.
Репродуктивный цикл сложный. Во время его синтезируется более 100 различных белков, большая часть которых идет на построение внешней оболочки.
Возбудители размножаются в цитоплазме эпителиальных клеток. В культуре клеток выделить вирусы не удалось.
Сегодня известно 2 типа вирусов и 4 подтипа: MCV I, II, III и IV.
- MCV I является самым распространенным (он выделяется у 96,6% заболевших). Вызывает заболевание у детей и взрослых.
- MCV II вызывает заболевание в 3,4% случаев, в основном у взрослых.
Морфологические проявления инфекции при инфицировании обоими типами вируса одинаковы.
Рис. 3. Поксвирус.
к содержанию ↑
Эпидемиология
Контагиозный моллюск распространен повсеместно и только среди людей. Болеют как дети, так и взрослые. Инкубационный период составляет от 2-х недель до 6-и месяцев.
Заболевание передается контактным путем, в основном, в быту. Факторами передачи инфекции являются личные вещи больного (мочалка, полотенце и др.). Инфекция передается также при непосредственном контакте с пораженной кожей, что происходит при половых актах. При расчесах или прикосновениях к очагам поражения вирусы распространяются на другие участки кожи.
Чаще всего болеют дети и люди молодого возраста (чаще мужчины). Способствует распространению инфекции на лице бритье.
В РФ страдает контагиозным моллюском около 5% детей. В основном, это дети от 1-го года. В более младшем возрасте болезнь не регистрируется, что связано с наличием иммунитета, переданного от матери или длительным инкубационным периодом инфекции. Заражение происходит в семьях и организованных коллективах, где дети заражаются друг от друга. Возможны даже эпидемические вспышки заболевания.
Факторы риска:
- Плохие жилищные условия, скученность и несоблюдение элементарных правил личной гигиены.
- Длительное применение больными кортикостероидов и цитостатиков, что значительно снижает работу иммунной системы.
- Болезнь часто встречается у ВИЧ-инфицированных больных, а также лиц, страдающих такими кожными заболеваниями, как атопический дерматит и экзема.
Рис. 4. Контагиозный моллюск на шее и подбородочной области.
Рис. 5. Контагиозный моллюск на лице и в заушной области.
к содержанию ↑
Патогенез
Считается, что решающую роль в развитии контагиозного моллюска играет нарушение эпидермального фактора роста. Вирус, внедрившись в кератоциты базального слоя эпидермиса, начинает интенсивно делиться. В шиповатом слое активно накапливается вирусная ДНК, в результате чего в эпидермисе формируется узелок. В центре узелка происходит деструкция — разрушение эпидермальных клеток.
В цитоплазме клеток рогового и зернистого слоя образуются округлые образования — моллюсковые тела. Они крупные, 25 — 35 мкм в диаметре, округлой формы, содержат многочисленные вирионы.
Воспалительный компонент часто отсутствует или минимально выражен. При длительном течении заболевания очаги поражения представлены грануломатозным инфильтратом.
Рис. 6. В толще рогового и зернистого слоев в клетках при заболевании образуются округлые цитоплазматические включения — моллюсковые тела (фото слева). Вклинение гиперплазированного эпидермиса в дерму. Моллюсковые тела с кератиновыми массами заполняют кратеобразное углубление (фото справа).
к содержанию ↑
Признаки и симптомы контагиозного моллюска у взрослых
Инкубационный период заболевания варьируется в пределах от 2-х недель до 6-и месяцев. Высыпания в виде узелков возникают спонтанно.
- Сыпь у взрослых локализуется на коже туловища, лица (часто на веках), шеи, подмышек, иногда в местах травматизации. При распространении инфекции половым путем сыпь возникает на коже лобка, живота, половых органов, внутренней поверхности бедер и вокруг ануса. Зарегистрировано появление узелков на коже волосистой части головы, языке, губах и слизистой щек. Появление сыпи на подошвах и стопах является атипичной локализацией. У детей узелки локализуются на лице и туловище.
- Количество элементов сыпи разное — от единичных до множественных (у лиц с иммунодефицитом). У ВИЧ-инфицированных больных сыпь обильная (сотни узелков).
- Узелки располагаются обособленно, беспорядочно, редко сливаются в конгломераты крупных размеров, что называется «гигантский контагиозный моллюск».
- Цвет папул розовый, розово-оранжевый, желтый, жемчужно-белый или цвета нормальной кожи. Они блестящие, полупрозрачные. Имеют округлую, полусферическую форму с вдавлением в центре в виде пупка, заполненного роговыми массами.
- Большая часть узелков имеют вдавление в центре, заполненное роговыми массами, что хорошо заметно при увеличении с применением ручной линзы, дерматоскопа или отоскопа.
- При надавливании с боков из узелка выходит плотная, творожистого вида кератиновая масса, содержащая моллюсковые тела» Липшютца, с огромным количеством вирионов. В атипичных или запущенных случаях этот признак отсутствует.
Вначале заболевания появляются крошечных размеров (1 — 2 мм) папулы. Со временем они увеличиваются и достигают 2 — 4 мм, в ряде случаев — 5 — 10 мм. Максимального размера узелки достигают в течение 1 — 3 месяцев.
Формы контагиозного моллюска:
- Агминантная. При слиянии папул образуются гигантские конгломераты («гигантский контагиозный моллюск»), достигающие в диаметре 2 см.
- Ороговелая. Отмечается ороговение элементов сыпи.
- Генерализованная. Отмечается при диссеминации сыпи.
В течение 1,5 — 3 месяцев под воздействием иммунной системы организма узелки исчезают даже без лечения, но в случае переноса инфекции на другие участки сыпь появляется вновь и вновь. Общая продолжительность заболевания составляет 6 — 9 мес. В ряде случаев контагиозный моллюск длится до 3 — 4 лет.
Рис. 7. На фото элементы сыпи при заболевании.
к содержанию ↑
Контагиозный моллюск на лице
При нормальной работе иммунной системы узелки на лице единичные и без лечения исчезают в течение 1,5 — 3 месяцев. При иммунодефиците заболевание протекает тяжелее. У ВИЧ-инфицированных лиц узелков на лице появляется множество. У некоторых больных они сливаются и образуют «гигантские» элементы, обезображивающие внешний вид человека. Способствуют распространению инфекции бритье.
Особенно часто узелки появляются на веках. Они имеют классический вид: папулы, похожие на жемчужины с углублением в центре, заполненные роговыми массами, безболезненные. В узелках находится множество моллюсковых тел с многочисленными вирионами.
При расположении образований на крае века нередко развивается хронический фолликулярный конъюнктивит слабой или значительной степени выраженности, часто рецидивирующий, поверхностный кератит или микропанус. Эрозии роговицы чаще возникают в верхних областях, иногда по всей поверхности. Они мелкие, нередко сочетаются с точечной эпителиальной кератопатией.
Контагиозный моллюск на лице следует отличать от эпидермальной кисты, сирингомы и кератоакантомы.
При неосложненном течении очаги поражения лучше не трогать, так как в большинстве случаев заболевание проходит самостоятельно в течение 1,5 — 3 месяцев. При необходимости применяют электрокоагуляцию, криодеструкцию или лазеротерапию. Узелки подсыхают и самостоятельно отпадают, не оставляя рубцов.
Прогноз контагиозного моллюска на лице у лиц с нормальной иммунной системой благоприятный. Следует избегать переноса инфекции на другие участки тела.
Рис. 8. Контагиозный моллюск на лице. Узелки на верхнем и нижнем веке.
Рис. 9. Контагиозный моллюск на лице Множественные узелки на верхнем веке.
Рис. 10. Контагиозный моллюск на лице Множественные узелки на нижнем веке.
к содержанию ↑
Контагиозный моллюск у ВИЧ-больных
Контагиозный моллюск у ВИЧ-инфицированных больных регистрируется в 5 — 18% случаев. Болезнь протекает более тяжело, чем у лиц с нормальной или незначительно сниженной работой иммунной системы.
Характерные высыпания в виде куполообразных узелков с пупкообразным вдавлением в центре часто регистрируются на коже лица и гениталиях. Они многочисленные (сотни элементов), быстрорастущие, значительно обезображивают лицо больного. Отмечается склонность к группировке и образованию гигантских конгломератов. У 5% больных сыпь появляется на веках.
Нередко заболевание проявляет резистентность к традиционной терапии. В ряде случаев на фоне лечения отмечается прогрессирование инфекционного процесса.
Для ВИЧ-инфицированных больных сопутствующие поверхностный кератит и фолликулярный конъюнктивит не характерны.
Болезнь необходимо дифференцировать с глубокими микозами, для чего следует проводить морфологическое исследование.
Лечение контагиозного моллюска у ВИЧ-больных должно проводиться на фоне антиретровирусной терапии.
Рис. 11. Контагиозный моллюск на лице у ВИЧ-инфицированных больных.
к содержанию ↑
Диагностика заболевания
Диагностика контагиозного моллюска основана на клинической картине заболевания, данных микроскопического и гистологического видов исследования, в спорных случаях показано исследование биопсийного материала. В некоторых лечебных учреждениях проводится ПЦР-диагностика.
Обычно диагноз устанавливается на основании клинической картины. Уточняется диагноз применением микроскопического исследования. Исследованию под микроскопом подлежит отделяемое из узелка (роговые массы) с последующей окраской по Граму. При микроскопировании выявляются моллюсковые тела — эозинофильные цитоплазматические включения, лежащие вне клеток или в цитоплазме рогового или зернистого слоев кожи, содержащие огромное количество вирионов.
Рис. 12. На фото элемент сыпи (узелок) при заболевании.
Рис. 13. Моллюсковые тела (фото слева). Вклинение гиперплазированного эпидермиса в дерму. Моллюсковые тела с кератиновыми массами заполняют кратеобразное углубление (фото справа).
Рис. 14. Поксвирусы. Вид в электронный микроскоп.
к содержанию ↑
Дифференциальная диагностика
Контагиозный моллюск следует отличать от плоских бородавок, акрохордонов, кератоакантомы, пиогенной гранулемы, эпителиомы, гиперплазии сальных желез, дерматофибромы, доброкачественного плоскоклеточного кератоза, остроконечной папиломы. У ВИЧ-инфицированных больных заболевание следует отличать от глубоких микозов — криптококкоза, гистоплазмоза, кокцидиоидоза и пенициллиноза.
Рис. 15. При передаче инфекции во время половых актов узелки образуются на коже живота, половых органах, аноректальной области и внутренней поверхности бедер.
к содержанию ↑
Лечение контагиозного моллюска
У больных с нормально функционирующей иммунной системой очаги поражения разрешаются самостоятельно в течение 1,5 — 3 месяцев. В случае постоянного переноса инфекции на другие участки сыпь появляется вновь и вновь. Общая продолжительность заболевания в этом случае составляет 6 — 9 мес. У лиц с иммунодефицитом болезнь проявляет резистентность к лечению и протекает около года.
Лечение контагиозного моллюска проводится с целью предотвращения самозаражения и включает в себя следующие методики:
- Выдавливание пинцетом является наиболее эффективной методикой лечения заболевания. После выдавливания кожа обрабатывается 5% спиртовым раствором йода.
- Прижигание очага поражения с помощью фенола, которым смачивают конец тонкой деревянной палочки.
- Удаление отдельных очагов с помощью кюретки (коретаж) предполагает поверхностное выскабливание творожистого стержня. После проведения процедуры узелок смазывается раствором азотистого серебра, 5% спиртовым раствором йода или 3 — 5% раствором марганцовокислого калия.
- Криотерапия (использование спрея жидкого азота) эффективна. Используется до исчезновения узелков с интервалом в 2 — 4 недели.
- Электрокоагуляция применяется при множественных высыпаниях и наличии крупных элементов, не поддающихся криотерапии. Процедура проводится с применением местного обезболивания. Очень крупные очаги удаляются в несколько приемов.
- Наложение на участки пораженной кожи пластыря Кантаридин на 1 — 3 суток или использование трихлоруксусной кислоты. Пластырь обладает кожно-нарывным действием, трихлоруксусная кислота применяется с целью пилинга.
- Апликация подофиллотоксина или ароматических ретиноидов — 0,025% геля или 0,1% крема Третиноина.
- Лечение лазером применяется при множественных высыпаниях и наличии крупных элементов, не поддающихся криотерапии. Является наиболее безопасным и «цивилизованным» методом лечения контагиозного моллюска. На курс лечения требуется применение нескольких сеансов.
- При распространенных формах заболевания назначаются противовирусные препараты.
При множественных поражениях и резистентности к проводимой терапии следует исключить у больного заболевания, протекающие на фоне иммуносупрессии: ВИЧ/СПИД, саркоидоз, системные заболевания и болезни передающиеся половым путем.
Рис. 16. Контагиозный моллюск у женщин.
Рекомендации больному
- Очаги поражения не следует расчесывать.
- В период лечения больному следует часто и тщательно мыть руки, запрещается купание.
- Больным не следует посещать плавательные бассейны и общественные бани.
- ВИЧ-инфицированным во избежании распространения инфекции на лице не следует бриться.
- Следует кипятить постельное белье и в последующем проглаживать его горячим утюгом.
- Пораженные участки кожи необходимо обрабатывать антисептиками и противовирусными препаратами.
- При выявлении заболевания глаз незамедлительно следует обратиться к врачу офтальмологу.
- При присоединении вторичной инфекции применяются антибактериальные препараты.
Рис. 17. Сыпь при контагиозном моллюске на конечностях и ягодице.
Статьи раздела «Контагиозный моллюск»
Самое популярное
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!


