Аллергические дерматиты и дерматозы
 Аллергодерматозы – это группа заболеваний аллергической природы, которые проявляются разнообразными поражениями кожи. В последнее десятилетие доля этой патологии в структуре общей заболеваемости растет. Согласно мировой медицинской статистике, примерно у 20% населения земного шара диагностируются разнообразные формы аллергического дерматоза.
Аллергодерматозы – это группа заболеваний аллергической природы, которые проявляются разнообразными поражениями кожи. В последнее десятилетие доля этой патологии в структуре общей заболеваемости растет. Согласно мировой медицинской статистике, примерно у 20% населения земного шара диагностируются разнообразные формы аллергического дерматоза.
Отсутствие возрастных ограничений, склонность к рецидивирующему течению и возможность появления дополнительных и нередко тяжелых симптомов аллергии – все это делает очень актуальной проблему диагностики и лечения этой патологии.
Что относят к аллергодерматозам?
По МКБ-10 аллергический дерматоз не является окончательным диагнозом. При развитии любых поражений кожи требуется уточнение формы заболевания, которому соответствует определенный шифр. Аллергодерматоз – это обобщающее название всех дерматологических нарушений со сходным патогенезом. Сюда относят ряд остро возникающих и склонных к хроническому течению состояний вне зависимости от формы предшествующего контакта человека с индивидуально значимым аллергеном.
Классификация аллергических дерматозов:
- атопический дерматит (по старой номенклатуре – нейродермит) и его младенческая форма, называемая диатезом;
- разные типы экземы;
- аллергическая крапивница (острая и хроническая формы);
- строфулюс, называемый также почесухой, папулезной крапивницей или простым подострым пруриго;
- контактный дерматит (при наличии сенсибилизации у пациента);
- токсидермия;
- экссудативная эритема;
- синдром Стивенса-Джонсона (злокачественный экссудативный эпидермальный некролиз) и синдром Лайелла – самые тяжелые формы аллергодерматозов.
Почему развивается аллергический дерматоз
В качестве причины развития аллергического дерматоза выступает контакт человека с аллергеном. Он может быть однократным или регулярно повторяющимся. Развитие аномальной реакции с поражением кожи возможно лишь при наличии у человека предшествующей сенсибилизации к этому аллергену. То есть контакт с этим веществом должен быть повторным, и давность его первичного поступления в большинстве случаев не имеет значения. В роли сенсибилизатора могут выступать антигены растений, животных и грибов, микробные агенты, лекарства и разнообразные химические соединения.
Предрасполагающими факторами для формирования аллергического дерматоза являются наследственная предрасположенность, наличие других заболеваний аллергической природы (что может свидетельствовать об атопии), хроническая патология желудочно-кишечного тракта и дисбиоз кишечника. Определенная роль отводится регулярному контакту с животными, чьи ткани обладают достаточно сильными антигенными свойствами. Имеются данные, что у служащих зооферм, птицефабрик, рыбоводческих и рыбоперерабатывающих предприятий повышен риск развития аллергических кожных реакций.
Значение имеет и высокий уровень загрязнения окружающей среды на месте постоянной работы или проживания человека. Это объясняет распространенность аллергодерматозов у городских жителей, работников тяжелой и нефтеперерабатывающей промышленности. Примерно у 1/3 лиц, занятых в химических производствах, выявляются различные формы поражения кожи аллергической природы.
Аллергодерматозы у детей нередко возникают на фоне раннего бессистемного введения прикорма, нерационального искусственного вскармливания. Их развитию также способствует аллергизация матери во время беременности и грудного вскармливания, ранее применение антибактериальных средств.
Употребление в пищу насыщенных искусственными добавками продуктов, широкое применение разнообразных препаратов во время выращивания птицы и скота, использование ядохимикатов в сельском хозяйстве – все это тоже повышает общий фон аллергизации населения и способствует увеличению риска развития аллергодерматозов.
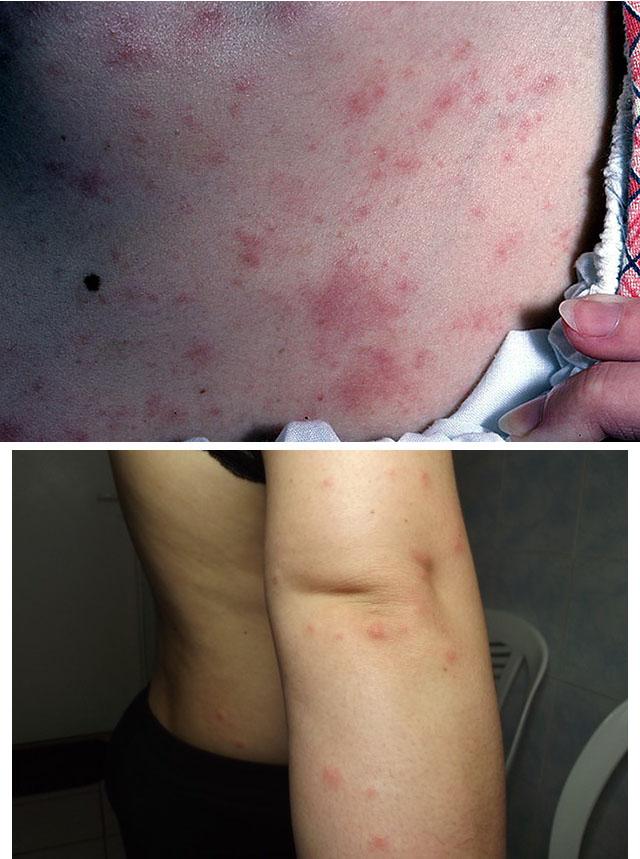
1. Токсидермия
2. Папулезная крапивница
Сенсибилизация – этап, предшествующий появлению симптомов
Основой дерматологических заболеваний аллергической природы считается измененная реактивность иммунной и нервной систем. Причем значение имеют не структурные нарушения головного или спинного мозга, а функциональные расстройства с вовлечением вегетативной нервной системы. Они способствуют усилению выраженности аллергических реакций и нередко являются провоцирующим фактором для рецидива заболевания.
Сенсибилизация организма может происходить по нескольким механизмам:
- поглощение поступивших антигенов макрофагами с последующей активацией и антигензависимой пролиферацией Т-лимфоцитов, именно эти клетки и служат носителями иммунной «памяти»;
- выработка специфических антител, особое значение при этом имеет циркулирующий Ig E, повышенная выработка которых нередко детерминирована генетически и свидетельствует об атопии.
После первичного контакта с аллергеном аномально работающая иммунная система сохранят информация о нем на неопределенно длительный срок. Такое состояние называют сенсибилизацией. Оно вводит организм в режим повышенной готовности для быстрого ответа на повторное поступление этого же антигена. Это не сопровождается какой-либо симптоматикой, человек еще ощущает себя здоровым. А вот новый контакт с аллергеном приводит к гиперергической реакции со стороны иммунной системы и подчиненных ей клеток, причем при аллергических дерматозах в качестве мишени выступает преимущественно дерма.
Патогенез заболевания
Повторное поступление определенного аллергена запускает патологический иммунный процесс, приводящий к поражению дермы. Сенсибилизированные Т-лимфоциты мигрируют к месту внедрения или осаждения антигена. Они выделяют лимфокины – особые активные вещества, служащие для привлечения других классов лимфоцитов, макрофагов, полиморфно-ядерных лейкоцитов. В результате в дерме формируется очаг воспаления, что и служит причиной появления основных симптомов аллергического дерматоза. Такой механизм развития гиперчувствительности называют реакцией замедленного типа. Поступающие при этом в кровь медиаторы воспаления могут привести к реакции со стороны других органов и системному аллергическому ответу.
При атопии патогенетические механизмы несколько иные. Циркуляция избыточного количества Ig Е сочетается со снижением количества и активности Т-супрессоров – лимфоцитов, выполняющих регуляторную функцию. Такие нарушения поддерживаются имеющимся вегетативным дисбалансом, что активирует синтез новых иммуноглобулинов класса Е. Эти антитела связываются с макрофагами, базофилами, тучными клетками и моноцитами в глубоких слоях кожи и в других тканях, при этом запускается воспалительная реакция со склонностью к затяжному течению.
В случае тяжелых токсидермий происходит иммунологически опосредованное повреждение глубоких слоев дермы с образованием обширных отслаивающих кожу пузырей (булл). Такие же нарушения отмечаются в стенках полых органов.
Клиническая картина
Основные симптомы аллергического дерматоза складываются из разнообразных динамически сменяющих друг друга высыпаний и кожного зуда. При длительном течении заболевания с поражением одних и тех же участков тела могут появиться разнообразные изменения кожи, которые будут сохраняться и в межприступный период. В случае выраженной аллергической реакции к дерматологическим симптомам могут присоединяться общие проявления, напоминающие интоксикацию. А при системных нарушениях нередко появляются признаки ларинго- и бронхоспазма, желудочно-кишечные расстройства, риноконьюнктивит. Возможно даже развитие отека Квинке, опаснейшим проявлением которого является интерстициальный отек легких.
Поражение кожи при аллергическом дерматите может быть различным. Наряду с зудом возможно появление папул, везикул, булл, волдырей, очагов яркого покраснения и отека. Вторичными элементами являются следы расчесов, чешуйки и серозные корки на месте лопнувших пузырьковых образований, пласты отслаивающейся кожи при буллезном поражении. При длительном аллерговоспалительном процессе кожа становится грубой, утолщенной, сухой, с усиленным рисунком и неравномерной гиперпигментацией. Это называют лихенификацией. В таких патологически измененных участках отмечается нарушение роста волос, изменение поверхностной чувствительности.
Выраженный зуд нередко является причиной нарушения сна и неврозоподобных симптомов. А длительно существующие кожные изменения у детей школьного возраста и у взрослых могут приводить к субдепрессивным, фобическим и поведенческим расстройствам, социальной изоляции.
Симптомы аллергического поражения кожи появляются достаточно быстро и связаны с контактом с аллергеном. При поступлении сенсибилизатора через пищеварительный тракт возможна отсроченная реакция, что может затруднить определение причины заболевания.

Экзема
Особенности некоторых аллергодерматозов
Характер и локализация кожных высыпаний зависит от формы аллергодерматоза. К примеру:
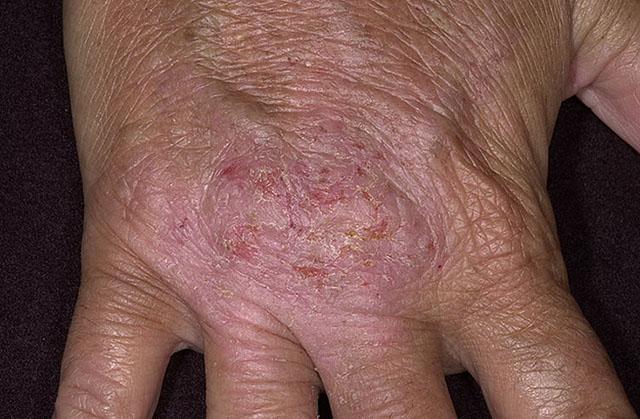
- При аллергическом контактном дерматите поражается кожа вблизи зоны соприкосновения с аллергеном. Для этого состояния характерны покраснение, отек и зудящая папулезная сыпь, причем зона изменений не имеет четких границ и превышает по площади размер аллергизирующего предмета. Возможно также появление везикул (пузырьков).
Классическими примерами аллергического контактного дерматита являются высыпания на животе при непереносимости металла пряжки ремня, на боковых поверхностях шеи при реакции на цепочки из ювелирных или бижутерных сплавов, на проксимальной фаланге пальца при аллергии на материал кольца. - При экземе кожные изменения тоже достаточно локальны. При этом сыпь носит преимущественно везикулезный характер. А при вскрытии этих мелких множественных пузырьков образуется мокнущая поверхность с так называемыми серозными колодцами, покрытая чешуекорками разного размера. Нередко присоединяется вторичная бактериальная инфекция, при этом содержимое везикул приобретает гнойный характер, нарастают инфильтрация и покраснение кожи.
- Для атопического дерматита характерно обширное поражение кожи на сгибательных поверхностях крупных суставов, кистях и стопах. У детей изменения обычно отмечаются также на щеках, ягодицах. Самым мучительными проявлениями этого заболевания являются зуд и жжение кожи. Они могут беспокоить пациентов и при отсутствии свежих высыпаний, нередко являясь их предшественником.
Зуд существенно усиливается при расчесывании кожи, что может сопровождаться расширением границ очага поражения. В период обострения атопического дерматита появляются лопающиеся везикулы, кожа в этой области мокнет и быстро покрывается серозными корками. Эпителизация идет от центра очага, процесс заживления нередко нарушается появлением свежих высыпаний. Характерна лихенификация и белый дермографизм. - При строфулюсе на коже туловища и конечностей появляются зудящие плотные узелковые образования розово-красной окраски. В некоторых случаях на их вершине появляется пузырек, в этом случае говорят о везикулезной форме заболевания. При обратном развитии узелки покрываются бурой корочкой и постепенно уменьшаются в размерах.
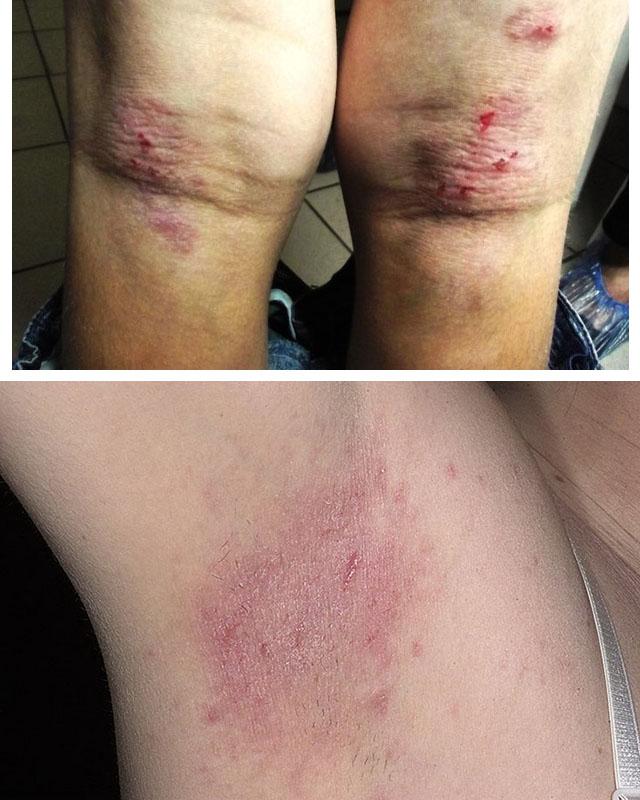
1. Атопический дерматит
2. Аллергический дерматит
Диагностика
Аллергические дерматозы диагностируются клинически и лабораторно. Многие заболевания из этой группы имеют настолько характерные внешние проявления, что диагноз нередко устанавливается при первом визите к врачу. Иммунологическое (серологическое) исследование необходимо для уточнения вида аллергена, наличия перекрестных аллергических реакций и степени выраженности иммунопатологических расстройств. При этом определяется титр специфических антител различных классов, количество лейкоцитов (относительное и абсолютное), уровень Т- и В-лимфоцитов и их соотношение.
Иногда используются также кожные аллергические провокационные пробы. В рамках дифференциальной диагностики врач может назначить мазки и соскобы с пораженных участков.
Лечение аллергического дерматоза
Чем и как лечить аллергический дерматоз, должен определять только врач. Терапия при этом должна быть комплексной, также обязательно предпринимаются меры для устранения повторного контакта пациента с аллергеном. Назначается гипоаллергенная диета, даются рекомендации об устранении профессиональных вредностей и избегании бытовых контактов с сенсибилизаторами. Для снижения нагрузки на иммунную систему проводится лечение хронических заболеваний, устранение дисбиозов и очагов инфекции.
Схема лечения аллергодерматозов включает местное и системное применение различных препаратов. В острой стадии с преобладанием мокнутия кожи рекомендованы влажно-высыхающие повязки. После них на пораженные участки накладываются средства (линименты, пасты, мази в соответствии с рекомендациями врача) с противовоспалительным, противозудным и регенерирующим действием. При вторичном бактериальном инфицировании показаны местные антибактериальные препараты.
При выраженных, распространенных и прогрессирующих высыпаниях для лечения аллергического дерматоза могут быть назначены глюкокортикоидные мази. При этом необходимо строго соблюдать рекомендованную врачом схему лечения во избежание развития атрофии кожи и присоединения грибковой инфекции. Топические (местные) глюкокортикостероиды обладают мощным противовоспалительным, противозудным и противоотечным действием, тормозя выброс медиаторов воспаления и подавляя миграцию иммунных клеток к очагу поражения.
При необходимости к местной терапии добавляется системная. Гипосенсибилизация проводится с помощью антигистаминных средств, инфузий кристаллоидных растворов, гемодеза и полиглюкина. Тяжелые формы аллергодерматозов являются показанием для системной кортикостероидной терапии.
При вторичных неврозоподобных и инсомнических расстройствах назначаются седативные средства. Чаще всего используются транквилизаторы, но врачом могут быть рекомендованы и антидепрессанты. Их применение позволяет воздействовать также на нейровегетативный компонент патогенеза.
Прогноз
Все предпринимаемые лечебные меры позволяют снизить активность аллерговоспалительного процесса, но не устраняют сенсибилизацию. Поэтому все аллергические дерматозы – заболевания, склонные к рецидивированию. Обострение может быть спровоцировано повторным контактом с аллергеном или даже появлением функциональных нервно-психических расстройств. Стрессы, переутомление, реактивные невротические расстройства нередко приводят к появлению острых симптомов при атопическом дерматите.
Тем не менее, рациональная терапия в большинстве случаев позволяет достаточно быстро справиться с проявлениями аллергодерматоза. А избегание контакта с аллергеном является основной профилактической мерой, сохраняя хорошее самочувствие пациента в течение длительного времени.
ЛЕКЦИЯ №5.
АЛЛЕРГОДЕРМАТОЗЫ.
Аллергодерматозы – группа заболеваний кожи связанных с изменением реактивности и сенсибилизацией организма. В данное понятие включены:
- Дерматиты.
- Дерматозы.
- Нейродерматиты.
По данным ВОЗ аллергическими заболеваниями страдает около 20% населения. В настоящее время отмечается повышение аллергической заболеваемости среди детского населения по сравнению с заболеваемостью взрослых. По прогнозам к 2008-10 годам заболеваемость аллергическими болезнями займет 2-е место после заболеваемости психическими расстройствами. За последние годы отмечается неуклонный рост аллергодерматозов, что связано с социальными и биологическими факторами:
Ø Нарастающее загрязнение окружающей среды (атмосферного воздуха, водоемов, почвы).
Ø Изменение питания населения (на развитие аллергодерматозов оказывает влияние несбалансированное питание: избыточное употребление жиров и углеводов – нагрузка на функциональные системы организма – нарушение обмена веществ). Правильное и полноценное питание – одна из мер профилактики аллергических дерматитов.
Ø Химизация быта (увеличение применения моющих, чистящих средств).
Ø Снижение показателей здоровья женщин детородного возраста, искусственное вскармливание (грудное вскармливание обеспечивает защиту ребенка от инфекции в младенческом возрасте и в течение 1-ых 2-х лет жизни). Данные ВОЗ подтверждают роль вскармливания в прекращении или значительном снижении таких заболеваний как неонатальный сепсис, корь, диарея, пневмония, менингит.
Ø Необоснованное широкое применение различных лекарственных средств (самолечение).
Ø Растущая социальная нагрузка – стресс, снижение уровня жизни, что в целом отражается в угнетении иммунной системы и развитии вторичных иммунодефицитов.
Для развития аллергических заболеваний кожи необходимо действие наружных (контактных – через эпидермис) или внутренних (гематогенных) раздражителей.
В зависимости от способности вызывать аллергодерматозы, раздражители делятся на:
- облигатные (обязательные) – те факторы, которые при воздействии на кожу во всех случаях вызывают воспалительную реакцию – безусловные реакции;
- химические (кислоты, щелочи);
- физические (воздействие высоких и низких температур);
- механические (трение);
- биологические (сок и пыльца растений);
Действие этих факторов связано с их резким влиянием на кожу превышающим предел ее устойчивости. В результате чего и развивается воспалительный процесс.
- факультативные (условные) – вызывают заболевание при наличии предрасположенности со стороны организма (аллергены).
ü Полные аллергены.
ü Неполные аллергены (гоптены).
Классификация аллергодерматозов (клиническая).
Дерматиты: простые (контактные); контактно-аллергический; аллергический – токсикодермии (иногда токсикодермии выделяют отдельно).
Экземы: истинная; микробная; себорейная.
Нейродерматозы (зудящиеся заболевания кожи): кожный зуд (как самостоятельное заболевание); нейродермиты; диффузный; ограниченный; атопический; крапивница; пруриго (почесуха).
ДЕРМАТИТЫ.
Дерматиты – это воспалительное поражение кожи, вызываемое различными факторами. Выделяют дерматиты:
Ø Простой (контактный) – вызывается облигатными реакциями.
Ø Аллергический – вызывается аллергенами.
Контактный дерматит возникает при воздействии на кожу сильного раздражителя (химических, физических и биологических факторов) превышающих предел устойчивости кожи. Развивается у любого человека независимо от сенсибилизации организма. Например, обморожение, гиперемия кожи от воздействия УФО.
Отличительные особенности контактного дерматита.
Характеризуется выраженной краснотой, отеком, интенсивным зудом, а в более тяжелых случаях – появлением пузырьков и пузырей. Простые дерматиты характеризуются рядом особенностей, которые отличают их от аллергических:
1. Степень выраженности зависит от силы раздражителя и времени его воздействия.
2. Раздражитель оказывает одинаковое воздействие на разных людей.
3. Быстрое восстановление исходного состояния кожи после устранения раздражителя (за исключением язвенно-некротических поражений).
4. Площадь поражения строго соответствует площади действия раздражителя.
5. Отсутствуют папулезные элементы сыпи.
Аллергический дерматит – воспаление кожи аллергического характера. Возникает в результате повышенной чувствительности кожи к определенному аллергену. Процесс развивается не у всех людей, а только у сенсибилизированного населения. Аллергический дерматит возникает не сразу, а спустя определенный период времени, необходимый для формирования иммунного ответа.
Этиология.
В возникновении аллергического дерматита важная роль принадлежит аллергенам, чаще гаптенам химического и биологического характера.
Виды аллергенов:
- Химические: соли никеля, соединения хрома (серьги, браслеты), брома, смолы, красители, фармакологические средства (антибиотики, сульфаниламиды, витамины группы В, новокаин), парфюмерия (дезодоранты, лосьоны, крема).
- Биологические: пыльца и сок некоторых растений (примула, герань, лютик, хризантема, борщевик и др.), насекомые, гусеницы и т.д.
Патогенез.
Аллергический дерматит – типичное проявление аллергической реакции замедленного и немедленного типа. Процесс сенсибилизации начинается с попадания на поверхность кожи аллергена (гаптенов). Пройдя роговой и блестящий слои, гаптены достигают клеток шиповатого слоя, где соединяются с белками тканей. Здесь он обретает иммуногенный конъюгат, т.е. гаптен превращается в полный антиген (аллерген). Иммуногенный конъюгат захватывается и обрабатывается эпидермальными клетками Лангерганса (дермальные макрофаги). Они абсорбируют антиген на своей поверхности и доставляют его по лимфатической системе в лимфатический узел.
В дальнейшем иммуногенный конъюгат передается свободным специфическим Т-лимфоцитам, которые уже как сенсибилизированные лимфоциты с соответствующими рецепторами создают генерализованную сенсибилизацию. После повторного контакта сенсибилизированного организма с аллергеном развивается аллергическая реакция организма, в результате которой происходит раздражение клеток, в основном тучных и базальных и выделяется гистаминоподобные вещества (гистамин, гепарин, серотонин, брадикинин), вызывающие расширение сосудов.
Особенности клинической картины.
- полиморфизм высыпаний (менее характерен, чем для экземы) – отмечаются как первичные, так и вторичные морфологические элементы;
- аллерген действует контактно, следовательно, через некоторое время появляются;
- яркая эритема, как признак воспаления;
- отек;
- папулезные высыпания, пузырьки;
- при вскрытии пузырьков – участки мокнутья. Мокнутье бывает кратковременным и нерезко выраженным. В дальнейшем образуются серозные корочки;
- распространение высыпаний за границы действия раздражителей;
- наклонность к диссеминации на другие участки кожного покрова;
- субъективно больного беспокоят чувство жжения, зуд.
Контактно-аллергический дерматит – наиболее легкая форма эритематозной реакции. После устранения аллергена наступает выздоровление. Процесс разрешается образованием легкой пигментации, которая затем проходит.
Токсикодермия – аллергическое заболевание организма, развивающееся на системное воздействие аллергенов, и проявляющееся преимущественным поражением кожи и слизистых оболочек (могут поражаться внутренние органы). Возникает в результате эндогенного действия различных химических веществ, медикаментозных веществ, производственных и бытовых факторов, пищевых продуктов.
Пути проникновения аллергенов в организм.
- per os;
- per rectum (клизма);
- конъюнктивальная полость (глазные капли, мази);
- влагалище;
- верхние дыхательные пути;
- непосредственно в кровоток (внутривенное, внутримышечное введение лекарственных средств);
Часто сенсибилизация развивается на парентеральное введение медикаментов (антибиотиков, витаминов группы В, анальгетиков, сульфаниламидов, реже под влиянием пищевых продуктов), при этом сенсибилизируется и кожа, и внутренние органы. Проявляется явлениями общего недомогания (слабость, головная боль, повышение температуры тела), изменениями в формуле крови, повышением количества лимфоцитов, появлением молодых клеток, повышением СОЭ и другими изменениями.
Клинические особенности токсикодермии:
- нечасто по клинической картине можно установить аллерген. Один и тот же аллерген может вызывать различные клинические проявления. Например, на пенициллин возможно развитие крапивницы, эритематозных пятен, анафилактического шока; на сульфаниламиды – легкое поражение кожи или синдром Лайелла.
- наличие эритематозных воспалительных очагов с синюшно-фиолетовым оттенком, различных очертаний и размеров.
- появление волдырей, везикул, пузырьков и пузырей с прозрачным содержимым, при вскрытии которых образуются эрозии, закрытые корками. После исчезновения высыпаний могут остаться пигментированные пятна.
- возможная локализация высыпаний на слизистой оболочке, иногда только на слизистой оболочке.
- развитие интоксикационного синдрома (слабость, недомогание, повышение температуры, головная боль).
- некоторые медикаменты обуславливают хроническую клиническую картину.
- для йодистой или бромистой токсикодермии характерно развитие угревой сыпи.
Клинические формы токсикодермии:
Распространенная – поражение всего кожного покрова.
Фиксированная эритема – развитие процесса на одном и том же участке кожного покрова.
Часто токсикодермия развивается на сульфаниламидные препараты, антибиотики, витамины группы В. Необходим тщательный сбор аллергологического анамнеза. При реакции на сульфаниламиды нельзя назначать препараты, содержащие в своей структуре бензойное кольцо.
Сульфаниламиды – фиксированная эритема на одном и том же месте. На коже появляются округлые, ярко-розовые с синюшным оттенком пятна. После их исчезновения остается пигментация.
Тяжелые формы токсикодермии – синдром Лайелла (токсический эпидермальный некроз — ТЭН). На кожных покровах и слизистых оболочках внезапно появляются обширные красного цвета очаги, на фоне которых формируются вялые пузыри. При вскрытии пузырей образуются сплошные эрозивные мокнущие поверхности. Наблюдается у таких пациентов септическое повышение температуры до 39-400, нарушение деятельности сердца, повышение СОЭ до 40-60-88 мм/ч. В запущенных случаях больные погибают.
Прекращение действия аллергена приводит к выздоровлению. При повторной встрече с аллергеном процесс может локализоваться на том же месте или на другом участке кожного покрова.
ЭКЗЕМА.
Экзема – это хроническое рецидивирующее заболевание с островоспалительными симптомами, обусловленное серозным воспалением эпидермиса и дермы.
Пути проникновения аллергенов в организм:
- через ЖКТ;
- через верхние дыхательные пути;
- через мочеполовой тракт.
Возникает у лиц сенсибилизированных к данному аллергену. В возникновении экземы играет роль патогенетический фактор – изменения со стороны центральной нервной системы, внутренних органов (ахилия, панкреатит), эндокринной системы и обмена веществ. Если на начальных этапах заболевание вызывали 1-2 аллергена, то со временем может иметь место поливалентная сенсибилизация.
Эндогенные факторы:
- неврогенная дисфункция;
- эндокринная дисфункция;
- желудочно-кишечная дисфункция;
- нарушение обмена веществ;
- аллергическая гиперреактивность;
- иммунная недостаточность.
Классификация экземы.
Истинная (идиопатическая):
- дисгидротическая (характеризуется появлением на коже кистей мелких пузырьков, которые вскрываются, присоединяется инфекция и развивается вторичное инфицирование).
- пруригинозная (зуд).
- телотическая (повышенный гиперкератоз).
- потрескавшаяся???
Микробная (инфекционная):
- нумулярная;
- паратравматическая;
- микотическая;
- интертригинозная (локализуется в естественных складках);
- варикозная (при варикозном расширении вен и трофических язвах);
- сикозиформная (локализуется на лице);
- экзема сосков и околососковых кружков у женщин (дифференцировать с болезнью Паджета).
Себорейная.
Профессиональная.
Гипертрофическая экзема Капоши.
Истинная экзема.
Излюбленная локализация: лицо, разгибательные поверхности конечностей, туловища. Процесс симметричный. Очаги не имеют четких границ, а постепенно переходят на окружающие ткани. Выраженный полиморфизм высыпаний (одновременно первичные и вторичные морфологические элементы). При обострении процесса наблюдается мокнутье, напоминающее росу, за счет выделения капель воды из микроэрозий, напоминающих «серозные колодцы». Течение волнообразное: периоды ремиссии сменяются рецидивами. Выраженный зуд приступообразного характера различной интенсивности. При хроническом процессе: эритема застойного характера, инфильтрация, лихенизация.
Микробная экзема.
Развивается при сенсибилизации к продуктам жизнедеятельности микроорганизмов, грибков, простейших, гельминтов (действуют не сами глисты, а продукты их распада). На коже появляются белковые частицы микробов, которые внедряются в мальпигиевый слой и вызывают образование аллергенов. Процесс сенсибилизации совершается на фоне специфических и неспецифических иммунодефицитов и ведет к формированию чувствительности немедленного и замедленного типа. Для нее характерна приуроченность к очагам хронической инфекции (варикозное расширение вен, трофические язвы). Процесс ассиметричный. Очаги имеют четкие границы, часто с воротником отслаивающегося эпидермиса по периферии. Излюбленная локализация: голени, кожные складки, область пупка. Нередко отмечаются пустулы и гнойные корки вокруг очага, в отличие от истинной экземы. Полиморфизм выражен в меньшей степени. Зуд умеренно интенсивный, лихенизация не развивается, выражено мокнутье – сплошное, грубое. В очагах нет выраженной инфильтрации.
Себорейная экзема.
Аллергическое заболевание, связанное с нарушением выделения кожного сала. Процесс распространяется на волосистую часть головы, лицо, уши, межлопаточную область, верхнюю часть спины, область груди. Отмечается сенсибилизация к микроорганизмам, грибкам. Характеризуется воспалением, которое как бы «стекает» с волосистой части головы на шею, нередко в процесс вовлекаются складки кожи – заушные, аксилярные. На себорейных участках появляются себорейные воспалительные пятна розового цвета с желтым оттенком. На пятнах видны жирные чешуйки (если размазать по бумаге, остается жирное пятно). Себорейные пятна как бы «стекают» вниз. Полиморфизма нет. Может быть интенсивный зуд. Склонность к затяжному течению. Появление пузырьков и мокнутья нетипично.
Профилактика алергодерматитов.
- соблюдение диеты и щадящий режим;
- санация очагов хронической инфекции и профилактика простудных заболеваний;
- периодическое обследование на гельминтозы (лямблиоз, описторхоз, амебиоз и др.);
- ношение хлопчатобумажного белья;
- соблюдение здорового образа жизни.
Дата добавления: 2014-02-09; просмотров: 8172; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Учись учиться, не учась! 10513 — | 7939 — или читать все…
Читайте также:


