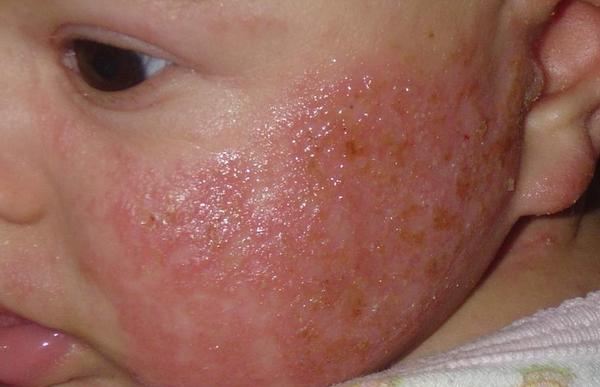
Атопический дерматит и нервная система

Нервный дерматит — слишком бурная реакция организма на нервное перенапряжение, которая проявляется в форме зудящих болезненных высыпаний. Обычно дерматит на нервной почве характерен для детского и подросткового возраста, однако и у зрелых пациентов также встречается. В редких случаях болезнь прогрессирует в хроническую форму.
Заболевание незаразно и не представляет угрозы для жизни. Альтернативные наименования патологии — атопический дерматит (только некоторые разновидности), нейродерматит, нейродерматоз.
8 фото Нервный дерматит с описанием
Причины нервного дерматита
Точных причин не обнаружено. Однако известно, что нервная система и состояние кожи тесно взаимосвязаны. По этой причине нейродерматоз нередко обусловлен повышенной нервной возбудимостью.
Нередко данный тип дерматита проявляется на фоне других нарушений. В их числе:
- проблемы с ЖКТ-органами;
- ослабленная иммунная система;
- нарушенный метаболизм;
- гормональный дисбаланс;
- продолжительное умственное, психоэмоциональное и физическое напряжение (о последствиях этого можно убедиться по фото симптомов нервного дерматита);
- вредные условия труда (например, работа на химическом заводе или в ночную смену);
- неправильный образ жизни (особенно злоупотребление сигаретами и спиртным);
- генетическая предрасположенность (склонность к аллергии и кожным заболеваниям у ближайших родственников).
Наиболее существенный фактор в появлении и развитии патологии — наследственный.
Симптомы Нервного дерматита
Патология может проявляться по-разному. Поэтому выделяют несколько подтипов заболевания, которые характеризуются своей особой симптоматикой (различия типов нервного дерматита хорошо видно фото):
- Ограниченный подтип. Высыпания выходят лишь в одном месте. Чаще всего в зонах складок. Обычно имеют форму бляшек.
- Диффузный. Сыпь выходит преимущественно на лице, шее и конечностях (особенно в областях сгибов). Характеризуется тяжелым протеканием и относится к наиболее распространенным разновидностям нейродерматоза. Нередко идет в комплексе с аллергическими симптомами.
- Псориазоформный. Формируется на лице и по всей голове. Образования чешуйчатые и напоминают псориазные.
- Гипертрофический. Отличается высыпаниями в паховой зоне. Протекание тяжелое и сочетается с общим ослабленным состоянием больного. Также сопровождается проблемами с мочеполовыми органами.
- Линейный. Прямые образования, напоминающие царапины. Поражаются конечности. Фото симптомов дерматита на нервной почве данного подтипа в большом количестве возможно найти в сети.
- Фолликулярный. Высыпания поражают только волосистые области.
Высыпания имеют красноватый подтон и сильно зудят, доставляя больному серьезные неудобства. В некоторых случаях внутри образований возможно формирование жидкого содержания.
Точную форму заболевания можно выяснить только на приеме у доктора. В соответствии с результатами диагностики назначают индивидуальный терапевтический курс.
Нервный дерматит у взрослых
Нейродерматоз у взрослых пациентов встречается нечасто и в большинстве случаев имеет хроническое протекание, сохранившееся с детства. Однако в ряде ситуация появление заболевания могут спровоцировать стрессовые факторы и гормональные изменения.
Симптомы и лечение нервного дерматита у взрослых обычно мало чем отличается от случаев заболевания в детском возрасте. Однако взрослым людям можно назначать более сильнодействующие препараты. Например, на баз гормонов.
Фото симптомов и лечение нервного дерматита приведены далее.
Нервный дерматит у детей
У маленьких детей заболевание часто идет вкупе с аллергической реакцией, с нарушениями ЖКТ или на фоне ослабленной иммунной функции.
В подростковом возрасте патология чаще обусловлена тревожностью и повышенной нервной возбудимостью. Симптомы могут проявиться в особо напряженный период, а после его окончания сохраняться еще на протяжении нескольких недель. У подростков чаще всего формируется нервный дерматит на лице (фото демонстрируют, как это выглядит).
Иногда детский атопический дерматит относят к диатезу, однако данный подход не совсем верен — из-за разного происхождения и проявлений у заболеваний.
Нервный дерматит. Лечение
В случае нервного дерматита симптомы и лечение взаимосвязаны. Однако можно выделить общие терапевтические тенденции.
Терапия проводится комплексно и включает несколько направлений:
- Лекарства внутреннего применения. Таблетки и инъекции, призванные действовать системно.
- Наружные средства. Мази, гели и кремы, обладающие успокаивающим действием и снимающие неприятные симптомы.
- Светотерапия. Иногда для кожи полезно воздействие определенных типов света.
- Психотерапия. Общение с психотерапевтом помогает разобраться в себе и своих эмоциональных переживаниях. Это снижает внутреннее напряжение, предотвращая очередные приступы высыпаний.
- Коррекция образа жизни. Контроль питания, отказ от вредных привычек и ведение в меру активного образа жизни благотворно влияют на состояние нервной системы и организма в целом.
При подобных нарушениях показано посещение санаториев и лечебных курортов.
Нервный дерматит. Лечение народными средствами
Из народных методов чаще всего применяются растительные компоненты и ароматерапия. Однако прежде чем прибегнуть к лечению дерматита на нервной почве посредством любого из далее перечисленных средств, рекомендуется посоветоваться с доктором.
В каждом конкретном случае могут быть свои противопоказания — из-за несочетаемости растительных компонентов с препаратами или из-за особенностей организма пациента.
Наиболее популярные домашние средства:
- Растительные отвары и настойки. Принимаются внутрь для успокоения нервной системы и улучшения иммунной функции. Подходят такие растения как ромашка и иван-чай, почки березы, пустырник, любая зелень (например, лук, укроп или шпинат), зверобой. Также рекомендуют пить клюквенный сок и разбавленную в теплой воде валериановую настойку.
- Примочки и компрессы. Их рекомендуется делать с применением сырого картофеля, листьев винограда, дубовой коры, грецкого ореха, а также молодых свежих лавровых листьев. Допустимо применение природного меда, однако он является сильным аллергеном и способен вызвать кожное раздражение.
- Ароматерапия. Рекомендуются натуральные эфирные масла аниса и жасмина, бергамота, лавандовое масло, а также эфиры герани, розы и сандала. Важно, чтобы масла были натуральными. В аптеках, как правило, продают синтетические.
Домашние рецепты полезно дополнять продолжительными пешими прогулками и здоровым меню.
Нервный дерматит. Лечение медикаментозными средствами
Назначаемые лекарственные средства имеют разную направленность и принимаются в комплексе.
Для лечения нервного дерматита обычно показаны:
- Антигистамины. Снижают степень реакции организма на раздражитель и помогают устранить симптоматические проявления. Некоторые антигистаминные лекарства способны вызывать сонливость, дополнительно оказывая успокаивающий эффект.
- Седативные средства. Призваны успокоить нервную систему и подавить негативные реакции организма. Это могут быть как простые успокоительные, так и легкие транквилизаторы. Последние назначают реже.
- Увлажняющие кремы и гели. Успокаивают и защищают поврежденную кожу. Некоторые составы обладают противозудным действием.
- Противовоспалительные препараты. Снимают симптомы, останавливая воспалительный процесс.
- Антисептики. Предотвращают заражение инфекцией, которая легко может проникнуть через кожные повреждения. О нарушениях кожного покрова можно судить по фото дерматита на нервной почве.
- Кортикостероиды. Устраняют зуд и воспалительный процесс. Могут прописываться в форме таблеток, кремов или инъекций. Как правило, назначаются при тяжелом протекании заболевания.
Все необходимые препараты и меры терапии назначает доктор после выяснения анамнеза и точной постановки диагноза.
Меры профилактики
Главная задача — укрепить нервную систему.
Основные рекомендуемые к соблюдению меры и правила:
- Регулярные прогулки на свежем воздухе. Это положительно сказывается на деятельности мозга.
- Физическая активность. Полезны не только пешие прогулки, но также умеренная физическая активность. Из рекомендуемых типов физнагрузки — плавание, велоезда и пробежки. Это насыщает мозг кислородом и благотворно влияет на деятельность иммунной системы.
- Закаливание. Помогает в гармонизации работы нервной деятельности. Однако важно проводить закаливающие процедуры правильно, постепенно и регулярно.
- Распорядок дня. Для организма важна системность. Например прием пищи в одно и то же время и регулярный крепкий сон. Особенно это важно для маленьких детей и подростков.
- Исключение аллергенов. Если нейродерматит возник на фоне аллергии, необходимо ограничивать контакт с провоцирующими факторами и соблюдать гипоаллергенный рацион.
- Избегание стрессов. Для таких пациентов важно стабильное и спокойное эмоциональное состояние. Поэтому в отношениях и в доме рекомендуется сохранять здоровую положительную атмосферу.
Соблюдение вышеперечисленных рекомендаций поможет наладить состояние организма и снизит риск рецидивов.
Загрузка…
Нейродермит возникает из-за длительного и чрезмерного напряжения нервной системы с ослаблением иммунной защиты организма. Заболевание имеет хроническое течение с периодами ремиссий. Обострение наступает после стресса, умственных или физических перегрузок.
Причины возникновения
Появлению болезни способствует действие наследственных, физических, химических и биологических факторов.
- Физические. Механическое повреждение кожи (трение, ранение, давление).
- Химические. Воздействие медикаментов и моющих средств, а также токсичных веществ, содержащихся, например, в тканях постельного белья и одежды. Такая реакция возникает при повышенной чувствительности к определенным химическим веществам.
- Наследственные. Влияют на пациентов, родственникам которых был выставлен диагноз «дерматит».
- Биологические причины заключаются в воздействии вирусов, патогенных бактерий и грибков.
Кожные заболевания на нервной почве в основном возникают или обостряются под влиянием какого-либо неблагополучия в организме:
- нарушение обмена веществ;
- воспалительные процессы;
- ослабление иммунной защиты;
- заболевания органов ЖКТ;
- сбои в работе ЦНС;
- тяжелые интеллектуальные и физические нагрузки;
- работа, связанная со стрессовыми ситуациями;
- депрессивное состояние;
- нездоровый образ жизни;
- интоксикация или зашлакованность;
- отягощенная наследственность.
Усугубить ситуацию может прием медикаментозных препаратов. Некоторые лекарства способны вызывать аллергическую реакцию у людей с повышенной чувствительностью. Нейродермит у взрослых пациентов, работающих на химических предприятиях, нередко связан с воздействием профессиональных факторов.
Классификация
Существует две основные этиологические группы дерматита — экзогенного и эндогенного происхождения. Первый обусловлен внешними факторами, хотя отягощенная наследственность также играет свою роль. Второй — возникает вследствие процессов, протекающих в организме пациента.
По характеру высыпаний нейродермит делится на несколько типов:
- Ограниченный — имеет вид небольших очагов сыпи.
- Фолликулярный — поражает участки кожи с волосяным покровом.
- Линейный нейродермит имеет вид прямых линий и локализуется на конечностях пациента.
- Диффузный тип заболевания возникает в основном на лице и сгибах рук.
- Псориазоморфная форма нейродермита имеет вид характерных чешуек и располагается на лице и других частях головы.
- Гипертрофический нейродермит сопровождается тяжелыми нервными расстройствами и отличается появлением высыпаний в паховой области. Этот вид патологии отягощается нарушением функций мочеполовой системы.
Лечение для ребенка или взрослого назначается с учетом типа кожного поражения. Нередко заболевание вызвано причинами не только нервного, но и аллергического характера. Второй фактор имеет наследственное происхождение, поэтому атопический дерматит очень часто диагностируют у пациентов детского возраста.
Симптомы
Одним из самых характерных симптомов нейродермита является выраженный кожный зуд, который причиняет больному сильный дискомфорт.
Заболевание имеет характерные неврологические признаки, которые указывают на происхождение патологии. Например, при обострении в области очагов возникает жжение, сильный зуд и шелушение. Постепенно симптомы болезни становятся более выраженными, нарушается сон, и отмечаются скачки давления. Больной может потерять в весе из-за отсутствия аппетита.
Кроме того, пациент не в состоянии сосредоточиться на какой-либо деятельности, он рассеян и подавлен. Признаком, который позволяет дифференцировать этот вид поражения кожи, является полное исчезновение симптоматики после нормализации психологического состояния.
Нервный дерматит имеет характерные симптомы:
- лабильность артериального давления;
- вялость, подавленность;
- изменение длительности и ухудшение качества сна;
- специфические пятна или сыпь на коже, появляющиеся при стрессе;
- отсутствие аппетита и похудение.
Сыпь при нейродермите возникает на почве стресса или продолжительного волнения. Пятна на коже могут образоваться почти мгновенно. Характер высыпаний варьирует от мелких прыщиков до крупных красных пятен, что можно рассмотреть на фото. Сыпь очень быстро трансформируется в пузыри с прозрачным содержимым, которые, прорываясь, образуют струпья. Эпидермис склонен к образованию плотных корок, трещин и шелушения.

Принципы терапии
При дерматите неврологического происхождения лечение в основном симптоматическое. В состав комплексной терапии входят местные средства с гормонами, антибиотиками и противоаллергическими компонентами для снятия зуда, отека и воспаления. Кроме того, назначаются антигистаминные препараты и для внутреннего применения, что позволяет быстро и эффективно устранить неприятную симптоматику.
Для стабилизации состояния больного и улучшения работы нервной системы необходимо откорректировать режим дня и обеспечить пациенту продолжительный сон и дневной отдых. Важно устранить или уменьшить воздействие стресса.
 Без соблюдения этого условия лечить дерматит нецелесообразно, поскольку от нервной и физической перегрузки высыпания будут возникать снова. Симптоматическое лечение временно устранит проявления болезни, но после его окончания патологические признаки возникнут вновь.
Без соблюдения этого условия лечить дерматит нецелесообразно, поскольку от нервной и физической перегрузки высыпания будут возникать снова. Симптоматическое лечение временно устранит проявления болезни, но после его окончания патологические признаки возникнут вновь.
Терапия нейродермита обычно включает:
- антигистаминные для устранения зуда и отека (Тавегил, Фенкарол, Супрастин);
- препараты для поднятия иммунитета;
- седативные средства (экстракт валерианы, настойка пустырника, Ново-Пассит, Седавит) или антидепрессанты;
- местные гормональные препараты (Синафлан, Адвантан, Бетадерм);
- витаминно-минеральные комплексы;
- нанесение на кожу после каждого контакта с водой увлажняющих кремов (Физиогель, Мустела, Ойлатум);
- санаторно-курортное лечение.
Для укрепления нервов больному рекомендуется изменить режим дня, увеличив периоды отдыха и сна. При необходимости врач назначит антидепрессанты или седативные препараты от нервов. Прекрасный эффект дает санаторно-курортное лечение.
Важно откорректировать питание, исключив продукты, которые способны вызвать аллергию. Больным с нейродермитом противопоказан ненормированный рабочий график и работа, связанная с постоянным напряжением и стрессом. Нейродермит часто возникает при депрессивном состоянии. В этом случае терапия должна быть направлена на основное заболевание. Лечить нервный дерматит народными рецептами можно только с позволения врача. Обычно назначают наружную обработку зудящих очагов и успокаивающие травяные сборы внутрь.
Фитотерапия
Проявления многих кожных заболеваний можно снять или уменьшить простыми домашними средствами. Перед применением даже самых безобидных травяных отваров надо посоветоваться с дерматологом.
По отзывам пациентом, хорошо устраняют симптомы нейродермита такие народные лекарства:
- Взять в равных частях: ромашку, полевой хвощ, березовый лист, чистотел, горец птичий, лист лопуха. На 1 столовую ложку сырья добавить 200 мл кипятка. После настаивания в течение 2 часов средство отфильтровать и протирать проблемные участки трижды в день.
- Стакан березовых почек залить кипятком так, чтобы сырье было полностью покрыто водой, настоять 20 минут и отжать. Протирать зудящие участки по мере необходимости.
- Измельчить корень лопуха и залить 1 столовую ложку сырья стаканом кипятка. Проварить смесь 15 минут, настоять 2 часа. Принимать внутрь трижды в сутки по 30 мл.
- При нервном дерматите эффективны ванны с добавлением морской соли. Перед процедурой необходимо растворить в 2 л воды 100 г соли, а затем полученный раствор добавить в ванну с теплой водой. Принимать четыре раза в неделю по 20—30 минут.
Добиться значительного прогресса в лечении нейродермита можно только при комплексном подходе и соблюдении здорового образа жизни.


Атопический дерматит – хроническое незаразное воспалительное поражение кожи, протекающее с периодами обострений и ремиссий. Проявляется сухостью, повышенным раздражением кожи и сильным зудом. Доставляет физический и психологический дискомфорт, снижает качество жизни пациента в быту, семье и на работе, внешне представляет косметические недостатки. Непрерывное расчесывание кожи приводит к ее вторичному инфицированию. Диагностика атопического дерматита проводится аллергологом и дерматологом. Лечение базируется на соблюдении диеты, проведении общей и местной медикаментозной терапии, специфической гипосенсибилизации и физиотерапии.
Атопический дерматит

Атопический дерматит является наиболее распространенным дерматозом (заболеванием кожи), развивающимся в раннем детстве и сохраняющим те или иные свои проявления в течение всей жизни. В настоящее время под термином «атопический дерматит» понимается наследственно обусловленное, незаразное, аллергическое заболевание кожи хронического рецидивирующего течения. Заболевание является предметом курации специалистов в сфере дерматологии и аллергологии.
Синонимами атопического дерматита, также встречающимися в литературе, служат понятия «атопическая» или «конституциональная экзема», «экссудативно-катаральный диатез», «нейродермит» и др. Понятие «атопия», впервые предложенное американскими исследователями A. Coca и R. Cooke в 1923 г., подразумевает наследственную склонность к аллергическим проявлениям в ответ на тот или иной раздражитель. В 1933 г. для обозначения наследственных аллергических реакций кожи Wiese и Sulzberg ввели термин «атопический дерматит», который в настоящее время считается общепринятым.
Причины атопического дерматита
Наследственно обусловленный характер атопического дерматита определяет широкую распространенность заболевания среди родственных членов семьи. Наличие у родителей или ближайших родственников атопической гиперчувствительности (аллергического ринита, дерматита, бронхиальной астмы и т. д.) определяет вероятность возникновения атопического дерматита у детей в 50% случаев. Атопический дерматит в анамнезе обоих родителей повышает риск передачи заболевания ребенку до 80%. Подавляющее большинство начальных проявлений атопического дерматита приходится на первые пять лет жизни (90%) детей, из них 60% отмечается в период грудного возраста.
По мере дальнейшего роста и развития ребенка симптомы заболевания могут не беспокоить или ослабевать, однако, большинство людей живут с диагнозом «атопический дерматит» всю жизнь. Нередко атопический дерматит сопровождается развитием бронхиальной астмы или аллергии.
Широкое распространение заболевания во всем мире связано с общими для большинства людей проблемами: неблагоприятными экологическими и климатическими факторами, погрешностями в питании, нервно-психическими перегрузками, ростом инфекционных заболеваний и количества аллергических агентов. Определенную роль в развитии атопического дерматита играют нарушения в иммунной системе детей, обусловленные укорочением сроков грудного вскармливания, ранним переводом на искусственное вскармливание, токсикозом матери во время беременности, неправильным питанием женщины во время беременности и лактации.
Симптомы атопического дерматита
Начальные признаки атопического дерматита обычно наблюдаются в первые полгода жизни. Это может быть спровоцировано введением прикормов или переводом на искусственные смеси. К 14-17 годам у почти 70% людей заболевание самостоятельно проходит, а у остальных 30% переходит во взрослую форму. Заболевание может протекать долгие годы, обостряясь в осенне-весенний период и затихая летом.
По характеру течения различают острую и хроническую стадии атопического дерматита.
 Острая стадия проявляется красными пятнами (эритемой), узелковыми высыпаниями (папулами), шелушением и припухлостью кожи, образованием участков эрозий, мокнутия и корочек. Присоединение вторичной инфекции ведет к развитию гнойничковых поражений.
Острая стадия проявляется красными пятнами (эритемой), узелковыми высыпаниями (папулами), шелушением и припухлостью кожи, образованием участков эрозий, мокнутия и корочек. Присоединение вторичной инфекции ведет к развитию гнойничковых поражений.
Для хронической стадии атопического дерматита характерны утолщение кожи (лихенизация), выраженность кожного рисунка, трещины на подошвах и ладонях, расчесы, усиление пигментации кожи век. В хронической стадии развиваются типичные для атопического дерматита симптомы:
- Симптом Моргана – множественные глубокие морщинки у детей на нижних веках
- Симптом «меховой шапки» — ослабление и поредение волос на затылке
- Симптом «полированных ногтей» — блестящие ногти со сточенными краями из-за постоянных расчесов кожи
- Симптом «зимней стопы» — одутловатость и гиперемия подошв, трещины, шелушение.
В развитии атопического дерматита выделяют несколько фаз: младенческую (первые 1,5 года жизни), детскую (от 1,5 лет до периода полового созревания) и взрослую. В зависимости от возрастной динамики отмечаются особенности клинических симптомов и локализации кожных проявлений, однако ведущим симптомам во всех фазах остается сильнейший, постоянный или периодически возникающий кожный зуд.
 Младенческая и детская фазы атопического дерматита характеризуются появлением на коже лица, конечностей, ягодиц участков эритемы ярко-розового цвета, на фоне которых возникают пузырьки (везикулы) и участки мокнутия с последующим образованием корочек и чешуек.
Младенческая и детская фазы атопического дерматита характеризуются появлением на коже лица, конечностей, ягодиц участков эритемы ярко-розового цвета, на фоне которых возникают пузырьки (везикулы) и участки мокнутия с последующим образованием корочек и чешуек.
Во взрослой фазе очаги эритемы бледно-розового цвета с выраженным кожным рисунком и папулезными высыпаниями. Локализуются преимущественно в локтевых и подколенных сгибах, на лице и шее. Кожа сухая, грубая, с трещинами и участками шелушения.
При атопическом дерматите встречаются очаговые, распространенные или универсальные поражения кожи. Зонами типичной локализации высыпаний являются лицо (лоб, область вокруг рта, около глаз), кожа шеи, груди, спины, сгибательные поверхности конечностей, паховые складки, ягодицы. Обострять течение атопического дерматита могут растения, домашняя пыль, шерсть животных, плесень, сухие корма для рыбок. Часто атопический дерматит осложняется вирусной, грибковой или пиококковой инфекцией, является фоном для развития бронхиальной астмы, поллиноза и других аллергических заболеваний.
Осложнения атопического дерматита
 Главной причиной развития осложнений при атопическом дерматите служит постоянное травмирование кожи в результате ее расчесывания. Нарушение целостности кожи ведет к снижению ее защитных свойств и способствует присоединению микробной или грибковой инфекции.
Главной причиной развития осложнений при атопическом дерматите служит постоянное травмирование кожи в результате ее расчесывания. Нарушение целостности кожи ведет к снижению ее защитных свойств и способствует присоединению микробной или грибковой инфекции.
Наиболее частым осложнением атопического дерматита являются бактериальные инфекции кожи – пиодермии. Они проявляются гнойничковыми высыпаниями на теле, конечностях, в волосистой части головы, которые, подсыхая, образуют корочки. При этом часто страдает общее самочувствие, повышается температура тела.
Вторыми по частоте возникновения осложнением атопического дерматита служат вирусные инфекции кожи. Их течение характеризуется образованием на коже пузырьков (везикул), заполненных прозрачной жидкостью. Возбудителем вирусных инфекций кожи является вирус простого герпеса. Наиболее часто поражается лицо (кожа вокруг губ, носа, ушных раковинах, на веках, щеках), слизистые оболочки (конъюнктива глаз, полость рта, горло, половые органы).
Осложнениями атопического дерматита нередко служат грибковые инфекции, вызываемые дрожжеподобными грибками. Зонами поражения у взрослых чаще являются складки кожи, ногти, кисти, стопы, волосистая часть головы, у детей — слизистая полости рта (молочница). Часто грибковое и бактериальное поражение наблюдаются вместе.
Лечение атопического дерматита
Лечение атопического дерматита проводится с учетом возрастной фазы, выраженности клиники, сопутствующих заболеваний и направлено на:
- исключение аллергического фактора
- десенсибилизацию (снижение чувствительности к аллергену) организма
- снятие зуда
- детоксикацию (очищение) организма
- снятие воспалительных процессов
- коррекцию выявленной сопутствующей патологии
- профилактику рецидивов атопического дерматита
- борьбу с осложнениями (при присоединении инфекции)
Для лечения атопического дерматита используются разные методы и лекарственные средства: диетотерапия, ПУВА-терапия, акупунктура, плазмаферез, специфическая гипосенсибилизация, лазерное лечение, кортикостероиды, аллергоглобулин, цитостатики, кромогликат натрия и т. д.
 Диетотерапия при атопическом дерматите. Регуляция питания и соблюдение диеты могут значительно улучшить состояние и предотвратить частые и выраженные обострения атопического дерматита.
Диетотерапия при атопическом дерматите. Регуляция питания и соблюдение диеты могут значительно улучшить состояние и предотвратить частые и выраженные обострения атопического дерматита.
Элиминационные диеты направлены на исключение из рациона всех известных пациенту пищевых аллергенов. Как правило, это нетрудно сделать у детей старшего возраста и взрослых пациентов. Кроме того, вне зависимости от переносимости из питания исключаются коровье молоко и яйца.
В периоды обострений атопического дерматита назначается гипоаллергенная диета. При этом из рациона убираются жареные рыба, мясо, овощи, наваристые рыбные и мясные бульоны, какао, шоколад, цитрусовые, черная смородина, земляника, дыня, мед, орехи, икра, грибы. Также полностью исключаются продукты, содержащие красители и консерванты: копчености, пряности, консервы и другие продукты.
При атопическом дерматите показано соблюдение гипохлоридной диеты – ограничение употребляемой поваренной соли (однако, не меньше 3 г NaCl в сутки).
У пациентов с атопическим дерматитом наблюдается нарушение синтеза жирных кислот, поэтому диетотерапия должна включать в себя пищевые добавки, насыщенные жирными кислотами: растительные масла (оливковое, подсолнечное, соевое, кукурузное и др.), линолевую и линоленовую кислоты (витамин Ф-99).
Медикаментозное лечение. Лекарственная терапия в лечении атопического дерматита включает в себя применение транквилизаторов, противоаллергических, дезинтоксикационных и противовоспалительных средств. Наибольшее значение в практике лечения имеют препараты, обладающие противозудным действием – антигистаминные (противоаллергические) препараты и транквилизаторы.
Антигистаминные средства используются для облегчения зуда и снятия отечности кожи, а также при других атопических состояниях (бронхиальная астма, поллиноз).
Существенным недостатком антигистаминных препаратов первого поколения (мебгидролин, клемастин, хлоропирамин, хифенадин) является быстро развивающееся привыкание организма. Поэтому смену этих препаратов необходимо проводить каждую неделю. Выраженный седативный эффект, ведущий к снижению концентрации внимания и нарушению координации движений, не позволяет применять препараты первого поколения в фармакотерапии людей некоторых профессий (водители, учащиеся, и др.). Из-за оказываемого атропиноподобного побочного действия противопоказанием к применению этих препаратов служит ряд заболеваний: глаукома, бронхиальная астма, аденома предстательной железы.
Значительно более безопасно в лечении атопического дерматита у лиц с сопутствующей патологией применение антигистаминных средств второго поколения (лоратадин, эбастин, астемизол, фексофенадин, цетиризин). К ним не развивается привыкание, отсутствует атропиноподобное побочное действие. Самым эффективным и безопасным на сегодняшний день антигистаминным препаратом, применяемым в лечении атопического дерматита, является лоратадин. Он хорошо переносится пациентами и наиболее часто используется в дерматологической практике для лечения атопии.
Для облегчения состояния пациентов при сильных приступах зуда назначаются средства, воздействующие на вегетативную и центральную нервную систему (снотворные, успокоительные средства, транквилизаторы). Применение кортикостероидных препаратов (метипреднизолона или триамцинолона) показано при ограниченных и распространенных поражениях кожи, а также при выраженном, нестерпимом зуде, не снимающимся другими медикаментами. Кортикостероиды назначаются на несколько дней для купирования острого приступа и отменяются с постепенным понижением дозы.
При тяжелом течении атопического дерматита и выраженных явлениях интоксикации применяется внутривенное вливание инфузионных растворов: декстрана, солей, физиологического раствора и др. В ряде случаев бывает целесообразным проведение гемосорбции или плазмафереза – методов экстракорпорального очищения крови. При развитии гнойных осложнений атопического дерматита обоснованным является применение антибиотиков широкого спектра действия в возрастных дозировках: эритромицин, доксициклин, метациклин в течение 7 дней. При присоединении герпетической инфекции назначаются противовирусные препараты — ацикловир или фамцикловир.
При рецидивирующем характере осложнений (бактериальные, вирусные, грибковые инфекции) назначаются иммуномодуляторы: солюсульфон, препараты тимуса, нуклеинат натрия, левамизол, инозин пранобекс и др. под контролем иммуноглобулинов крови.
Наружное лечение. Выбор метода наружной терапии зависит от характера воспалительного процесса, его распространенности, возраста пациента и наличия осложнений. При острых проявлениях атопического дерматита с мокнутием поверхности и корочками назначаются дезинфицирующие, подсушивающие и противовоспалительные примочки (настой чая, ромашки, жидкость Бурова). При купировании острого воспалительного процесса применяются пасты и мази с противозудными и противовоспалительными компонентами (ихтиолом 2-5%, дегтем 1-2%, нафталанской нефтью 2-10%, серой и др.). Ведущими препаратами для наружной терапии атопического дерматита остаются кортикостероидные мази и кремы. Они оказывают антигистаминное, противовоспалительное, противозудное и противоотечное действия.
Ультрафиолетовое облучение. Световое лечение атопического дерматита является вспомогательным методом и применяется при упорном характере заболевания. Процедуры УФО проводятся 3-4 раза в неделю, практически не вызывают побочных реакций (кроме эритемы).
Профилактика атопического дерматита
Различают два вида профилактики атопического дерматита: первичную, направленную на предотвращение его возникновения, и вторичную – противорецидивную профилактику. Проведение мероприятий по первичной профилактике атопического дерматита должно начинаться еще в период внутриутробного развития ребенка, задолго до его рождения. Особую роль в этот период играют токсикозы беременной, прием медикаментов, профессиональные и пищевые аллергены.
Особое внимание вопросам профилактики атопического дерматита следует уделять на первом году жизни ребенка. В этот период важно избежать излишнего приема медикаментов, искусственного вскармливания, чтобы не создавать благоприятного фона для гиперчувствительности организма к различным аллергическим агентам. Соблюдение диеты в этот период не менее важно и для кормящей женщины.
Вторичная профилактика имеет своей целью предотвращение обострений атопического дерматита, а, в случае возникновения, — облегчение их протекания. Вторичная профилактика атопического дерматита включает в себя коррекцию выявленных хронических заболеваний, исключение воздействия провоцирующих заболевание факторов (биологических, химических, физических, психических), соблюдении гипоаллергенной и элиминационной диет и т. д. Профилактический прием десенсибилизирующих препаратов (кетотифена, кромогликата натрия) в периоды вероятных обострений (осень, весна) позволяет избежать рецидивов. В качестве противорецидивных мер при атопическом дерматите показано лечение на курортах Крыма, Черноморского побережья Кавказа и Средиземноморья.
Особое внимание следует уделять вопросам ежедневного ухода за кожей и правильному выбору белья и одежды. При ежедневном душе не следует мыться горячей водой с мочалкой. Желательно применять нежные гипоаллергенные сорта мыла (Dial, Dove, детское мыло) и теплый душ, а затем аккуратно промокнуть кожу мягким полотенцем, не растирая и не травмируя ее. Кожу следует постоянно увлажнять, питать и защищать от неблагоприятных факторов (солнца, ветра, мороза). Средства по уходу за кожей должны быть нейтральными не содержащими ароматизаторов и красителей. В белье и одежде следует отдавать предпочтение мягким натуральным тканям, не вызывающим зуд и раздражение, а также использовать постельные принадлежности с гипоаллергенными наполнителями.
Прогноз при атопическом дерматите
Наиболее тяжелыми проявлениями атопического дерматита страдают дети, с возрастом частота обострений, их длительность и тяжесть становятся менее выраженными. Почти половина пациентов выздоравливает в возрасте 13-14 лет. Клиническим выздоровлением считается состояние, при котором симптомы атопического дерматита отсутствуют в течение 3–7 лет.
Периоды ремиссии при атопическом дерматите сопровождаются стиханием или исчезновением симптомов болезни. Промежуток времени между двумя обострениями может колебаться от нескольких недель до месяцев и даже лет. Тяжелые случаи атопического дерматита протекают практически без светлых промежутков, постоянно рецидивируя.
Прогрессирование атопического дерматита значительно повышает риск развития бронхиальной астмы, респираторной аллергии и др. заболеваний. Для атопиков чрезвычайно важным моментом является выбор профессиональной сферы деятельности. Им не подходят профессии, предусматривающие контакт с моющими средствами, водой, жирами, маслами, химическими веществами, пылью, животными и прочими раздражающими агентами.
К сожалению, невозможно полностью оградить себя от влияния окружающей среды, стрессов, болезней и т. д., а это значит, что всегда будут присутствовать факторы, обостряющие атопический дерматит. Однако, внимательное отношение к своему организму, знание особенностей течения заболевания, своевременная и активная профилактика позволяют значительно уменьшить проявления заболевания, продлить периоды ремиссии на многие годы и повысить качество жизни. И ни в коем случае не следует пытаться лечить атопический дерматит самостоятельно. Это может вызвать осложненные варианты течения заболевания и тяжелые последствия. Лечение атопического дерматита должны осуществлять врачи аллергологи и дерматологи.