Атопический дерматит на грудке
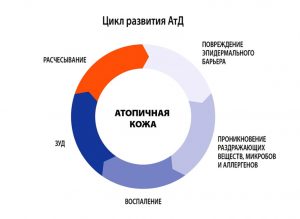
Атопический дерматит (АД) – хроническое рецидивирующее заболевание кожи, проявляющееся интенсивным зудом, высыпаниями в сочетании другими многочисленными признаками атопии (необычностью) – атопический ринит, бронхиальная астма, мигрень, гастродуоденит и др.
Атопический дерматит — симптомы
АД в мире страдают 5-15 % детей и 2-10 % взрослых, впервые выявленный в детстве АД продолжается у 45- 60 % взрослых пациентов. АД отличается хроническим рецидивирующим течением с возрастной динамикой клинических проявлений. По проявлениям заболевание возможно разделить на три периода.
- В младенческом возрасте (до 1.5-2 лет) заболевание носит острый характер, преобладают явления покраснения, отечности, мокнутия и коркообра
 зования.
зования. - В период от 2 лет до полового созревания болезнь носит характер хронического воспаления, на коже на первый план выступают явления гиперемии (эритемы) и шелушения, признаки вегетососудистой дистонии. Кожа в очагах поражения гиперпигментирована, из-за сильного зуда появляются множественные расчесы.
- У детей старшего возраста и взрослых преобладают явления инфильтрации (уплотнения) на фоне гиперемии застойного характера. На коже могут появляться зудящие высыпания, имеющие цвет нормальной кожи, которые сливаются в очаги сплошной папулезной инфильтрации. Обычно к 50 годам заболевание самостоятельно регрессирует.
Атопический дерматит – многофакторное заболевание, характеризующееся аномальным иммунным ответом на аллергены природного происхождения, наследственной предрасположенностью к заболеванию, хроническим рецидивирующим течением. Большое внимание уделяется различным факторам, запускающим процесс в коже и длительно поддерживающим хроническое течение заболевания. К таким факторам относятся бактериальные, вирусные, грибковые, паразитарные и кишечные инфекции, продукты питания и химические вещества (добавки к пище, лекарства), клещи из домашней пыли.
Атопический дерматит и хеликобактер пилори
В последние годы доказана связь атопического дерматита с болезнями органов пищеварения. Установлено, что большинство больных, страдающих АД, имеют хронический гастрит, гастродуоденит, синдром раздраженного кишечника с запорами, заболевания печени и желчного пузыря, нарушение микрофлоры кишечника и др. Нередко существование этих сопутствующих болезней является пусковым фактором атопического дерматита, как у детей, так и у взрослых.
 Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Эрадикация хеликобактера приводит к разрешению заболевания почти у трети больных АД, к улучшению течения АД у остальных пациентов, и самое главное, удлинению периода ремиссии заболевания АД и перехода непрерывного течения заболевания к рецидивирующему.
Обязательным условием профилактики АД у больных хроническим гастритом, ассоциированным с НР, учитывая оральный путь инфицирования, является обследование на хеликобактериоз контактных лиц в семье и вне ее!
Защитная роль кишечника
Здоровье невозможно без нормального функционирования кишечника, которому принадлежит большая роль в детоксикации и иммунологических процессах, которые протекают в организме человека. Слизистая кишечника представляет собой место контакта организма с окружающей средой. Для сравнения: поверхность кожи составляет около 2 квадратных метров, площадь же слизистой оболочки желудочно-кишечного тракта – около 400 квадратных метров. Поэтому слизистую кишечника считают самой большой частью защитной системы организма.
Для надежной защиты от внешнего вмешательства в пищеварительном тракте важнейшим оказался микробиологический барьер.
- Защитная микрофлора кишечника наиболее многочисленная (95%) и представлена в основном бифидобактериями, лактобактериями и кишечной палочкой. Эти микроорганизмы выделяют молочную и уксусную кислоты и другие вещества, которые обладают антимикробным действием и препятствуют проникновению и закреплению на слизистой кишечника вредных микроорганизмов, которые не свойственны человеку. Они стимулируют иммунную систему организма человека, являются сорбентами, которые способны накапливать значительное количество тяжелых металлов и других токсических веществ.
- Сапрофитная микрофлора кишечника представлена стафилококками, энтерококками и другими микроорганизмами, основная роль которых — утилизация конечных продуктов обмена организма человека.
- Оппортунистическая микрофлора представлена различными микроорганизмами (стрептококки, золотистый стафилококк, грамотрицательные энтерококки, грибы рода кандид и др.), которые при определенных условиях вызывают патологический процесс.
Для человеческого организма исключительно важно поддержание требуемого состава и количества кишечных бактерий. Оптимальные условия могут быть нарушены вследствие неправильного питания, возбудителями диареи (бактерии и паразиты), дополнительными отрицательными факторами могут быть токсические вещества, поступающие из окружающей среды, например, тяжелые вещества – кадмий, свинец, ртуть, а также путешествия в другие страны с иными микроорганизмами. Отрицательным действием на флору обладают многие лекарственные средства и методы лечения, непереносимость продуктов питания, вредно одностороннее и несбалансированное питание, недостаточность пищеварительных ферментов.
Атопический дерматит и дисбактериоз
Многие кожные болезни, и в том числе Атопический дерматит, сопровождаются дисбактериозом, и при этом считается, что отягощающим фактором при АД является недостаточное количество лактобактерий. Именно лактобактерии в значительной степени снижают всасывание аллергенов в кишечнике и стимулируют образование иммуноглобулинов класса А, которые, особенно в раннем возрасте, являются основными антителами против пищевых аллергенов.
В настоящее время считают, что возникновение кожных заболеваний в определенной мере связано с нарушением микроэкологического баланса кишечника. У 80-95% больных атопическим дерматитом отмечается дисбактериоз кишечника, при этом наряду с дефицитом лактобактерий и бифидобактерий наблюдается избыточный рост золотистого стафилококка, кишечной палочки с измененными свойствами, грибов роста кандид, выделяющих токсины.
Эти нарушения требуют санации кишечника от вредных бактерий, проведения детоксикационной терапии (энтеросорбции) и создания условий для развития собственной микрофлоры пациента, регуляции работы кишечника (борьба с запорами). Энтеросорбция – неинвазивный метод детоксикации и направлена она на выведение из организма различных эндогенных и экзогенных аллергенов, токсинов, условно-патогенных микроорганизмов и продуктов их жизнедеятельности. Одним из самых эффективных сорбентов являются природные органические на основе пищевых волокон, таких как лигнин, который не усваивается в пищеварительной системе и обладает высокой сорбционной активностью.
Новое направление лечения АД представляет собой применение пребиотиков (лактулоза), полученных из естественных источников и выступающих в качестве питательной среды для развития своей собственной нормальной флоры кишечника. Сочетание сорбента и пребиотика представлено в препарате Лактофильтрум, который производится из компонентов природного происхождения в таблетированной форме, прост в употреблении — по 2 таблетки 3 раза в день в течение 3-4 недель.
В клинической практике выявлена корреляция между степенью выраженности дисбактериоза и проявлений АД. Кроме прямого влияния дисбактериоза на сенсибилизацию организма при АД, в настоящее время доказано опосредованное влияние на состав аутомикрофлоры кожи у больного АД.
Образование токсических веществ в кишечнике в дальнейшем действует не только на иммунную систему, но и нарушает детоксикационную функцию печени, образование и выделение желчи из печени, желчевыводящих путей и желчного пузыря.
Атопический дерматит и желчный пузырь
При обследовании больных, страдающих атопическим дерматитом, в 60% случаев определяется дискинезия желчевыводящих путей, у взрослых по гипотоническому типу, т.е. желчный пузырь плохо сокращается, и не выводятся токсические вещества из организма.
У 31% пациентов в желчном пузыре определяется густая желчь, с хлопьями или мягкими конкрементами (сладж желчи), что свидетельствует о нарушении качественного состава желчи, продуцируемой печенью. Таким образом, нарушается еще одна функция органов пищеварения, осуществляющая детоксикационную функцию организма.
При этом в комплекс лечения больных АД добавляются желчегонные препараты (желчегонные сборы трав, Хофитол, Гепабене, настой шиповника или Холосас, Холит и др.), а также назначаются препараты, улучшающие функцию печени и качество желчи, продуцируемой печенью (Урсофальк, Урсосан, Уролесан), препараты расторопши, гептрал, гепатосан и др., проводятся гуманные тюбажи желчного пузыря (с растительными маслами, медом, минеральной водой).
Клинический опыт показывает, что улучшение состояния микрофлоры кишечника, регуляция работы кишечника без запоров и улучшение работы печени и желчевыводящей системы и желчного пузыря способствует более эффективному лечению больных с атопическим дерматитом.
Питание при атопическом дерматите
Несколько слов о питании у больных АД. Питание для больных АД во многих случаях не играет настолько большой роли, как часто полагают. Существует огромное количество продуктов питания, для которых выявлена взаимосвязь с АД, но в конечном счете реальным фактором является только индивидуальная чувствительность. Существует целый спектр потенциально опасных продуктов, и каждый пациент должен составить индивидуальный рацион питания. Пациентам с АД необходимо соблюдать полноценное питание, избегать строгих диет, особенно в детском возрасте.
Продукты питания, которые могут оказывать негативное воздействие на Атопический дерматит:
- Острые, копченые продукты,
- пряности,
- алкоголь,
- овощи (перец, редис, квашеная капуста, сельдерей, помидоры),
- орехи,
- сладости (мед, сахар, сушеные фрукты, шоколад),
- крепкие мясные бульоны,
- маринады,
- кофе, какао,
- яйца, молоко,
- рыба,
- пищевые добавки, консерванты, пищевые красители.
Пациент и сам должен активно участвовать в процессе оздоровления своего организма. Особенно следует обратить внимание на такие важные мероприятия как:
- полноценное питание,
- отказ от сахара,
- употребление в пищу пищевых волокон (отруби, пектины, сложные углеводы),
- употребление кисломолочных продуктов, заквашенных лактобактериями, или препараты с лактобактериями,
- отказ от свинины.
Атопический дерматит — фитотерапия
Важное место в лечении и профилактике обострений играет фитодиетология. Она включает использование соков из клюквы, черной смородины, красной и черноплодной рябины, свекольный, сливовый, яблочный, черничный, тыквенный, капустный соки.
Лечение Атопического дерматита травяными сборами
Несколько прописей травяных сборов, применяемых при АД.
- Сбор 1. Трава череды 10.0, листья подорожника 10.0, листья крапивы 10.0, трава полыни 5.0, трава тысячелистника 5.0, трава зверобоя 15.0, трава хвоща 10.0, листья толокнянки 20.0. Смешать, приготовить настой из 1 чайной/столовой ложки (в зависимости от возраста). Принимать по 1/3 стакана 3 раза в день до еды, прием 1-2 месяца.
- Сбор 2. Трава трехцветной фиалки 20.0, корень девясила 10.0, трава зверобоя 15.0, трава хвоща 10.0, шишки хмеля 10.0, трава душицы 10.0, цветки ромашки 15.0, трава мяты перечной 5.0. Смешать. Доза и способ приготовления настоя. Принимать по 1/3 стакана 3 раза в день после еды в течение 1-2 месяцев.
- Атопический дерматит с сопутствующими запорами. К 1и 2 настою добавить слабительный сбор, настой плодов фенхеля (5.0:200.0), настой листьев подорожника (10.0:200.0), настой плодов тмина (5.09:200.0) или препараты лактулозы (Дюфалак, Нормаза, лактусан)
- Атопический дерматит при длительном течении процесса, особенно в зимне-весеннем периоде. Используются растительные лекарственные препараты с витаминными свойствами. Это настой листьев крапивы (15.0:200.), плодов шиповника (10.0:200.0), листьев черной смородины и ее плодов.
- Атопический дерматит с выраженными мокнутиями, отечностью и инфильтраций кожных покровов. Полезны настои плодов можжевельника (5.0:200.0), листьев почечного чая (3.5:200.0), травы хвоща полевого (10.0:200.0), мочегонного сбора.
- В целях улучшения показателей неспецифического иммунитета применяют настой цветков черной бузины (5.0:200.0), настой корня солодки (10.0:200.0), экстракт элеутерококка или настойку аралии по 2-3 капли (в зависимости от возраста ребенка) утром и вечером в течение 2 недель.
- Сбор для нормализации углеводного обмена. Настой листьев крапивы (10.0:200.0), отвар корня одуванчика (10.0:200.), настой листьев черники (10.0:200.0), отвар корня лопуха (5.0:200.0). Эти настои обладают противовоспалительным, противозудным свойством, оказывают нормализующее действие на желчевыводящие пути и поджелудочную железу.
Местное лечение Атопического дерматита
Для регенерации кожи используется и наружная терапия, принципом которой является: «влажное наносится на влажное». Рекомендуется использовать проницаемые воздухом влажные повязки. Компрессы накладываются трижды в день, каждая процедура продолжается 1 час. В качестве используемых средств используется черный и зеленый чай, ромашковый чай.
Примеры повязок на мокнущие поверхности:
- Повязка с настоем коры дуба: 2 столовые ложки дубовой коры разводятся в 500 мл воды и кипятятся в течение 15 минут, после чего настой процеживают, остужают, в него опускают ткань для компресса и неплотно накладывают на больное место. Достаточно применять такие компрессы 3-4 дня, но ежедневно нужно готовить свежий отвар.
- С этой же целью можно использовать отвар лапчатки (15г:200.0), настой травы зверобоя или тысячелистника (15г:200.0).
- Компресс из трехцветных фиалок: 2 чайные ложки сухих фиалок настаивают в чашке кипятка, получившийся настой сливают, остужают и используют для компрессов на пораженные места.
- Очень широко используются растворы соли, например ванны с солями Мертвого моря. При правильном комплексном лечении мучительный зуд исчезает быстро, но если он сохраняется, то втирание разведенного яблочного уксуса может в значительной степени облегчить зуд.
- После прекращения мокнутий применяются мази, кремы. Пример мази следующего состава: сок подорожника 15 мл, настойка ландыша 5 мл, настойка валерианы 5 мл, настойка календулы 5 мл, димедрол 1 г, паста цинковая 79 г. Смешать. Наносить на пораженные участки 2-3 раза в день тонким слоем после удаления ранее нанесенной мази растительным маслом.
Для очистки кожи не использовать мыло! Можно использовать масляно-молочную ванну: 1 столовая ложка оливкового масла и 200 мл молока добавляются в ванну.
Следует придерживаться правила: каждые 3-4 дня препараты наружной терапии следует менять между собой для предупреждения развития побочных эффектов.
Здоровья вам, дорогие читатели! Если остались или возникли вопросы, задавайте.
Источник
Врачи отмечают — детей с атопическим дерматитом с каждым годом становится все больше и больше. Могут ли сами родители как-то повлиять на возникновение и развитие этой болезни? И как правильно обрабатывать сыпь и экземы на коже малыша при атопическом дерматите, чтобы ребенок не превратился в «коллекционера» инфекций?
По утверждению отечественных медиков, среди «наших» малышей почти нет таких, кто ни разу не демонстрировал бы признаков атопического дерматита. Который чаще всего проявляется в виде кожных поражений на лице и руках.
Атопический дерматит у детей: что к чему
Сперва — определимся в понятиях и терминах. Так уж сложилось, что в представлении большинства родителей «атопический дерматит», «аллергический дерматит» и «пищевая аллергия» — суть одно и то же. Видимо, причина возникновения этого ошибочного суждения — в схожих симптомах, которые присущи всем трем недугам: зуд, сыпь и ярко выраженные покраснения на коже.
Меж тем, все три болезненных состояния имеют разную природу и требует разного лечения.
Расставим все по местам:
Пищевая аллергия — это индивидуальная сверхчувствительность иммунной системы (другими словами — неадекватная реакция) организма на тот или иной пищевой продукт (точнее — на его составляющее вещество). Среди симптомов пищевой аллергии есть те, что присущи и атопическому дерматиту (зуд, воспаления на коже), но они этим не ограничиваются. Тяжелые аллергические реакции могут быть выражены и куда более страшными и опасными симптомами — затрудненным дыханием, анафилактическим шоком, отеком Квинке. Как и любая другая, пищевая аллергия, однажды дав о себе знать, остается с человеком на всю жизнь.
Аллергический дерматит у детей — это не заболевание, а в большей степени лишь симптом аллергической реакции, который проявляется в воспалении кожи. Иными словами, если у Васи (условно говоря) есть аллергия на клубнику, то при поедании этого продукта Вася может покрыться местами красной сыпью, может начать отчаянно чесаться и даже занести инфекцию в воспаленные участки кожи. По природе своей аллергический дерматит стоит очень близко с атопическим «собратом», и все же — есть различия.
Будучи аллергической реакцией, аллергический дерматит может возникнуть у человека в любом возрасте, неважно — ему 2 года или 102. Если аллерген попал в организм — вполне вероятно, возникнут проблемы с кожей. А вот атопический дерматит, помимо того, что он крайне редко возникает в ответ на какой-либо пищевой продукт, впервые проявляется только у детей до 2-х лет. Наиболее часто атопический дерматит является одной из форм непищевой аллергии у младенцев.
Первичные симптомы атопического дерматита (как правило, это зуд, покраснения и высыпания на коже) всегда проявляются в возрасте до 2-х лет. Это значит, что если у малыша до 2-х лет никаких поражений кожи не наблюдалось, а в более старшем возрасте его «чем-то обсыпало» — то это наверняка не атопический дерматит, а аллергическая реакция.
Более того: если аллергический дерматит, как симптом, остается с человеком на всю жизнь, то атопический дерматит у детей, в большинстве случаев, при адекватной терапии и профилактике проходит к 3-5 годам.
Атопический дерматит — это незаразное поражение кожи воспалительного характера. Которое обусловлено генетическими факторами, индивидуальными особенностями строения кожи, а также климатом, в котором живет ребенок.
Если один из родителей малыша в детстве страдал от атопического дерматита — у ребенка он тоже проявится с вероятностью 50 на 50. Если у обоих родителей наблюдалось это заболевание в детстве — вероятность возрастает до 80%.
Первые признаки атопического дерматита проявляются у малыша до 2-х лет (в 90% случаев). Если его правильно лечить — он проходит бесследно примерно к 5 годам. Но если заболевание игнорировать, оно перерастает в более тяжелую и хроническую форму, которая может сопровождать человека на протяжении всей жизни.
Атопический дерматит у детей: симптомы и признаки
Атопический имеет ярко выраженные симптомы:
- сильный зуд;
- покраснения в тех местах, где кожа наиболее тонкая: на сгибах рук и ног, на шее, в складках кожи;
- нередко — сыпь на теле и гнойничковые образования на лице;
Причем, самый тревожный и опасный симптом атопического дерматита у детей — это сильный зуд. Степень покраснения и размер высыпаний не так страшны, как «маниакальное» бесконтрольное расчесывание воспаленных участков кожи.
Опасность зуда в том, что регулярное расчесывание кожи приводит к появлению на ней микроранок, в которые почти мгновенно попадают бактерии или грибки, вызывая так называемую вторичную инфекцию.
Аллергия или атопический дерматит: как узнать
Типичная ситуация: первые признаки (сыпь, зуд, покраснения на коже) возникли у малыша в период введения первого прикорма — около 6-8 месяцев. Вы, родители, а возможно и педиатры, которые наблюдают вашего ребенка, логично заключили, что налицо проявления пищевой аллергии — некоторые новые продукты воспринимаются организмом малыша крайне негативно. И постепенно вы выводите из рациона ребенка: сначала все яркое , затем все цветное, а после, возможно и ценный белок в виде молока и яиц, и т.д. Порой ситуация «зашкаливает» до крайности, оставляя в рационе несчастного ребенка лишь рисовую кашу и сушеные яблоки…
Однако, время от времени вспышки покраснения и высыпаний на коже случаются все равно. Вы грешите на то, что малыш где-то «урвал» украдкой кусочек запретного продукта, что и вызвало обострение болезни.
Но на самом деле, периодическое ухудшение состояния кожи демонстрирует вам совсем иное — это явный сигнал о том, что главный «возбудитель кожного неспокойствия» вы по-прежнему так и не удалили из окружающей среды ребенка. И что, скорее всего, речь идет не столько о пищевой аллергии, сколько об атопическом дерматите, «возбудителем» которого продукты являются крайне редко. Почему? Объясним чуть ниже.
Известный детский врач, доктор Комаровский: «Это типичное обывательское заблуждение — будто обострение атопического дерматита происходит в ответ на те или иные съеденные продукты. На самом деле, не существует никакой принципиальной связи между атопическим дерматитом и качеством (составом) продуктов».
Действительно, в ответ на некоторые продукты может возникнуть аллергическая реакция организма со схожими, как у атопического дерматита, симптомами: зудом, покраснением и сыпью на коже. Однако, симптомы при подобной аллергии должны проявиться максимум в первые 24 часа с момента, как был съеден продукт. Но если сыпь и зуд возникли спустя два дня после того, как ваш Митя, условно говоря, поел арахис, то дело тут отнюдь не в арахисе! И на лицо не аллергия, а именно атомический дерматит.
Доктор Комаровский: «В 85 % случаев появления зуда и экзем на коже у детей до 2-х лет (а чаще всего — у детей от 6 месяцев до года) — это не аллергия на некие продукты, которые съел ребенок или съела кормящая мама, а ничто иное как атопический дерматит, который никак не связан с едой».
Не хлебом единым…
Чтобы перестать грешить на еду, надо понять, каким образом происходит поражение кожи. И в первую очередь — как устроена кожа. В верхнем (роговом) слое кожи мы имеем особый липидный барьер, который защищает наше кожу от проникновения в ее глубины вредных факторов извне, а также крайне важный слой, состоящий из молекул воды, которые удерживает в коже особое вещество (по сути — комплекс органических молекул). Молекулы воды в коже обеспечивают ее эластичность, упругость и дополнительно защищают ее от воздействия внешних вредных факторов.
Если ребенок большую часть времени проводит в помещении с теплым и сухим микроклиматом, если его наряжают постоянно в капустном стиле, или если его одежка имеет в своем составе не натуральные раздражающие волокна — все это приводит к чрезмерному испарению влаги из кожи, к разрушению липидного барьера и, соответственно, к крайней уязвимости. В итоге — кожа становится сухой и гиперчувствительной. А значит — слишком «открытой» для атаки вредных внешних факторов: аллергенов, токсинов, различных химических веществ, загрязнений, бактерий и грибков и т.п.
При малейшем воспалении в чувствительной коже образуются микроскопические пузырьки, которые со временем лопаются и покрываются корочкой — они и вызывают сильнейший нестерпимый зуд, который многократно усиливается ночью, во время сна.
Сильнее всего малыши расчесывают зудящую кожу во сне.
Последствия и осложнения длительного атопического дерматита у детей
Если малыш-атопик постоянно бесконтрольно расчесывает пораженные участки кожи, на ней неминуемо возникают трещинки и ранки, в которых легко «поселяются» и активно размножаются бактерии. Возникает гнойничковая инфекция (пиодермия), при лечении которой уже прибегают к антибактериальной терапии. Это ухудшает не только непосредственно качество кожи, но и качество жизни малыша — он плохо спит, не высыпается, ему доставляют болезненный дискомфорт движение, купание, ношение одежды.
Кроме бактериальной инфекции на фоне атопического дерматита могут развиться также вирусные и грибковые инфекции. Нередко все три вида инфекций могут «наброситься» на малыша разом — таким образом у маленького страдальца могут одновременно появиться «простуда» герпеса, молочница рта (как у новорожденных) и гнойное воспаление.
Однако, не отчаивайтесь прежде времени! Таких страшных осложнений вполне можно избежать — не великими усилиями и с прекрасными шансами на полное выздоровление. Как? В первую очередь соблюдая все профилактические меры против атопического дерматита.
Профилактика атопического дерматита
В случае с атопическим дерматитом меры профилактики этой болезни являются одним из важнейших условий эффективного лечения. А посему, о них — детально и по пунктам.
- 1 Устраните факторы, приводящие к пересушиванию кожи. А именно — поддерживайте влажный и прохладный климат в детской, проводите больше времени на природе, не кутайте ребенка во время прогулок. Следите, чтобы ребенок достаточно много пил жидкости — особенно жарким летом.
Доктор Комаровский: «Пересыхание кожи — это самый главный фактор (естественно, неблагоприятный), который делает клетки кожи гиперчувствительными к всевозможным внешним факторам. Как только вы решите вопрос потери влажности кожи, вы тут же решите и проблему атопического дерматита.
- 2 Следите, чтобы ребенок-атомик не переедал. Как и в случае с диатезом, избыток съеденной пищи, которому просто не хватает ферментов для переваривания, почти всегда приводит к негативным реакциям на коже — пересыханию, растрескиванию, покраснению, высыпаниям и острому зуду. В этом случае кожа испытывает атаку токсинов и других вредных веществ не снаружи, а изнутри.
Забавный парадокс: диатез, который по сути является лишь склонностью организма к той или иной болезни, вылечить принципиально невозможно. Тогда как атопический дерматит (который в обиходе то и дело называют диатезом), лечится весьма успешно.
- 3 Не будьте «маниакальной» чистюлей! Как это ни обидно слышать «образцовым мамам», но дети, которых моют часто и до скрипа, страдают от атопического дерматита в разы чаще, чем «чумазята». Частое мытье, и особенно — с мылом, разрушает защитный липидный слой на коже, что делает ее более уязвимой к внешним факторам и более «пористой» для потери собственной влаги. Оптимальный режим купания грудничка до года — раз в день и только с помощью специальной «неагрессивной» детской косметики. После года можно купать и того реже — раз в два дня.
- 4 Выбирайте для малыша качественную одежду. По большому счету, глобальных претензий к детской одежде существует только три:
- она должна быть из натуральных материалов (прежде всего — хлопок);
- она должна отвечать правилу трех «не»: не трет, не жмет, не давит;
- она должна стираться с помощью специальных средств (маркер на упаковке — «для стирки детских вещей») и хорошо прополаскиваться.
Неподходящая одежда и слишком агрессивная косметика по уходу могут стать факторами, виновными в развитии негативных осложнений атопического дерматита у малыша.
Способы лечения атопического дерматита у детей
Главные принципы в лечении атопического дерматита следующие:
- Устранение провоцирующих факторов;
- Вспомогательная терапия (цель — увлажнение кожи);
- Основное лечение: применение кортикостероидов местного назначения (мази);
- В редких случаях — УФ-облучение и более сильные лекарственные средства.
Провоцирующие факторы
По сути к провоцирующим факторам относятся все вышеперечисленные обстоятельства (сухой и жаркий климат в детской, переедание, чрезмерно частое мытье кожи с помощью «агрессивной» косметики и т.п.), которые ухудшают состояние кожи ребенка, делая ее уязвимой и склонной к воспалению. Профилактика атопического дерматита как раз и направлена на устранение провоцирующих факторов.
Вспомогательная (поддерживающая) терапия
Вспомогательная терапия, как правило, заключается в различных методиках увлажнения кожи. С этой целью используются специальные гигиенические препараты — эмоленты. Другими словами — жиры и жиросоставляющие косметические вещества, которые удерживаются лишь в роговом слое кожи и не проникают вглубь, к живым клеткам.
Главное назначение эмолентов — смягчать поверхность кожи и повышать процент влаги в ее слоях. Сами по себе эти средства, конечно же, не увлажняют кожу (странно было бы ожидать подобного от жирной субстанции), но они успешно пресекают потерю той влаги, что еще в коже осталась.
Существует три группы эмолентов:
- средства для нанесения на кожу;
- средства для мытья;
- и средства для ванны.
Средства внутри этих групп тоже можно классифицировать в зависимости от действующих средств. Какой именно наилучшим образом подойдет вашему ребенку — подскажет врач. Его рекомендация напрямую зависит от интенсивности сухости и воспаления, от наличия (или отсутствия) вторичной инфекции и от прочих факторов.
Обычно эмолент наносят на кожу ребенка-атопика 2 раза в день, один из которых обязательно — после купания (как раз для того, чтобы сохранить максимальное количество влаги в коже).
Как купать малыша-атопика перед использованием эмолента. Увы, но для ребенка с атопическим дерматитом, хоть он и должен ежедневно принимать водные процедуры, ритуал купания несколько отличается от обычного. Вода для купания должна быть чуть теплой — около 32-33° С. При этом малыша не рекомендуется держать в воде дольше 8-10 минут. После того, как младенца вынули из ванны — ни в коем случае нельзя его активно вытирать, даже если вы обладаете самым невесомым и мягким в мире полотенцем. Какими бы деликатными ни были ваши движения — вы все равно нанесете микротравмы сухой воспаленной коже. Не трите! Просто слегка промакните кожу банной или обычной простыней, и не более того. И затем не мешкая нанесите на кожу эмолент, чтобы заблокировать потерю влаги.
И не надо «жадничать»! Врачи настаивают на следующих нормах: в неделю для ухода за годовалым карапузом с атопическими экземами понадобится около 250-300 мл крема. Значит, в месяц — 1 литр! Другими словами, если вы столкнулись с атопическим дерматитом — забудьте об экономии на косметических средствах для ухода за кожей ребенка, их использовать нужно щедро — только тогда они эффективны.
Основное лечение атопического дерматита
Лечение воспалений при атопическом дерматите обычно заключается в применении местных кортикостероидов (так называемые противовоспалительные гормоны местного действия). Они строго назначаются врачом-педиатром, и никакая самодеятельность в их выборе и использовании недопустима.
Вышеперечисленных способов лечения атопического дерматита, примененных вместе, в «букете», обычно уже достаточно, чтобы избавить малыша от болезни. В 98% случаев такая стратегия более чем эффективна.
Оставшимся 2% детей, страдающим тяжелой формой атопического дерматита, требуются более серьезные меры атаки на болезнь. В этих случаях врачи вынуждены прибегнуть к применению других фармакологических средств (антигистаминные препараты, различные сорбенты, местные и общие иммуномодуляторы и некоторые другие средства), а также ультра-фиолетового облучения.
Как минимизировать риск при использовании кортикостероидов
Чтобы риск от применения местных гормонов был нулевым или ничтожно малым, следует придерживаться особых правил применения этих препаратов:
- 1 Кортикостероиды наносятся на кожу до использования эмолентов. В противном случае жировая пленка не пропустит лекарственный препарат к коже.
- 2 Кортикостероиды делятся на несколько групп, в зависимости от силы и активности их действия. Очень важно подобрать для ребенка такое лекарственное средство из разряда кортикостероидов, сила воздействия которого точно соответствовала бы степени тяжести атопического дерматита у малыша.
- 3 На лицо и шею наносятся только самые слабоактивные кортикостероиды.
- 4 Обрабатывать кортикостероидами можно только новые высыпания, с момента появления которых прошло не более 2-х суток.
- 5 Воспаленные участки кожи обрабатываются местными гормонами не чаще 2-х раз в день.
- 6 Конкретный препарат (или группу препаратов), а также режим и график их нанесения необходимо согласовать с педиатром.
Как правило, атопический дерматит носит характер возрастного заболевания — и у ребятишек 3-5-летнего возраста проявления этого заболевания уже резко снижаются. Особенно — если вы адекватные, благоразумные, не ленивые, ответственные и любящие родители…
Источник


