Бады для лечения атопического дерматита
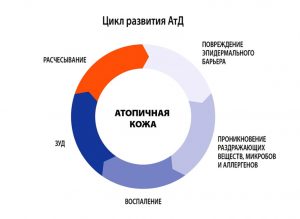
Использование продукции NSP при атопическом дерматите
Атопический дерматит является самым частым аллергическим заболеванием у детей. Основное значение в развитии заболевания отводится пищевым аллергенам, проникающим по тем или иным причинам через эпителий пищеварительного тракта и приводящим к формированию сенсибилизации.
 Замечено, что у большинства детей, страдающих атопическим дерматитом, имеются различные заболевания желудочно-кишечного тракта: дисбактериоз кишечника (у 98%), нарушения функции печени и желчевыводящих путей, поджелудочной железы, различные воспалительные заболевания кишечника, паразитарные и глистные инвазии.
Замечено, что у большинства детей, страдающих атопическим дерматитом, имеются различные заболевания желудочно-кишечного тракта: дисбактериоз кишечника (у 98%), нарушения функции печени и желчевыводящих путей, поджелудочной железы, различные воспалительные заболевания кишечника, паразитарные и глистные инвазии.
Имеющаяся патология желудочно-кишечного тракта приводит к неполному расщеплению пищевых продуктов и к попаданию в кровоток большого количества веществ, воспринимаемых как аллергены.
Далее запускается механизм аллергических реакций с выработкой иммуноглобулина Е и выделением гистамина, серотонина и других медиаторов аллергии, приводящих к клиническим проявлениям заболевания в виде высыпаний на коже.
Первые проявления атопического дерматита возникают, как правило, в грудном возрасте и связаны с введением прикорма или переводом на искусственное вскармливание. На этой стадии заболевание называют эксудативно-катаральным диатезом.
Если на этом этапе не заниматься лечением ребенка, существует вероятность того, что заболевание трансформируется с годами в следующую стадию -нейродермит или послужит фоном для присоединения других аллергических заболеваний, таких как астматический бронхит, бронхиальная астма, поллиноз и др.
Лечение атопического дерматита на любой его стадии требует индивидуального подхода, большой настойчивости и терпения как со стороны врача, так и со стороны родителей ребенка. Современный подход к лечению этого заболевания — комплексный. Под ним понимают сочетание рекомендаций по питанию, уходу за кожей, быту с терапевтическими мероприятиями официальной и нетрадиционной медицины.
Поскольку большую роль в формировании сенсибилизации играет состояние желудочно-кишечного тракта, первостепенное значение в терапии АД отводится лечению выявленной патологии органов брюшной полости, в частности дисбактериозу.
Использование с этой целью БАДов приводит к затуханию заболевания и достижению ремиссии. Лечение проводится не менее 2-3 месяцев. Даются рекомендации по питанию с соблюдением гипоаллергенной диеты.
Для лечения АД у детей с сопутствующим дисбактериозом применяются БАДы По д’Арко и Mоринда. причем при преимущественно грибковых процессах предпочтительно применение По д’Арко, при бактериальных — Moринда. Прием препарата осуществляется на фоне Жидкого Хлорофилла в течение 2-3 недель. Параллельно назначаются препараты, содержащие пищеварительные ферменты, так как давно известна связь между ферментативной недостаточностью и атоническими процессами. В последующем проводится засев кишечника нормальной флорой, для чего используется БАД Бифидофилус Флора Форс курсами не менее 45 дней.
У детей дошкольного возраста с выраженным кожным зудом в схему лечения включается Эйч Ви Пи в возрастной дозировке на ночь. У детей с дискинезиями желчевыводящих путей применяется БАД Репейник. Такое двухмесячное лечение позволяет добиться выраженного уменьшения кожных высыпаний, зуда и улучшения общего самочувствия, сна и аппетита детей. В последующем появляется возможность расширить их рацион питания за счет продуктов, исключаемых ранее.
Дальнейшее ведение таких пациентов зависит от сопутствующей патологии. С 3 месяца назначаются гепатопротекторы (Лив Гард, Буплерум Плюс или Omega 3 ) на фоне приема БАД общеукрепляющего и гипосенсибилизирующего действия (Люцерна, Красный клевер, Черный грецкий орех и др.).
Лучше, чтобы на первом этапе дети принимали БАДы постоянно хотя бы на протяжении 4-5 месяцев.
Может быть, что первый цикл восстановления кишечной микрофлоры не даст полного эффекта. В этом случае курс повторяется через 2-3 месяца после первого цикла. Желательно предварительно выяснить основную популяцию микроорганизмов, вызывающих дисбактериоз, чтобы более точно подобрать лечение.
Обязательно даются рекомендации родителям по ведению своих детей во время банальных инфекций (ОРЗ, ОРВИ и пр.) без применения антибиотиков и других средств, способных вновь привести к дисбактериозу.
Объяснить, что на сегодняшний день для назначения антибактериальной терапии химическими антибактериальными препаратами нужны очень серьезные показания, т.к. такое лечение чревато целой чередой последующих нежелательных состояний.
Как показали наблюдения, применение БАДов в комплексном лечении АД дает врачам новые возможности для борьбы с этим заболеванием.
Лешкович Е.М.
Белорусская медицинская академия последипломного образования, г. Минск, Беларусь
*РАСЧЕТ ДОЗЫ (в зависимости от возраста и веса ребёнка).
6 месяцев — 1 год = Суточная доза взрослого/70 * Массу тела ребенка*2
1 год — 3 года = Суточная доза взрослого/70 * Массу тела ребенка*1,5
3 года -6 лет= 1/3 дозы взрослого
6 лет — 9 лет = 1/2 дозы взрослого
9 лет — 12 лет = 2/3 дозы взрослого
с 12 лет — доза взрослого.
*На банке продукта указана профилактическая доза для взрослых
С рекомендациями ещё одного врача Вы сможете ознакомиться в статье на партнерском сайте
Есть аллергические реакции, угрожающие жизни, такие как: отек Квинке, анафилактический шок, реакция на ужаление насекомых, полиноз, аллергический ренит и т.д., есть ситуации, когда приходится спасать жизнь человеку.
Аллергозы – это очень распространенная проблема. Аллергозы – это заболевания, при которых главным в патогенезе являются аллергические реакции.
Есть аллергические реакции, угрожающие жизни, такие как: отек Квинке, анафилактический шок, реакция на ужаление насекомых, полиноз, аллергический ренит и т.д., есть ситуации, когда приходится спасать жизнь человеку.
В такой ситуации вопрос, какие добавки компании NSP применить для спасения человека, не возникает. Возникает вопрос – что иметь аллергику с собой , т.е. если вы знаете, что с вами рядом человек , страдающий от аллергии, нужно всегда иметь с собой средства для скорой помощи.
— не перегружать организм токсичными, потенциально аллергенными веществами;
— необходимо питать и детоксицировать организм, причем делать это необходимо вовремя, именно тогда, когда вам ещё не нужно думать как спасаться от аллергии. Нужно заниматься профилактикой, т.к. аллергия может приключиться.
Потому что сломать идеально настроенные механизмы саморегуляции(самонастройки, самообучения) в иммунитете очень просто. А если поломки в иммунитете возникают, то вероятны:
— аутоиммунные болезни или их провокации , если есть врожденная предрасположенность ;
— рак (ввиду блокирования противоракового звена иммунитета);
— «просто» частые простуды и болезненные состояния (иммунодепрессия);
— аллергизация.
1) Если аллергии вообще нет, то здесь можно и нужно питаться значительным числом биологически активных добавок компании NSP, т.е. нутриентами, которые помогают сохранить здоровье, уменьшают токсическую нагрузку и помогают сберечь здоровье на максимально долгий срок;
— не начинайте знакомиться с продукцией NSP или с какими-то новыми веществами в период обострения;
— осознанно выбирайте все, чем вы моете, питаете и красите лицо, чем вы очищаете свой дом, стираете одежду (свою и своих детей);
— не начинайте знакомство с многокомпонентных, в том числе поливитаминных продуктов;
— добавки, содержащие йод- аккуратно, особенно при кожных формах аллергозов;
— биодобавки, содержащие орех, биостимуляторы, иммуностимуляторы – не пить вообще.
— с микродоз;
— с утра, наблюдая как человек отреагирует на приём;
— с пищевым дневником (принял продукт, записали время, место, дозу, реакцию);
— с набором лекарств для первой помощи – в поле зрения и всегда с собой, если мы говорим об аллергике;
— дозы повышаются постепенно, когда пройдет первая неделя стабильного приема полной дозы 1-ой биодобавки, тогда добавляйте вторую.
— хроническое воспалительное заболевание кожи, сопровождающееся зудом, которое в типичных случаях начинается в раннем детском возрасте, может продолжаться или рецидивировать в зрелом возрасте и приводит к физической и эмоциональной дизадаптации пациента и членов его семьи.
Чего не следует делать при атопическом дерматите – не провоцируйте аллергоз, это достаточно легко сделать. Если у вас ремиссия – тем более берегите себя!
Полноценное питание абсолютно для всех , замена бытовых аллергенов – бытовой химии, теми средствами, которые способны помочь сделать жилье чистым и аккуратным и которые не принесут вам вреда.
Распространенность атопического дерматита возросла за последние 3 десятилетия и составляет в развитых странах, по мнению разных авторов, 10-15% у детей в возрасте до 5 лет и 15-20% у школьников.
Установлено, что атопический дерматит развивается:
— у 81% детей, если больны оба родителя;
— у 59% детей, если болен только 1 из родителей, а другой имеет аллергическую патологию дыхательных путей;
— у 56% детей, если болен только 1 из родителей.
Помимо этого пищевой аллергией, по оценкам специалистов, страдают более 20% детей и 10% взрослых и их количество ежегодно увеличивается. Это во многом объясняется тем, как вырабатывается пища с появлением новых технологий и какие пищевые добавки, красители, эмульгаторы, консерванты, ароматизаторы, которые сами могут быть причиной пищевой непереносимости, в пищу добавляют.
Исключительно грудное вскармливание на протяжении первых 3 месяцев жизни может отсрочить развитие атопического дерматита у предрасположенных детей в среднем на 4,5 года.
Прием матерью во время беременности и лактации, а также обогащение рациона ребенка первого полугодия жизни Бифидофилус флора форс снижает риск раннего развития атопических болезней у предрасположенных детей.
Вывести атопический дерматит в состояние ремиссии вполне возможно, но это требует времени, порой может понадобиться 2-3 года, и упорного труда всей семьи ребёнка –аллергика, особенно мамы.
В семьях аллергиков начинаем с первых шагов (пищевой дневник, изучение первых БАД, введение микродоз…).
БАДы – это еда для всей семьи, а не лекарство для одного аллергика, помогите ребенку-аллергику понять, что здоровье – это результат усилий (интеллектуальных, волевых)…, что здоровье нужно и заработать, и сберечь.
На слайде вебинара врача Ольги Шершун вы видите результаты труда по оздоровлению группы из 27-ми детей с применением продукции НСП.
nspbio2013.narod.ru
Другие публикации:
Что нужно принимать препараты для поддержания здоровья , Бады польза и вред для здоровья , Бад для лечения аденомы и простатита ,
Общие сведения
Атопический дерматит (еще его называют диффузный нейродермит) – это хроническое воспалительное заболевание кожи аллергической природы, главным симптомом которого является сильный зуд. Предрасположенность к диффузному нейродермиту, а также к другим атопическим заболеваниям (бронхиальная астма, поллинозы, аллергический ринит) передается генетически. Поэтому обычно у человека, которому ставят подобный диагноз, обязательно найдется родственник с одним из перечисленных заболеваний. У большинства пациентов заболевание начинается в возрасте до 12 лет. В зрелом возрасте атопический дерматит манифестирует очень редко.
В отсутствие лечения заболевание протекает годами, с периодическими ремиссиями и обострениями и причиняет пациенту массу беспокойств.
Причины заболевания
Причиной развития аллергической реакции в коже при атопическом дерматите является гиперреактивность организма в ответ на взаимодействие с различными веществами. Эти вещества являются для организма больного аллергенами. В качестве аллергена может выступать пыльца растений, домашняя пыль, шерсть животных, различные пищевые продукты, бытовая химия и др. Выделяют воздушный, контактный и пищевой путь проникновения аллергена в организм.
Симптомы атопического дерматита
Для атопического дерматита характерно рецидивирующее течение с периодами обострений, которые возникают при повторном взаимодействии с аллергеном (например, при употреблении определенных продуктов в пищу или при контакте с животным). На частоту обострений влияют также сезон года (обострения чаще возникают в осенное-зимний период), эмоциональные нагрузки и другие факторы.
Главным симптомом заболевания является сухость и зуд кожи. Обострения сопровождаются распространенным отеком и покраснением кожи, появлением красных пятен с расплывчатыми границами, бляшек. В результате расчесывания на коже появляются эрозии, сопровождающиеся мокнутием. В случае занесения в кожу инфекции в местах поражения появляются гнойнички. Излюбленной локализацией атопического дерматита являются сгибательные поверхности суставов, передние и боковые поверхности шеи, лоб, виски, запястья, тыльная поверхность кистей и стоп.
Диагностика атопического дерматита
Диагноз атопический дерматит ставит врач-аллерголог на основании клинической картины и расспроса больного. В некоторых случаях пациенту назначают анализ на уровень иммуноглобулина Е (IgE) в сыворотке крови. Повышенное содержание этого иммуноглобулина говорит о склонности организма к аллергическим реакциям.
Для выявления конкретного аллергена, вызывающего обострения заболевания проводят кожные аллергические пробы. Во время этого исследования на кожу пациента в области предплечья наносят различные аллергены в небольших дозах. При положительной реакции на месте внедрения аллергена развивается покраснение или волдырь.
Что можете сделать Вы
Кожа человека с атопическим дерматитом «всегда готова» ответить на очередной контакт аллергической реакцией. Для того чтобы предотвратить обострения, следует избегать контакта с известными аллергенами. Поэтому в лечении атопического дерматита важное место занимает соблюдение назначенной диеты и поддержание чистоты в доме. Кроме того, следует помнить, что постоянное расчесывание кожи только усиливает аллергическую реакцию и способствует присоединению инфекции.
Не допускайте сухости кожи: принимайте ванны, пользуйтесь мылом как можно реже, регулярно смазывайте кожу увлажняющим лосьоном. Старайтесь не носить синтетическую и шерстяную одежду на голом теле (эти материалы усиливают зуд). Вам лучше подойдут свободная хлопковая одежда и белье.
Чем поможет врач
Основу терапии атопического дерматита составляют противоаллергические средства. В зависимости от тяжести течения это могут быть как мази для наружного применения, содержащие антигистаминные средства или глюкокортикостероиды, так и пероральные антигистаминные препараты.
В последние годы для лечения атопического дерматита также применяется аллерген-специфическая иммунотерапия (СИТ). Этот метод лечения состоит во введении в организм пациента возрастающих доз экстракта того аллергена, к которому у больного выявлена повышенная чувствительность. В результате такого лечения происходит постепенное повышение устойчивости организма к воздействию данного аллергена.
Альтернатива гормональным препаратам в лечении атопического дерматита
Кортикостероиды могут вызывать атрофию кожи, особенно на лице, а применение местных антибиотиков чревато формированием устойчивости бактерий и развитием аллергии. Поэтому специалисты — дерматологи часто рекомендуют негормональный препарат на основе активированного пиритиона цинка — крем Скин-кап. Его использование для наружного лечения атопического дерматита и диатеза возможно начиная с 1 года, а побочные действия, характерные для гормональных препаратов и местных антибиотиков отсутствуют. При этом противовоспалительный эффект препарата не уступает гормональным препаратам, а антибактериальное и противогрибковое действие позволяет нормализовать микрофлору кожи, снизить риск присоединения инфекции. Несомненно, назначение препарата возможно только после консультации с врачом.
Атопический дерматит (АД) – хроническое рецидивирующее заболевание кожи, проявляющееся интенсивным зудом, высыпаниями в сочетании другими многочисленными признаками атопии (необычностью) – атопический ринит, бронхиальная астма, мигрень, гастродуоденит и др.
Атопический дерматит — симптомы
АД в мире страдают 5-15 % детей и 2-10 % взрослых, впервые выявленный в детстве АД продолжается у 45- 60 % взрослых пациентов. АД отличается хроническим рецидивирующим течением с возрастной динамикой клинических проявлений. По проявлениям заболевание возможно разделить на три периода.
- В младенческом возрасте (до 1.5-2 лет) заболевание носит острый характер, преобладают явления покраснения, отечности, мокнутия и коркообра
 зования.
зования. - В период от 2 лет до полового созревания болезнь носит характер хронического воспаления, на коже на первый план выступают явления гиперемии (эритемы) и шелушения, признаки вегетососудистой дистонии. Кожа в очагах поражения гиперпигментирована, из-за сильного зуда появляются множественные расчесы.
- У детей старшего возраста и взрослых преобладают явления инфильтрации (уплотнения) на фоне гиперемии застойного характера. На коже могут появляться зудящие высыпания, имеющие цвет нормальной кожи, которые сливаются в очаги сплошной папулезной инфильтрации. Обычно к 50 годам заболевание самостоятельно регрессирует.
Атопический дерматит – многофакторное заболевание, характеризующееся аномальным иммунным ответом на аллергены природного происхождения, наследственной предрасположенностью к заболеванию, хроническим рецидивирующим течением. Большое внимание уделяется различным факторам, запускающим процесс в коже и длительно поддерживающим хроническое течение заболевания. К таким факторам относятся бактериальные, вирусные, грибковые, паразитарные и кишечные инфекции, продукты питания и химические вещества (добавки к пище, лекарства), клещи из домашней пыли.
Атопический дерматит и хеликобактер пилори
В последние годы доказана связь атопического дерматита с болезнями органов пищеварения. Установлено, что большинство больных, страдающих АД, имеют хронический гастрит, гастродуоденит, синдром раздраженного кишечника с запорами, заболевания печени и желчного пузыря, нарушение микрофлоры кишечника и др. Нередко существование этих сопутствующих болезней является пусковым фактором атопического дерматита, как у детей, так и у взрослых.
 Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Эрадикация хеликобактера приводит к разрешению заболевания почти у трети больных АД, к улучшению течения АД у остальных пациентов, и самое главное, удлинению периода ремиссии заболевания АД и перехода непрерывного течения заболевания к рецидивирующему.
Обязательным условием профилактики АД у больных хроническим гастритом, ассоциированным с НР, учитывая оральный путь инфицирования, является обследование на хеликобактериоз контактных лиц в семье и вне ее!
Защитная роль кишечника
Здоровье невозможно без нормального функционирования кишечника, которому принадлежит большая роль в детоксикации и иммунологических процессах, которые протекают в организме человека. Слизистая кишечника представляет собой место контакта организма с окружающей средой. Для сравнения: поверхность кожи составляет около 2 квадратных метров, площадь же слизистой оболочки желудочно-кишечного тракта – около 400 квадратных метров. Поэтому слизистую кишечника считают самой большой частью защитной системы организма.
Для надежной защиты от внешнего вмешательства в пищеварительном тракте важнейшим оказался микробиологический барьер.
- Защитная микрофлора кишечника наиболее многочисленная (95%) и представлена в основном бифидобактериями, лактобактериями и кишечной палочкой. Эти микроорганизмы выделяют молочную и уксусную кислоты и другие вещества, которые обладают антимикробным действием и препятствуют проникновению и закреплению на слизистой кишечника вредных микроорганизмов, которые не свойственны человеку. Они стимулируют иммунную систему организма человека, являются сорбентами, которые способны накапливать значительное количество тяжелых металлов и других токсических веществ.
- Сапрофитная микрофлора кишечника представлена стафилококками, энтерококками и другими микроорганизмами, основная роль которых — утилизация конечных продуктов обмена организма человека.
- Оппортунистическая микрофлора представлена различными микроорганизмами (стрептококки, золотистый стафилококк, грамотрицательные энтерококки, грибы рода кандид и др.), которые при определенных условиях вызывают патологический процесс.
Для человеческого организма исключительно важно поддержание требуемого состава и количества кишечных бактерий. Оптимальные условия могут быть нарушены вследствие неправильного питания, возбудителями диареи (бактерии и паразиты), дополнительными отрицательными факторами могут быть токсические вещества, поступающие из окружающей среды, например, тяжелые вещества – кадмий, свинец, ртуть, а также путешествия в другие страны с иными микроорганизмами. Отрицательным действием на флору обладают многие лекарственные средства и методы лечения, непереносимость продуктов питания, вредно одностороннее и несбалансированное питание, недостаточность пищеварительных ферментов.
Атопический дерматит и дисбактериоз
Многие кожные болезни, и в том числе Атопический дерматит, сопровождаются дисбактериозом, и при этом считается, что отягощающим фактором при АД является недостаточное количество лактобактерий. Именно лактобактерии в значительной степени снижают всасывание аллергенов в кишечнике и стимулируют образование иммуноглобулинов класса А, которые, особенно в раннем возрасте, являются основными антителами против пищевых аллергенов.
В настоящее время считают, что возникновение кожных заболеваний в определенной мере связано с нарушением микроэкологического баланса кишечника. У 80-95% больных атопическим дерматитом отмечается дисбактериоз кишечника, при этом наряду с дефицитом лактобактерий и бифидобактерий наблюдается избыточный рост золотистого стафилококка, кишечной палочки с измененными свойствами, грибов роста кандид, выделяющих токсины.
Эти нарушения требуют санации кишечника от вредных бактерий, проведения детоксикационной терапии (энтеросорбции) и создания условий для развития собственной микрофлоры пациента, регуляции работы кишечника (борьба с запорами). Энтеросорбция – неинвазивный метод детоксикации и направлена она на выведение из организма различных эндогенных и экзогенных аллергенов, токсинов, условно-патогенных микроорганизмов и продуктов их жизнедеятельности. Одним из самых эффективных сорбентов являются природные органические на основе пищевых волокон, таких как лигнин, который не усваивается в пищеварительной системе и обладает высокой сорбционной активностью.
Новое направление лечения АД представляет собой применение пребиотиков (лактулоза), полученных из естественных источников и выступающих в качестве питательной среды для развития своей собственной нормальной флоры кишечника. Сочетание сорбента и пребиотика представлено в препарате Лактофильтрум, который производится из компонентов природного происхождения в таблетированной форме, прост в употреблении — по 2 таблетки 3 раза в день в течение 3-4 недель.
В клинической практике выявлена корреляция между степенью выраженности дисбактериоза и проявлений АД. Кроме прямого влияния дисбактериоза на сенсибилизацию организма при АД, в настоящее время доказано опосредованное влияние на состав аутомикрофлоры кожи у больного АД.
Образование токсических веществ в кишечнике в дальнейшем действует не только на иммунную систему, но и нарушает детоксикационную функцию печени, образование и выделение желчи из печени, желчевыводящих путей и желчного пузыря.
Атопический дерматит и желчный пузырь
При обследовании больных, страдающих атопическим дерматитом, в 60% случаев определяется дискинезия желчевыводящих путей, у взрослых по гипотоническому типу, т.е. желчный пузырь плохо сокращается, и не выводятся токсические вещества из организма.
У 31% пациентов в желчном пузыре определяется густая желчь, с хлопьями или мягкими конкрементами (сладж желчи), что свидетельствует о нарушении качественного состава желчи, продуцируемой печенью. Таким образом, нарушается еще одна функция органов пищеварения, осуществляющая детоксикационную функцию организма.
При этом в комплекс лечения больных АД добавляются желчегонные препараты (желчегонные сборы трав, Хофитол, Гепабене, настой шиповника или Холосас, Холит и др.), а также назначаются препараты, улучшающие функцию печени и качество желчи, продуцируемой печенью (Урсофальк, Урсосан, Уролесан), препараты расторопши, гептрал, гепатосан и др., проводятся гуманные тюбажи желчного пузыря (с растительными маслами, медом, минеральной водой).
Клинический опыт показывает, что улучшение состояния микрофлоры кишечника, регуляция работы кишечника без запоров и улучшение работы печени и желчевыводящей системы и желчного пузыря способствует более эффективному лечению больных с атопическим дерматитом.
Питание при атопическом дерматите
Несколько слов о питании у больных АД. Питание для больных АД во многих случаях не играет настолько большой роли, как часто полагают. Существует огромное количество продуктов питания, для которых выявлена взаимосвязь с АД, но в конечном счете реальным фактором является только индивидуальная чувствительность. Существует целый спектр потенциально опасных продуктов, и каждый пациент должен составить индивидуальный рацион питания. Пациентам с АД необходимо соблюдать полноценное питание, избегать строгих диет, особенно в детском возрасте.
Продукты питания, которые могут оказывать негативное воздействие на Атопический дерматит:
- Острые, копченые продукты,
- пряности,
- алкоголь,
- овощи (перец, редис, квашеная капуста, сельдерей, помидоры),
- орехи,
- сладости (мед, сахар, сушеные фрукты, шоколад),
- крепкие мясные бульоны,
- маринады,
- кофе, какао,
- яйца, молоко,
- рыба,
- пищевые добавки, консерванты, пищевые красители.
Пациент и сам должен активно участвовать в процессе оздоровления своего организма. Особенно следует обратить внимание на такие важные мероприятия как:
- полноценное питание,
- отказ от сахара,
- употребление в пищу пищевых волокон (отруби, пектины, сложные углеводы),
- употребление кисломолочных продуктов, заквашенных лактобактериями, или препараты с лактобактериями,
- отказ от свинины.
Атопический дерматит — фитотерапия
Важное место в лечении и профилактике обострений играет фитодиетология. Она включает использование соков из клюквы, черной смородины, красной и черноплодной рябины, свекольный, сливовый, яблочный, черничный, тыквенный, капустный соки.
Лечение Атопического дерматита травяными сборами
Несколько прописей травяных сборов, применяемых при АД.
- Сбор 1. Трава череды 10.0, листья подорожника 10.0, листья крапивы 10.0, трава полыни 5.0, трава тысячелистника 5.0, трава зверобоя 15.0, трава хвоща 10.0, листья толокнянки 20.0. Смешать, приготовить настой из 1 чайной/столовой ложки (в зависимости от возраста). Принимать по 1/3 стакана 3 раза в день до еды, прием 1-2 месяца.
- Сбор 2. Трава трехцветной фиалки 20.0, корень девясила 10.0, трава зверобоя 15.0, трава хвоща 10.0, шишки хмеля 10.0, трава душицы 10.0, цветки ромашки 15.0, трава мяты перечной 5.0. Смешать. Доза и способ приготовления настоя. Принимать по 1/3 стакана 3 раза в день после еды в течение 1-2 месяцев.
- Атопический дерматит с сопутствующими запорами. К 1и 2 настою добавить слабительный сбор, настой плодов фенхеля (5.0:200.0), настой листьев подорожника (10.0:200.0), настой плодов тмина (5.09:200.0) или препараты лактулозы (Дюфалак, Нормаза, лактусан)
- Атопический дерматит при длительном течении процесса, особенно в зимне-весеннем периоде. Используются растительные лекарственные препараты с витаминными свойствами. Это настой листьев крапивы (15.0:200.), плодов шиповника (10.0:200.0), листьев черной смородины и ее плодов.
- Атопический дерматит с выраженными мокнутиями, отечностью и инфильтраций кожных покровов. Полезны настои плодов можжевельника (5.0:200.0), листьев почечного чая (3.5:200.0), травы хвоща полевого (10.0:200.0), мочегонного сбора.
- В целях улучшения показателей неспецифического иммунитета применяют настой цветков черной бузины (5.0:200.0), настой корня солодки (10.0:200.0), экстракт элеутерококка или настойку аралии по 2-3 капли (в зависимости от возраста ребенка) утром и вечером в течение 2 недель.
- Сбор для нормализации углеводного обмена. Настой листьев крапивы (10.0:200.0), отвар корня одуванчика (10.0:200.), настой листьев черники (10.0:200.0), отвар корня лопуха (5.0:200.0). Эти настои обладают противовоспалительным, противозудным свойством, оказывают нормализующее действие на желчевыводящие пути и поджелудочную железу.
Местное лечение Атопического дерматита
Для регенерации кожи используется и наружная терапия, принципом которой является: «влажное наносится на влажное». Рекомендуется использовать проницаемые воздухом влажные повязки. Компрессы накладываются трижды в день, каждая процедура продолжается 1 час. В качестве используемых средств используется черный и зеленый чай, ромашковый чай.
Примеры повязок на мокнущие поверхности:
- Повязка с настоем коры дуба: 2 столовые ложки дубовой коры разводятся в 500 мл воды и кипятятся в течение 15 минут, после чего настой процеживают, остужают, в него опускают ткань для компресса и неплотно накладывают на больное место. Достаточно применять такие компрессы 3-4 дня, но ежедневно нужно готовить свежий отвар.
- С этой же целью можно использовать отвар лапчатки (15г:200.0), настой травы зверобоя или тысячелистника (15г:200.0).
- Компресс из трехцветных фиалок: 2 чайные ложки сухих фиалок настаивают в чашке кипятка, получившийся настой сливают, остужают и используют для компрессов на пораженные места.
- Очень широко используются растворы соли, например ванны с солями Мертвого моря. При правильном комплексном лечении мучительный зуд исчезает быстро, но если он сохраняется, то втирание разведенного яблочного уксуса может в значительной степени облегчить зуд.
- После прекращения мокнутий применяются мази, кремы. Пример мази следующего состава: сок подорожника 15 мл, настойка ландыша 5 мл, настойка валерианы 5 мл, настойка календулы 5 мл, димедрол 1 г, паста цинковая 79 г. Смешать. Наносить на пораженные участки 2-3 раза в день тонким слоем после удаления ранее нанесенной мази растительным маслом.
Для очистки кожи не использовать мыло! Можно использовать масляно-молочную ванну: 1 столовая ложка оливкового масла и 200 мл молока добавляются в ванну.
Следует придерживаться правила: каждые 3-4 дня препараты наружной терапии следует менять между собой для предупреждения развития побочных эффектов.
Здоровья вам, дорогие читатели! Если остались или возникли вопросы, задавайте.

