Частые аллергены при атопическом дерматите
По одному из определенийАллерги́я– это сверхчувствительность иммунной системы организма при повторных воздействиях аллергена на ранее сенсибилизированный этим аллергеном организм.Сенсибилизация— повышение чувствительности организма к воздействию раздражителей, вызывающее аллергическую реакцию.
Это очень важный момент, т.к. одна из самых часто встречающихся аллергий у младенцев и маленьких детей – это аллергия на белок коровьего молока и сенсибилизация организма малыша может произойти в первые же дни его жизни в случае докорма смесью в роддоме, а проявиться только через месяц- два и даже позже.
Мы будет говорить о пищевой аллергии и одном из проявлении ее – атопическом дерматите (АтД).
Атопия— общее название аллергических болезней, в развитии которых значительная роль принадлежит наследственной предрасположенности к сенсибилизации (например, поллинозы, аллергический ринит, крапивница) (Большой медицинский словарь)
В разговорной речи у нас часто атопический дерматит называют – диатезом, нейродермитом, аллергической экземой.
Внутренние факторы, вызывающие АтД:
— наследственность (по статистике, если один из родителей страдает от аллергических заболеваний (АЗ), то предрасположенность к АЗ передается ребенку в 50% случаев, если оба родителя страдают от аллергических заболеваний – то в 60-80% случаев)
— особенности ответа иммунитета
— особенности кожи
Внешние факторы – триггеры – запускающие аллергическую реакцию бывают аллергенными и неаллергенными.
Аллергенные:
— пищевые
— бытовые
— пыльцовые
— кожные
— грибковые
— бактериальные
— вакциональныеНеаллергенные:
— психоэмоциональные нагрузки
— табачный дым
— пищевые добавки
— ксенобиотики
Факторы, усугубляющие триггеры:
— климато-географические
— нарушение характера питания
— нарушение правил режима и ухода за кожей
— бытовые условия
— вакцинация
— психологический стресс
Пищевые аллергены, значение которых в развитии атопического дерматита научно доказано:
— Молоко (белки коровьего молока)
— Яйцо
— Орехи
— Соя
— Арахис
— Пшеница
— Ракообразные
— Рыба
Пищевая аллергия у младенцев чаще всего проявляется со стороны ЖКТ (диарея, рвота и боли в животе) и кожи (зуд, высыпания). Так же возможно кровотечение из прямой кишки (кровь в стуле).
Исследования в самых разных странах мира (Россия, Европа, Америка, Азия) показали, что самыми распространенными аллергенами являются молоко (белок коровьего молока) и яйцо.
Молоко
По данным научных исследований аллергия на белок коровьего молока (БКМ) встречается у 70% детей (и 23% взрослых)
Так как аллергия вызывается белками, содержащими в коровьем молоке, то ВСЕ продукты, содержащие такой белок могут вызывать аллергию. В том числе – творог, кефир и его аналоги, йогурт, сметана, масло, сыр. Исключение может составлять выпечка, в приготовлении которой использовалось молоко.
Только у 9% детей с аллергией на БКМ имеется аллергия на говядину. Т.е. при выявлении аллергии на молоко НЕ целесообразно автоматически исключать говядину из рациона питания.
Яйца
Аллергия на яйца встречается у 40% детей
Белок более аллергенен, чем желток. Могут вызывать аллергическую реакцию даже после термической обработки (в выпечке, например)
Орехи
Аллергия на орехи, как правило, пожизненная! Встречается у 22% детей
Аллергическая реакция на орехи может быть смертельный (анафилактический шок)
Может быть реакция сразу на несколько видов орехов.
Если у кого-то из родителей есть аллергия на орехи, то очень высок риск подобной аллергии и у ребенка, поэтому мамам в таких семьях лучше исключить орехи из своего рациона на время грудного вскармливания, либо употреблять их крайне осторожно.
При термической обработки аллергенные свойства орехов усиливаются!
Бобовые
Наиболее сильный аллерген – арахис.
При нагревании аллергические свойства арахиса усиливаются!
Аллергия на арахис, как правило, пожизненная,
Аллергия на сою может исчезнуть после исключения ее (сои) из рациона на некоторое время.
25% людей с аллергией на белок коровьего молока так же имеют аллергию на сою.
Злаки
Аллергия встречается у 40% детей
Основной источник аллергических реакций – глютен
Злаки, содержащие глютен – пшеница, рожь, ячмень, овес
Аллергия на злаки чаще имеет кишечные проявления, а не кожные
Рыба
Аллергия на рыбу – пожизненная, встречается у 22% детей
Аллергическая реакция на рыбу может быть смертельный (анафилактический шок)
Морская рыба более аллергена, чем речная.
Может быть аллергия только на некоторые виды рыбы.
Возможны перекрестные аллергические реакции, в том числе на морепродукты.
Так же к наиболее распространенным пищевым аллергенам относят: какао, цитрусовые, шоколад, клубнику, землянику, мед, мясо животных и птиц, икру, морепродукты.
Доказано, что использование сахара в рационе больных АтД не является фактором, ухудшающим течении заболевания!
С точки зрения доказательной медицины эффективность элиминационных диет, у беременных или кормящих женщин с предрасположенностью к АтД у ребенкаНЕ УСТАНОВЛЕНА!
Элиминационнаядиета— это диета с исключением некоторых продуктов из рациона
В большинстве случает пищевая аллергия и АтД уходят после достижения ребенком 3хлетнего возраста.
Эффективная терапия атопического дерматита состоит их трех равноважных частей:
Исключение влияния факторов, вызывающих аллергию, т.е. триггеров
Уход за кожей (лечебная косметика)
Ликвидация аллергического воспаления (лекарственная терапия)
Пункт 3 полностью относится к ведению лечащего врача, подробнее о нем можно узнать на сайте Я.Яковлева https://yko.ucoz.ru/publ/atopicheskij_dermatit/3-1-0-82
Я коснусь только п.п. 1 и 2
Итак, исключение из рациона питания ребенка и матери (если ребенок на ГВ) продуктов, вызывающих аллергию.
Основная и важнейшая стратегия профилактики аллергии – избежать ранней встречи с аллергеном – белком коровьего молока и максимально отсрочить первый контакт с ним.
Это означает:
— исключительно грудное вскармливание в первые 6 месяцев жизни и продолжение грудного вскармливания как можно дольше
(напомню, что ВОЗ рекомендует ГВ до 2х лет и дольше по усмотрению мамы и ребенка)
— исключение необоснованного докорма смесями в роддоме и первые месяцы жизни ребенка
(статистика показывает, что смесь в роддоме получает до 50% детей итолько 1/3 из них – обосновано!)
— начало введения прикорма в физиологически обусловленные сроки (6-8 месяцев) с гипоаллергенных продуктов
(продукты, содержащие БКМ и козье молоко не ранее 1 года)
— при наличии СТРОГИХ показаний докорм только ГИПОАЛЛЕРГЕННЫМИ или ГИДРОЛИЗНЫМИ смесями
Если у ребенка уже есть проявления АтД и ему необходим докорм, то осуществлять его можно только ВЫСОКОГИДРОЛИЗНЫМИ АМИНОКИСЛОТНЫМИ смесями!
Важно! Исследования Всемирной Организации по аллергическим заболеваниям (https://www.worldallergy.org/) показали, что смеси на основе козьего, овечьего и буйволиного молока не могут применяться при лечении аллергии на белок коровьего молока (БКМ) вследствие высокого риска развития перекрестных реакций! Так же установлено, что смеси на основе сои не могут применяться у детей с реакцией на БКМ до 6 месяцев. Они не являются гипоаллергенными, обладают высоким сенсибилизирующим потенциалом и многочисленными побочными эффектами.
Один из важнейших вопросов, волнующих мам малышей с АтД это –я кормлю ребенка грудью, а у него все равно аллергия, почему? Механизм возникновения не изучен до конца, есть несколько версий, но не одна точно не доказана и не может охватить все случаи аллергии у детей на ГВ.
Что важно знать – прекращение грудного вскармливания не только не улучшает состояние ребенка, но и может повлечь ухудшение его здоровья.
Во-первых, если ребенок еще не может питаться только взрослой пищей, то его будет необходимо докармливать смесями, которые сами по себе могут вызывать аллергические реакции, особенно если докорм будет осуществляться обычными смесями (а специализированные смеси очень дорогие).
Во-вторых, если ребенок уже может питаться только взрослой пищей, то грудное молоко может хотя бы частично покрывать тот недостаток питательных веществ, которые он недополучает в следствие гипоаллергенной диеты (особенно если исключены молочные продукты). Исключение грудного молока автоматически повлечет за собой увеличение нехватки полезных веществ, минералов и витаминов.
В-третьих, грудное молоко обеспечивает ребенка антителами, защищающими его организм и поддерживающими иммунитет. Прекращение ГВ лишит организм ребенка такой важной поддержки и увеличит риск возникновения различных заболеваний и ослабление иммунитета, а ослабленный иммунитет может способствовать усилению аллергических реакций.
В случае аллергических реакций ребенку и кормящей маме необходимо исключить из рациона питания ТОЛЬКО те продукты, на которые есть аллергия!Питание должно оставаться разнообразным и достаточным по питательным вещества и калоражу.
Если кормящая мама соблюдает диету в течение 2-3 недель, а у ребенка не наблюдается улучшения состояния, то диету необходимо прекращать и обследовать ребенка дальше. То же самое и при диете самого ребенка.
Часто помогает простоСОКРАЩЕНИЕ количества продуктов, вызывающих аллергию, а не их полное исключение. Особенно это касается овощей и фруктов.
Проявление аллергической реакции может быть как моментальным (анафилактический шок, например), так и отсроченным, но не дольше, чем на 2 недели.
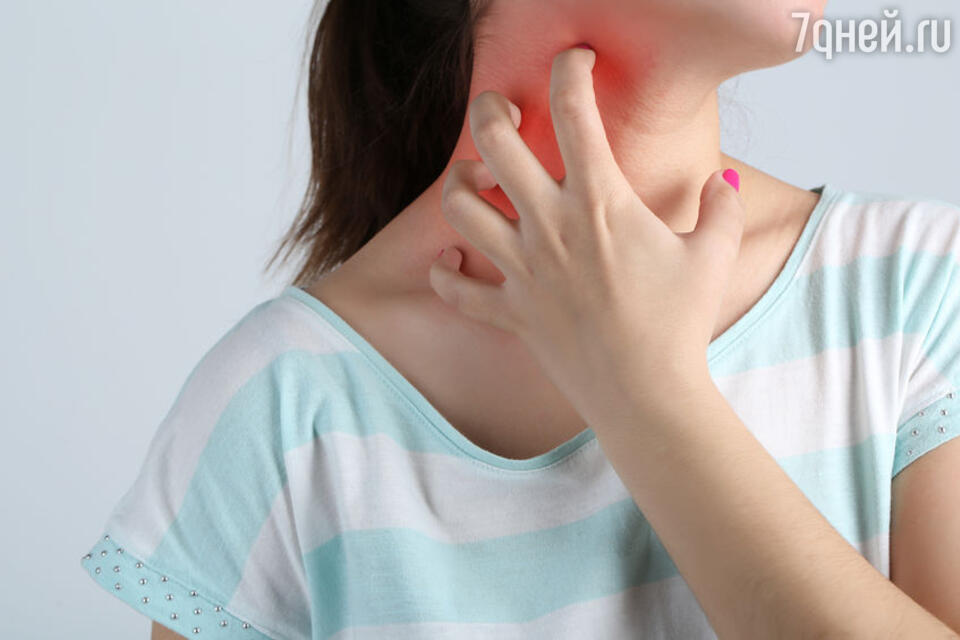
Типичная локализация атопического дерматита при пищевой аллергии – на лице, под коленками и в локтевых сгибах.
После исключения воздействия аллергена аллергические реакции проходят в среднем в течение 2- 4 недель, так как антитела не исчезают в один момент.
Уход за кожей и лечебная косметика.
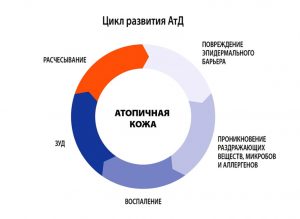
Важно помнить, что повреждение кожи – один из факторов запуска аллергических проявлений на коже.
Сухая кожа – один из ведущих синдромов АтД
Лечебная косметика, применяемая при АтД должна выполнять следующие функции:
— устранение сухости кожи и восстановление поврежденного липидного слоя кожи
— исключение (или хотя бы ограничение) воздействия на кожу раздражающих факторов
Что нельзя использовать для детей с АтД:
— все средства гигиены, в состав которых входит спирт
— мыло, гели для душа, шампуни, пенки, т.к. они способствуют защелачиванию и иссушению кожи и как следствию – разрушению защитного липидного слоя
— череду, чистотел, марганцовку, т.к. они тоже способствуют высушиванию кожи
— средства, содержание стабилизаторы, отдушки, растворители
— средства, содержание минеральные масла, https://shakti-osher.livejournal.com/32938.html
Атопический дерматит (АД) – хроническое рецидивирующее заболевание кожи, проявляющееся интенсивным зудом, высыпаниями в сочетании другими многочисленными признаками атопии (необычностью) – атопический ринит, бронхиальная астма, мигрень, гастродуоденит и др.
Атопический дерматит — симптомы
АД в мире страдают 5-15 % детей и 2-10 % взрослых, впервые выявленный в детстве АД продолжается у 45- 60 % взрослых пациентов. АД отличается хроническим рецидивирующим течением с возрастной динамикой клинических проявлений. По проявлениям заболевание возможно разделить на три периода.
- В младенческом возрасте (до 1.5-2 лет) заболевание носит острый характер, преобладают явления покраснения, отечности, мокнутия и коркообра
 зования.
зования. - В период от 2 лет до полового созревания болезнь носит характер хронического воспаления, на коже на первый план выступают явления гиперемии (эритемы) и шелушения, признаки вегетососудистой дистонии. Кожа в очагах поражения гиперпигментирована, из-за сильного зуда появляются множественные расчесы.
- У детей старшего возраста и взрослых преобладают явления инфильтрации (уплотнения) на фоне гиперемии застойного характера. На коже могут появляться зудящие высыпания, имеющие цвет нормальной кожи, которые сливаются в очаги сплошной папулезной инфильтрации. Обычно к 50 годам заболевание самостоятельно регрессирует.
Атопический дерматит – многофакторное заболевание, характеризующееся аномальным иммунным ответом на аллергены природного происхождения, наследственной предрасположенностью к заболеванию, хроническим рецидивирующим течением. Большое внимание уделяется различным факторам, запускающим процесс в коже и длительно поддерживающим хроническое течение заболевания. К таким факторам относятся бактериальные, вирусные, грибковые, паразитарные и кишечные инфекции, продукты питания и химические вещества (добавки к пище, лекарства), клещи из домашней пыли.
Атопический дерматит и хеликобактер пилори
В последние годы доказана связь атопического дерматита с болезнями органов пищеварения. Установлено, что большинство больных, страдающих АД, имеют хронический гастрит, гастродуоденит, синдром раздраженного кишечника с запорами, заболевания печени и желчного пузыря, нарушение микрофлоры кишечника и др. Нередко существование этих сопутствующих болезней является пусковым фактором атопического дерматита, как у детей, так и у взрослых.
 Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Эрадикация хеликобактера приводит к разрешению заболевания почти у трети больных АД, к улучшению течения АД у остальных пациентов, и самое главное, удлинению периода ремиссии заболевания АД и перехода непрерывного течения заболевания к рецидивирующему.
Обязательным условием профилактики АД у больных хроническим гастритом, ассоциированным с НР, учитывая оральный путь инфицирования, является обследование на хеликобактериоз контактных лиц в семье и вне ее!
Защитная роль кишечника
Здоровье невозможно без нормального функционирования кишечника, которому принадлежит большая роль в детоксикации и иммунологических процессах, которые протекают в организме человека. Слизистая кишечника представляет собой место контакта организма с окружающей средой. Для сравнения: поверхность кожи составляет около 2 квадратных метров, площадь же слизистой оболочки желудочно-кишечного тракта – около 400 квадратных метров. Поэтому слизистую кишечника считают самой большой частью защитной системы организма.
Для надежной защиты от внешнего вмешательства в пищеварительном тракте важнейшим оказался микробиологический барьер.
- Защитная микрофлора кишечника наиболее многочисленная (95%) и представлена в основном бифидобактериями, лактобактериями и кишечной палочкой. Эти микроорганизмы выделяют молочную и уксусную кислоты и другие вещества, которые обладают антимикробным действием и препятствуют проникновению и закреплению на слизистой кишечника вредных микроорганизмов, которые не свойственны человеку. Они стимулируют иммунную систему организма человека, являются сорбентами, которые способны накапливать значительное количество тяжелых металлов и других токсических веществ.
- Сапрофитная микрофлора кишечника представлена стафилококками, энтерококками и другими микроорганизмами, основная роль которых — утилизация конечных продуктов обмена организма человека.
- Оппортунистическая микрофлора представлена различными микроорганизмами (стрептококки, золотистый стафилококк, грамотрицательные энтерококки, грибы рода кандид и др.), которые при определенных условиях вызывают патологический процесс.
Для человеческого организма исключительно важно поддержание требуемого состава и количества кишечных бактерий. Оптимальные условия могут быть нарушены вследствие неправильного питания, возбудителями диареи (бактерии и паразиты), дополнительными отрицательными факторами могут быть токсические вещества, поступающие из окружающей среды, например, тяжелые вещества – кадмий, свинец, ртуть, а также путешествия в другие страны с иными микроорганизмами. Отрицательным действием на флору обладают многие лекарственные средства и методы лечения, непереносимость продуктов питания, вредно одностороннее и несбалансированное питание, недостаточность пищеварительных ферментов.
Атопический дерматит и дисбактериоз
Многие кожные болезни, и в том числе Атопический дерматит, сопровождаются дисбактериозом, и при этом считается, что отягощающим фактором при АД является недостаточное количество лактобактерий. Именно лактобактерии в значительной степени снижают всасывание аллергенов в кишечнике и стимулируют образование иммуноглобулинов класса А, которые, особенно в раннем возрасте, являются основными антителами против пищевых аллергенов.
В настоящее время считают, что возникновение кожных заболеваний в определенной мере связано с нарушением микроэкологического баланса кишечника. У 80-95% больных атопическим дерматитом отмечается дисбактериоз кишечника, при этом наряду с дефицитом лактобактерий и бифидобактерий наблюдается избыточный рост золотистого стафилококка, кишечной палочки с измененными свойствами, грибов роста кандид, выделяющих токсины.
Эти нарушения требуют санации кишечника от вредных бактерий, проведения детоксикационной терапии (энтеросорбции) и создания условий для развития собственной микрофлоры пациента, регуляции работы кишечника (борьба с запорами). Энтеросорбция – неинвазивный метод детоксикации и направлена она на выведение из организма различных эндогенных и экзогенных аллергенов, токсинов, условно-патогенных микроорганизмов и продуктов их жизнедеятельности. Одним из самых эффективных сорбентов являются природные органические на основе пищевых волокон, таких как лигнин, который не усваивается в пищеварительной системе и обладает высокой сорбционной активностью.
Новое направление лечения АД представляет собой применение пребиотиков (лактулоза), полученных из естественных источников и выступающих в качестве питательной среды для развития своей собственной нормальной флоры кишечника. Сочетание сорбента и пребиотика представлено в препарате Лактофильтрум, который производится из компонентов природного происхождения в таблетированной форме, прост в употреблении — по 2 таблетки 3 раза в день в течение 3-4 недель.
В клинической практике выявлена корреляция между степенью выраженности дисбактериоза и проявлений АД. Кроме прямого влияния дисбактериоза на сенсибилизацию организма при АД, в настоящее время доказано опосредованное влияние на состав аутомикрофлоры кожи у больного АД.
Образование токсических веществ в кишечнике в дальнейшем действует не только на иммунную систему, но и нарушает детоксикационную функцию печени, образование и выделение желчи из печени, желчевыводящих путей и желчного пузыря.
Атопический дерматит и желчный пузырь
При обследовании больных, страдающих атопическим дерматитом, в 60% случаев определяется дискинезия желчевыводящих путей, у взрослых по гипотоническому типу, т.е. желчный пузырь плохо сокращается, и не выводятся токсические вещества из организма.
У 31% пациентов в желчном пузыре определяется густая желчь, с хлопьями или мягкими конкрементами (сладж желчи), что свидетельствует о нарушении качественного состава желчи, продуцируемой печенью. Таким образом, нарушается еще одна функция органов пищеварения, осуществляющая детоксикационную функцию организма.
При этом в комплекс лечения больных АД добавляются желчегонные препараты (желчегонные сборы трав, Хофитол, Гепабене, настой шиповника или Холосас, Холит и др.), а также назначаются препараты, улучшающие функцию печени и качество желчи, продуцируемой печенью (Урсофальк, Урсосан, Уролесан), препараты расторопши, гептрал, гепатосан и др., проводятся гуманные тюбажи желчного пузыря (с растительными маслами, медом, минеральной водой).
Клинический опыт показывает, что улучшение состояния микрофлоры кишечника, регуляция работы кишечника без запоров и улучшение работы печени и желчевыводящей системы и желчного пузыря способствует более эффективному лечению больных с атопическим дерматитом.
Питание при атопическом дерматите
Несколько слов о питании у больных АД. Питание для больных АД во многих случаях не играет настолько большой роли, как часто полагают. Существует огромное количество продуктов питания, для которых выявлена взаимосвязь с АД, но в конечном счете реальным фактором является только индивидуальная чувствительность. Существует целый спектр потенциально опасных продуктов, и каждый пациент должен составить индивидуальный рацион питания. Пациентам с АД необходимо соблюдать полноценное питание, избегать строгих диет, особенно в детском возрасте.
Продукты питания, которые могут оказывать негативное воздействие на Атопический дерматит:
- Острые, копченые продукты,
- пряности,
- алкоголь,
- овощи (перец, редис, квашеная капуста, сельдерей, помидоры),
- орехи,
- сладости (мед, сахар, сушеные фрукты, шоколад),
- крепкие мясные бульоны,
- маринады,
- кофе, какао,
- яйца, молоко,
- рыба,
- пищевые добавки, консерванты, пищевые красители.
Пациент и сам должен активно участвовать в процессе оздоровления своего организма. Особенно следует обратить внимание на такие важные мероприятия как:
- полноценное питание,
- отказ от сахара,
- употребление в пищу пищевых волокон (отруби, пектины, сложные углеводы),
- употребление кисломолочных продуктов, заквашенных лактобактериями, или препараты с лактобактериями,
- отказ от свинины.
Атопический дерматит — фитотерапия
Важное место в лечении и профилактике обострений играет фитодиетология. Она включает использование соков из клюквы, черной смородины, красной и черноплодной рябины, свекольный, сливовый, яблочный, черничный, тыквенный, капустный соки.
Лечение Атопического дерматита травяными сборами
Несколько прописей травяных сборов, применяемых при АД.
- Сбор 1. Трава череды 10.0, листья подорожника 10.0, листья крапивы 10.0, трава полыни 5.0, трава тысячелистника 5.0, трава зверобоя 15.0, трава хвоща 10.0, листья толокнянки 20.0. Смешать, приготовить настой из 1 чайной/столовой ложки (в зависимости от возраста). Принимать по 1/3 стакана 3 раза в день до еды, прием 1-2 месяца.
- Сбор 2. Трава трехцветной фиалки 20.0, корень девясила 10.0, трава зверобоя 15.0, трава хвоща 10.0, шишки хмеля 10.0, трава душицы 10.0, цветки ромашки 15.0, трава мяты перечной 5.0. Смешать. Доза и способ приготовления настоя. Принимать по 1/3 стакана 3 раза в день после еды в течение 1-2 месяцев.
- Атопический дерматит с сопутствующими запорами. К 1и 2 настою добавить слабительный сбор, настой плодов фенхеля (5.0:200.0), настой листьев подорожника (10.0:200.0), настой плодов тмина (5.09:200.0) или препараты лактулозы (Дюфалак, Нормаза, лактусан)
- Атопический дерматит при длительном течении процесса, особенно в зимне-весеннем периоде. Используются растительные лекарственные препараты с витаминными свойствами. Это настой листьев крапивы (15.0:200.), плодов шиповника (10.0:200.0), листьев черной смородины и ее плодов.
- Атопический дерматит с выраженными мокнутиями, отечностью и инфильтраций кожных покровов. Полезны настои плодов можжевельника (5.0:200.0), листьев почечного чая (3.5:200.0), травы хвоща полевого (10.0:200.0), мочегонного сбора.
- В целях улучшения показателей неспецифического иммунитета применяют настой цветков черной бузины (5.0:200.0), настой корня солодки (10.0:200.0), экстракт элеутерококка или настойку аралии по 2-3 капли (в зависимости от возраста ребенка) утром и вечером в течение 2 недель.
- Сбор для нормализации углеводного обмена. Настой листьев крапивы (10.0:200.0), отвар корня одуванчика (10.0:200.), настой листьев черники (10.0:200.0), отвар корня лопуха (5.0:200.0). Эти настои обладают противовоспалительным, противозудным свойством, оказывают нормализующее действие на желчевыводящие пути и поджелудочную железу.
Местное лечение Атопического дерматита
Для регенерации кожи используется и наружная терапия, принципом которой является: «влажное наносится на влажное». Рекомендуется использовать проницаемые воздухом влажные повязки. Компрессы накладываются трижды в день, каждая процедура продолжается 1 час. В качестве используемых средств используется черный и зеленый чай, ромашковый чай.
Примеры повязок на мокнущие поверхности:
- Повязка с настоем коры дуба: 2 столовые ложки дубовой коры разводятся в 500 мл воды и кипятятся в течение 15 минут, после чего настой процеживают, остужают, в него опускают ткань для компресса и неплотно накладывают на больное место. Достаточно применять такие компрессы 3-4 дня, но ежедневно нужно готовить свежий отвар.
- С этой же целью можно использовать отвар лапчатки (15г:200.0), настой травы зверобоя или тысячелистника (15г:200.0).
- Компресс из трехцветных фиалок: 2 чайные ложки сухих фиалок настаивают в чашке кипятка, получившийся настой сливают, остужают и используют для компрессов на пораженные места.
- Очень широко используются растворы соли, например ванны с солями Мертвого моря. При правильном комплексном лечении мучительный зуд исчезает быстро, но если он сохраняется, то втирание разведенного яблочного уксуса может в значительной степени облегчить зуд.
- После прекращения мокнутий применяются мази, кремы. Пример мази следующего состава: сок подорожника 15 мл, настойка ландыша 5 мл, настойка валерианы 5 мл, настойка календулы 5 мл, димедрол 1 г, паста цинковая 79 г. Смешать. Наносить на пораженные участки 2-3 раза в день тонким слоем после удаления ранее нанесенной мази растительным маслом.
Для очистки кожи не использовать мыло! Можно использовать масляно-молочную ванну: 1 столовая ложка оливкового масла и 200 мл молока добавляются в ванну.
Следует придерживаться правила: каждые 3-4 дня препараты наружной терапии следует менять между собой для предупреждения развития побочных эффектов.
Здоровья вам, дорогие читатели! Если остались или возникли вопросы, задавайте.