Дерматит промежности у детей
Что такое пеленочный дерматит (опрелости)
Пеленочный дерматит, или опрелости — это распространенная форма воспаления кожи (дерматита) у детей раннего возраста. Он выглядит как яркое покраснение кожи в области промежности.
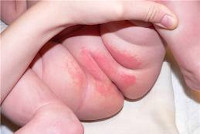
Фото 1. Простой пеленочный дерматит
Опрелости обычно вызваны длительным воздействием влаги, мочи или фекалий на кожу промежности и потому чаще возникают при нерегулярной смене подгузников и диарее, но бывают и у детей с хорошей гигиеной промежности.
Опрелости также могут развиваться при использовании неподходящей для конкретного ребенка марки подгузников, после введения нового продукта в прикорм, при приеме кормящей мамой некоторых продуктов, или при приеме антибиотиков.
Пеленочный дерматит может испугать родителей и вызывать беспокойство у ребенка. Однако, в большинстве случаев, для излечения от него достаточно обычного домашнего ухода даже без вмешательства педиатра.
Симптомы пеленочного дерматита
Опрелости проявляется следующими симптомами:
- Пораженная кожа становится ярко-красной и отечной; поражения располагаются в области промежности: на ягодицах, внутренней поверхности бедер и половых органах.
- Изменение настроения ребенка. Вы можете заметить, что Ваш ребенок выглядит расстроенным, более плаксивым, чем обычно, особенно — во время смены подгузников. Ребенок с опрелостями чаще беспокоится или плачет при подмывании и прикосновениях к пораженной коже.
Фото 2. Опрелости. Характерные изменения кожи при пеленочном дерматите
Пеленочный дерматит может появляться в любом возрасте, пока ребенок не приучится к горшку, но наиболее часто он возникает в возрасте до 15 месяцев. Пик заболеваемости — между 9 и 12 месяцами жизни.
Когда обращаться к врачу
Обычно опрелости легко поддается лечению и не заслуживает внимания педиатра. Однако, если поражения не проходят через несколько дней Вашего активного ухода за промежностью (частой смены подгузников, воздушных ванн и защитного крема), ребенка следует показать врачу. Иногда, опрелости приводят к вторичным инфекциям, которые могут потребовать специальных мазей (антибактериальных, противогрибковых или стероидных).
Покажите ребенка врачу, если:
- Сыпь ярко выражена
- Сыпь усиливается вопреки Вашим стараниям
- Опрелости сопровождаются лихорадкой
- На опрелостях есть пузыри или мокнутие
- Сыпь выходит за пределы области подгузников
- Сыпь гноится
- Ребенок слишком много плачет
- Ребенок чрезмерно сонлив
Причины развития опрелостей
Раздражение кожи от длительного контакта с испражнениями или мочой. Длительное воздействие мочи или кала может раздражать чувствительную кожу ребенка. Ваш ребенок может быть более склонным к опрелостям, если он часто испражняется, потому что фекалии являются более раздражающим агентом, чем моча.
Внедрение новых продуктов в рацион. Введение прикорма в рацион ребенка может провоцировать пеленочный дерматит, поскольку при этом меняются состав и свойства кала. Кроме того, прикорм увеличивает частоту дефекаций. Если ваш ребенок кормится грудным молоком, у него могут развиваться опрелости в ответ на пищу, съеденную матерью, хотя это редкость.
Контакт с новым химическим веществом. Одноразовые салфетки, смена марки подгузников, крема под подгузник, стирального порошка, отбеливателя или кондиционера для белья, использующихся при стирке тканевых подгузников — все это может раздражать нежную кожу промежности Вашего ребенка.
Бактериальная или грибковая инфекция (кандидоз). Раздраженная фекалиями кожа — это входные ворота для инфекции. Кроме того, под подгузником всегда тепло и влажно, что очень удобно для размножения бактерий и грибков. Вторичные поражения кожи могут располагаться в складках (бактериальные поражения), или быть раскиданными по всей окружающей коже (кандидозный пеленочный дерматит).
Фото 3. Изменения характерные для кандидозного пеленочного дерматита
Чувствительная кожа. Дети с изначально имеющимся хроническим поражением кожи, таким как атопический дерматит или экзема, могут быть более склонны к развитию опрелостей.
Стеснение и трение Тесная одежда или подгузники — значительно увеличивают риск развития опрелостей.
Использование антибиотиков. Антибиотики убивают бактерии, как хорошие, так и плохие. Хорошие виды бактерий, которые сдерживали развитие грибков, погибают — поэтому активизируется рост дрожжевой инфекции. Это относится и к детям на грудном вскармливании, матери которых принимают антибиотики.
Подготовка к визиту врача
Как правило, опрелости можно успешно вылечить в домашних условиях без контроля врача. Но если симптомы не поддаются лечению более 2-3 дней или сопровождаются лихорадкой и другими опасными симптомами — Вам следует записаться на прием к вашему педиатру.
Будет хорошо, если Вы приготовите заранее список самых важных моментов:
- Запишите ключевую медицинскую информацию о Вашем ребенке, в том числе — другие заболевания, от которых Ваш ребенок получал лечение, а также все лекарственные препараты, которые недавно принимал ребенок. Если Ваш ребенок получает грудное молоко, следует проанализировать и лекарственную терапию мамы.
- Запишите перечень всех подгузников, кремов и моющих средств, которые касаются промежности Вашего ребенка. Ваш врач, возможно, захочет узнать марку подгузника, стирального порошка, мыла, лосьонов, порошков и масел, которые Вы используете для вашего ребенка. В некоторых случаях будет полезным принести врачу этикетку от подозреваемого крема или порошка, или сфотографировать ее на смартфон.
Запишите вопросы, которые следует выяснить у врача:
- Что я могу сделать, чтобы помочь коже моего ребенка выздороветь?
- Какие подгузники, и какие марки кремов Вы бы посоветовали для моего ребенка?
- Когда я должна использовать мазь вместо крема, а когда наоборот?
- Какие продукты или местные средства я должна избегать, при уходе за ребенком и питании моего ребенка?
- Нужна ли мне диета, или отказ от лекарств?
- Как скоро вы прогнозируете улучшение этих симптомов на фоне назначенного вами лечения?
- Как мне не допустить повтора пеленочного дерматита?
Ваш врач, вероятно, задаст Вам ряд вопросов. Будьте готовы ответить на них, в том числе подробно. Список наиболее вероятных вопросов врача:
- Когда Вы впервые заметили симптомы у вашего ребенка?
- Какие триггеры, на Ваш взгляд, спровоцировали эти опрелости?
- Какую марку подгузников Вы обычно используете?
- Как часто вы меняете подгузник своему ребенку?
- Какие марки мыла и влажных салфеток Вы используете для мытья вашего ребенка?
- Вы применяете какие-либо продукты по уходу за кожей для Вашего малыша, например, лосьоны, присыпки, кремы или масла?
- Какой стиральный порошок вы используете для стирки одежды вашего ребенка?
- Ваш ребенок находится на грудном вскармливании?
- Вы уже вводили прикормы, какие?
- Как Вы пытались лечить опрелости, каков был эффект от лечения?
- Болел ли ваш ребенок накануне, не было ли диареи?
- Недавно ребенок получал какие-либо новые лекарства?
Что Вы можете сделать в ожидании визита врача?
Прежде всего, Вам следует часто подмывать ребенка прохладной водой, чаще держать промежность на воздухе, чаще менять подгузники, избегать продуктов питания и местных средств, которые могли стать причиной пеленочного дерматита. Следует часто подмывать ребенка проточной водой как можно раньше после каждого мочеиспускания и дефекации. Следует также избегать контакта промежности с мылом и влажными салфетками, до полного выздоровления от опрелостей.
Как можно дольше держите Вашего ребенка без подгузников.Если у ребенка жидкий стул, то не забывайте использовать барьерный крем в перианальной области (вокруг анального отверстия). На остальные участки кожи барьерный крем не наносится!
Лечение пеленочного дерматита
Лучшее лечение опрелостей — это максимальная чистота кожи младенца, отсутствие влаги и раздражающих веществ. Однако, если опрелости у Вашего ребенка не поддаются этому простому лечению, Ваш врач может назначить:
- Легкий стероидный крем
- Противогрибковый крем, если есть подозрение на вторичную грибковую инфекцию
- Местные или пероральные антибиотики, если у Вашего ребенка имеется вторичная бактериальная инфекция
Фото 4: опрелости с вторичной БГСА-инфекцией
Фото 5: эррозивный пеленочный дерматит вызванный диареей
Фото 6: эррозивный пеленочный дерматит
Не следует использовать стероидные, противогрибковые и антибактериальные кремы, не посоветовавшись с врачом, даже если ранее врач уже назначал их ребенку. Частое и безосновательное применение этих препаратов способно вызывать осложнения и ухудшать состояние ребенка.
Выздоровление от пеленочного дерматита обычно занимает несколько дней. Если сыпь сохраняется, не смотря на назначенное врачом лечение, Вам следует вернуться к врачу, и/или попросить консультацию дерматолога.
Домашние средства для лечения опрелостей
Повторимся, что самый эффективный способ вылечить пеленочный дерматит — это держать опревшую промежность в максимальной чистоте и на открытом воздухе. Для этого следует или держать малыша голеньким, или очень часто менять пеленки
Помимо этого, вы можете применять некоторые местные кремы еще до визита к своему врачу: например, цинковый крем (Деситин или др)
Оксид цинка является активным ингредиентом многих кремов от опрелостей. Крем с оксидом цинка наносится толстым слоем на раздраженную кожу, что приводит к успокоению, заживлению и защите кожи малыша. Оксид цинка также может быть использован для предотвращения опрелостей, на здоровую кожу (как обычный крем под подгузник).
Пока опрелости у ребенка не пройдут, избегайте: подмываний с мылом, использования одноразовых салфеток и любых раздражающих местных средств. Содержащиеся в этих средствах спирт и парфюмерия могут вызывать раздражение кожи Вашего ребенка, ухудшать и затягивать течение пеленочного дерматита.
В недавнем прошлом для профилактики и лечения опрелостей нередко использовались присыпки на основе талька. Считалось, что поглощение избыточной влаги оказывает благоприятный эффект на кожу промежности. Тем не менее, в настоящее время эти рекомендации признаны нецелесообразными: тальк действует как абразив, приводя к травматичному трению при движениях ребенка, а вдыхание талька может раздражать легкие ребенка.
Профилактика пеленочного дерматита
Пеленочный дерматит бывает почти у всех детей, и не во всех случаях он вызван плохой гигиеной промежности. Однако некоторые простые советы помогут вам снизить риск развития ПД и его тяжесть у вашего ребенка:
- Часто меняйте подгузники. В кратчайшие сроки снимайте испачканные фекалиями подгузник, пеленку или трусики. Инструктируйте няню или воспитателя делать то же самое.
- Подмывайте промежность Вашего ребенка прохладной проточной водой каждый раз при смене подгузника. Для этого можно использовать ванну, раковину или просто бутылку с водой. Влажная тряпочка или ватные шарики также подходят для этих целей. Не используйте влажные салфетки, которые содержат спирт или ароматизаторы.
- После подмывания промокните промежность ребенка полотенцем, чтобы осушить его. Промокните, но не трите — трение может быть дополнительным раздражающим фактором.
- Не используйте подгузники, которые малы ребенку или туго на нем сидят. Это увеличивает влажность среды под подгузником, а также приводит к непосредственному трению в местах резинок подгузника (на поясе или бедрах).
- Когда это возможно, держите ребенка без подгузника. Чтобы при этом ребенок не испачкал поверхности, которые трудно очистить (например, диван) — используйте одноразовые пеленки, или клеенку и многоразовые пеленки.
- Тщательно стирайте тканевые подгузники. Предварительно замачивайте сильно загрязненные тканевые подгузники и используйте горячую воду для их стирки. Используйте смягчающие моющие средства и не подвергайте ткани автоматической сушке, которая придает особую грубость ткани.
- Рассмотрите необходимость регулярного использования защитной мази. Если пеленочный дерматит возникает у Вашего ребенка часто, используйте в перианальной области барьерные мази или кремы на основе вазелина и оксида цинка. Эти препараты защищают кожу от раздражения и снижают частоту опрелостей.
- После смены подгузников тщательно мойте свои руки. Мытье рук предотвращает распространение бактерий или грибков на другие части тела Вашего ребенка, на вас или других членов семьи.
Какие подгузники выбрать?
Многие родители считают, что одноразовые подгузники чаще вызывают опрелости, чем тканевые подгузники. Однако по данным исследований нет никаких доказательств подобному мнению. Вы можете использовать оба вида или отдавать предпочтение одному из них. Но какие бы подгузники Вы не использовали, старайтесь менять их как можно раньше после каждой дефекации Вашего ребенка.
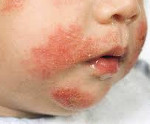
Дерматит у детей – комплекс воспалительно-аллергических реакций кожи, возникающих в ответ на воздействие различных раздражителей. Дерматит у детей проявляется эритемой различных участков кожи, зудом, наличием сыпи или чешуек, изменением чувствительности воспаленных участков кожи, ухудшением общего самочувствия. Диагностика дерматита у детей и его формы основана на данных визуального осмотра, анализов соскоба с пораженной поверхности кожи, иммунологического и биохимического обследования. Лечение дерматита у детей предусматривает устранение контакта с вызвавшим реакцию раздражителем, обработку пораженных участков кожи, прием антигистаминных, иммуномодулирующих, седативных средств.
Общие сведения
Дерматит у детей – локальное или распространенное воспаление кожных покровов ребенка, развивающееся вследствие прямого или опосредованного воздействия факторов биологической, физической или химической природы. В детской дерматологии и педиатрии дерматиты составляют 25-57% случаев всех заболеваний кожи. У детей чаще всего встречаются атопический, себорейный, контактный и пеленочный дерматиты. Как правило, дерматиты у детей манифестируют на первом году жизни, а в дошкольном и школьном возрасте впервые развиваются относительно редко. Начавшись в раннем детстве, дерматит может приобрести рецидивирующее течение и привести к снижению социальной адаптации ребенка.

Дерматит у детей
Причины дерматита
Атопический дерматит у детей является типичным аллергодерматозом, в основе развития которого лежит наследственная предрасположенность, аллергенные и неаллергенные причинные факторы. Для обозначения атопического дерматита у детей дерматологи и педиатры иногда используют термины «детская экзема», «экссудативный диатез», «аллергический диатез» и др.
У детей с атопическим дерматитом чаще всего имеется отягощенный семейный анамнез по аллергическим заболеваниям (бронхиальной астме, пищевой аллергии, поллинозу и др.). К атопическому дерматиту склонные дети, находящиеся на искусственном вскармливании, страдающие пищевой, лекарственной, пыльцевой или бытовой аллергией, частыми инфекционно-вирусными заболеваниями, патологией ЖКТ (гастродуоденитом, аскаридозом, дисбактериозом и др.), иммунодефицитом.
Пеленочный дерматит у детей связан с плохим или неправильным уходом за ребенком: недостаточно частой сменой подгузников и одежды, редкими купаниями и т. д. Пеленочный дерматит у детей может возникать при длительном контакте кожи с механическими (тканью пеленки или подгузника), физическими (влажностью и температурой), химическими (аммиаком, солями желчных кислот, пищеварительными ферментами) и микробными (условно-патогенными и патогенными бактериями, дрожжевыми грибками рода кандида) факторами.
К развитию пеленочного дерматита предрасполагает недостаточная морфофункциональная зрелость кожных покровов у детей грудного возраста, обусловленная слабостью соединительнотканного компонента дермы, хрупкостью базальных мембран, тонкостью и ранимостью эпидермиса, слабой увлажненностью кожи, несовершенством терморегуляторной и иммунной функции кожи. К группе риска по возникновению пеленочного дерматита относятся недоношенные дети, страдающие гипотрофией, рахитом, дисбактериозом кишечника, частыми поносами.
Этиологическим агентом себорейного дерматита у детей выступает грибок Malassezia furfu, являющийся представителем нормобиоты здоровой кожи человека. При хорошей иммунной реактивности грибок ведет себя спокойно, однако при различного рода нарушениях гомеостаза может вызывать перхоть, фолликулит и себорейный дерматит у детей.
Контактный дерматит у детей может возникать при чрезмерном воздействии на кожу низких или высоких температур, солнечных лучей, УФО, рентгеновских лучей; частой обработке кожи дезинфицирующими средствами (спиртом, эфиром, йодом); применении средств гигиены и косметики (стиральных порошков, кремов, присыпок), контакте с некоторыми видами растений (борщевик, молочай, лютик, примула, арника) и насекомых.
Усугубить течение различных видов дерматита у детей могут климато-географические и метеорологические факторы, бытовые условия, ОРВИ, анемии, ожирение, психологические стрессы, вакцинация.
Симптомы дерматита у детей
Симптомы атопического дерматита
Обычно манифестирует в первом полугодии жизни; реже развивается в дошкольном, школьном или подростковом возрасте. Кожные высыпания при атопическом дерматите у детей могут быть представлены стойкой гиперемией или преходящей эритемой, сухостью и шелушением кожи либо мокнущей папулезно-везикулезной сыпью на эритематозном фоне. К характерным признакам атопического дерматита у детей относятся симметричность поражения кожи на лице, конечностях, сгибательных поверхностях суставов; зуд различной интенсивности. Довольно часто при атопическом дерматите у детей обнаруживается складчатость (гиперлинеарность) ладоней и подошв; фолликулярный гиперкератоз локтей, предплечий, плеч; белый дермографизм, расчесы кожи, пиодермии, гиперпигментация век («аллергическое сияние»), хейлит, крапивница, кератоконус, рецидивирующий конъюнктивит и др.
Естественным ходом прогрессирования атопического дерматита у детей при отсутствии надлежащего лечения может стать так называемый «атопический марш» или атопическая болезнь, характеризующаяся присоединением других аллергических заболеваний: аллергического конъюнктивита, аллергического ринита, бронхиальной астмы.
Симптомы себорейного дерматита
Данный вид дерматита встречается примерно у 10% детей первых 3 месяцев жизни и полностью прекращается к 2-4 годам. Первые проявления себорейного дерматита у ребенка могут появиться уже на 2-3 неделе жизни. При этом на волосистых участках головы образуются сероватые отрубевидные чешуйки (гнейс), которые, сливаясь, превращаются в сплошную сальную корку. Гнейс может распространяться на кожу лба, бровей, заушной области; иногда пятнисто-папулезные высыпания, покрытые чешуйками на периферии, обнаруживаются в естественных складках туловища и конечностей.
Отличительными особенностями себорейного дерматита у детей служит минимальная выраженность зуда, отсутствие экссудации (чешуйки сальные, но сухие). При насильственном снятии корочек обнажается ярко гиперемированная кожа; в этом случае она может мокнуть и легко инфицироваться.
Симптомы пеленочного дерматита
Пеленочный дерматит характеризуется раздражением кожных покровов ягодичной области, внутренней поверхности бедер, промежности, поясницы, живота, т. е. участков кожи, соприкасающихся с мокрыми и загрязненными подгузниками, пеленками, ползунками. Пеленочный дерматит встречается у 35-50% грудничков, чаще развивается у девочек в возрасте от 6 до 12 месяцев.
По степени выраженности клинических проявлений выделяют 3 степени пеленочного дерматита. При легких проявлениях дерматита у детей возникает умеренная гиперемия кожи, неярко выраженная сыпь и мацерация кожи в местах типичной локализации. Пеленочный дерматит средней степени тяжести характеризуется образованием папул, пустул и инфильтратов на раздраженных участках кожных покровов. Тяжелый пеленочный дерматит у детей протекает с вскрытием пузырьков, образованием участков мокнутия и эрозий, обширных сливных инфильтратов.
Развитие пеленочного дерматита влияет на общее самочувствие детей: они становятся беспокойными, часто плачут, плохо спят, поскольку воспаленные участки кожи сильно зудят, а прикосновения к ним причиняют дискомфорт и боль. У девочек пеленочный дерматит может приводить к развитию вульвита.
Симптомы контактного дерматита у детей
Проявления возникают непосредственно на том участке кожи, с которым соприкасался какой-либо раздражитель. Основные признаки контактного дерматита у детей включают отечную гиперемию кожи с резкими границами, сильный зуд, жжение, болезненность, образование волдырей, вскрытие которых приводит к формированию мокнущих эрозивных участков.
Контактный дерматит у детей может принимать острое или хроническое течение. Острая фаза наступает сразу после контакта с раздражителем и прекращается вскоре после завершения воздействия. Хроническое течение дерматит у детей приобретает после частого повторного воздействия агрессивного фактора.
Диагностика
Появление любых высыпаний на коже ребенка требует внимательной оценки со стороны педиатра, детского дерматолога, детского аллерголога-иммунолога, иногда – детского инфекциониста. При подозрении на дерматит у детей проводится тщательный сбор анамнеза, осмотр кожных покровов, клинико-лабораторное обследование.
В диагностике атопического дерматита у детей важную роль играет выявление в крови эозинофилии, повышенного уровня общего IgE, аллергенспецифических IgE и IgG методами ИФА, RAST, RIST, MAST; наличие положительных кожных или провокационных тестов с аллергенами.
При наличии вторичной инфекции проводится бактериологическое исследование мазков; для обнаружения патогенных грибков изучается соскоб с гладкой кожи. В рамках обследования детей с дерматитом важно исследование копрограммы, кала на дисбактериоз и яйца гельминтов, проведение УЗИ органов брюшной полости. Иногда с целью дифференциальной диагностики выполняется биопсия кожи.
В процессе обследования важно уточнить причины и форму дерматита у детей, а также исключить наличие иммунодефицитных заболеваний (синдрома Вискотта-Олдрича, гипериммуноглобулинемии Е), розового лишая, микробной экземы, чесотки, ихтиоза, псориаза, лимфомы кожи.
Лечение дерматита у детей
Реализация комплексного подхода к терапии атопического дерматита у детей включает снижение или исключение контакта с аллергеном, правильный подбор диеты, медикаментозную терапию, аллерген-специфическую иммунотерапию. Системная фармакотерапия предусматривает прием антигистаминных препаратов, НПВС, энтеросорбентов, ферментов, витаминных препаратов; при тяжелом течении дерматита у детей – глюкокортикоидов. Для купирования обострений атопического дерматита у детей используется плазмаферез или гемосорбция.
Топическая терапия направлена на устранение воспаления и сухости кожи, восстановление барьерных свойств кожи и профилактику вторичной инфекции. Она включает наружное применение кортикостероидных мазей, нестероидных гидролипидных кремов, дезинфицирующих жидкостей, примочек, влажно-высыхающих повязок. При атопическом дерматите у детей хорошо себя зарекомендовали нефармакологические методы лечения: рефлексотерапия, гипербарическая оксигенация, индуктотермия, магнитотерапия, светотерапия. При резистентных к традиционной терапии формах атопического дерматита у детей может применяться ПУВА-терапия.
Основу лечения себорейного дерматита составляет правильно организация ухода за пораженной кожей с помощью специальных противогрибковых шампуней и кремов. Детям назначается мытье головы дерматологическими шампунями с кетоконазолом циклопироксом, дегтем и др.), обладающими фунгистатическим, фунгицидным, кераторегулирующим и противовоспалительным и действием. После этого на кожу головы наносится минеральное или оливковое масло. Для очищения участков себореи на гладкой коже используются специальные гели, после чего кожа смазывается дерматологическим кремом. В среднем курс терапии себорейного дерматита у детей длится около 6 недель.
В лечении пеленочного дерматита у детей главная роль отводится организации правильного гигиенического ухода: частой смене пеленок и подгузников, подмыванию ребенка после каждого акта мочеиспускания и дефекации, принятию воздушных и травяных ванн. Пораженные участки кожи ребенка должны тщательно высушиваться, обрабатываться присыпками и лечебными средствами гигиены, содержащими пантенол, декспантенол, пироктона оламин и т. п.). Следует избегать назначения топических кортикостероидов при лечении пеленочного дерматита у детей. Терапия контактного дерматита предполагает исключение воздействия на кожу агрессивных веществ. Для снятия воспаления применяются пасты на основе цинка, мази на основе ланолина, присыпки, отвары трав.
Профилактика
При любых формах дерматита у детей важны общие мероприятия: закаливающие процедуры, правильный уход за детской кожей, использование высококачественной детской косметики и гипоаллергенных средств гигиены, ношение одежды из натуральных материалов и т. д. Необходима смена подгузников каждые 4 часа (или сразу после дефекации), недопущение длительного контакта кожи с выделениями. Важное значение имеет коррекция рациона питания, нормализация деятельности ЖКТ.
При атопическом дерматите у детей следует избегать контакта с бытовыми и пищевыми аллергенами. Продлению ремиссии способствуют длительные курсы климатотерапии.


