Язва кожи лица лечение

Дефекты верхнего слоя эпидермиса, связанные с повреждающим фактором (смена температуры, механические и химические воздействия), провоцируют появление язв. Имеет продолжительное течение, трудно заживает, способно рецидивировать.
Как образуются язвочки на коже
Как правило, верхний слой эпидермиса восстанавливается, но при негативных явлениях (заболеваниях кожи, механических или химических ожогах, травмах) этот процесс замедляется. Происходит некроз тканей. Некротические участки отпадают, на их месте медленно начинает образовываться новый эпителиальный слой. Иногда отмечается абсолютная остановка процесса регенерации. На этих местах образуются раны.
Кожа подвергается негативному влиянию при любом недомогании. Причина – нарушение метаболических процессов, дисфункция внутренних органов и систем.
Подобные процессы приводят к ослаблению иммунитета. Результат – болезнь прогрессирует, естественный механизм восстановления верхнего слоя эпидермиса приостанавливается. Если своевременно не начать лечение, некротические участки станут местом размножения инфекции.
Локализация кожных дефектов
В зависимости от провоцирующего фактора, раневые места могут образоваться на любом участке кожного покрова или слизистой:
- на спине;
- на лице и шее;
- на нижних конечностях;
- на ладонях;
- по телу;
- на голове;
- на половых органах.
Диабет провоцирует появление дефектов на нижних конечностях, диагностируют трофическую язву.
Ребенок, мужчина и женщина одинаково подвержены риску патологического состояния.
В старшем возрасте при скрытых заболеваниях язвы манифестируют.
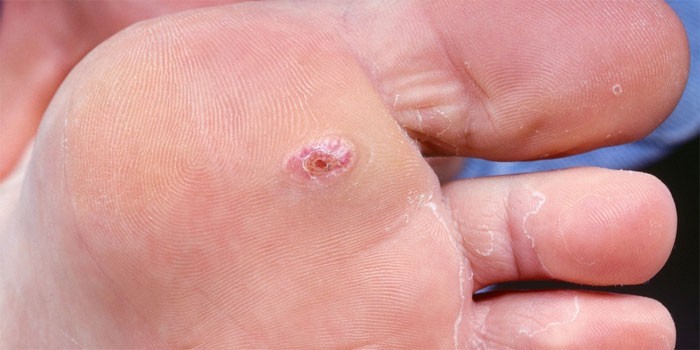
Виды язв на коже
Классификация язвенных образований зависит от причины и их последствий. Классифицируют:
- дефекты кожного покрова, появившиеся в результате травм, любых механических повреждений, негативного воздействия (химического, лучевого, электрического, термического);
- раны, образованные при злокачественных и доброкачественных новообразованиях (саркома, лимфогранулема);
- повреждения верхнего слоя эпидермиса при дисфункции артериального кровообращения (заболевания крови, сахарный диабет, цинга, анемия);
- изъязвления, спровоцированные инфекцией (лепра, туберкулез, фурункул, абсцесс);
- дефекты кожи при нейротрофических поражениях (опухоли, паралич);
- патологические изменения в тканях стенок кровеносных сосудов (облитерирующий эндартериит, атеросклероз, сифилитический аортит).
Симптомы болезни кожи
Общая клиническая картина проявляется такими признаками:
- выраженный дискомфорт и чувствительность;
- зуд;
- пигментация в очаговом месте;
- истончение кожного покрова;
- в центре пораженного участка появляется язва;
- кровоточивость;
- на дне ранки отмечается содержимое сероватого цвета (гной);
- при благополучном заживлении в больном месте появляется рубец.
Кроме общих признаков, различают симптомы, характерные для каждого из типа изъязвлений:
- Венозные. Место локализации – лодыжка. Язвенные поражения кожи бывают незначительных размеров либо занимают обширную область. Без адекватной терапии поражают практически всю нижнюю часть голени. Кожа вокруг плотная, гиперемированная. Отмечаются гнойные, серозные или геморрагические выделения. При надавливании в очаговом месте появляется выраженная боль.
- Диабетические. Поражаются пальцы нижних конечностей. Имеют неправильную форму, неровные очертания, по краям появляются некротические участки. При любом воздействии появляется боль.
- Артериальные. Место локализации – стопа. Часто это тыльная сторона подошвы, пятка, большой палец. Язвы имеют небольшой размер, круглой формы, вокруг кожа становится сухой и бледной. При незначительном надавливании появляется болезненность.
- Лучевые. Появляются в результате облучения. Поражения глубокие, проникающие до мышечной ткани и костей. Имеют круглую форму, неровные края. Кожа вокруг атрофированная, с признаками пигментации, диагностируется телеангиоэктазия.
- Нейротрофические. Место локализации – пяточные бугры, подошвы, боковая часть стоп. Имеют большую глубину, по внешнему виду напоминают кратер. Отмечаются серозные, гнойные выделения с неприятным ароматом. Кожа вокруг пораженного участка ороговевшая, плотная. При надавливании боль практически не ощущается.
- Злокачественные опухоли. Язвы появляются вследствие распада новообразования. Признаки поражения кожи ярко выражены. Ранка располагается по центру плотного инфильтрата. Края бугристые, на дне отмечаются некротические места. Появляются гнилостные крошковидные выделения.
- Инфекционные. Появляются множественные высыпания, локализованные группами. Могут располагаться в любой части тела, часто поражению подвергаются голени. Характеризуются небольшой глубиной, имеют овальную форму. Дно язв покрыто струпом. Кожа вокруг воспалена, отмечаются гнойные густые выделения с неприятным запахом.
Причины появления язв на коже
Каждое патологическое состояние, сопровождающееся язвенными образованиями на коже, имеет индивидуальный механизм развития и собственные причины.
Выделить конкретную проблему можно только отдельно по каждому заболеванию.
В общей картине рассматривают такие провоцирующие факторы:
- Несостоятельность почек, печени, кишечника, селезенки, лимфатической системы обезвреживать и выводить из организма токсические вещества в полном объеме. Они вырабатываются в процессе жизнедеятельности организма, при приеме лекарственных средств, употреблении овощей и фруктов, напитанных пестицидами и т. д. При дисфункции «естественного фильтра» эти вещества начинают выводиться через кожный покров. В результате развиваются дерматиты, псориаз, экзема и пр.
- Аллергические реакции. Под воздействием химических веществ, физических предметов, окружающей среды и др. на коже может появляться раздражение, провоцирующее образование язв.
- Инфекции. Инфекционное поражение может быть не только внешним (попадание грибков, вирусной инфекции, бактерий непосредственно на кожу), но и внутренним. Такие болезни, как гепатит, синусит, тонзиллит и т. д. провоцируют язвенные образования на кожном покрове.
- Внутренние аллергены. Это белковые вещества, производимые глистами либо условно-патогенными микроорганизмами (стрептококк, стафилококк, грибок рода Candida и др.). Данные вещества обитают в организме постоянно, служат непрекращающимся источником раздражения иммунной системы.
- Стресс. На фоне сильных переживаний развиваются тяжелые процессы, после перенесения которых, появляется аллергическая реакция, выражающаяся сыпью на теле.
Заболевания кожи, сопровождающиеся изъязвлением
Международный классификатор болезней (МКБ 10) включает множество заболеваний, провоцирующих появление язв на верхнем слое эпидермиса. Вот несколько из них:
- Акне. Закупорка сальных желез приводит к воспалительному процессу. Появляются язвы на лице, спине, плечах, зоне декольте. Заболеванию предшествует угревая сыпь. Без своевременного ее лечения развивается акне в тяжелой форме. Причины: нарушение гормонального фона,частые стрессы,дисбактериоз, наследственность,несоблюдение правил личной гигиены.
- Дерматит. Воспаление кожи любого типа (атопический, себорейный, пеленочный, контактный). Сопровождается сильным зудом, шелушением, покраснением. Протекает в хронической форме. Причины: генетическая предрасположенность,регулярное воздействие на кожу (трение, давление),термический фактор (воздействие температуры, солнечные лучи),использование агрессивных химических или некачественных косметических средств).
- Экзема. Может появиться еще в раннем возрасте. Заболевание полностью нельзя излечить, его можно только контролировать. Риску развития экземы подвержены лица, страдающие аллергией. Экзема покрывает руки, ноги, спину, шею.
- Лишай. Заразное заболевание, которое без адекватного лечения преобразуется в язвы. На начальном этапе появляется красное пятно с коричневыми краями. Со временем на месте пятен образуются язвы, покрытые коркой.
- Герпес. При заболевании на любом участке тела появляются пузырьки маленького размера. В частых случаях зона поражения губы. На первый день появляется сыпь, покрытая коркой. На третий день корка нарушается, а на этом месте появляются язвы. Причины:нарушение иммунной функции,сбои метаболических процессов,острые респираторные инфекции,дисфункция ЖКТ.
- Инвазия кожи. Это злокачественное образование, при котором появляются красные плотные узелки. На их месте в последствие образуются язвы.
- Меланома. Онкологическое заболевание кожи. Устранить недуг можно хирургическим путем. При своевременном обращении за медицинской помощью дефект кожи успешно устраняется. Отсутствие квалифицированной терапии приводит к образованию ранок. Меланома представляет собой пигментированное пятно несимметричного характера.
- Псориаз. Протекает в хронической форме. Медициной нет точно установленной причины появления псориаза, но известно, что он не относится к инфекционной природе. При заболевании возникают красные пятна, которые распространяются по всему телу. Пораженные участки покрыты сероватыми или белесыми чешуйками. Без поддерживающей терапии на участках образуются язвы.
- Сахарный диабет (СД). Начальный этап заболевания не сопровождается яркими признаками изъязвлений. При этом кожа становится «лаковой», отмечается отечность и гиперемия. По мере прогрессирования СД происходит некроз ткани с последующим появлением белесых пятен. Дальнейшее прогрессирование болезни приводит к выделению гнойно-слизистого экссудата с неприятным ароматом. Диагностируется трофическая язва. Пациент ощущает болезненность с умеренной кровоточивостью. Сопровождается сильным зудом, жжением, тяжестью. С присоединением варикоза, тромбоза или тромбофлебита вследствие трофических изменений диагностируются мокнущие раны на ногах. Это означает присоединение инфекции и усиление воспалительного процесса.
Диагностика
Основой дифференциации кожных заболеваний является осмотр врача, клинические проявления и результаты диагностики. Поставить диагноз позволяют такие исследования:
- УЗДГ сосудов ног. Исключают либо подтверждают тромбоз вен, атеросклеротическое поражение кровеносных сосудов.
- Анализ крови. Определяется концентрацией глюкозы и аутоантител.
- Бакпосев образца язвы. Выявляет бактериальное происхождение раневого образования.
- Биопсия образца язвы. Проводят с целью установить характер новообразования.
Лечение язвы на теле
Цель терапии – ускорение восстановления верхнего слоя эпидермиса, устранение первопричины, исключение негативного воздействия на кожу, восстановление иммунной функции. В зависимости от типа кожного заболевания назначается соответствующее медикаментозное лечение.
Если консервативные методики не эффективны, принимается решение о проведении операции.
При хирургическом методе лечения проводится резекция пораженного участка, накладывание трансплантата кожи. После операции пациента ждет курс восстановительной терапии.
Тактику медикаментозного лечения определяет врач после результатов диагностики. Лекарственная терапия включает прием таких препаратов:
- восстанавливающих и стимулирующих репаративные процессы (Пентоксил, Метилурацил, Актовегин);
- антибактериальных с учетом результатов бакпосева на чувствительность (Аугментин, Доксициклин, Цефтриаксон);
- восстанавливающих микроциркуляцию (Трентал, Реополиглюкин);
- противоаллергических (Супрастин, Кларитин);
- НПВС (нестероидные противовоспалительные препараты) купируют периульцирозное воспаление (Диклофенак, Вольтарен);
- противовоспалительных препаратов местного применения (мази, крема, средства для умывания);
- энтеросорбентов, усиливающих фильтрационную функцию организма (Полисорб, Энтеросгель, Полифепан).
Кроме лекарственных средств для усиления процесса регенерации, стимуляции кровотока и лимфотока используют дополнительные лечебные методики. Например, физиопроцедуры, ультрафиолетовое облучение крови, криотерапия, обертывания, народные средства.

Прогноз и возможные осложнения
При кожных заболеваниях врачи ставят условно благоприятный прогноз. Иногда незаживающая болячка на коже требует постоянного контроля и купирования приступов острого периода.
Некоторые типы язв без своевременного и адекватного лечения преобразуются в сложный патологический процесс.
Возможно присоединение вторичной инфекции. Такие язвы долго заживают и тяжело поддаются терапии.
Лечение незаживающих ран народными методами
Фитотерапия даст положительный результат только в комплексе с медикаментозным лечением. Средства народной медицины оказывают противовоспалительное, регенерирующее, болеутоляющее воздействие.
Перед началом лечения в домашних условиях нужно обязательно получить рекомендации врача.
Рецепты народной медицины в дополнение к основной терапии:
- Известковый раствор. В 1 литр воды насыпать 1 ст. л. негашеной извести. Перемешать. Важно беречь глаза и лицо, при контакте извести с водой могут быть брызги. Язвы промыть полученным раствором, а затем наложить марлевую салфетку с мазью. Для приготовления компресса требуется по 100 грамм еловой смолы и смальца. К полученному составу добавляется 50 грамм пчелиного воска. Перемешивается, ставится на огонь, доводится до кипения. На салфетку намазывается полученная мазь и накладывается на больное место.
- Промывать язвы каждый день прохладной проточной водой. Аккуратно просушить полотенцем и наложить мягкую тканевую салфетку, пропитанную яблочным уксусом (6%).
- Промывание язв. Приготовить свежевыжатый сок капусты белокочанной и картофеля. Процедить. Промывать рану ежедневно утром и вечером.
Видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!

Ольга Кураева
Не рискуя, мы рискуем в сто раз больше
calendar_today 8 апреля 2019
visibility 1615 просмотров
Нередко косметических средств для решения проблем с внешностью недостаточно. Различные заболевания эпидермиса предполагают лечение кожи лица: как медикаментозное, при помощи профессионалов, так и народное, с использование бабушкиных рецептов. Узнайте правила их применения.
Как любой другой орган человеческого тела, кожа подвержена самым различным заболеваниям. И очень неприятно, если недуг поражает эпидермис лица и имеет визуальные симптомы — язвочки, воспаления, покраснения и всевозможного рода пятна. От всего этого хочется избавиться как можно скорее.
Однако только декоративно-косметических средств здесь будет уже недостаточно. Они могут только на какое-то время замаскировать тот или иной дефект, но вскоре признаки болезни снова проявятся ещё с большей силой. В таких случаях требуется профессиональный подход к делу — лечение кожи лица с помощью медикаментозных препаратов и народных рецептов.
Во-первых, нужно определить, какое именно у вас заболевание кожи лица: лечение будет зависеть непосредственно от диагноза. Во-вторых, сделать это необходимо в условиях клиники, а не дома, штудируя информацию в Интернете.
Дело в том, что симптомы многих кожных болезней лица очень похожи между собой, тогда как терапии требуют совершенно разной. В случае ошибки вы можете существенно ухудшить состояние эпидермиса и столкнуться с различными осложнениями.

Демодекоз кожи лица
Демодекоз — это воспалительное заболевание, вызванное клещом (демодексом), который живёт в слоях эпидермиса и под воздействием каких-то факторов активизируется. Его симптомы:
- быстрое образование большого количества гнойников, угревой сыпи, прыщей, язвочек;
- красные пятна;
- поры расширяются, чего раньше никогда не было;
- места, поражённые демодексом, начинают сильно лосниться и блестеть, даже если у вас сухой тип кожи лица;
- рельеф эпидермиса становится бугристым, очень неровным;
- цвет лица оставляет желать лучшего: естественный румянец исчезает, кожа становится багрово-красной или землисто-серой;
- нос припухает и становится сине-красным;
- в первые несколько дней заболевания ощущается лёгкий зуд, который с течением времени только усиливается и даже мешает спать;
- ресницы начинают выпадать, слипаться;
- по краю век образуется налёт в виде корочки;
- глаза под вечер устают;
- веки сильно опухают.
Домашнее лечение демодекоза кожи лица не рекомендуется: для начала нужно обратиться к профессионалам, подтвердить диагноз и пройти необходимый курс терапии.
Чаще всего назначают следующие медикаментозные препараты для лечения демодекоза кожи лица:
- противопаразитарные лекарства: трихопол, тинидазол, метронидазол;
- мази — серная, ихтиоловая, жёлтая ртутная;
- различные аптечные болтушки;
- «Перметрин», «Аверсект» (мази);
- «Дексодем Фито» (крем-гель).
В ряде случаев назначается процедура электрофореза, способная уменьшить активность клещей. Лечение кожи лица от демодекоза в домашних условиях народными средствами предполагает:
- умывания с дегтярным или хозяйственным мылом, отваром ромашки аптечной;
- спиртосодержащие лосьоны, раствор димексида, настойка календулы или полыни;
- маски из жёлтой глины;
- компресс из ягод чёрной смородины;
- протирания эфирным маслом чайного дерева.
Если вы уверены в том, что в вашем случае активизировался демодекс, лечение кожи лица должно быть комплексным и профессиональным.
К народным средствам за помощью обращайтесь только с разрешения специалистов.
Базалиома кожи лица
В последнее время нередко звучит диагноз, таящий в себе большую опасность: базалиома — клеточный рак кожи лица. Она требует исключительно профессионального лечения, причём чем быстрее, тем лучше. Симптомы заболевания:
- поверхностная базалиома: овальная или круглая выпуклость розового оттенка на коже лица;
- язвенная базалиома: язва с высокими, достаточно твёрдыми краями;
- опухолевая: небольшие, гладкие узелки, возвышающиеся над поверхностью эпидермиса;
- пигментная: выпуклое, очень яркое, коричневатое пятно на коже лица;
- склеродермоподобная: бляшка белого цвета.
После внешнего осмотра у врача предстоит сдать несколько анализов: гистологическое исследование, соскоб, мазок-отпечаток, биопсия.
Самое распространённое лечение базалиомы кожи лица — её удаление хирургическим, оперативным путём. Лазерная и лучевая терапия очень эффективны в данном случае.
В последнее время хорошо зарекомендовала себя также криодеструкция — метод замораживания. Под надзором опытного врача можно использовать следующие народные средства для лечения базалиомы кожи лица:
- Мазь из чистотела и лопуха.
- Отвар или свежий сок чистотела.
- Сок золотого уса.
Перед применением любых средств для лечения базалиомы кожи лица желательно предварительно получить консультацию у специалиста и довериться исключительно ему.

Гиперкератоз кожи лица
Нередко дерматологи ставят диагноз гиперкератоз кожи лица: лечение этого заболевания также потребует обследования, дополнительной диагностики и назначение соответствующего лечения. Хотя, конечно, эта болезнь не настолько опасна, как базалиома. Гиперкератоз — это целый симптомокомплекс, характеризующийся следующими проявлениями:
- избыточное деление клеток верхнего слоя эпидермиса лица;
- их слущивание;
- утолщение участков кожи;
- сильная сухость кожного покрова;
- неровности поверхности;
- иногда поражённые места покрываются сухой, прочной коркой.
Лечение гиперкератоза кожи лица всегда должно проводиться исключительно под контролем дерматолога.
Для устранения симптомов этого заболевания назначаются следующие средства и препараты:
- пилинговые крема, скрабы с последующим нанесением смягчающих мазей;
- обязательное включение в ежедневный рацион продуктов с высоким содержанием ретинола (витамина А) и аскорбиновой кислоты (витамина С), а также их приём в таблетированной или инъекционной форме;
- косметологические процедуры, направленные на слущивание и размягчение ороговевшего слоя эпидермиса;
- ароматические ретиноиды с содержанием витаминов;
- мази с глюкокортикостероидными гормонами.
В домашних условиях лечение гиперкератоза кожи лица предполагает использование народных средств для ухода за сухой, шелушащейся кожи. Они включают в себя:
- увлажняющие маски с глицерином, сливками, соком алоэ, яичным желтком;
- картофельные компрессы;
- луковые настойки;
- свекольные аппликации.
Главный симптом гиперкератоза, с которым приходится бороться, — сухая кожа лица: лечение в этом случае должно быть комплексным и включать в себя как медикаментозные препараты и салонные процедуры, назначенные специалистами, так и народные средства.

Купероз кожи лица
Ещё одно достаточно частое заболевание — купероз кожи лица: лечение этого недуга направлено на сужение кровеносных сосудов, которые в данном случае слишком расширены и находятся чрезвычайно близко к поверхности эпидермиса. Это приводит к сильному покраснению кожного покрова лица, которое смотрится отнюдь не эстетично. К основным симптомам заболевания относятся:
- кратковременные «приливы»;
- появление сосудистого рисунка, который в медицине носит название телеангиэктазии (те самые пресловутые сосудистые «звездочки»);
- хронические нарушения подкожной микроциркуляции;
- воспалительные процессы.
Для лечения кератоза кожи лица назначаются такие лечебно-косметические процедуры, как:
- химический пилинг;
- озонотерапия;
- лазерное лечение.
Вкупе с профессиональными методами лечения купероза кожи лица можно использовать в домашних условиях всевозможные народные средства, направленные на сужение сосудов:
- компрессы на основе отвара из ромашки аптечной;
- протирания кубиками льда с замороженными травами — ромашкой аптечной, зелёным чаем, конским каштаном, тысячелистником, полевым хвощом, календулой;
- домашние маски из ягод (можно взять для этой цели бруснику, клубнику, малину, облепиху);
- различные средства из картофельного крахмала.
Все эти народные средства для лечения кожи лица при куперозе дают отличный эффект при условии, что они являются только вспомогательными к основному курсу терапии, назначенному врачом (дерматологом, косметологом).

Себорея кожи лица
Себорейный дерматит — ещё одно кожное заболевание, весьма распространённое у подростков в период полового созревания. Его основная причина — неправильная работа подкожных сальных желез.
В результате происходит закупорка пор и начинаются воспаления в виде прыщей и угрей. Весьма неприятная по своим внешним признакам, себорея кожи лица требует лечения, направленного на нормализацию работы сальных желез. К основным симптомам заболевания относятся:
- розоватые пятна по лицу;
- шелушения;
- расширенные поры;
- жирный, сальный блеск;
- нездоровый (багрового или сероватого оттенка) цвет лица;
- чёрные точки;
- прыщи;
- угревая сыпь;
- зуд;
- кровяные корки при запущенных формах заболевания.
Лечить себорею кожи лица в домашних условиях достаточно опасно, потому что это может привести к нежелательным последствиям и осложнениям.
Лучше обратиться за помощью к дерматологу, который после обследования и подтверждения диагноза назначит соответствующий курс терапии. Себорейный дерматит кожи лица лечится обычно:
- поливитаминами;
- тиосульфатом натрия, бромом, кальция хлоридом;
- паровые ванночки и механическая очистка лица;
- парафиновыми масками;
- морскими купаниями;
- салонными косметическими процедурами: лечебным массажем, микротоками, глубоким пилингом лица, лазерной шлифовкой.
Из народных средств для лечения себореи кожи лица в домашних условиях можно использовать:
- свежий сок дымянки аптечной;
- аппликации отваром из календулы;
- обработка кожи свежим отваром из тысячелистника;
- употребление пивных дрожжей внутрь (утром натощак 4 чайных л.);
- смазывать проблемные участки томатным пюре.
При своевременном выявлении заболевания и прохождении полного курса терапии себорея кожи лица быстро лечится.

Микоз
Микоз кожи лица — воспаление поверхностного слоя эпидермиса, возникшее из-за активации грибов (красный трихофитон, кандида, микроспориум). Симптомы данного заболевания могут напоминать проявления псориаза, красной волчанки, экземы:
- розово-красные пятна неправильной окружности на лице;
- по краю этих пятен образуется жёсткий, крепкий валик из отшелушившейся кожи;
- их поверхность блестящая, часто покрыта жёлтыми корочками или мелкими чешуйками.
Для системного лечения микоза кожи лица могут назначить такие медикаментозные препараты, как:
- гризеофульвин;
- тербинафин (Ламизил);
- кетоконазол (Низорал);
- итраконазол (Орунгал);
- луконазол (Дифлюкан, Микосист).
Самостоятельно, без разрешения врача, данные препараты применять не рекомендуется.
Из народных средств для лечения микоза кожи лица можно использовать мазь собственного приготовления из яйца и растопленного сливочного масла. Хорошо помогают также компрессы из отваров лекарственных трав, в частности чистотела и коры дуба. Их можно пить внутрь.
Разные болезни кожи лица и лечения потребуют разного. Нельзя препаратами от демодекоза лечить кератоз или рак, к примеру. В таком серьёзном деле лучше доверить свою внешность, красоту и молодость профессионалам — косметологам или дерматологам. После квалифицированной диагностики будет назначена соответствующая терапия медикаментозными средствами. А уже в качестве вспомогательных мероприятий можно воспользоваться народными рецептами, и то лишь с разрешения всё тех же врачей. Своевременно выявленное и грамотно пролеченное заболевание кожи лица позволит вам избежать многих неприятных минут и формирования ненужных комплексов.

