Контактный дерматит этиология патогенез
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 27 марта 2019;
проверки требуют 4 правки.
Дермати́т (др.-греч. δέρμα, δέρματος — кожа + лат. itis — воспаление)[2][3]. — воспалительное поражение кожи, возникающее в результате воздействия на неё повреждающих факторов химической, физической или биологической природы.
Относится к группе аллергодерматозов.
Аллергодерматозы — гетерогенная группа заболеваний кожи, ведущее значение в развитии которых придается аллергической реакции немедленного или замедленного типа.
В эту группу включают аллергические дерматиты, токсидермии, экзему, атопический дерматит, крапивницу.
Классификация[править | править код]
Различают 3 стадии:
- Острая (микровезикульная или макровезикульная) — возникает сразу после контакта с раздражителем и исчезает после прекращения контакта.
- Подострая (корковая или чешуйчатая)
- Хроническая (аконтотическая) — возникает при периодических контактах с раздражителем в течение долгого времени.
По этиологическим и клиническим признакам различают:
1.Травматический
2.Медикаментозный
3.Термический (ожог, отморожение)
4.Рентгеновский (рентгеновские лучи и излучения различных радиоактивных веществ)
5.Околораневой
6.Бородавчатый
7.Некробациллёзный
8.Паразитарный(чесотка, стригущий лишай и др.)[4]
Этиология[править | править код]
В основе лежат аллергические реакции немедленного и замедленного типов. В качестве аллергенов могут выступать химические вещества, лекарственные и косметические средства, растения. Простой дерматит могут вызывать механические раздражители, высокая/низкая температура, УФ лучи, электрический ток[5].
Патогенез[править | править код]
Аллергены нередко являются гаптенами, образующими при соединении с белками кожи полный антиген. В формировании проявлений заболевания важную роль играют макрофаги, так как они связываются с аллергенами уже в первые часы.
Клиника[править | править код]
Первичные элементы — папулы, везикулы, отёки, бляшки.
Вторичные элементы — трещины, корки, чешуйки.
Симптомы большинства дерматитов:
- Воспалительное покраснение
- Отёчность
- Зуд
- Жжение
- Повышение температуры кожи в месте воспаления
- Ощущение жара в месте воспаления
- Появление волдырей, пузырей
Диагностика[править | править код]
Диагноз ставится на основании анамнеза (истории заболевания) и клинической картины. Для подтверждения диагноза прибегают к постановке аллергических кожных проб с предполагаемым аллергеном. Пробы ставятся после ликвидации клинических изменений кожи.
Наиболее распространённые формы дерматитов[править | править код]
Простой контактный дерматит[править | править код]
Есть 3 типа контактных дерматитов:
- раздражительный контактный дерматит (англ.)русск.,
- аллергический контактный дерматит (от воздействия на кожу аллергенов),
- фотоконтактный дерматит (англ.)русск. (когда аллерген или раздражитель активируется под воздействием солнечного света). Фотоконтатный дерматит бывает двух типов:
- фототоксичный
- фотоаллергический
Проявляется немедленно или вскоре после контакта с раздражителем. Площадь поражения соответствует площади контакта.
Вызывают: безусловные раздражители (давление, температурные, кислотные и щелочные воздействия, трение, растения (крапива).
При простом контактном дерматите происходит прямое поражение тканей кожи. Проявление и протекание определяется силой воздействия (степень ожога, обморожений).
Для предотвращения контактного дерматита необходимо удалить раздражитель с кожи.
Аллергический дерматит[править | править код]
Аллергический контактный дерматит[править | править код]
В отличие от простого дерматита возникает не сразу, а после контакта с аллергеном. Для того, чтобы сформировалась аллергическая реакция (сенсибилизация) необходимо от одной до нескольких недель и организм становится чувствительным к аллергену, при следующем контакте развивается дерматит.
Площадь реакции может выходить за площадь контакта.
Процесс: попавший на кожу аллерген захватывается клетками эпидермиса и частично преобразовавшись проникает в лимфу где с ним сталкиваются клетки иммунной системы Т-лимфоциты, они приводят в действие весь механизм защиты и кожа становится чувствительной к аллергену.
Заживающее воспаление часто оставляет корки и чешуйки.
Симптомы: яркое покраснение кожи, пузыри, отёк.
Аллергические дерматиты возникают в зависимости от чувствительности организма к аллергену и, как правило, передаются по наследству.
Крапивница[править | править код]
На коже появляются эфемерные высыпания — волдыри, сопровождающиеся зудом и жжением.
Атопический дерматит[править | править код]
Атопический дерматит — сложное хроническое заболевание аллергической природы.
Факторы: аллергены, контактные, вдыхаемые (пыльца, пыль) или поступающие с пищей.
Атопический дерматит обычно развивается в раннем детском возрасте. Проходит или остаётся на всю жизнь.
Синонимы атопического дерматита:
у взрослых — нейродермит и экзема,
у детей — диатез.
Служба в армии при атопическом дерматите[править | править код]
Призыв на военную службу граждан с диагнозом атопический дерматит определяется в соответствии с 62 статьей Расписания болезней «Болезни кожи и подкожной клетчатки». Категория годности к военной службе определяется исходя из степени распространения лихенификации и частоты проявлений заболевания. Если атопический дерматит сопровождается обширным поражением кожи, у призывника появились высыпания на лице, внутренних сгибах локтей и колен или на всем теле (при наличии распространенной лихенификации) призывная комиссия утверждает категорию годности «Д». При очаговом поражении кожи выставляется категорию годности «В».[6]
Решение о возможности призыва на военную службу принимается после проведения медицинского освидетельствования и подтверждения диагноза «атопический дерматит» при помощи дополнительного обследования. При отсутствии рецидивов в течение последних 5 лет призывник признается годным к службе в армии.
[7]
Лечение[править | править код]
Общие принципы:
- устранение раздражителя
- устранение паразитов в случае паразитарного заболевания (например, при лямблиозе);
- прием сорбирующих средств (метилкремниевой кислоты гидрогель, уголь);
- обычно полное исключение из рациона сахарозы;
- коррекция диеты
- ежедневный особый уход за кожей с помощью специальной косметики для сухой и зудящей кожи
- назначение антигистаминных препаратов (Алерзин, Супрастин) перорально или внутримышечно;
- местное наложение кортикостероидных, дезинфицирующих и эпителизирующих мазей (например, гидрокортизон 1 %);
- в тяжелых случаях необходима госпитализация в стационар.
Острый контактный дерматит
- Выявляют и устраняют раздражитель.
- Крупные пузыри прокалывают, позволяя жидкости стечь; покрышку пузыря не удаляют.
- Каждые 2-3 ч меняют повязки, смоченные жидкостью Бурова.
- назначение антигистаминных препаратов (Алерзин, Супрастин)
- Назначают слабодействующие кортикостероиды для наружного применения.
- В тяжелых случаях назначают кортикостероиды внутрь. Преднизон: начинают с 70 мг/сут и в течение 2 нед уменьшают дозу на 5 мг/сут.
Подострый и хронический контактный дерматит
Если нет пузырей, назначают короткий курс сильнодействующих кортикостероидов для наружного применения (например, бетаметазона дипропионат или клобетазол). и назначение антигистаминных препаратов (Алерзин, Супрастин)
Примечания[править | править код]
Литература[править | править код]
- Якобзон Л.Я. Дерматит // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
Наименование: Дерматит контактный
Дерматит контактный
Контактный дерматит— острое или хроническое воспалительное болезнь кожи, обусловленное раздражающим или сенсибилизирующим действием экзогенных факторов.
Классификация
Этиология и патогенез
Факторы риска
Клиническая картина
Методы исследования
Лечение:
Тактика ведения
Лекарственная терапия
Осложнения
Профилактика. Рекомендуют соблюдение правил гигиены, рациональное трудоустройство с исключением производственных раздражителей и аллергенов, соблюдение правил техники безопасности иохраны труда, индивидуальную профилактику (спецодежда, защитные перчатки, противоаэрозольные респираторы, защитно-нейтрализующие кремы, поверхностно-активные вещества и др.), устранение. бытовых химических аллергенов.См. также Таксидермии, Фотодерматиты, рис. 3—7 Сокращение. АКД— аллергический контактный дерматит МКБ> L23 Аллергический контактный дерматит
Дерматит – это воспалительное поражение кожи. Возникает в результате непосредственного воздействия на нее внешних факторов.
Дерматиты
Контактный артифициальный (простой)
Контактный аллергический
Простой (артифициальный) контактный дерматит
Возникает у всех людей в результате воздействия облигатных (обязательных) раздражителей.
Основные раздражители
Физические — температурные воздействия- механические трения Химические – кислоты — щелочи
Степень выраженности воспалительных явлений зависит от:
1. силы раздражителя
2. времени воздействия
Стадии (формы)
► эритематозная
► везикулезно-буллезная
► некротически-язвенная
Для простого дерматита характерно:
• Площадь воспаления строго соответствует площади воздействия
• Дерматит возникает без скрытого периода
Контактный аллергический дерматит
Возникает под влиянием факультативных раздражителей (т.н. сенсибилизаторов) у лиц с повышенной чувствительностью к ним.
Патогенетически представляет собой аллергическую реакцию замедленного типа.
Стадии аллергического дерматита
Эритематозная
Везикулезная
Мокнущая
Корковая
Сквамозная
Особенности аллергического дерматита:
1. Характерно наличие инкубационного периода ( 7 -10 дней)
2.Воспалительные явления могут выходить за пределы участка кожи, куда наносятся радражители.
Переход моновалентной сеисибилизации в поливалентную является признаком трансформации дерматита в экзему.
Формы аллергического дерматита
Профессиональный
Фитодерматиты
Медикаментозный
Фотодерматиты
Субъективные: зуд, жжение
Об-но: Острая стадия: эритема папулы везикулы эрозии корки шелушение
Хроническая стадия: папулы шелушение лихенизация экскориация трещины
Диагностика
Анамнез Клиническая картина Кожные пробы
• Лечение
I. Устранение действия этиологического фактора
II. Деинтоксикационная терапия
энтеросорбенты (полипефан)
мочегонные (фуросемид)
слабительные (магния сульфат)
III. Антигистаминная терапия
IV. Наружные противовоспалительные средства
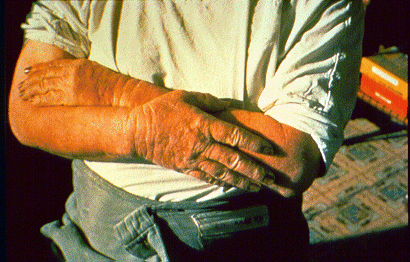
Дерматит – контактное островоспалительное поражение кожи, возникающее в результате непосредственного воздействия на нее облигатных или факультативных раздражающих факторов химической, физической или биологической природы. Различают простые и аллергические дерматиты.
Дерматиты простые возникают в ответ на воздействие облигатного раздражителя (обязательного для всех людей) – химической (концентрированные кислоты, щелочи), физической (высокая и низкая температура, лучевое, механическое воздействия, ток и др.) и биологической природы. Воспалительная реакция возникает по месту воздействия, строго соответствуя границам воздействия раздражителя. Степень выраженности воспалительных явлений при этом зависит от силы раздражителя, времени воздействия и в некоторой мере от свойств кожи той или иной локализации. Выделяют 3 стадии простого дерматита: эритематозную, всзикулобуллезную и некротическую. Чаще простые дерматиты проявляются в быту ожогом, отморожением, потертостью кожи при ношении плохо пригнанной обуви. При длительном воздействии раздражителя малой силы могут возникать застойная эритема, инфильтрация и шелушение кожи.
Простой дерматит развивается без инкубационного периода и обычно протекает без нарушения общего состояния организма. Исключение представляют ожоги и отморожения большой площади и глубины.
В лечении простого дерматита чаще всего используют местные средства. Важно устранить раздражитель. При химических ожогах от концентрированных кислот и щелочей средством неотложной помощи является обильный смыв их водой. При выраженной эритеме с отеком показаны примочки (2% раствор борной кислоты, свинцовая вода и др.) и кортикостероидные мази (синалар, фторокорт, флюцинар и др.), при везикулобуллезной стадии производят покрытие пузырей с сохранением их покрышки и пропитыванием ее дезинфицирующими жидкостями (метиленовая синь, генцианвиолет и др.) и наложением эпителизируюших и дезинфицирующих мазей (2–5% дерматоловая, целестодерм с гарамицином и др.). Лечение больных с некротическими изменениями кожи проводят в стационаре.
Аллергический дерматит возникает в ответ на контактное воздействие на кожу факультативного раздражителя, к которому организм сенсибилизирован и по отношению к которому раздражитель является аллергеном (моновалентная сенсибилизация).
Этиология и патогенез. В основе аллергического дерматита лежит аллергическая реакция замедленного типа. В качестве аллергена выступают чаще всего химические вещества (стиральные порошки, инсектициды, хром, никель), лекарственные и косметические средства (синтомициновая эмульсия и другие мази с антибиотиками, краски для волос и др.). Аллергены нередко являются гаптенами, образующими при соединении с белками кожи полный антиген. В формировании контактной гиперчувствительности важную роль играют макрофаги эпидермиса. Уже в первые часы после нанесения аллергена их количество в коже увеличивается. При этом аллерген оказывается связанным с макрофагами. Макрофаги представляют аллерген Тлимфоцитам, в ответ на это происходит пролиферация Тлимфоцитов с формированием популяции клеток, специфических по отношению к данному антигену. При повторном контакте аллергена циркулирующие сенсибилизированные лимфоциты устремляются к очагу воздействия аллергена. Выделяемые лимфоцитами лимфокины привлекают к очагу макрофаги, лимфоциты, полиморфноядерные лейкоциты. Эти клетки также выделяют медиаторы, формируя воспалительную реакцию кожи. Таким образом, изменения кожи при аллергическом дерматите появляются при повторном нанесении аллергена в условиях сенсибилизации организма.
Клиническая картина аллергического дерматита сходна с острой стадией экземы: на фоне эритемы с нечеткими границами и отека формируется множество микровезикул, оставляющих при вскрытии мокнущие микроэрозии, чешуйки, корочки. При этом, хотя основные изменения кожи сосредоточены на местах воздействия аллергена, патологический процесс выхолит за рамки его воздействия, и благодаря общей аллергической реакции организма аллергические высыпания типа серопапул, везикул, участков эритемы могут наблюдаться также на значительном расстоянии от места воздействия. Например, при аллергическом дерматите, развившемся на тушь для ресниц, яркая эритема с отеком и везикуляцией может захватить кожу лица, шеи и верхних отделов груди. Процесс, как правило, сопровождается выраженным зудом.
Диагноз аллергического дерматита ставится на основании анамнеза и клинической картины. Нередко для подтверждения диагноза прибегают к постановке аллергических кожных проб с предполагаемым аллергеном (компрессных, капельных, скарификационных), которые являются обязательными для выявления производственного аллергена при развитии профессионального аллергического дерматита. Пробы ставятся после ликвидации клинических изменений кожи. Дифференциальный диагноз проводят с экземой, для которой характерны поливалентная (а не моновалентная) сенсибилизация и хроническое рецидивирующее течение, с токсидермией, при которой аллерген сводится внутрь организма.
Лечение аллергического дерматита включает, помимо устранения раздражителя, гипосенсибилизирующую и наружную терапию, как при экземе. Назначают 10% хлористый кальций 5,0–10,0 мл внутривенно, 30% тиосульфат натрия 10 мл внутривенно, 25% сернокислую магнезию 5,0–10,0 мл внутримышечно, антигистаминные препараты (супрастин, фенкарол, тавегил и др.), местно примочки 2% раствора борной кислоты и др., кортикостероидные мази (лоринден С, адвантан, целестодерм и др.).


