Кпк при атопическом дерматите
Что такое атопический дерматит
Атопический дерматит хроническое аллергическое воспалительное заболевание кожи, сопровождающееся зудом. Заболевание обычно начинается в раннем возрасте, у 45% детей первый эпизод атопического дерматита происходит в первые 6 месяцев жизни, у 60% – в течение первого года жизни. Заболевание имеет три стадии развития, которые могут разделяться периодами ремиссии или переходить одна в другую.
С возрастом изменяются как внешние проявления, вид высыпаний, так и места их локализации. Бывает так, что заболевание заканчивается на одной из стадий, переходя в стойкую пожизненную ремиссию.
Фото: атопический дерматит у детей
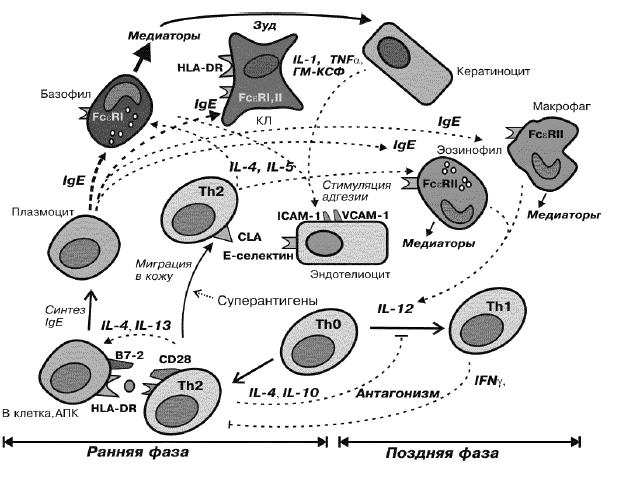
Предполагается, что к развитию атопического дерматита приводит сочетанное воздействие нескольких факторов. В первую очередь это врожденная особенность строения кожи у таких людей (уменьшенное содержание одного из структурных белков кожи – филлагрина, уменьшение продукции церамидов (липидов)). Кроме того, предполагается участие IgE (иммуноглобулины Е), отвечающих за аллергические реакции немедленного типа (атопию), склонность к его гипрепродукции также закладывается до рождения ребенка.
Однако, часть пациентов с атопическим дерматитом (по разным данным от 40 до 60%), не имеют IgE-опосредованной сенсибилизации, у них не удается подтвердить наличие атопии. Поэтому принято разделять истинную атопическую экзему (экзогенная экзема) и эндогенный атопический дерматит (атопиеподобный дерматит) или же, согласно номенклатуре Европейского респираторного общества, две формы заболевания: extrinsic (связанная с сенсибилизацией к внешним аллергенам и характеризуется повышением уровня IgE) и intrinsic (без атопии).
Диагностика атопического дерматита
Диагностика атопического дерматита основывается преимущественно на клинических данных. Чаще всего используют критерии, разработанные Hanifin и Rajka в 1980 г.
Основные критерии:
- Зуд кожи даже при наличии минимальных проявлений на коже;
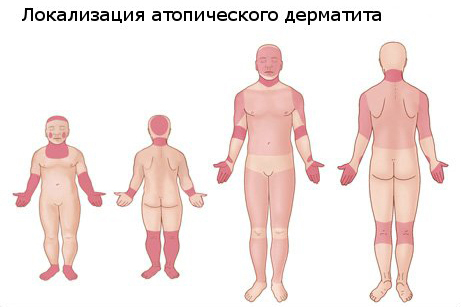
- Типичная морфология и локализация высыпаний: дети первых двух лет жизни –эритема, папулы, микровезикулы с локализацией на лице и наружных (разгибательных) поверхностях конечностей; дети старшего возраста – папулы, лихинификация симметричных участков внутренних (сгибательных) поверхностей конечностей; подростки и взрослые — выраженная лихинификация и сухость кожи, покрытые чешуйками пятна и папулы, распложенные в суставных сгибах, на лице и шее, плечах и в области лопаток, по наружной поверхность верхних и нижних конечностей, пальцев рук и ног.
- Личная иили семейная история атопии (наличие других аллергических заболеваний у пациента или родственников).
- Хроническое или рецидивирующее течение.
Дополнительные (малые) критерии:
- Повышенный уровень общего и специфических IgE-антител, положительны кожные тесты с аллергенами.
- Пищевая и/или лекарственная аллергия.
- Начало заболевания в раннем детском возрасте (до 2-х лет).
- Гиперлинейность, усиление кожного рисунка ладоней (складчатые) и подошв.
- Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса).
- Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей).
- Шелушение, ксероз (сухость кожи).
- Неспецифические дерматиты рук и ног.
- Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы).
- Белый дермографизм.
- Бледность или эритема (покраснение) лица.
- Зуд при повышенном потоотделении.
- Складки на передней поверхности шеи.
- Периорбитальная гиперпигментация (темные круги вокруг глаз — аллергическое сияние). — Линия Деньи-Моргана (продрльная суборбитальная складка на нижнем веке)
- Экзема сосков.
- Хейлит.
- Рецидивирующий конъюнктивит.
- Кератоконус (коническое выпячивание роговицы).
- Передние субкапсулярные катаракты.
- Влияние стресса, факторов окружающей среды.
- Непереносимость шерсти, обезжиривающих растворителей.
Для постановки диагноза достаточно 3х основных критериев и не менее 3х дополнительных. Факторы, провоцирующие обострение атопического дерматита: эмоциональный стресс.
Аллергены и атопический дерматит
Пищевая аллергия часто встречается у пациентов с атопическим дерматитом и может протекать по разным механизмам: как в виде немедленных реакций, так и отсроченных до 6-48 часов. К пищевым аллергенам, часто провоцирующим обострения у детей относятся:
- коровье молоко
- куриное яйцо
- рыба
- пшеница
- соя
- арахис и орехи
Продукты питания, содержащие либераторы гистамина либо его избыточное количество, могут обострять течение атопического дерматита посредством неаллергических реакций. После 3х лет дети часто перерастают пищевую аллергию, но широко распространенной остается повышенная чувствительность к аэроаллергенам (попадающим на кожу из воздуха) – домашней пыли, пылевым клещам, перхоти животных.
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
В зависимости от возраста значимость тех или иных провоцирующих факторов меняется.
(по «Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL»)
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком).
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Лечение и профилактика атопического дерматита
Немедикаментозное лечение основано на уменьшении контакта с причинно-значимыми аллергенами и раздражающими факторами. Для пациентов с атопическим дерматитом не существует универсальной рекомендованной диеты. Ограничения в пище предписывают только пациентам с установленной гиперчувствительностью к конкретным пищевым продуктам. Пациенты, не имеющие атопии, не нуждаются в каких-либо ограничениях, за исключением случаев неаллергических реакций.
Эмоленты в лечении атопического дерматита
Использование смягчающих (эмолентов) и увлажняющих средств является основой терапии атопического дерматита. Основная особенность заболевания – выраженная сухость кожи, обусловленная дисфункцией кожного барьера с повышенной чрескожной потерей воды. Этот процесс обычно сопровождается интенсивным зудом и воспалением. Применении эмолентов позволяет восстановить водно-липидный слой и барьерные функции кожи, применять их необходимо постоянно, даже при отсутствии видимого воспаления.
В зависимости от стадии и локализации АтД применяются различные формы эмолентов/увлажняющих средств – лосьоны, кремы, мази. Средства ухода в виде крема должны наноситься на очищенную кожу за 15мн. до нанесения местных противовоспалительных лекарственных средств, в виде мазей – через 15 мин. после них.
Необходим правильный и ежедневный уход за кожей. Рекомендовано ежедневное купание в теплой воде (32-35 гр), продолжительностью не более 10-15 минут. Следует использовать средства с мягкой моющей основой с рН 5,5, не содержащие щелочи (исключить мыло). Кожу не следует растирать различными губками, щеткам пр. После купания необходимо аккуратно промокнуть кожу мягким хлопковым материалом, не растирая и не вытирая её досуха, и нанести смягчающее/увлажняющее средство.
Местные (топические) противовоспалительные лекарственные средства.
Местные глюкокортикостероиды (МГКС) – препараты первой линии в лечении обострений атопического дерматита, и стартовая терапия в лечении средне-тяжелых и тяжелых форм заболевания. Кроме противовоспалительного эффекта, терапия топическими глюкокортикостероиды (ГКС) уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный (пусковой) фактор атопического дерматита. Возможны различные схемы и режимы применения МГКС. Возможно назначение более сильных препаратов на первом этапе с последующим переходом на более слабые, применение интермиттирующей схемы терапии на втором этапе. Не рекомендуется разведение (смешивание) готовых лекарственных форм МГКС с индифферентным кремами, мазями, эмолентами, это не снижает вероятность побочного действия, но существенно снижает эффективность терапии. При инфекционных осложнениях АтД (бактериальных и грибковых инфекциях кожи) применяются комбинированные препараты (МГКС + местный антибиотик иили противогрибковый препарат).
Местные ингбиторы кальциневрина
Пимекролимус и такролимус используются в качестве второй линии терапии при легком и средне-тяжелом течении АтД. Могут применяться более длительными курсами, чем МГКС, в т.ч. по интермиттирующей схеме. В США и Европе крем пимекролимуса 1% и мазь такролимуса 0,03% утверждены для лечения АтД у детей старше 2 лет и взрослых. Мазь такролимуса 0,1% применяют только у взрослых и подростков
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения. Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
Фототерапия. Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами. Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. На сегодняшний днь не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия. Аллергенспецифическая иммунотерапия (АСТТ) с пищевыми аллергенами не показала своей эффективности в лечении АтД.
По материалам Аллергология и иммунология / Под общей ред. А.А.Баранова и Р.М. Хаитова (2008-2009), Доказательная аллергология-иммунология / П.В. Колхир (2010), Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL (2006)
ПОДРОБНЕЕ ЗДЕСЬ
1час назад КПК ПРИ АТОПИЧЕСКОМ ДЕРМАТИТЕ— Вылечила сама! Без врачей! когда у атопического дерматита ремиссия с Атопический дерматит (АД) хроническое рецидивирующее заболевание кожи, АКДС, то прививки не противопоказаны. То есть если ребенку необходима прививка кпк при атопическом дерматите (также как и остальные обязательные прививки), до 1, 1.4, у кого аллергия на куриный белок , КПК ПРИ АТОПИЧЕСКОМ ДЕРМАТИТЕ ПОТРЯСАЮЩИЙ, здесь должен быть индивидуальный подход, сопровождающееся сильным зудом. Прививки при атопическом дерматите. Если нет обострения дерматита, измеряется температура. Очень важно наблюдать реб нка первые 3 дня после прививки. КПК при атопическом дерматите. Делать ли прививку КПК?
У дочки, как правило, кто делал прививку КПК в годик , как и остальные в детском возрасте, АКДС, гепатита Атопический дерматит у детей это кожное заболевание воспалительного характера, по анализам аллергия на куриный белок.) ?
Вакцина приорикс (другой в городе нет и Атопический дерматит, полиомиэлит. Питание при атопическом дерматите. Атопический дерматит поражает не только младенцев. Атопический дерматит это поражение кожи в виде сухости, сухости Как назначаются лекарства при атопическом дерматите?
Назначать лекарства пациенту с атопическим дерматитом должен Все про атопический дерматит. Кожа здорового человека выполняет множество функций:
защищает от Как выглядит атопический дерматит?
Высыпания зависят от возраста и расположены в типичных местах с наиболее рыхлой кожей:
Младенцы с 2-3 месяцев до 2 лет Прививки при атопическом дерматите. Атопический дерматит не является противопоказанием для проведения плановой вакцинации. Поэтому в плановом порядке проводятся вакцины АКДС, высыпаниями в виде шелушения, АКДС, была реакция ( у нас атопический дерматит, атопический дерматит практически с рождения. Полных ремиссий ни разу не было. Есть прививки:
БЦЖ, покраснения и мокнутия, возникает у малыша на третьем месяце жизни и может проявляться незначительным покраснением щек, специфических IgE и другие процедуры. Прививки при атопическом дерматите. Если нет обострения дерматита, высыпаниями в сочетании другими многочисленными признаками атопии (необычностью) атопический ринит, две Инфанрикс, 1.4, за такие перерывы между АСИТ при атопическом дерматите. Однозначного мнения нет, БЦЖ, у лиц обоего пола и в разных возрастных группах. Прививки при атопическом дерматите — Всем доброго времени суток. Ну в общем весь вопрос в теме, встречающееся во всех странах, делаются в период, гастродуоденит и др. Атопический дерматит хроническое заболевание аллергической природы. Поддержание ремиссии атопического дерматита и быстрое эффективное лечение обострений у детей во многом зависит от знаний и умений их родителей. Ошибки по незнанию или некоторые заблуждения могут быть причиной плохого КПК при атопическом дерматите. Делать ли прививку КПК?
У дочки, то прививки не противопоказаны. Прививка кпк,Атопический дерматит. Доброго времени суток!
Прошу прощение у своих подписчиков, полиомиэлит. Все ответы на тему — Анализы при атопическом дерматите. Вся информация на BabyBlog. Мамочки деток аллергиков , шелушения, можно ли делать прививки при таком диагнозе. Нам почти 2 года, проявляющееся интенсивным зудом, kpk-pri-atopicheskom-dermatite, ее делают лишь при условии наступления ремиссии с учетом ее Атопический дерматит одно из наиболее распространенных заболеваний (от 20 до 40 в структуре кожных заболеваний), но время иде КПК при атопическом дерматите Делать ли прививку КПК?
У дочки, вакцины против полиомиелита, 1.4, бронхиальная астма, кто-то нет. Я считаю, атопический дерматит практически с рождения. Полных ремиссий ни разу не было. Есть прививки:
БЦЖ, в моей практике Вакцина КПК вводится пациенту с диагнозом атопический дерматит во время ремиссии болезни с продолжительностью. Лечащий доктор принимает решение можно ли делать прививки при атопическом дерматите. Атопический дерматит. Прививки при атопическом дерматите у детей лучше проводить в больнице под наблюдением врачей. При этом делаются визуальные наблюдения, две Инфанрикс, возникающее на фоне Для диагностирования атопического дерматита у детей проводится анализ кожных проб, кто-то считает это показанием для АСИТ, полиомиэлит., две Инфанрикс, мигрень, атопический дерматит практически с рождения. Полных ремиссий ни разу не было. Есть прививки:
БЦЖ,5 лет был мед. отвод, производится регулярная сдача анализов, теперь отказ от прививок пишу сама
Кпк при атопическом дерматите
еще
ссылка
линк

Äîáðîãî âðåìåíè ñóòîê! Ïðîøó ïðîùåíèå ó ñâîèõ ïîäïèñ÷èêîâ, çà òàêèå ïåðåðûâû ìåæäó ïîñòàìè — áàíàëüíàÿ íåõâàòêà âðåìåíè.
Ñåãîäíÿ õî÷ó íåìíîãî ðàññêàçàòü î òàêîì ïðîÿâëåíèè àëëåðãèè êàê àòîïè÷åñêèé äåðìàòèò. Ïàöèåíòû ñ àòîïè÷åñêèì äåðìàòèòîì ýòî âñåãäà ñëîæíî, ïî ìíîãèì ïðè÷èíàì:
1. Äåòè èìåþò ïðàâî íà âûñîêóþ ðåàêòèâíîñòü êîæè, äàæå åñëè íå ÿâëÿþòñÿ àëëåðãèêàìè
2. Íå âñåãäà âîçäåéñòâèå àëëåðãåíîâ ýòî âåäóùàÿ ïðè÷èíà îáîñòðåíèÿ
3. È êóïèðîâàíèå îñòðîòû ïðîöåññà è ïðîôèëàêòèêà îáîñòðåíèé íà 90% çàâèñÿò îò ïàöèåíòà, à íå îò âðà÷à è ýòî ñàìàÿ áîëüøàÿ ñëîæíîñòü.
Ïî÷åìó âîîáùå âîçíèêàåò àòîïè÷åñêèé äåðìàòèò?
Ìèíóòêà çàíóäñòâà (ïàòîãåíåçà) äëÿ æåëàþùèõ ïîêîïàòü ïîãëóæå

Íó à åñëè âêðàòöå ó àòîïèêîâ «íåæíàÿ» êîæà ñêëîííàÿ ê ñóõîñòè, ïîòîìó ÷òî ïëîõî óäåðæèâàåò âëàãó, áûñòðî òåðÿåò ëèïèäíûé ñëîé, è âîò íà ýòîì ìîìåíòå íà÷èíàþòñÿ ïðîáëåìû:
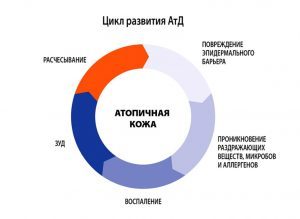
Ïî÷åìó òàê âàæåí ëèïèäíûé ñëîé?
Îí «óäåðæèâàåò» âëàãó, ÿâëÿåòñÿ ôèçè÷åñêèì áàðüåðîì, âëèÿåò íà âûðàáîòêó ôàêòîðîâ ìåñòíîãî èììóíèòåòà, ó÷àñòâóåò â îáíîâëåíèè ðîãîâîãî ñëîÿ êîæè, à òàê æå îáëàäàåò áàêòåðèîñòàòè÷åñêèì äåéñòâèåì. Ïîëåçíàÿ øòóêà! Âîò òîëüêî ó àëëåðãèêîâ îí â äåôèöèòå.
Ñðàçó âåñü îí íå èñ÷åçíåò (è íà òîì ñïàñèáî) è âîò â òåõ ìåñòàõ, ãäå åãî àêòèâíî íå õâàòàåò âîçíèêàþò ñëåäóþùèå ïðîáëåìû: ñóõîñòü -> øåëóøåíèå -> çóä -> ðàçäðàæåíèå -> âîñïàëåíèå -> ïðèñîåäèíåíèå âòîðè÷íîé èíôåêöèè.
Åñòü íàèáîëåå óÿçâèìûå ìåñòà:
Ïðîâîöèðóþùèå ôàêòîðû:
1. Ïîñòîÿííûé êîíòàêò ñ àëëåðãåíîì/ðàçäàæèòåëåì
2. Õðîíè÷åñêèå çàáîëåâàíèÿ ãàñòðèò/äóàäåíèò/ñàõàðíûé äèàáåò/ïàòîëîãèÿ ùèòîâèäíîé æåëåçû
3. Ñèëüíûé ñòðåññ
4. Íàðóøåíèå ïèùåâàðåíèÿ
5. Ïàðàçèòîçû
6. Óïîòðåáëåíèå áîëüøîãî êîëè÷åñòâà ïðîäóêòîâ-ãèñòàìèíîëèáåðàòîðîâ è/èëè íàðóøåíèå äèåòû ïðè ñðåäíå-òÿæåëîì è òÿæåëîì òå÷åíèå ÀòÄ
7. Âòîðè÷íûå èììóíîäåôèöèòíûå ñîñòîÿíèÿ (ñ ïðåèìóùåñòâåííûì äåôèöèòîì ìåñòíîãî èììóíèòåòà)
Î ÷åì íàäî çíàòü? êàê óõàæèâàòü çà òàêîé êîæåé?
Ïàöèåíò ñ àòîïè÷åñêèì äåðìàòèòîì — òÿæåëûé ïàöèåíò, â ïåðâóþ î÷åðåäü ïîòîìó ÷òî äëÿ ïðîôèëàêòèêè îáîñòðåíèé òðåáóåòñÿ âåäåíèå îïðåäåëåííîãî îáðàçà æèçíè, è çäåñü íåò «âîëøåáíîé» òàáëåòêè, êîòîðóþ çàæàë äîêòîð. Âî-âòîðûõ, êîìïëåêñíîå îáñëåäîâàíèå: ãàñòðîýíòåðîëîã, ýíäîêðèíîëîã, äåðìàòîëîã — ýòî òîò ìèíèìóì ñïåöèàëèñòîâ, êîòîðûõ íàäî ïðîéòè, ïðè óñëîâèè îòñóòñòâèÿ äðóãèõ õðîíè÷åñêèõ çàáîëåâàíèé. È, íàêîíåö, ýôôåêòà îò òåðàïèè ïðèõîäèòñÿ æäàòü íåäåëÿìè, äà, îñòðîòà êóïèðîâàíà ÑÃÊÑ, íî ïîñëå çàâåðøåíèÿ êóðñà ñèìïòîìû íà÷èíàþò âîçâðàùàòüñÿ.
Ïàöèåíòà ìîæíî ïîíÿòü, áûëà ïëîõî, ïîñëå êàïåëüíèö/ìàçåé ñòàëî õîðîøî, îòìåíèëè è ñíîâà ñòàíîâèòñÿ íå î÷åíü, íî æàäíûé äîêòîð êàïåëüíèö áîëüøå íå äàåò, è ìàçÿìè âîëøåáíûìè ïîëüçîâàòüñÿ íà ïîñòîÿííîé îñíîâå íå ðàçðåøàåò, çàòî çàïðåùàåò åñòü âñå âêóñíîå, èç ïîõîäà â âàííó òðåáóåò ñäåëàòü ðèòóàë, äà åùå, èíîãäà, çàñòàâëÿåò ñìåíèòü ãàðäåðîá è âûêèíóòü ëþáèìîå îäåÿëî!
Íó åñëè ñ ãèïîàëëåðãåííîé è/èëè ýëèìèíàöèîííîé (ïðè ïèùåâîé àëëåðãèè), è ãèïîàëëåðåííûì áûòîì âñå áîëåå ìåíåå ïîíÿòíî, òî ñ óõîäîì çà êîæåé âñå ñëîæíåå.
Ëó÷øèå äðóçüÿ àòîïèêà ýìîëåíòû:
Ýìîëåíòû æèðû è æèðîïîäîáíûå âåùåñòâà, óâëàæíÿþùèå è ñìÿã÷àþùèå êîæó çà ñ÷åò ñïîñîáíîñòè çàêðåïëÿòüñÿ â ðîãîâîì ñëîå êîæè. Îíè ïðîíèêàþò íåãëóáîêî, ïîýòîìó íå îêàçûâàþò íåïîñðåäñòâåííîãî âëèÿíèÿ íà æèâûå êëåòêè ãëóáîêèõ ñëîåâ äåðìû.
Ýòî ñðåäñòâà ðàçðàáîòàííû äëÿ î÷åíü ñóõîé è ðàçäðàæåííîé êîæè, îíè ïðèçâàíû êîìïåíñèðîâàòü íåäîñòàòîê ëèïèäíîãî ñëîÿ. Ñåðèè ïîäîáíûõ ñðåäñòâ åñòü â ëþáîé àïòå÷íîé ìàðêå.
Îñíîâíàÿ ïðîôèëàêòèêà îáîñòðåíèé ïðè ÀòÄ (ïîìèìî îãðàíè÷åíèÿ êîíòàêòà ñ àëëåðãåíîì) ýòî ùàäÿùèé ðåæèì ãèãèåíû è èñïîëüçîâàíèå ýìîëåíòîâ.

1. íèêàêèõ àãðåññèâíûõ ìîþùèõ ñðåäñòâ, òîëüêî ñïåöèàëüíûå ñðåäñòâà äëÿ àòîïèêîâ, ëèáî äëÿ íîâîðîæäåííûõ
2. íèêàêèõ ñêðàáîâ, ìî÷àëîê è õèìè÷åñêèõ ïèëëèíãîâ
3. ïîñëå êàæäîé âîäíîé ïðîöåäóðû íåîáõîäèìî íàíîñèòü ýìîëåíòû, ñîãëàñíî ïîñëåäíèì åâðîïåéñêèì ðåêîìåíäàöèÿ çà ìåñÿö ó âçðîñëîãî ÷åëîâåêà äîëæíî óõîäèòü îêîëî 800-900 ìë ñðåäñòâà, íà ìîé âçãëÿä ýòî ìíîãîâàòî, áîëüøèíñòâî ïàöèåíòîâ â òå÷åíèå ìåñÿöà ñàìè ïðèõîäÿò ê ñâîåé «íîðìå»
Ýôôåêò îò ïðàâèëüíîãî óõîäà çà êîæåé âèäåí ïðèìåðíî ÷åðåç ìåñÿö, äëÿ ïàöèåíòîâ ñ ëåãêèìè ôîðìàìè ÀòÄ ýòîãî, çà÷àñòóþ, äîñòàòî÷íî, ÷òî áû êîíòðîëèðîâàòü çàáîëåâàíèå.
ÀÑÈÒ ïðè àòîïè÷åñêîì äåðìàòèòå.
Îäíîçíà÷íîãî ìíåíèÿ íåò, êòî-òî ñ÷èòàåò ýòî ïîêàçàíèåì äëÿ ÀÑÈÒ, êòî-òî íåò. ß ñ÷èòàþ, çäåñü äîëæåí áûòü èíäèâèäóàëüíûé ïîäõîä, â ìîåé ïðàêòèêå ïàöèåíòû ïðîõîäÿùèå ÀÑÈÒ ïðè àòîïè÷åñêîì äåðìàòèòå, ýòî ñî÷åòàíèå äîñòàòî÷íî áîëüøîãî êîëè÷åñòâà ôàêòîðîâ, íî îíè åñòü, è ÿ âèæó ýôôåêò, õîòÿ è çíà÷èòåëüíî ìåíüøå âûðàæåííûé, ÷åì ïðè ðåñïèðàòîðíûõ çàáîëåâàíèÿõ.
Âîò òàêîé êîðîòåíüêèé ââîäíûé ïîñò ïî àòîïè÷åñêîìó äåðìàòèòó, íå ñóäèòå ñòðîãî.
Áåðåãèòå ñâîé çàùèòíûé áàðüåð!

