Лечение дерматита у детей зож

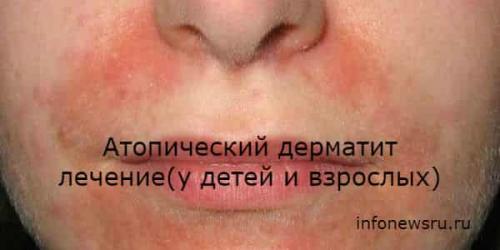
Атопический дерматит (экзема) — это состояние, которое делает кожу красной и зудящей. Это распространено у детей, но может произойти в любом возрасте.
Не найдено никакого лечения от этого кожного заболевания. Но лечение и меры по самообслуживанию могут облегчить зуд и предотвратить новые вспышки. Например, чтобы избегать симптомы не используйте жесткое мыло. Регулярно увлажняйте вашу кожу аптечными мазями, косметическими кремами и маслами.
Атопический дерматит является длительным (хроническим заболеванием)и имеет тенденцию периодически вспыхивать. Это может сопровождаться астмой или сенной лихорадкой.
Атопический дерматит имеет следующие симптомы
- Сухая кожа
- Зуд, который может быть тяжелым, особенно ночью
- Красно-коричнево-серые пятна, особенно на руках, ногах, лодыжках, запястьях, шее, верхней части груди, веках, внутри сгиба локтей и коленей, лица и кожи головы.
- Утолщенная, потрескавшаяся, чешуйчатая кожа.
- Сырая, чувствительная, опухшая кожа от царапин.
Чаще всего атопический дерматит начинается до 5 лет и может сохраняться в подростковом и взрослом возрасте. Для некоторых людей он периодически вспыхивает, а затем очищается на время, даже в течение нескольких лет.
Когда обратиться к врачу
Обратитесь к врачу, если ваше состояние или состояние ребенка:
- Причиняет неудобства во время сна и во время повседневной деятельности.
- Имеет инфекцию кожи-ищите красные полосы, гной, желтые струпья.
- Продолжаете испытывать симптомы, несмотря на попытки использования домашнего лечения.
Немедленно обратитесь за медицинской помощью если у вашего ребенка сыпь выглядит зараженной и у него лихорадка.
Спросить врача онлайн можно по этой ссылке…
Атопический дерматит имеет следующие причины
Здоровая кожа помогает сохранить влагу и защищает вас от бактерий, раздражителей и аллергенов. Экзема связана с вариацией генов, которая влияет на способность кожи обеспечить эту защиту. Атопический дерматит позволяет вашей коже быть подверженной факторам окружающей среды, раздражителям и аллергенами.
У некоторых детей, пищевая аллергия может сыграть роль в причинении экземы.
Фактор риска
Основным фактором риска атопического дерматита является наличие в личном или семейном анамнезе экземы, аллергии, сенной лихорадки или астмы.
Осложнения
Осложнения атопического дерматита (экземы) могут включать:
- Астма и сенная лихорадка. Экзема иногда предшествует этим условиям. Более половины детей с атопическим дерматитом к 13 годам развивают астму и сенную лихорадку.
- Хронический зуд, чешуйчатая кожа. Состояние кожи, называемое нейродермит, начинается с пятна зуда кожи. Вы царапаете область, что делает ее еще более зудящей. В конце концов, вы можете поцарапать просто из привычки. Это состояние может привести к тому, что пораженная кожа станет обесцвеченной, толстой и грубой.
- Кожная инфекция. Повторяющиеся царапины, которые ломают кожу, могут вызвать открытые язвы и трещины. Они повышают риск заражения бактериями и вирусами, включая вирус простого герпеса.
- Раздражающий дерматит. Это особенно влияет на людей, чья работа требует, чтобы их руки часто были влажными и подвергались суровому мылу, моющим и дезинфицирующим средствам.
- Аллергический контактный дерматит. Это состояние характерно для людей с атопическим дерматитом.
- Нарушение сна. Цикл зуда и царапин может вызвать плохое качество сна.
Атопический дерматит-профилактика
Следующие советы могут помочь предотвратить приступы атопического дерматита и свести к минимуму последствия пересушивания кожи после купания:
- Увлажняйте кожу не менее двух раз в день. Кремы, мази и лосьоны уплотняют влагу. Выберите продукты, которые хорошо работают для вас. Использование вазелина на коже малыша может помочь предотвратить развитие атопического дерматита.
- Попытайтесь определить и избежать возбудителей, которые ухудшают ваше состояние. Ухудшить реакцию кожи может: пот, лишний вес, мыло, тензиды, пыль и цветение. Уменьшите влияние этих средств. Младенцы и дети могут испытать вспышки от некоторой еды, включая яйца, молоко, сою и пшеницу. Поговорите с врачом вашего ребенка о выявлении потенциальных пищевых аллергий.
- Примите более короткие ванны или душ. Ограничьте время в ваннах и душах от 10 до 15 минут. И используйте теплую, а не горячую воду.
- Принимайте ванну с отбеливателем. Ванна с разбавленным отбеливателем уменьшает бактерии на коже и связанные с ними инфекции. Добавьте 1/2 стакана (118 миллилитров) домашнего отбеливателя, а не концентрированного отбеливателя, в 40-галлонную (151-литровую) ванну, наполненную теплой водой. Измерения для ушата заполненного к отверстиям дренажа переполнения. Выдержите от шеи вниз или как раз тронутых зон кожи на около 10 минут. Не погружайте голову. Принимайте ванну с отбеливателем не более двух раз в неделю.
- Используйте только нежное мыло. Выбирайте мягкое мыло. Мыла дезодоранта и противобактериологические мыла могут извлечь больше естественных масел и высушить вашу кожу.
- Тщательно высушите себя. После купания мягко протрите кожу сухим мягким полотенцем и нанесите увлажняющий крем, пока кожа еще влажная.
Диагноз
Для выявления атопического дерматита (экземы) лабораторный анализ не требуется. Ваш доктор вероятно сделает диагноз путем рассматривания вашей кожи и историю вашей болезни.
Если вы подозреваете, что определенная пища вызвала сыпь у вашего ребенка, сообщите об этом врачу и спросите о выявлении потенциальных пищевых аллергий.
Лечение
Атопический дерматит может быть стойким. Вы можете попробовать различные методы лечения в течение нескольких месяцев или лет, чтобы контролировать его. И даже если лечение будет успешным, признаки и симптомы могут вернуться вновь.
Важно распознать состояние на ранней стадии, чтобы можно было начать лечение. Если регулярное увлажнение и другие шаги по уходу за собой не помогают, ваш врач может предложить одну или несколько из следующих процедур:
Применение лекарств
- Средства, которые контролируют зуд и помогают восстановить кожу. Ваш доктор может прописать мазь кортикостероида. Наносить его по назначению, после увлажнения. Чрезмерное использование этого препарата может вызвать побочные эффекты, включая истончение кожи.
- Другие мази, содержащие препараты, называемые ингибиторами кальцинейрина, такие как Такролимус и Пимекролимус, влияют на вашу иммунную систему. Они используются людьми старше 2 лет, чтобы помочь контролировать реакцию кожи. Наносить его по назначению, после увлажнения. Избегайте сильного солнечного света при использовании этих продуктов.
- Лекарства для борьбы с инфекцией. Ваш врач может назначить антибактериальный крем, если у вашей кожи есть бактериальная инфекция, открытая рана или трещины. Он может порекомендовать принять устные антибиотики на короткое время для того чтобы обработать инфекцию.
- Пероральные препараты, которые контролируют воспаление. Для более-серьезных случаев, ваш доктор может предписать устные кортикостероиды-как преднизон. Эти лекарства эффективны но не могут быть использованы долгосрочно из-за потенциальных серьезных побочных эффектов.
Терапевтические процедуры
- Мокрые повязки. Эффективная, интенсивная обработка для строгого атопического дерматита включает оборачивать тронутую область с злободневными кортикостероидами и влажными повязками. Иногда это делается в больнице для людей с широко распространенными поражениями, потому что это трудоемкий процесс и требует сестринского опыта. Или, попросите вашего доктора чтобы научил вас как сделать эту процедуру на дому.
- Световая терапия. Применяется с осторожностью и редко в крайних случаях. Простейшая форма светотерапии (фототерапия) включает в себя воздействие на кожу контролируемого количества естественного солнечного света. Другие формы используют искусственные ультрафиолетовые лучи (UVA) и узкополосные ультрафиолетовые лучи B (UVB) либо самостоятельно либо с лекарствами. Хотя эффективная, долгосрочная светлая терапия имеет вредные влияния, включая преждевременное вызревание кожи и увеличенный риск рака кожи. По этим причинам фототерапия реже используется у маленьких детей и не назначается младенцам. Поговорите со своим врачом о плюсах и минусах светотерапии.
- Рекомендация. Разговор с терапевтом или другим консультантом может помочь людям, которые смущены или разочарованы своим состоянием кожи.
- Релаксация, изменение поведения и биологическая обратная связь. Эти подходы могут помочь людям, которые обычно царапаются.
Атопический дерматит у грудничка

Лечение включает в себя:
- Выявление и предотвращение раздражителей кожи.
- Предотвращение экстремальных температур.
- Смазывание кожи ребенка с помощью масел, кремов или мазей.
Обратитесь к врачу вашего ребенка, если эти меры не улучшают сыпь или если сыпь выглядит зараженной. Ваш ребенок может нуждаться в рецепте лекарства, чтобы контролировать сыпь или лечить инфекцию. Ваш доктор может также порекомендовать устный антигистамин для того чтобы помочь уменьшить зуд и погрузить в полусонное состояние, который может быть полезен и защитить ребенка от дискомфорта.
Читайте также статью: Атопический дерматит у детей
Образ жизни и домашние средства
Чтобы уменьшить зуд и успокоить воспаленную кожу, попробуйте эти меры по уходу за собой:
- Увлажните кожу не менее двух раз в день. Найдите продукт или комбинацию продуктов, которая подходит для вас. Вы можете попробовать масла для ванн, кремы, мази или спреи. Для ребенка режим дважды в день может быть мазью перед сном и перед школой. Мази более жирные и жалят меньше при применении.
- Нанесите мазь против зуда на пораженный участок. Мазь содержащий хотя бы 1 процент кортизола, может временно сбросить зуд. Наносить его не более двух раз в день на пораженный участок, после увлажнения. Использование увлажняющего средства помогает лечебному крему лучше проникать в кожу. После того, как ваша реакция улучшилась, вы можете использовать этот тип крема реже, чтобы предотвратить вспышки.
- Примите антигистаминные противозудные препараты Варианты лекарств(антигистаминные) — такие как Цетиризин (Зиртек) и другие, могут быть полезно если зуд аллергический. Но прием подобных лекарств вызывает сонливость, так что лучше принимать их перед сном.
- Не чешитесь. Вместо того, чтобы царапать когда чешется, попробуйте отжать на коже. Покройте зудящую область, если вы не можете удержаться от того, чтобы почесать. Для детей может помочь подстричь ногти и заставить их носить перчатки ночью.
- Нанесите бинты. Покрывать пораженную область с помощью повязки защитит кожу от царапания.
- Примите теплую ванну. Воду в ванне посыпать пищевой содой, сырой или коллоидной овсянкой-(мелко измельченной), которая изготавливается для ванны. Выдержите от 10 до 15 минут. Нанесите увлажняющий крем, пока кожа еще влажная.
- Выбирайте мягкое мыло без красителей и отдушек. Используйте увлажняющее не щелочное мыло. Смывайте мыло тщательно, полностью.
- Используйте увлажнитель. Горячий, сухой крытый воздух может высушивать чувствительную кожу и усилить зуд и шелушение.
- Носите дышащую, гладкую текстурированную одежду. Уменьшите раздражение, избегая ношение грубой одежды, плотной или царапающей. Кроме того, носить одежду из натуральных тканей в жаркую погоду или во время упражнений, чтобы предотвратить чрезмерное потоотделение.
- Лечить стресс и беспокойство. Стресс и другие эмоциональные расстройства могут усугубить атопический дерматит. Попытка улучшить ваше эмоциональное здоровье также могут помочь.
Поддержка
Атопический дерматит может быть особенно стрессовым, неприятным или неловким для подростков и молодых людей. Это может нарушить их сон и даже привести к депрессии. А близкие члены семьи людей с таким состоянием могут столкнуться с финансовыми, социальными и эмоциональными проблемами.
Обратитесь за психологической поддержкой к консультацией выбрав подходящего специалиста из списка.
Визит к врачу
Вы, скорее всего, начнете свое лечение с посещения врача.
Вот некоторая информация, чтобы помочь вам подготовиться к назначению.
Что вы можете сделать
- Перечислите ваши признаки и симптомы, когда они начали проявляться, и как долго они длились. Кроме того, это может помочь перечислить факторы, которые вызвали или ухудшили ваши симптомы — такие как мыло или моющие средства, табачный дым, потливость или продолжительный, горячий душ.
- Составьте список всех лекарств, витаминов, добавок и трав, которые вы принимаете.
- Продумайте вопросы для того чтобы задать их вашему доктору.
Для атопического дерматита, некоторые основные вопросы которые вы можете спросить вашего доктора включают:
- Что может вызвать мои признаки и симптомы?
- Нужны ли тесты для подтверждения диагноза?
- Какое лечение вы рекомендуете, если таковое имеется?
- Это состояние временное или хроническое?
- Какие альтернативы основному подходу вы предлагаете?
- Какие процедуры по уходу за кожей вы рекомендуете, чтобы улучшить мои симптомы?
Чего ожидать от вашего врача
Ваш врач, скорее всего, задаст вам несколько вопросов, в том числе:
- Когда у вас начались симптомы?
- Как часто у вас появляются эти симптомы?
- Были ли ваши симптомы непрерывными или случайными?
- Что, если что-нибудь, похоже, улучшает ваши симптомы?
- У вас или у других членов семьи имеется ли астма или аллергия?
- Какие у вас увлечения?
- Вы находитесь в прямом контакте с домашними животными? Какие продукты используются вами в косметических целях на вашей коже?
- Влияет ли ваше состояние на ваш сон или вашу способность заниматься вашей повседневной деятельностью?
Навигация по записям
Источник
 Дерматит у детей – это комплекс воспалительно-аллергических реакций кожи, возникающих в ответ на воздействие различных раздражителей. Проявляется эритемой различных участков кожи, зудом, наличием сыпи или чешуек, изменением чувствительности воспаленных участков кожи, ухудшением общего самочувствия.
Дерматит у детей – это комплекс воспалительно-аллергических реакций кожи, возникающих в ответ на воздействие различных раздражителей. Проявляется эритемой различных участков кожи, зудом, наличием сыпи или чешуек, изменением чувствительности воспаленных участков кожи, ухудшением общего самочувствия.
В детской дерматологии и педиатрии дерматиты составляют 25-57% случаев всех заболеваний кожи. У детей чаще всего встречаются атопический, себорейный, контактный и пеленочный дерматиты. Как правило, дерматиты у детей манифестируют на первом году жизни, а в дошкольном и школьном возрасте впервые развиваются относительно редко. Начавшись в раннем детстве, дерматит может приобрести рецидивирующее течение и привести к снижению социальной адаптации ребенка.
Причины дерматита у детей
Атопический дерматит у детей является типичным аллергодерматозом, в основе развития которого лежит наследственная предрасположенность, аллергенные и неаллергенные причинные факторы. Для обозначения атопического дерматита у детей дерматологи и педиатры иногда используют термины «детская экзема», «экссудативный диатез», «аллергический диатез» и др.
У детей с атопическим дерматитом чаще всего имеется отягощенный семейный анамнез по аллергическим заболеваниям (бронхиальной астме, пищевой аллергии, поллинозу и др.). К атопическому дерматиту склонные дети, находящиеся на искусственном вскармливании, страдающие пищевой, лекарственной, пыльцевой или бытовой аллергией, частыми инфекционно-вирусными заболеваниями, патологией ЖКТ (гастродуоденитом, аскаридозом, дисбактериозом и др.), иммунодефицитом.
Пеленочный дерматит у детей связан с плохим или неправильным уходом за ребенком: недостаточно частой сменой подгузников и одежды, редкими купаниями и т. д. Пеленочный дерматит у детей может возникать при длительном контакте кожи с механическими (тканью пеленки или подгузника), физическими (влажностью и температурой), химическими (аммиаком, солями желчных кислот, пищеварительными ферментами) и микробными (условно-патогенными и патогенными бактериями, дрожжевыми грибками рода кандида) факторами.
К развитию пеленочного дерматита предрасполагает недостаточная морфофункциональная зрелость кожных покровов у детей грудного возраста, обусловленная слабостью соединительнотканного компонента дермы, хрупкостью базальных мембран, тонкостью и ранимостью эпидермиса, слабой увлажненностью кожи, несовершенством терморегуляторной и иммунной функции кожи. К группе риска по возникновению пеленочного дерматита относятся недоношенные дети, страдающие гипотрофией, рахитом, дисбактериозом кишечника, частыми поносами.
Этиологическим агентом себорейного дерматита у детей выступает грибок Malassezia furfu, являющийся представителем нормобиоты здоровой кожи человека. При хорошей иммунной реактивности грибок ведет себя спокойно, однако при различного рода нарушениях гомеостаза может вызывать перхоть, фолликулит и себорейный дерматит у детей.
Контактный дерматит у детей может возникать при чрезмерном воздействии на кожу низких или высоких температур, солнечных лучей, УФО, рентгеновских лучей; частой обработке кожи дезинфицирующими средствами (спиртом, эфиром, йодом); применении средств гигиены и косметики (стиральных порошков, кремов, присыпок), контакте с некоторыми видами растений (борщевик, молочай, лютик, примула, арника) и насекомых.
Усугубить течение различных видов дерматита у детей могут климато-географические и метеорологические факторы, бытовые условия, ОРВИ, анемии, ожирение, психологические стрессы, вакцинация.
Симптомы дерматита у детей
Симптомы атопического дерматита у детей
Атопический дерматит у детей обычно манифестирует в первом полугодии жизни; реже развивается в дошкольном, школьном или подростковом возрасте. Кожные высыпания при атопическом дерматите у детей могут быть представлены стойкой гиперемией или преходящей эритемой, сухостью и шелушением кожи либо мокнущей папулезно-везикулезной сыпью на эритематозном фоне. К характерным признакам атопического дерматита у детей относятся симметричность поражения кожи на лице, конечностях, сгибательных поверхностях суставов; зуд различной интенсивности. Довольно часто при атопическом дерматите у детей обнаруживается складчатость (гиперлинеарность) ладоней и подошв; фолликулярный гиперкератоз локтей, предплечий, плеч; белый дермографизм, расчесы кожи, пиодермии, гиперпигментация век («аллергическое сияние»), хейлит, крапивница, кератоконус, рецидивирующий конъюнктивит и др.
Естественным ходом прогрессирования атопического дерматита у детей при отсутствии надлежащего лечения может стать так называемый «атопический марш» или атопическая болезнь, характеризующаяся присоединением других аллергических заболеваний: аллергического конъюнктивита, аллергического ринита, бронхиальной астмы.
Симптомы себорейного дерматита у детей
Себорейный дерматит встречается примерно у 10% детей первых 3 месяцев жизни и полностью прекращается к 2-4 годам. Первые проявления себорейного дерматита у ребенка могут появиться уже на 2-3 неделе жизни. При этом на волосистых участках головы образуются сероватые отрубевидные чешуйки (гнейс), которые, сливаясь, превращаются в сплошную сальную корку. Гнейс может распространяться на кожу лба, бровей, заушной области; иногда пятнисто-папулезные высыпания, покрытые чешуйками на периферии, обнаруживаются в естественных складках туловища и конечностей.
Отличительными особенностями себорейного дерматита у детей служит минимальная выраженность зуда, отсутствие экссудации (чешуйки сальные, но сухие). При насильственном снятии корочек обнажается ярко гиперемированная кожа; в этом случае она может мокнуть и легко инфицироваться.
Симптомы пеленочного дерматита у детей
Пеленочный дерматит у детей характеризуется раздражением кожных покровов ягодичной области, внутренней поверхности бедер, промежности, поясницы, живота, т. е. участков кожи, соприкасающихся с мокрыми и загрязненными подгузниками, пеленками, ползунками. Пеленочный дерматит встречается у 35-50% грудничков, чаще развивается у девочек в возрасте от 6 до 12 месяцев.
По степени выраженности клинических проявлений выделяют 3 степени пеленочного дерматита. При легких проявлениях дерматита у детей возникает умеренная гиперемия кожи, неярко выраженная сыпь и мацерация кожи в местах типичной локализации. Пеленочный дерматит средней степени тяжести характеризуется образованием папул, пустул и инфильтратов на раздраженных участках кожных покровов. Тяжелый пеленочный дерматит у детей протекает с вскрытием пузырьков, образованием участков мокнутия и эрозий, обширных сливных инфильтратов.
Развитие пеленочного дерматита влияет на общее самочувствие детей: они становятся беспокойными, часто плачут, плохо спят, поскольку воспаленные участки кожи сильно зудят, а прикосновения к ним причиняют дискомфорт и боль. У девочек пеленочный дерматит может приводить к развитию вульвита.
Симптомы контактного дерматита у детей
Проявления контактного дерматита у детей возникают непосредственно на том участке кожи, с которым соприкасался какой-либо раздражитель. Основные признаки контактного дерматита у детей включают отечную гиперемию кожи с резкими границами, сильный зуд, жжение, болезненность, образование волдырей, вскрытие которых приводит к формированию мокнущих эрозивных участков.
Контактный дерматит у детей может принимать острое или хроническое течение. Острая фаза наступает сразу после контакта с раздражителем и прекращается вскоре после завершения воздействия. Хроническое течение дерматит у детей приобретает после частого повторного воздействия агрессивного фактора.
Диагностика дерматита у детей
Появление любых высыпаний на коже ребенка требует внимательной оценки со стороны педиатра, детского дерматолога, детского аллерголога-иммунолога, иногда – детского инфекциониста. При подозрении на дерматит у детей проводится тщательный сбор анамнеза, осмотр кожных покровов, клинико-лабораторное обследование.
В диагностике атопического дерматита у детей важную роль играет выявление в крови эозинофилии, повышенного уровня общего IgE, аллергенспецифических IgE и IgG методами ИФА, RAST, RIST, MAST; наличие положительных кожных или провокационных тестов с аллергенами.
При наличии вторичной инфекции проводится бактериологическое исследование мазков; для обнаружения патогенных грибков изучается соскоб с гладкой кожи. В рамках обследования детей с дерматитом важно исследование копрограммы, кала на дисбактериоз и яйца гельминтов, проведение УЗИ органов брюшной полости. Иногда с целью дифференциальной диагностики выполняется биопсия кожи.
В процессе обследования важно уточнить причины и форму дерматита у детей, а также исключить наличие иммунодефицитных заболеваний (синдрома Вискотта-Олдрича, гипериммуноглобулинемии Е), розового лишая, микробной экземы, чесотки, ихтиоза, псориаза, лимфомы кожи.
Лечение дерматита у детей
Реализация комплексного подхода к терапии атопического дерматита у детей включает снижение или исключение контакта с аллергеном, правильный подбор диеты, медикаментозную терапию, аллерген-специфическую иммунотерапию. Системная фармакотерапия предусматривает прием антигистаминных препаратов, НПВС, энтеросорбентов, ферментов, витаминных препаратов; при тяжелом течении дерматита у детей – глюкокортикоидов. Для купирования обострений атопического дерматита у детей используется плазмаферез или гемосорбция.
Топическая терапия направлена на устранение воспаления и сухости кожи, восстановление барьерных свойств кожи и профилактику вторичной инфекции. Она включает наружное применение кортикостероидных мазей, нестероидных гидролипидных кремов, дезинфицирующих жидкостей, примочек, влажно-высыхающих повязок. При атопическом дерматите у детей хорошо себя зарекомендовали нефармакологические методы лечения: рефлексотерапия, гипербарическая оксигенация, индуктотермия, магнитотерапия, светотерапия. При резистентных к традиционной терапии формах атопического дерматита у детей может применяться ПУВА-терапия.
Основу лечения себорейного дерматита у детей составляет правильно организация ухода за пораженной кожей с помощью специальных противогрибковых шампуней и кремов. Детям назначается мытье головы дерматологическими шампунями с кетоконазолом циклопироксом, дегтем и др.), обладающими фунгистатическим, фунгицидным, кераторегулирующим и противовоспалительным и действием. После этого на кожу головы наносится минеральное или оливковое масло. Для очищения участков себореи на гладкой коже используются специальные гели, после чего кожа смазывается дерматологическим кремом. В среднем курс терапии себорейного дерматита у детей длится около 6 недель.
В лечении пеленочного дерматита у детей главная роль отводится организации правильного гигиенического ухода: частой смене пеленок и подгузников, подмыванию ребенка после каждого акта мочеиспускания и дефекации, принятию воздушных и травяных ванн. Пораженные участки кожи ребенка должны тщательно высушиваться, обрабатываться присыпками и лечебными средствами гигиены, содержащими пантенол, декспантенол, пироктона оламин и т. п.). Следует избегать назначения топических кортикостероидов при лечении пеленочного дерматита у детей.
Терапия контактного дерматита у детей предполагает исключение воздействия на кожу агрессивных веществ. Для снятия воспаления применяются пасты на основе цинка, мази на основе ланолина, присыпки, отвары трав.
Профилактика дерматита у детей
При любых формах дерматита у детей важны общие мероприятия: закаливающие процедуры, правильный уход за детской кожей, использование высококачественной детской косметики и гипоаллергенных средств гигиены, ношение одежды из натуральных материалов и т. д. Необходима смена подгузников каждые 4 часа (или сразу после дефекации), недопущение длительного контакта кожи с выделениями. Важное значение имеет коррекция рациона питания, нормализация деятельности ЖКТ.
При атопическом дерматите у детей следует избегать контакта с бытовыми и пищевыми аллергенами. Продлению ремиссии способствуют длительные курсы климатотерапии.
Источник


