Лекарственный дерматит мкб 10

Атопический дерматит – распространенное заболевание кожи, имеющее аллергическую природу. Рассмотрим классификацию и факторы риска развития этого состояния, опишем методы диагностики и принципы лечения, а также ответим на вопрос, какой код по МКБ-10 у аллергического дерматита.
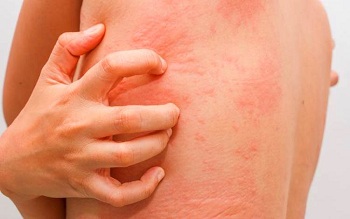 Аллергический дерматит (МКБ-10 – L23) – это поражение кожи аллергического характера, больше присущее детскому возрасту при наличии наследственного фактора.
Аллергический дерматит (МКБ-10 – L23) – это поражение кожи аллергического характера, больше присущее детскому возрасту при наличии наследственного фактора.
Обычно АД имеет хроническое рецидивирующее течение и возрастные особенности расположения и строения воспалительных очагов, проявляется кожным зудом.
Заболевание обусловлено повышенной чувствительностью как к аллергенам, так и к неспецифическим раздражителям.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
 МКБ 10: Пункт L20 Атопический дерматит
МКБ 10: Пункт L20 Атопический дерматит
Состав пункта
- L20.0 Почесуха Бенье
- L20.9 Атопический дерматит неуточненный
- L20.8 Другие атопические дерматиты
Классификация
Единой классификации атопического дерматита (МКБ-10 — L23) на сегодняшний день не разработано.
Условно принято выделять две формы болезни:
- Экзогенную, связанную в первую очередь с респираторной аллергией и сенсибилизацией к воздушным аллергенам.
- Эндогенную, не ассоциированную с вышеупомянутыми состояниями.
Риск возникновения респираторной аллергии у лиц с атопическим дерматитом, согласно статистике, составляет порядка 30-80%.
У 60% пациентов выявлена скрытая склонность к развитию бронхиальной астмы, а в 30-40% это заболевание рано или поздно развивается.
Документ «Пересмотренная номенклатура в аллергологии» предлагает выделять дерматиты аллергической и неаллергической природы.
Неаллергический характер атопического дерматита (код по МКБ-10 — L23) предполагают лишь у 10-20% лиц, хотя, согласно последним исследованиям, данная разновидность заболевания встречается лишь в 5,4% случаев.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Факторы риска
Выделяют внутренние (эндогенные) и внешние (экзогенные) факторы риска развития аллергического дерматита (МКБ-10 — L23).
К первым относятся:
- отягощенная наследственность;
- гиперреактивность кожи;
- атопия.
Внешние факторы риска более разнообразны. К ним относят аллергенные и неаллергенные причинные факторы (триггеры).
Аллергенные факторы:
- употребление некоторых пищевых продуктов;
- использование раздражающих чистящих и моющих средств;
- вдыхание пыльцы растений;
- грибковые и бактериальные поражения кожи.
Среди неаллергенных факторов выделяют:
- сильное психоэмоциональное напряжение;
- погодные изменения;
- вдыхание табачного дыма;
- прием некоторых пищевых добавок;
- поллютанты;
- ксенобиотики.
Действие триггеров могут усугублять:
- нерациональное питание;
- неправильный уход за кожей;
- неблагоприятные бытовые условия;
- стрессы, нервное напряжение;
- вирусные инфекции;
- иммунопрофилактика (вакцинация).
☆ Алгоритм сбора жалоба и анамнеза АтД в Системе Консилиум
Оценка степени тяжести атопического дерматита
Степень тяжести аллергического дерматита (код по МКБ-10 — L23) определяется с учетом:
- Частоты и длительности обострений;
- продолжительности ремиссий;
- распространенности патологического процесса;
- особенностей строения и расположения воспалительных элементов на коже;
- интенсивности кожного зуда;
- нарушений сна;
- эффективности проводимого лечения.
При оценке степени тяжести АД также используются полуколичественные шкалы — SCORAD (ScoringofAtopicDermatitis), EASI (Exzema Areaand SeverityIndex), IGA (Investigator’s Global Assessment).
Возрастные периоды болезни: детский и взрослый
Выделяют следующие возрастные периоды течения атопического дерматита (МКБ-10 — L23):
- Первый (младенческий) – встречается у детей до 2 лет. Клинически проявляется гиперемированной и отечной кожей, наличием микровезикул. Можно наблюдать корки, трещины, шелушение. Чащу всего поражается лицо ребенка (кроме носогубного треугольника), наружная поверхность рук и ног, локти, подколенные ямочки, туловищу, запястья, область ягодиц. Пациента беспокоит зуд, дермографизм красный или смешанный.
- Второй (детский) – наблюдается у детей от 2 до 13 лет. Проявляется отеком и покраснением кожи, лихенификацией, наличием бляшек, папул, эрозий. Кожа сама по себе сухая, покрыта чешуйками в виде мелких пластинок или чешуек. Поражена в основном кожа на сгибательных поверхностях рук и ног, шее, локтях, под коленями, а также на тыльной стороне кистей рук. Возможна повышенная пигментация век, появление характерной кожной складки в области нижнего века. Зуд, различный по интенсивности, приводит к возникновению своего рода замкнутого круга «зуд – расчесы – сыпь – зуд». Дермографизм белый или смешанный.
- Третий (подростковый, взрослый) – наблюдается у детей старше 13 лет. В этом периоде у пациента обнаруживаются крупные, слегка блестящие лихеноидные папулы, выраженная лихенификация, обильные геморрагические корки на пораженных участках. Как правило, это лицо, шея, локти, запястья, тыльная сторона кистей рук. Пациент жалуется на выраженный зуд. Дермографизм белый, стойкий.
Аллергологическое обследование
Если нет обострений, больному показаны специфические скарификационные тесты со стандартным набором ингаляционных аллергенов. Проведение иммунологического обследования необязательно.
Может потребоваться определение концентрации иммуноглобулинов А, М и G в сыворотке крови – это позволяет исключить селективный дефицит иммуноглобулина А, сопровождающийся клиническими проявлениями дерматита (МКБ-10 – L23).
Если наблюдается диффузный патологический процесс на коже или имеются другие противопоказания к аллергологическому исследованию непосредственно на коже, проводится лабораторная диагностика – исследование сыворотки крови на предмет концентрации иммуноглобулина Е (как правило, он существенно выходит за верхние границы нормы, однако не является специфическим признаком заболевания) и наличия антител изотипа иммуноглобулина Е к аллергенам неинфекционной природы или их составляющим.
Второй результат получают при помощи таких видов исследований, как:
- ИФА;
- РАСТ;
- МАСТ;
- ISAC.
Таким образом, аллергологическое исследование включает в себя и сбор анамнеза, и тесты invivo, и диагностику invitro.
✔ Элиминационные мероприятия при аллергическом дерматите в Системе Консилиум
Сбор аллергологического анамнеза при атопическом дерматите (код по МКБ-10 — L23) помогает определить причинно-значимый аллерген и некоторые другие провоцирующие факторы:
- семейный анамнез – наличие и развитие аллергических заболеваний у ближайших родственников пациента;
- история развития патологического процесса на коже больного (включая наличие инфекций – вирусных, грибковых, бактериальных), сезонность наступления обострений, связь с воздействием аллергенов.
- наличие клинических проявлений аллергии со стороны дыхательной системы;
- сведения о факторах риска: течение беременности и родов у молодой матери, питание во время вынашивания ребенка, наличие профессиональных вредностей, жилищно-бытовые условия, характер вскармливания ребенка, перенесенные заболевания, наличие аллергии на продукты питания и лекарственные препараты, другие провоцирующие факторы, и др.
Современные методы лабораторной диагностики основаны на применении экстрактов аллергенов (МАСТ, РАСТ, ИФА) или их составляющих (ISAC).
Последний является более предпочтительным и имеет ряд преимуществ – он позволяет выявить молекулы аллергенов, в том числе и перекрестных.
Это дает возможность максимально точно определить показания к аллерген-специфической иммунотерапии и прогнозировать ее эффективность, а также прописать больному с перекрестной формой пищевой аллергии индивидуальную элиминационную диету.

Лечение
Лечение дерматита (МКБ-10 – L23) нацелено на:
- введение больного в стойкую ремиссию;
- улучшение состояния кожного покрова – уменьшение шелушения и зуда, профилактика развития вторичной бактериальной инфекции, увлажнение, смягчение, восстановление защитных свойств;
- предупреждение перехода АД в тяжелую форму;
- предупреждение развития респираторных проявлений аллергии, их лечение;
- восстановление утраченной работоспособности;
- повышение качества жизни.
Основные принципы лечения:
- элиминация причинно-значимых аллергенов;
- местное лечение и правильный уход за кожей;
- применение системных лекарственных препаратов;
- АСИТ;
- использование физиотерапии;
- реабилитация и профилактика;
- обучение.
Сегодня широко распространен ступенчатый подход к лечению дерматита (МКБ – L23). Он предусматривает поочередное использование различных методов лечения исходя из степени тяжести заболевания.
В случае развития вторичной кожной инфекции необходимо назначение антимикробных препаратов и местных антисептиков на любой стадии болезни.
Такой подход к лечению атопического дерматита был предложен еще в 2006 году международной группой PRACTALL, в состав которой входили Европейская Академия Аллергологии и Клинической Иммунологии и Американская Академия Аллергии, Астмы и Международным консенсусом Европейских научных ассоциаций в 2012 году, состоящим из следующих объединений:
- Европейский Дерматологический Форум (European Dermatology Forum (EDF);
- Европейская Академия Дерматологии и Венерологии (European Academy of Dermatology and Venereology (EADV);
- Европейская Федерация Аллергии (European Federation of Allergy (EFA);
- Европейская Комиссия по Атопическому Дерматиту European Task Forceon Atopic Dermatitis (ETFAD);
- Европейской Общество Педиатрической Дерматологии (European Society of Pediatric Dermatology (ESPD);
- Global Allergy and Asthma European Network (GA2LEN).
Если у больного подтверждена сенсибилизация к конкретным аллергенам, показано проведение АСИТ.
Если проводимое лечение не приносит ожидаемого эффекта, необходимо обратить внимание на то, насколько ответственно относится больной к выполнению рекомендаций, и при необходимости провести дифференциальную диагностику с другими кожными и системными патологиями.
Материалы по лечению заболевания в системе Консилиум
- Клинические рекомендации
- Памятки для пациентов: готовые материалы, чтобы распечатать
- Критерии качества лечения
- Справочники: полезные в повседневной работе документы (шкалы, таблицы, алгоритмы и т.д.).
- Стандарты: материалы для подготовки к проверкам и экспертизам.
Забрать материалы
L20 Атопический дерматит входит в:
Класс XII. L00-L99 Болезни кожи и подкожной клетчатки
Исключены:
- отдельные состояния, возникающие в перинатальном периоде (P00-P96)
- некоторые инфекционные и паразитарные болезни (A00-B99)
- осложнения беременности, родов и послеродового периода (O00-O99)
- врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99)
- болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00-E90)
- травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98)
- липомеланотический ретикулез (I89.8)
- новообразования (C00-D48)
- симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других
рубриках (R00-R99) - системные нарушения соединительной ткани (M30-M36)
Блоки класса
- L00-L08 Инфекции кожи и подкожной клетчатки
- L10-L14 Буллезные нарушения
- L20-L30 Дерматит и экзема
- L40-L45 Папулосквамозные нарушения
- L50-L54 Крапивница и эритема
- L55-L59 Болезни кожи и подкожной клетчатки, связанные с излучением
- L60-L75 Болезни придатков кожи
- L80-L99 Другие болезни кожи и подкожной клетчатки
Звездочкой отмечены следующие категории:
- L14* Буллезные нарушения кожи при болезнях, классифицированных в других рубриках
- L45* Папулосквамозные нарушения при болезнях, классифицированных в других рубриках
- L54* Эритема при болезнях, классифицированных в других рубриках
- L62* Изменения ногтей при болезнях, классифицированных в других рубриках
- L86* Кератодермии при болезнях, классифицированных в других рубриках
- L99* Другие нарушения кожи и подкожной клетчатки при болезнях, классифицированных в других рубриках
Открыть другие классы
Блок L20-L30 Дерматит и экзема
- L20 Атопический дерматит
- L21 Себорейный дерматит
- L23 Аллергический контактный дерматит
- L24 Простой раздражительный [irritant] контактный дерматит
- L25 Контактный дерматит неуточненный
- L27 Дерматит, вызванный веществами, принятыми внутрь
- L28 Простой хронический лишай и почесуха
- L29 Зуд
- L30 Другие дерматиты
Все блоки
Смотреть список литературы
Материал проверен экспертами Актион Медицина
Источник
Дерматит аллергической природы – распространенное заболевание. Оно встречается и среди женщин, и среди мужчин. Известны случаи, когда патология развивается у детей на первом году жизни. Всемирная организация здравоохранения регистрирует рост количества больных. Она связывает этот факт с ухудшением экологии, с изменением питания в сторону употребления рафинированных продуктов, в составе которых содержатся консерванты, загустители, ароматизаторы, усилители вкуса.
Международная классификация МКБ-10
Во всемирной классификации болезней аллергический дерматит имеет код МКБ-10 L23. У каждого заболевания свое цифровое обозначение. Оно указывает на причину развития патологии. Для случаев, когда выявить этиологию не удается, выделен отдельный пункт.

Каждая форма аллергического дерматита в описываемой классификации начинается с общего кода (L23). После точки идет цифра, которая указывает на фактор-провокатор болезни.
L23. 0 – чрезмерная сенсибилизация, вызванная контактом с каким-либо металлом.
L23. 1 – клейкое вещество.
L23. 2 – средства, выпускаемые косметологической промышленностью.
L23.3 – лекарственные препараты.
L23. 4 – краситель.
L23. 5 – химические вещества.
L23. 6 – пищевые продукты.
L23. 7 – пыльца растений.
L23.8 – другие вещества (пыль, шерсть животных).
L23. 9 – неустановленные аллергические агенты.
На самом деле, список раздражителей, способных спровоцировать аллергический дерматит, очень большой. У каждого человека может развиться чувствительность к любому другому агенту. Возможность его выявления позволяет подбирать правильную терапию.
Классификация заболевания аллергический дерматит
При изучении патогенеза была выявлена схожесть клинических проявлений воздействия группы аналогичных веществ. На основании этого факта была сформулирована классификация и выделены четыре основные формы аллергического дерматита.
| Название | Механизм развития | Диагностические признаки |
| Контактный | Обратная реакция на контакт с внешним раздражителем | На месте контакта аллергена с кожей формируется очаг покраснения. На нем достаточно быстро формируется папулезная сыпь. Внутри пузырьков содержится прозрачная жидкость. Когда они лопаются, обнажается болезненная язвочка, она со временем покрывается красной коркой. Процесс сопровождается сильнейшим зудом. Зона поражения дальше места контакта самостоятельно не распространяется |
| Токсико-аллергический | Обратная реакция на проникновение патогенная внутрь организма через ротоглотку или дыхательные пути, а также посредством инъекций | Сыпь появляется по всему телу, пораженные участки сильно чешутся, больной испытывает общее недомогание, он может жаловаться на повышение температуры тела, головную боль, тошноту и рвоту |
| Атопический | Заболевание, при котором срабатывает наследственный фактор | При развитии этой формы наблюдается сочетание хронического поражения кожного покрова и симптомов респираторного заболевания. На теле появляется мокрая сыпь, очаги поражения располагаются симметрично друг другу |
| Фиксированный | Местная воспалительная реакция, формирующаяся в качестве ответа на воздействие вещества, в составе которого есть сульфаниламиды | На коже появляются пятна красно-пурпурного цвета с четкими границами |
Каждый отдельный вид аллергического дерматита развивается в два этапа: в острый период наблюдается ярко выраженная клиническая картина, даже при отсутствии терапии она способна самостоятельно стихать. При этом заболевание полностью не проходит. Оно переходит в хроническую фазу, для которой характерно появление зудящих плоских высыпаний, из которых постоянно сочится экссудат. Фазы обострения и ремиссии сменяют друг друга. Длительность острого периода зависит от тяжести патологии.
Диагностика аллергического дерматита и его лечение
При появлении описываемых симптомов необходимо обращаться за помощью к дерматологу или аллергологу. Диагностировать заболевание можно по клиническим проявлениям. Лечение аллергического дерматита без выявления первопричины оказывается бесполезным, поэтому больному назначаются провокационные тесты, которые помогают определить патоген.
Терапия начинается с его исключения. Больному назначаются системные и местные медикаментозные средства, которые позволяют:
- снимать остроту воспаления и отечность,
- устранять зуд,
- производить детоксикацию организма,
- улучшать микрофлору кишечника.
Для этих целей используются пероральные антигистаминные средства нового поколения («Эбастин», «Лоратадин», «Кларитин»), кремы и мази с таким же эффектом («Фенистил гель»), слабительные препараты, «Активированный уголь», «Смекта». При тяжелом течении аллергического дерматита в схему лечения дополнительно включаются глюкокортикоиды (гормональные мази).
Игнорировать заболевание нельзя, даже контактный дерматит, вызывающий локализованные формы поражения кожного покрова, может быть опасным для человека. Аллергены имеют свойство скапливаться в организме. Увеличение их количества приводит к распространению сыпи по всему телу. В этом случае нередко развиваются осложнения, сопровождающиеся отечностью горла. Больной при этом испытывает приступы удушья. Процесс усугубляется тем, что иногда не удается быстро обнаружить патоген и исключить его воздействие. У детей аллергический дерматит развивается всегда стремительно, поэтому, важно вовремя обращаться за помощью к специалистам.
Источник
Экзема (дерматит) проявляется образованием пятен красной, сухой и зудящей кожи, часто покрытых пузырьками. Это состояние также называют дерматитом. Факторы риска зависят or формы болезни.
Основные характеристики экземы — красная, сухая и зудящая кожа, которая иногда покрывается мелкими пузырьками, наполненными жидкостью. Экзема имеет тенденцию к периодическим рецидивам в течение всей жизни больного. Существует несколько различных форм экземы. Некоторые провоцируются вполне определенными факторами, но другие, например, монетовидная экзема, развиваются по неизвестным причинам.
Атопический дерматит — самая распространенная форма экземы. Обычно она впервые проявляется еще в грудном возрасте и может обостряться в подростковом и среднем возрасте. Причина этого состояния не известна, но люди с наследственной склонностью к аллергическим реакциям, в том числе к астме, более предрасположены к этой форме экземы.
Контактный дерматит. Прямой контакт с раздражающими веществами или аллергическая реакция на них может привести к развитию другой формы экземы — контактному дерматиту.
Себорейный дерматит. Эта форма экземы поражает всех, от грудных детей до взрослых. Точная причина себорейного дерматита остается неизвестной, хотя это состояние часто связано с размножением на коже дрожжеподобных микроорганизмов.
Монетовидная экзема. Эта форма экземы более распространена у мужчин, чем у женщин. При монетовидной экземе на коже рук, ног и туловища появляются зудящие круглые бляшки сухой кожи, более того, пораженная кожа может мокнуть.
Астеатоз — кожное заболевание, чаще всего встречается у пожилых людей. Его вызывает сухость кожи, что является одним из признаков старения организма. Кроме этого, пребывание на сухом и холодном воздухе также может вызывать астеатоз. Характеризуется разбросанными чешуйчатыми бляшками, которые иногда покрываются трещинами.
Дисгидроз. Эта форма экземы наблюдается на участках толстой кожи на пальцах, ладонях и ступнях. Вначале появляются зудящие пузырьки, иногда они сливаются и формируют большие мокнущие области, которые утолщаются и трескаются. Причина не известна.
Для снятия зуда и воспаления кожи применяют кортикостероиды местного действия. Нужно избегать контактов с веществами, которые могут раздражать кожу. В случае контактного дерматита для определения причины аллергии применяют кожные пробы. Большинство форм экземы можно успешно контролировать.
Экзема у детей — зуд и покраснение кожи, иногда сопровождаемые появлением шелушащейся сыпи. Может наблюдаться в любом возрасте, но чаще всего развивается в возрасте младше 18 месяцев. Иногда предрасположенность к заболеванию передается по наследству. Воздействие раздражающих веществ усугубляет ситуацию. Пол значения не имеет.
Заболевание может длиться многие годы, хотя обычно проходит в раннем детском возрасте. У ребенка с экземой наблюдается покраснение, воспаление кожи, зуд, что может вызывать его беспокойство. Причины экземы у детей остаются неизученными. У некоторых детей вызывать экзему могут некоторые аллергены (вещества, провоцирующие аллергическую реакцию). К ним может относиться: коровье молоко, соя, пшеница и яйца.
Дети с экземой также подвержены другим состояниям, которыми сопровождается аллергия, таким как сенная лихорадка и астма. Близкие родственники ребенка также могут страдать аллергией некоторых типов, что позволяет предположить участие наследственных факторов в появлении экземы.
В число симптомов экземы у детей могут входить:
— красная шелушащаяся сыпь;
— сильный зуд;
— постепенное истончение кожи.
У младенцев появление сыпи обычно наблюдается на лице и шее, а когда ребенок начинает ползать, переходит на колени и локти. У детей старшего возраста сыпь обычно появляется на внутренней части локтевых и коленных суставов и на запястьях. Сильный зуд заставляет ребенка расчесывать пораженное место, нарушая при этом целостность кожных покровов и облегчая попадание в ранку болезнетворных бактерий. При развитии инфекции воспаление становится тяжелее, ранки начинают мокнуть.
Редким, но серьезным осложнением экземы является вариолиформный пустулез Капоши, который развивается, если ребенок, страдающий экземой инфицируется вирусом простого герпеса. Это осложнение сопровождается распространением сыпи по всему телу, образованием пузырей и повышением температуры тела.
При развитии у ребенка экземы следует обратиться к врачу. Детский врач объяснит правила ежедневного ухода за кожей ребенка, а также порекомендует те средства ухода за кожей ребенка, которые подходят ему наилучшим образом, например, не содержашие ароматических добавок масла для ванны или крема. Врач может назначить кортикостероиды местного действия, позволяющие снять воспаление, и антибиотики в пероральной форме или мази с содержанием антибиотиков, если пораженные участки кожи инфицированы. Ребенку также будут назначены пероральные антигистаминные препараты, которые способствуют снижению зуда и действуют как успокаиваюшие средства.
В очень редких случаях дети с тяжелой формой экземы подлежат госпитализации. Лечение обычно состоит в наложении мазей с кортикостероидами на воспаленный участок и в наложении на пораженную кожу бинтов, пропитанных смягчающей мазью.
Чтобы предупреждать развитие рецидивов и поддерживать здоровье ребенка в нормальном состоянии, следует соблюдать следующие правила:
— избегать использования косметических средств с ароматическими добавками;
— подмывать ребенка не мылом, а смягчающим молочком;
— при мытье ребенка использовать увлажняющие средства для ванны;
— сразу после мытья втирать в кожу ребенка охлажденный увлажняющий крем;
— использовать назначенные врачом местные кортикостероиды;
— если ребенок расчесывает ранки, следует убедиться, что его ногти коротко острижены.
При развитии у ребенка вариолиформного пустулеза Капоши его следует госпитализировать для лечения. Лечение включает внутривенные вливания противовирусных препаратов.
Если установлено, что причиной экземы является какой-либо тип еды, исключение этого блюда из рациона ребенка может помочь справиться с проблемой. Тем не менее разработкой специальной диеты ребенка необходимо заниматься родителям совместно с врачом. Предотвратить развитие аллергии у ребенка может грудное вскармливание.
Так как экзема является хроническим заболеванием, против которого не существует лечения с немедленными и окончательными результатами, возможно использование методов альтернативной медицины по рекомендации врача.
Ребенок может страдать экземой в течение всего детства. Хотя не существует никакого эффективного лечения болезни, проявления симптомов экземы обычно удается контролировать. К юношескому возрасту экзема обычно проходит, не оставляя шрамов на коже, но в очень редких случаях высыпания могут продолжаться. Примерно у половины страдавших экземой развиваются другие аллергические реакции.
Источник

