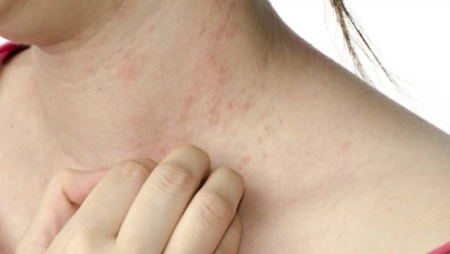
Матрасы при атопическом дерматите

Как отличить просто сухую кожу от атопичной, и какие средства помогут справиться с сухостью и зудом?
Скажем спасибо минусовой температуре на улице и сухому воздуху в помещениях: зима — время обострения атопического дерматита. Хотя все это — не причина, а следствие. Причина атопии — нарушение в ДНК.
Вместе с экспертами четырех дерматологических брендов мы решили разобраться в этой проблеме. На наши вопросы отвечали:
- Татьяна Щанкина, врач-дерматолог, валеолог, тренинг-менеджер дерматологических лабораторий Uriage
- Елена Пастернак, врач-дерматолог, косметолог, трихолог, практикующий специалист в области эстетической и антивозрастной медицины, руководитель медицинского департамента официального представительства Sesderma в России
- Александр Прокофьев, практикующий врач-дерматовенеролог, медицинский эксперт марки La Roche-Posay
- Паскаль Пьедимонте, международный тренер марки Bioderma
Что такое атопический дерматит?
Атопический дерматит — одно из самых распространенных заболеваний кожи. Понятие «атопия» американские ученые ввели в 1923 году, а термин «атопический дерматит» начал использоваться с 1933 года.
Это заболевание хроническое (то есть останется с вами на всю жизнь, вопрос лишь в том, насколько длинными будут ремиссии), незаразное, воспалительное. «Главным симптомом атопического дерматита является зуд, — рассказывает дерматолог Uriage Татьяна Щанкина. — Это заболевание аллергического характера, которое обусловлено генетически».
«Если сомневаетесь, больны ли вы атопическим дерматитом, или у вас просто сухая кожа, вспомните о членах своей семьи, — советует международный тренер Bioderma Паскаль Пьедимонте. — Страдал ли кто-то из родителей или братьев-сестер от той же проблемы? Были ли у них аллергический ринит? Астма? Сухость и зуд кожи, аллергический насморк и астма — три проявления одного и того же заболевания».
«Наличие у родителей или ближайших родственников атопической гиперчувствительности (ринит, дерматит, астма) определяет вероятность возникновения АД у ребенка в 50% случаев, — согласна дерматолог Sesderma Елена Пастернак. — Если атопия есть у обоих родителей, шансы, что она возникнет у ребенка, — около 80%».
Нейродермит, диатез — это отдельные диагнозы?
«Нейродермит, экссудативный диатез – синонимы атопического дерматита, — поясняет дерматолог, эксперт La Roche-Posay Александр Прокофьев. — Диатезом часто называют младенческие мокнущие высыпания на щечках, а нейродермитом — сухие инфильтративные высыпания у взрослых. Однако эти термины устаревают. В настоящее время принято говорить «атопический дерматит».
Когда впервые проявляется атопический дерматит? Может ли он возникнуть во взрослом возрасте?
Атопический дерматит встречается у людей обоего пола, разных возрастов, проживающих в любых странах. В мегаполисах заболеваемость выше, чем в сельской местности. Женщины болеют чаще — до 65%.
Выделяют три формы клинического течения АД: младенческая (до двух лет), детская и подростково-взрослая. По статистике, большинство первых проявлений приходится на возраст до 5 лет (90% всех случаев заболевания), и у 60% этих детей — уже в грудном возрасте.
«Редко, но бывает, что диагноз ставят и во взрослом возрасте, — рассказывает Паскаль Пьедимонте. — Правда, это также может означать, что просто вы не были правильно диагностированы в детстве». «В 25-40 лет атопический дерматит проявляется всего в 4% случаев, — говорит Александр Прокофьев. — Но и такое возможно».
Впрочем, у большинства больных к 30 годам наблюдается неполная ремиссия (сохраняются сухость кожи, повышенная чувствительность к раздражителям, возможны умеренные сезонные обострения). А после 40 лет может произойти излечение.
В чем причина возникновения атопического дерматита?
Прежде всего — гиперреактивность организма в ответ на взаимодействие с различными веществами. По сути, это аллергия, и ее «активация» заложена в ДНК.
Аллергия может возникнуть на пищевые продукты, бытовые факторы (домашняя пыль, перо подушек и т.д.), эпидермальные факторы — шерсть и перхоть домашних животных, перья птиц, корм для рыбок и т.д. А триггером могут стать психоэмоциональные перегрузки, смена климатических зон, экология, нарушение диеты.
Иногда причину удается найти, и тогда есть возможность изолировать больного от аллергена. Но порой определить аллерген невозможно, или контакт с ним неизбежен (как в случае с пылью).
Что конкретно происходит с кожей при атопическом дерматите? Каков механизм этого заболевания?
Александр Прокофьев: «В основе лежит мутация с потерей функции филаггрина. Филаггрин – особый белок, который участвует в дифференцировке клеток эпидермиса. Он необходим для поддержания барьерной функции кожи — обеспечивает сцепление и взаимодействие между корнеоцитами.
При нарушениях в структуре филаггрина связи между корнеоцитами ослабляются, усиливается трансэпидермальная потеря влаги. Кроме того, в верхних слоях кожи филаггрин распадается на органические кислоты (уроканиновую и пирролидон-5-карбоновую), а они являются естественными увлажняющими факторами и помогают поддерживать нормальный рН. Если филлагрина недостаточно, нарушается гидролипидная мантия.
Все эти изменения приводят к развитию атопического дерматита. Истончается подкожно-жировой слой, являющийся депо влаги, происходит нарушение работы сальных желез и процесс деления клеток. В результате появляется сухость, возникает воспалительное покраснение, трещины, зуд, который приводит к расчесам. (Полное отсутствие филаггрина ведет к развитию другого заболевания — ихтиоза.)
Чтобы вам было проще понять эти научные термины, можно сравнить кожу с кирпичной стеной, где клетки – кирпичи, а цемент – липидный слой. При атопическом дерматите происходит потеря липидов (состав «цемента» нарушается), клетки-кирпичи удерживаются плохо, и стена становится ненадежной. Иначе говоря, кожа становится хрупкой и уязвимой к раздражителям».
В чем причины распространения атопического дерматита в мире?
По статистике, заболеваемость атопическим дерматитом растет. Точного ответа на вопрос «почему?» у ученых нет. К популярным версиям относят неблагоприятную экология, рост количества аллергенов. А также слишком активное использование агрессивных моющих средств — шампуней, гелей для душа, мыла — с высоким значением pH.
«Жизнь в современном мегаполисе с воздухом, полным загрязненных частиц, похоже, один из главных факторов, — считает Паскаль Пьедимонте. — Кожа реагирует на них, воспаление возникает как ответная реакция на контакт с загрязнением. Мы хотим очистить ее от всего этого и слишком увлекаемся средствами с жесткими ПАВами. Постоянно принимаем душ с мылом… На самом деле, в этом нет необходимости — часто достаточно просто воды. Есть у вас атопия или нет, очищение в любом случае должно быть максимально нежным».
Как, помимо сухости кожи, проявляется атопический дерматит?
«При остром течении появляется сильный зуд, красные пятна и папулы, мокнутия, отечность. Образуются корки, — рассказывает Татьяна Щанкина. — Папулы расположены преимущественно на лице, в области кожных складок, на локтях и под коленями, а также за ушами. Кожа становится очень сухой, появляется шелушение. Вне обострений кожа остается выраженно сухой, может трескаться, особенности в области тыльных поверхностей кистей, пальцев».
«Сухость кожи — лишь один из симптомов, — говорит Александр Прокофьев. — Поставить диагноз помогает наличие характерных высыпаний и зуд. Для хронического воспаления характерны лихенификация (уплотнение и инфильтрация кожи с усилением кожного рисунка), шелушение, расчесы. Эти расчесы не только доставляют дискомфорт, но и могут провоцировать осложнения: ведь кожа травмируется, и риск присоединения вторичной инфекции увеличивается».
«При постановке диагноза важна локализация высыпаний, — отмечает Елена Пастернак. — Это могут быть щеки, лоб, волосистая часть головы, локти и колени — там, где сгибаются конечности».
Для постановки диагноза «атопический дерматит» нужно посетить дерматолога, который осмотрит кожные покровы, выслушает жалобы и соберет анамнез. Не всегда шелушение и зуд указывают на то, что это атопия. Диагноз всегда ставит врач, назначая комплексное обследование. При осмотре можно также определить дермографизм кожи: нужно провести по ней тупым предметом, например, шпателем. При обострении полоса будет белой, в период ремиссии может становится розовой — это хороший признак.
Какое лечение может назначить дерматолог?
Основа лечения всегда, вне зависимости от тяжести, распространенности и остроты процесса, — средства ежедневного базового ухода за кожей.
Если течение болезни легкое или среднетяжелое, а поражения кожи ограниченные, то на время обострений может быть назначена преимущественно наружная терапия: глюкокортикостероидные препараты и ингибиторы кальциневрина.
Александр Прокофьев: «В тяжелых случаях назначают системную терапию — она может быть гормональная и цитостатическая. Но основное всегда — регулярное использование эмолентов (жиры и жироподобные вещества, которые могут фиксироваться в роговом слое кожи и смягчать ее — Прим. ред.). Если вспомнить, какие изменения происходят в коже, то становится понятно, что у пациентов страдает защитная функция из-за нарушения выработки липидов (жиров)».
«Средства дерматологической косметики значительно снижают частоту обострений, увеличивая период ремиссии, — говорит Татьяна Щанкина. — Такой уход направлен на повышение барьерной функции кожи. Если сухость не устранять, избавиться от расчесов и трещин, которые ведут к инфицированию, не удастся».
Что должно быть в составе косметики от атопического дерматита?
Татьяна Щанкина, Uriage: «Увлажняющие ингредиенты — мочевина, мукополисахариды, гиалуроновая кислота, глицерол. Смягчающие — масло ши, пантенол. Эмоленты — это липиды, способные фиксироваться в роговом слое эпидермиса. И, конечно, важны комплексы компонентов, которые успокаивают зуд, восстанавливают кожный барьер, уменьшают воспалению, стимулируют выработку антимикробных пептидов. У Uriage это средства линии Bariederm и Xemose».
Елена Пастернак, Sesderma: «Увлажняющие и противовоспалительные. Это церамиды, полиненасыщенные жирные кислоты, увлажнители и противовоспалительные компоненты (транексамовая кислота, ниацинамид, глицирретиновая кислота, босвеллиевые кислоты, экстракт красного винограда, молочные протеины и пр.). Чтобы ингредиенты работали лучше, используют липосомированные формы или ламилярные эмульсии».
Александр Прокофьев, La Roche-Posay: «Увлажняющие — глицерин, масла (масло карите, макадамии), витамин Е, мочевина, гиалуроновая кислота. Успокаивающие, восстанавливающие и противовоспалительные ингредиенты. К ним относятся компоненты естественного кожного сала: церамиды, триглицериды и фосфолипиды. Пантенол и ниацинамид восстанавливают кожу, снимают воспаление и ускоряют заживление. Есть и компоненты, способствующие восстановлению микробиома кожи — у La Roche-Posay это, например, Aqua Posae Filiformis».
Паскаль Пьедимонте, Bioderma: «Самые базовые ингредиенты эмолентов при атопии — те, что увлажняют (например, глицерин), и те, что создают на поврежденной коже пленку, которую она не может создать сама (это предотвращает потерю влаги). Уже они приносят облегчение атопику. Все дополнительные ингредиенты призваны продлить действие крема, который, например, работает на вас только 10 часов из 24-х, на больший срок. Это возможно, если стимулировать кожу различными ингредиентами к производству собственных протеинов и липидов. Поэтому в 2000 году в линию Atoderm мы добавили витамин PP — исследования показали, что он стимулирует производство натуральных липидов. А в 2007 добавился специальный растительный экстракт, воздействующий на вызывающие воспаление стафилококки в составе микрофлоры кожи».
Нужно ли пользоваться косметическими средствами от атопического дерматита постоянно или только в период обострений?
Все эксперты сошлись во мнении, что косметический уход требуется постоянно. «Лучше предупредить заболевание, чем его лечить», — считает Татьяна Щанкина. С ней согласен Александр Прокофьев: «Пользоваться грамотным уходом нужно и вне обострений. Можно выбрать на это время более легкие текстуры молочка или эмульсии. У детей даже в межрецидивный период кожа должна лосниться от кремов. Все это уменьшит риск такого грозного осложнения как «атопический марш» — развитие аллергического ринита и бронхиальной астмы».
Мой крем от атопического дерматита помогает всего на полдня — уже к обеду я начинаю чесаться. Что делать?
«Подбирать продукты для базового применения при атопии лучше со специалистом, — считает Елена Пастернак. — Кроме крема, важны средства очищения (ни в коем случае не мыло!) и продукты «интенсивной терапии». Наиболее выраженным эффект будет, если пользоваться всем этим постоянно. В зимнее время предпочтительно переходить на более плотные текстуры. Крем нужно наносить либо за 15 минут, до либо через 15 минут после использования противовоспалительного препарата. Важно, чтобы объем был достаточный: у взрослого расходуется до 600 граммов в неделю, у ребенка — до 250 граммов в неделю. Если применять их постоянно и правильно, можно избежать или ограничить применение глюкокортикостероидов».
Александр Прокофьев: «Приходится выбирать подходящий эмолент методом проб и ошибок. Увлажнять кожу нужно по мере необходимости, это может быть и 5 раз в день и чаще. В зимнее время при морозе на улице и сухом воздухе в отапливаемых помещениях может потребоваться более частое применение эмолентов. На работе их можно наносить локально в наиболее чувствительных зонах, для этого есть более компактные форматы, например, стики для снятия зуда и увлажнения кожи (как Lipikar AP+)».
Что нужно и не нужно делать, если у вас атопический дерматит?
Не рекомендуется:
- Долго принимать душ и ванну. «Длительный контакт с водой разрушает защитный гидролипидный слой, — говорит Александр Прокофьев. — Старайтесь, чтобы водные процедуры были не дольше 10 минут, а после нужно увлажнить кожу».
- Мыться в горячей воде. Она провоцирует зуд.
- Носить одежду из синтетики и шерсти — лучше, чтобы между кожей и этими тканями был слой из хлопчатобумажной ткани.
- Загорать. Солнечные лучи также приводят к снижению местного иммунитета кожи и нарушению барьерного слоя.
- Курить, употреблять алкоголь. «Курение и алкоголь добавляют повреждений, а атопичная кожа — уже и так поврежденная», — напоминает Паскаль Пьедимонте. Избегайте даже пассивного вдыхания табачного дыма.
- Расчесывать и тереть кожу.
- Использовать жесткие мочалки.
- Использовать спиртосодержащие средства — например, лосьоны.
Рекомендуется:
- Поддерживать дома температуру 20-22С.
- Поставить увлажнитель воздуха, особенно важно это во время отопительного сезона.
- Избегать стрессов.
- Избегать интенсивных физических нагрузок, приводящих к усиленному потоотделению.
- Если установлен пищевой аллерген — соблюдать диету. «У трети пациентов возможно обострение дерматита в результате пищевой аллергии, — советует Александр Прокофьев. — Но если пищевая аллергия не выявлена врачом, то не нужно истязать себя гипоаллергенными диетами, наоборот, пищевое разнообразие только укрепит организм».
- Избегать отдушек и ароматизаторов, так как они могут быть аллергенными и приводить к обострениям.
- Если вы пользуетесь духами — наносите их не на кожу, а на одежду, чтобы снизить вероятность контакта с аллергенами.
- Не используйте раздражающие очищающие средства. Александр Прокофьев: «Категорически нельзя использовать мыло! Обычное кусковое мыло имеет резкощелочной рН и обезжиривает и без того хрупкую защитную гидролипидную мантию кожи». Используйте специализированные средства — у них в названии часто есть слова Syndet (синдет — синтетический детергент, не содержащее мыла мягкое моющее средство), «без мыла» или soap free.
- При работе с красками, лаками, растворителями надевайте перчатки и маску.
- Если в доме очень жесткая вода, то лучше умываться кипяченой водой или установить фильтр.
«И главный совет, — настаивает Паскаль Пьедимонте, — использовать кремы постоянно. Опыт показывает, что люди этого, к сожалению, не делают. Часто причина в том, что им не нравится продукт — он скучный, без отдушек, без интересных текстур. Использование такого крема заставляет вспомнить, что ты чем-то болен, а это неприятно. Тем, кто страдает атопическим дерматитом, хочется тех же красивых и приятных средств, которыми пользуются остальные. Мы знаем об этом и работаем в этом направлении — например, ищем гипоаллергенные отдушки».
Чем еще можно помочь атопику?
- Врач может рекомендовать вам прием витаминов группы В. «Они повышают эффективность лечения, — говорит Елена Пастернак, — ускоряют процессы восстановления кожи. Повышается устойчивость мембран клеток, регулируется окисление липидов, стимулируется имунная система».
- Также врач может рекомендовать прием комплексов полиненасыщенных жирных кислот (ПНЖК). Они участвуют в восстановлении липидного обмена, повышают защитные функции кожи.
- Могут быть полезны витамин С (он отвечает за выработку интерферона, при недостатке которого наблюдается недостаточная стабилизация лизосом) и витамин А (при его нехватке плохо регулируются макрофаги, клеточные реакции становятся нестандартными).
Фото: © Yuichi Ikehata
- Кожа здорового человека выполняет множество функций: защищает от механических повреждений, проникновения инфекции и аллергенов, потери влаги, перегревания или переохлаждения, постоянно обновляется, достаточно увлажнена, нормально реагирует на раздражители.
- У деток с атопическим дерматитом кожный барьер нарушен, и поэтому, свои функции кожа выполняет недостаточно хорошо.
Отсюда и симптомы:
- Сухость — из-за потери воды (это называется транэпидермальная потеря воды — ТЭП), недостаточной продукции натурального увлажняющего фактора (НПФ) и липидов кожи.
- Шелушение — из-за сухости и нарушения процессов кератинизации (обновления рогового слоя за счет постоянного отмирания и слущивания поверхностных клеток кожи-кератиноцитов, в норме мы не замечаем этого процесса)
- Зуд — у него много причин: и сухость, и воздействие множества медиаторов, воспаление, и нейрогенные и психологические причины (привычка чесаться), и внешние факторы (температура, влажность, механическое трение).
- Воспаление имеет иммунные механизмы и повышает восприимчивость кожи к различным раздражителям — внутренним или внешним.
Итак, механизм: кожный барьер нарушен, есть признаки воспаления, аллергены и другие раздражители могут проникать в кожу, еще больше провоцируя воспаление и сенсибилизацию (аллергизацию), все это вызывает зуд, ребенок расчесывает кожу, что еще больше усиливает воспаление и повреждение кожи.
- Вот вам и замкнутый круг.

Как выглядит атопический дерматит?
Высыпания зависят от возраста и расположены в типичных местах — с наиболее рыхлой кожей:
Младенцы – с 2-3 месяцев до 2 лет:
- Где? лицо, волосистая часть головы и разгибательные поверхности (колени, локти, ягодицы).
- Часто в этот период мы видим пузырьки, мокнутие, покраснение.
- Кожа сухая, шелушится.
- Малыша беспокоит зуд – трется об окружающие предметы.
- Часто присоединяется вторичная инфекция из-за расчесов
- Ухудшается сон
- Под подгузником кожа обычно чистая из-за повышенной влажности.
Дети от 2х лет до половой зрелости:
- Где? сгибательные поверхности (на локтевых сгибах, коленях, запястьях, лодыжках, складке между ягодицами и ногами), шея, кожа вокруг глаз, губ.
- «атопическое лицо»: усиленная пигментация век с подчеркнутыми складками, шелушением кожи век и вычесыванием бровей
- Картина высыпаний тоже отличается от младенческой — в этом возрасте в основном
- сухость, утолщение кожи (лихенификация), пигментация (потемнение)
- складчатый характер пораженной кожи, выраженный кожный рисунок
- могут быть множественные расчесы и трещины кожи
- появляется сезонность течения
- беспокоит мучительный зуд, особенно по ночам
- зуд может беспокоить даже если нет видимого воспаления.

- Препараты 1го выбора для лечения обострений – это местные (еще их называют топические) глюкокортикостероиды
- Глюкортикоиды обладают противовоспалительным, противоаллергическим действием, подавляют местный иммунитет.
- В детской практике чаще всего применяются:
- Локоид (с 6 месяцев)
- Адвантан (с 4х месяцев)
- Элоком (с 2х лет)
Нельзя применять стероиды при инфекционных поражениях кожи, пеленочном дерматите, акне, наличии гиперчевствительности к омпонентам препарата, новообразованиях кожи.
- Короткий курс (3 дня) сильнодействующих стероидов также эффективен, как длительный (недельный) курс слабых препаратов.
- Не следует разводить лекарственные средства увлажняющими кремами. Это не уменьшит побочные действия, но существенно снизит эффективность лечения.
- Когда воспаление и зуд уменьшатся, можно переходить на более слабые стероиды и пользоваться ими реже.
- Рассчитать нужное количество препарата можно с помощью «правила одной фаланги»: полоска крема выдавливается по длине первой фаланги указательного пальца. Получится около 0, 5г крема. Этого количества достаточно для площади, равной двум ладоням взрослого человека.
- Тонкая кожа более проницаема для местных глюкокортикостероидов (кожа младенцев в целом и у всех детей-кожа гениталий, лица)
- Также увеличивают активность местных глюкокортикостероидов окклюзионные повязки.
- Мазь глубже проникает в кожу и более активна по сравнению с лосьонами и кремами.
- У детей непрерывный курс терапии не должен превышать 2 недель. Если требуется более длительное лечение, обговорите с врачом другие схемы (ступенчатая терапия, тандем-терапия, штрих-метод) или переход на нестероидные средства.
- Если воспаление осложнено бактериальной или грибковой инфекцией можно использовать комбинированные препараты – глюкокортикостероид+антибиотик и/или антимикотик

Важные принципы лечения
- Исключение триггеров (провоцирующих факторов, которые вызывают обострение):
- Ежедневный, правильный уход за кожей
- Своевременное лечение обострений
- Постепенное завершение длительного лечения гормональными средствами
- Желательно вывозить атопика к морю, экологически чистую местность. Учитывайте карты пыльцы и период цветения.
Отдельно два спорных момента в лечении атопического дерматита:
- Отечественная медицина поддерживает практику применения сорбентов (в начале, для связывания аллергенов), и пробиотиков (их можно применять длительно, курсами). В зарубежные протоколы они не включены. Последние клинические исследования не подтвердили эффективность данных средств при лечении атопического дерматита.
- Нужно ли применять антигистаминные препараты? При выраженном зуде и нарушении сна можно применять антигистаминные первого поколения (вызывают сонливость).
- Из-за седативного эффекта эти средства могут ухудшать обучаемость у детей школьного возраста.
- Абсолютным показанием к примененнию антигистаминных препаратов – наличие поллиноза, аллергического ринита.
- Применение системных антигистаминных средств без седативного эффекта (2,3 поколений) доказано НЕэффективна. Потому что они не лечат воспаление в коже и не влияют не происходящие там иммунные процессы. Гистамин – не единственный медиатор воспаления при АтД.

- Исключение триггеров-то есть провоцирующих факторов, которые вызывают обострение-основа лечения.
Они могут быть неаллергенные и аллергенные (те, к которым в крови можно обнаружить специфические IgE(«кровь на аллергены»))
Аллергенные: пищевые (только в 30-50% случаев, чаще всего молоко, яйца, орехи, рыба, морепродукты, соя, пшеница), аэроаллергены (пыльца, клещи домашней пыли, животные, споры грибов), микробные (стафилококки, стрептококки, маласезия, кандида на коже)
- Если в ходе обследования была доказана роль аллергена, полностью исключаем контакт с ним. Даже маленькие дозы могут вызывать реакцию. Исключение аллергена позволяет иммунной системе снять настороженность (т.е. сформировать толлерантность).
- Следует учитывать перекрестную аллергию (похожие белки с аллергеном могут быть распознаны иммунной системой как аллерген).
Неаллергенные:
- Физические: потение, расчесывание, одежда (тесная, колючие или жесткие ткани, бирки),
- Химические: косметика, бытовая химия, моющие вещества
- Раздражающая пища (острая, кислая) и гистаминолибераторы (продукты, которые содержат гистамин или провоцируют его выброс)
- Стресс (мама вышла на работу, переезд, пошел в сад, конфликты в семье и тд)
- Хронические заболевания
- Нарушенный режим сна и отдыха

- Ежедневный, правильный уход за кожей включает в себя:
- Недолгое купание (5-10 мин) в прохладной воде (ежедневно или через 1-2 дня). Горячая вода и разница температур вызывает зуд
- В ванну можно добавлять специальные масла и эмульсии для купания. Они очищают, смягчают кожу и делают воду не такой жесткой
- Моющее средство используйте в случае необходимости, специальное для атопиков (мыло без «мыла»)
- Не растирать, а промакивать кожу полотенцем
- В течение 3х минут, на чуть влажную кожу нанести эмолент (увлажняющий, питающий крем, который восстанавливают целостность водно-липидного и рогового слоев эпидермиса, улучшают барьерную функцию кожи)
- Если проводится лечение наружными гормональными мазями-сначала увлажнение, потом гормон. Элидел по той же схеме. Протопик-наоборот, после его применения ещё 2 часа не наносить ничего.
- Использование увлажняющего крема с рождения снижает риск развития АтД у генетически предрасположенных младенцев.
- Увлажняющий крем наносят по мере необходимости, 1- 2-3 раза в день, продолжаем увлажнять кожу и во время ремиссии (это позволяет ей лучше справляться с раздражителями), и во время обострения (во время обострения исключаем раневые поверхности).
- Жирные кремы наносятся на места с хроническим воспалением, утолщенные и сухие.
На мокнутие и участки с острым воспалением эмолент не наносим!
- Вне обострения можно пользоваться легким кремом.
Как и другие средства ухода, эмолент может вызвать нежелательную реакцию, он подбирается индивидуально и должен вызывать комфортные ощущения у ребенка после нанесения.
- Вот некоторые примеры эмолентов: Мустела «Стелатопия», Биодерма «Атодерм», Урьяж «Ксемоз», Авен «Трикзера», Авен «Ксерокальм АД», Ля Рош-Позе «Липикар», Эмолиум, Топикрем, Дардиа, Локобейз и др.

- После снятия воспаления необходимо постепенное завершение лечения гормональными средствами с переходом на негормональные средства. Как это делать:
- штриховой метод нанесения – см через см, 1см чз 2см и т.д.
- использование через день
- нужен ли переход на более «слабые» гормоны-решается врачом.
Что дальше?
- Переходим на негормональные средства (длительность их применения индивидуальна, обычно до 6 нед).
- В современном лечении доступны негормональные местные средства: элидел и протопик. Это ингибиторы кальциневрина-нормализуют местные иммунные реакции в коже и снимают воспаление.
1️. Пимекролимус (Элидел) применяется у детей старше 3 месяцев.
2️. Такролимус (Протопик) применяется в виде 0,03% мази у детей старше 2 лет.
- они почти не всасываются в системный кровоток
- Риск побочных эффектов при длительном применении пимекролимуса ниже, чем при применении местных глюкокортикостероидов
- Во время лечения нужно избегать прямых солнечных лучей и искусственной инсоляции, даже когда на пораженные участки кожи крем не нанесен.
- В начале применения возможны зуд и жжение.
- Местные антигистаминные препараты неэффективны в лечении атопического дерматита!
- Они могут незначительно облегчить зуд, но никак не влияют на тяжесть заболевания.
- Могут оказывать системное действие, местно вызывать зуд и жжение.
- Другие нестероидные средства, которые могут снять легкое воспаление: Лостерин (с 3х лет), Видестим, радевит, бепантен (пантенол, д-пантенол), цикапласт, толеран, цикабио, цикафальк, айсида, эплан.
- Спрей скин-кап по данным некоторых исследований может содержать гормональный компонент, поэтому рекомендовано воздержаться от применения данного средства (тк при применении гормонального средства нужно знать дозу чтобы рассчитать площадь нанесения и длительность использования, а точный состав не известен)

- Пищевая аллергия выявляется менее, чем у 1/2 детей с АтД, поэтому, если в ходе обследования НЕ выявлены аллергены, то НЕ нужно придерживаться строгой гипоаллергенной диеты.
- Если ребенок на море или летом в деревне не соблюдает никакую диету, а на кожу это не влияет, она становится лучше от климата, то у него НЕТ пищевой аллергии.
- лучше-продукты без доп.витаминных добавок, красителей, ароматизаторов, специй, острых соусов
- Блюда должны быть свежеприготовленными
- Первые блюда лучше- вегетарианские, вареное мясо добавьте отдельно
- На продукты разных производителей может быть разная реакция (даже на один и тот же овощ или фрукт, например), пробуйте разные фирмы
- Наилучший способ кулинарной обработки- варка, на пару, тушение
- Если ребенку не удается ввести прикорм, можно попробовать ротационную схему прикорма:
- В течение 4 дней мы, чередуя, вводим два продукта, после каждой пробы один день пустой (напр, ¼ ч.л. кабачка, затем пустой день, затем ¼ ч.л. рисовой каши, затем пустой день)
- И снова по кругу, увеличивая дозу, но сохраняя пустой день (довести до ~50г и вводить новый продукт по той же схеме с перерывом).
- Таким прикормом мы исключаем реакцию на продукт из-за незрелости кишечника (исключим неаллергическую реакцию; так как аллергическая реакция будет даже при небольшой дозе)
- если выявляется усиление высыпаний на определенный продукт на этапе введения прикорма, этот продукт вводится вновь не ранее, чем через 2-3 месяца
- При подтверждении реакции на продукт по анализу крови на специфические IgE, он исключается на 2-3года, вводится- с аллергологом
- Если стоит вопрос о введении смеси, выбирайте на основе частичного или полного гидролиза белка.
- При аллергии на коровье молоко детям до 2х лет выбирайте смеси на основе полного гидролиза сывороточных молочных белков (Пептикейт, Нутрилон Аллерджи, Фрисопеп, Альфаре) или смеси на основе гидролиза казеина (Фрисопеп АС) сроком на 9–12 месяцев (не менее 6 месяцев).

Крупные европейские и американские сообщества выявили, что пищевая аллергия встречается в 30-50% случаев АтД.
Не каждый человек с АтД – аллергик, но каждому человеку с АД нужно исключить аллергию.
Как это сделать?
1️.Анализ на общий IgE:
- Повышенный уровень косвенно подтверждает аллергию
- Нормальный уровень не исключает аллергию.
- Информативен с рождения
2️.Анализ на специфические IgE:
- Показателен только для продуктов, которые ребенок пробовал сам.
- Не показателен для тех продуктов, которые ребенок не пробовал
- Может быть сдан в любом возрасте
- Не требует отмены лекарств
- Может быть проведен при обострении аллергии
- Если выявлены специфические IgE к продуктам, обязательна пробная диета с полным их исключением в течение 4 недель. Если на фоне такой диеты состояние человека улучшается, это подтверждает аллергию и требует длительной лечебной диеты.
3️.Кожные аллергопробы:
- Показательны только для продуктов, которые ребенок пробовал самостоятельно.
- Могут быть недостоверными у детей до 3-5 лет
- Требуют отмены антигистаминных препаратов и системных стероидов
- Не проводятся в период обострения
Если с помощью этих исследований аллергия не выявлена, требуется консультация дерматолога для выявления других возможных причин обострения АД
Какие анализы не требуются для лечения АД
- Анализ на IgG/IgG4 к продуктам. Это исследование относится к числу недостоверных исследований наряду с биорезонансными методиками, методом Фолля, анализом копрофильтрата. Может быть положительным у здорового человека.
- Копрограмма и анализ кала на дисбиоз кишечника – выявленные отклонения не влияют на тактику лечения АД
Повышенный уровень эозинофилов в общем анализе крови не обязательный признак атопического дерматита.
- Отсутствие эозинофилии не исключает атопический дерматит
- Эозинофилия может сопровождать другие заболевания (вирусные инфекции, паразиты)

Резюмирую самое важное:
1️. При АтД: сухая кожа, шелушение, зуд, воспаление, локализация меняется в зависимости от возраста (до 2л-лицо, голова и разгибательные поверхности после 2л-сгибательные поверхности)
2️. Вначале важно выявить, что провоцирует обострение, исключить контакт с этими факторами и наладить уход за кожей. При неэффективности данных мер можно сдать анализы на общий (с рождения) и специфические IgE (с введения прикорма) или кожные пробы (с 3-5 лет)
3️.НЕ НАДО ПРОВОДИТЬ: анализ на IgG, на дисбактериоз и копрологию, копрофильтраты и др (результат не повлияет на тактику)
4️. Основа лечения — правильный уход ЗА КОЖЕЙ (включает в себя ПОСТОЯННОЕ увлажнение кожи эмолентами (1-3рд), короткие курсы гормональных средств в период обострения, плавный переход на негормональные средства (основные из которых-элидел и протопик).
5️. Важно избегать долгого купания в горячей воде (купать не >5-10мин) и моющих средств, не растирать кожу
6️. Отечественная медицина поддерживает применение сорбентов и пробиотиков, в зарубежных протоколах таких рекомендаций нет
7️. Местные и системные антигистаминные препараты 2,3 поколений неэффективны в лечении АтД. Допустимо в начале лечения применять антигистаминные препараты 1го поколения (супрастин и др) для облегчения зуда и улучшения сна
8️. Провоцирующие факторы мб разные. В 1 очередь-раздражающие кожу:потение, косметика, бытовая химия, тесная одежда и др. Пищевая аллергия-в 30-50% случаев АтД (молоко, яйца, орехи, морепродукты, соя, пшеница и др).Также причиной мб стресс, нарушенный сон и др
9️. Если доказана роль аллергена-исключаем контакт с ним до 2-3лет. Если аллергия не выявлена,то НЕ нужно придерживаться гипоаллергенной диеты+консультация дерматолога для выявления др.причин АтД
- Никогда не отказывайтесь от ГВ из-за АтД.Возможно, у ребенка не пищевая аллергия и поэтому диета мамы не помогает.Если стоит вопрос о введении смеси, выбирайте смесь на основе гидролизата белка
- АтД нужно лечить: чтобы повысить качество жизни ребенка и тк если его не лечить, то кожные симптомы могут нарастать, может присоединиться инфекция и тд.В б-ве случаев при правильном лечении АтД разрешается с возрастом.
Литература:
- AAD Guidelines of care for the management of atopic dermatitis.
- Федеральные клинические рекомендации по оказанию помощи детям с атопическим дерматитом.
Статья написана совместно с дерматологом Ниной Сергеевой и аллергологом-иммунологом Ольгой Жоголевой