Мкб 10 солнечный дерматит

Связанные заболевания и их лечение
Национальные рекомендации по лечению
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Солнечный дерматит.
Солнечный дерматит
Описание
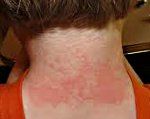
Солнечный дерматит (фотодерматит, солнечная аллергия) — воспалительная реакция кожи, индуцируемая солнечными лучами и протекающая по типу аллергической реакции. Солнечный дерматит проявляется покраснением и отечностью кожи, появлением на ней высыпаний по типу крапивницы. Заболевание может рецидивировать, приобретать хроническое течение, трансформироваться в экзему. В диагностике солнечного дерматита применяют осмотр, дерматоскопию, фотоаллергические пробы, исследования гормонального фона и обмена веществ, обследования почек и печени. Терапия солнечного дерматита проводится глюкокортикоидными мазями, противовоспалительными и антигистаминными препаратами.
Дополнительные факты
Солнечный дерматит является одним из многочисленных вариантов актинического дерматита. Он развивается лишь у некоторых людей и обусловлен не столько интенсивностью солнечного облучения, сколько индивидуальной реактивностью организма. Солнечный дерматит наблюдается чаще у взрослых, имеющих в анамнезе указание на какие-либо аллергические реакции (контактный аллергический дерматит, поллиноз, аллергический ринит и тд ) или наследственную предрасположенность к ним.
Аллергическая реакция, возникающая при солнечном дерматите относится к замедленному типу. Это означает, что симптомы заболевания проявляются при повторном воздействии провоцирующего фактора, на фоне уже существующей сенсибилизации организма.
Солнечный дерматит
Причины
Сами солнечные лучи не являются аллергеном. Солнечный дерматит развивается при воздействии фотосенсибилизаторов — веществ, повышающих чувствительность кожи к ультрафиолетовому излучению. Под действием УФ-лучей эти вещества выделяют свободные радикалы, вступающие в реакцию с белками организма. В результате образуются новые соединения, которые и выступают в роли антигенов, запуская весь механизм аллергической реакции. В зависимости от характера фотосенсибилизирующих веществ дерматология выделяет внешние и внутренние причины солнечного дерматита.
К внешним (экзогенным) причинам относятся фотосенсибилизирующие вещества, попадающие непосредственно на кожу. Это могут быть средства бытовой химии, медикаментозные препараты для наружного применения, косметические средства (мускус лосьонов после бритья, бензокаин в мыле, бензофеноны солнцезащитных кремов), сок растений (луговые травы, борщевик).
Внутренними (эндогенными) причинами развития солнечного дерматита могут быть вещества, накапливающиеся в организме при метаболических отклонениях (ожирение, сахарный диабет); системном медикаментозном лечении; нарушении в работе органов, обезвреживающих и выводящих токсические вещества (хронический гепатит, цирроз печени, хронический запор, почечная недостаточность ).
Симптомы
Начало солнечного дерматита может наблюдаться после непродолжительного пребывания под солнечными лучами или другими источниками УФ-лучей (например, в солярии). На подвергшихся облучению участках кожи отмечается покраснение и отечность, напоминающие ожог I степени. Процесс сопровождается выраженным зудом и чувством жжения. Затем на покрасневших участках появляется многочисленная мелкая сыпь, элементы которой схожи с крапивницей. Возможно распространение высыпаний на участки кожного покрова, не контактировавшие с УФ-лучами. Солнечный дерматит может протекать на фоне ухудшения самочувствия и сопровождаться хейлитом и/или конъюнктивитом.
Высыпания солнечного дерматита проходят в течение 2-3 недель, но при повторном воздействии ультрафиолета могут появиться опять. Дальнейшие воздействия УФ-лучей без устранения из организма причинного фотосенсибилизирующего вещества могут привести к развитию хронической формы солнечного дерматита. Она проявляется усилением кожного рисунка, инфильтрацией и сухостью кожи, появлением гиперпигментаций и сосудистых звездочек.
Отдельной клинической формой солнечного дерматита является стойкая солнечная эритема, при которой покраснение кожи и сыпь сохраняются несколько месяцев или лет. Ее симптомы не проходят после устранения фотосенсибилизирующего фактора и усиливаются после очередного воздействия солнечных лучей.
Диагностика
При появлении после загара сыпи на коже необходима консультация дерматолога. Выявление в ходе опроса пациента факта фотосенсибилизации, дерматологический осмотр и дерматоскопия высыпаний позволяют врачу поставить предположительный диагноз. Определение фотосенсибилизирующего вещества производится при постановке аппликационных проб с фотоаллергенами. Нанесение аллергенов на кожу осуществляют в 2 ряда, после чего на исследуемый участок кожи накладывают повязку. Спустя сутки один ряд подвергают УФ-облучению, а второй остается контрольным.
Выявление эндогенных причин развития солнечного дерматита может потребовать проведения биохимического анализа крови и мочи, пробы Зимницкого, гормональных исследований, УЗИ и КТ почек, экскреторной урографии, УЗИ органов брюшной полости. Для исключения системной красной волчанки могут быть проведено определение в крови антинуклеарного фактора, волчаночного антикоагулянта, С-реактивного белка.
Дифференциальная диагностика
Дифференциальный диагноз солнечного дерматита проводят с солнечной эритемой, красным плоским лишаем, рожистым воспалением, поверхностной формой СКВ, другими видами дерматитов: атопическим, лучевым, аллергическим контактным дерматитом.
Лечение
Терапия солнечного дерматита заключается в ограничении пребывания пациента на солнце и устранении причинного фактора. В лечении применяют мази с кортикостероидными препаратами (триамцинолон, бетаметазон), противовоспалительные средства (ибупрофен, диклофенак), антигистаминные (хифенадин, лоратадин, хлоропирамин), витамины группы В, хлорохин и тд Пациентам может быть рекомендовано лечение у гастроэнтеролога, эндокринолога или нефролога.
Лечение стойкой солнечной эритемы проводится системным приемом глюкокортикоидов. В тяжелых случаях и при наличие противопоказаний к глюкокортикоидной терапии возможно назначение цитостатиков (азатиоприн, циклофосфамид). Пациентам необходима тщательная защита от ультрафиолетового облучения.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Рубрика МКБ-10: L56.2
МКБ-10 / L00-L99 КЛАСС XII Болезни кожи и подкожной клетчатки / L55-L59 Болезни кожи и подкожной клетчатки, связанные с воздействием излучения / L56 Другие острые изменения кожи, вызванные ультрафиолетовым излучением
Фотодерматиты от косметических средств, парфюмерии и растений
В состав многих косметических средств: лосьонов, пудр, кремов, мыла, духов, одеколонов, туалетной воды — входят бергамотовое, лимонное, лаймовое, сандаловое, кедровое масла, отдушки 6-метилкумарин и метилантранилат, дезинфектант гексахлорофен, способные усиливать действие света, т.е. быть фотосенсибилизаторами и вызывать усиленную пигментацию.
а) Фотофитодерматиты
Этим термином объединяются реакции, вызванные сочетанным действием веществ, содержащихся в растениях, и солнечным светом. Механизм таких реакций относится к фотодинамическим.
Из пастернака выделены и идентифицированы 6 веществ, производных фурокумарина, являющихся сильными фотосенсибилизаторами: бергаптен, ксантотоксин, ксантотоксол, императорин, сфондин, эзопимпинеллин. Эфирные масла и алкалоиды в жаркую и влажную погоду выделяются в большом количестве, особенно из стеблей. Реакция на контакт с листьями выражена слабее.
Клинические проявления дерматита характеризуется эритемой, отеком, пузырями, возникающими через 24-48 ч после контакта с растением. Пузыри обычно неправильной формы, диаметром от нескольких мм до 2 см, но могут быть линейными — от вытекающего сока растений. После удаления пузырей образуется эрозия с серозным отделяемым, на месте которой остается длительная депигментация, а на участках воспаления, где не было пузырей, — гиперпигментация. Субъективные ощущения в виде зуда, жжения и боли появляются одновременно с клиническими проявлениями и зависят от их интенсивности.
Диагностика фотофитодерматита обычно не представляет затруднений.
Лечение
Взбалтываемые смеси на основе цинка, кортикостероидные кремы.
Профилактика
Ношение во время работы спецодежды (рукавицы, нарукавники, брюки или плотные чулки), исключающей контакт с растением. Не рекомендуется приступать к работе непосредственно после утренней росы или дождя.
б) Брелоковый дерматит (Berloque dermatitis)
Является частным случаем фотофитодерматита.
В 1916 г. Freund описал своеобразную пигментацию, появляющуюся в солнечный день на коже лица и шеи на местах нанесения на нее одеколона. Эссенция бергамота, добавляемая в духи и одеколоны для придания стойкости аромату, содержит фурокумарин — 5-метоксипсорален, идентичный используемому для фотохимиотерапии. При нанесении на кожу духов (обычно в области шеи, декольте, за ушами) с помощью пробки или пальцев и последующей экспозиции под солнечными лучами возникает интенсивная пятнистая пигментация, способная сохраняться в течение многих недель.
Клинические проявления дерматита от контакта с содержащими фотосенсибилизатор веществом и последующим солнечным облучением характеризуются эритемой, отеком, пузырями, возникающими через 24-48 ч после попадания вещества на кожу. Субъективные ощущения в виде зуда, жжения и боли появляются обычно на следующий день, одновременно с клиническими проявлениями и зависят от их интенсивности. Процесс завершается длительно сохраняющейся пигментацией.
Диагностика, как правило, не представляет затруднений: типичный анамнез, сезонность заболевания, характерная клиническая картина в виде эритемы, везикул и пузырей в острой стадии или следующая за ней гиперпигментация в форме линейных полос на открытых солнцу участках позволяют безошибочно распознать брелоковый дерматит.
Лечение
Для лечения дерматита в острой стадии применяются влажно-высыхающие повязки и цинквзбалтываемые взвеси, а также кортикостероидные кремы.
в) Луговой дерматит
Луговой дерматит обычно возникает при наличии трех факторов: солнечного света, влажной кожи и ее контакта с растениями. В названии «буллезный дерматит от солнечных ванн на лугу», которое дал Oppenheim, выделенному им в 1929 г. в отдельную нозологическую форму заболеванию, присутствуют его основные отличительные признаки.
Этиологией дерматита считают фотосенсибилизацию растительными продуктами, в доказательство чего приводят эксперимент с нанесением на кожу экстракта хлорофилла с последующим облучением светом, что вызывает эритему и последующую пигментацию.
Некоторые авторы считают, что луговой дерматит обусловлен непосредственным раздражающим действием луговых растений: тысячелистника, осоки, руты и др.
Клиническая картина
Клиническая картина очень характерна: на коже через 24-48 ч после контакта с луговыми растениями появляются участки эритемы и пузырей в виде отпечатков, точно воспроизводящих форму листьев и стеблей. Пузыри напряженные или вялые, неправильных размеров, нередко линейные, наполнены прозрачной жидкостью. Интенсивно зудящие высыпания проходят за 7-10 дней, оставляя после себя пигментированные фигурные пятна, по которым можно поставить диагноз и спустя длительное время.
Лечение
В качестве лечебных средств при луговом дерматите применяют цинк-взбалтываемые смеси или кортикостероидные кремы.
Профилактика
Исключение непосредственного контакта растений с кожей.
Источники (ссылки):[править]
Дерматовенерология [Электронный ресурс] / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М. : ГЭОТАР-Медиа, 2014. — https://www.rosmedlib.ru/book/ISBN9785970427965.html
Действующие вещества[править]
- Бензалкония хлорид/цетримид
- Мометазон
- Триамцинолон
- Цинка оксид/рыбий жир/тальк
Человеческая кожа выполняет большое количество функций для поддержания нормальной жизнедеятельности организма. На нее ежедневно оказывают влияние разнообразные химические, биологические и физические факторы. Зачастую это воздействие далеко не самое благоприятное. Под влиянием ряда причин развиваются патологические ихменения в эпидермисе или других слоях кожи. Фотодерматит – это аллергически-воспалительный процесс в тканях кожных покровов, развивающийся вследствие влияния на них ультрафиолетового излучения. По международной классификации болезней (МКБ-10) код этой патологии – L56.2.
Причины возникновения
Этиологическим фактором развития фотодермии (солнечного дерматита) являются лучи ультрафиолетового спектра искусственного происхождения или в составе солнечного излучения. Сами лучи аллергенами быть не могут, но они способны вызывать определенные реакции в человеческом организме, приводящие к развитию воспаления в тканях кожных покровов:
- Фототоксические процессы (ответ на солнечное излучение после приема некоторых медикаментов).
- Фототравматическая реакция (ожог кожи при длительном нахождении на солнце).
- Фотосенсибилизация – это полноценная аллергия, проявляющаяся у предрасположенных лиц в присутствии определенных факторов риска.
Существует несколько провоцирующих моментов для развития фотодерматита, объединенных в две большие группы: экзогенные и эндогенные.
Экзогенные факторы риска
К этой группе причин относятся следующие:
- индивидуальная реакция на используемые косметические, парфюмерные средства, бытовую химию;
- употребление в пищу продуктов, содержащих консерванты, усилители вкуса, ароматизаторы;
- воздействие на кожу некоторых агрессивных для нее растений (крапива, борщевик и другие);
- попадание пыльцы на кожу;
- прием определенных медикаментов (антибиотики, нейролептики, гормональные препараты);
- татуаж бровей, глаз, татуировок на теле: красители могут быть фотосенсибилизаторами;
- злоупотребление солярием;
- длительное бесконтрольное пребывание под открытыми солнечными лучами;
- занятие некоторыми видами профессиональной деятельности: нахождение рядом с электросваркой, плавильными печами, в литейных цехах.

Эндогенные факторы риска
Эта группа включает некоторые заболевания, патологические или физиологические состояния организма:
- эндокринная патология (болезни щитовидной и половых желез, надпочечников);
- гормональная перестройка при таких физиологических состояниях, как беременность, период грудного вскармливания, менопауза, половое созревание;
- заболевания печени, почек, особенно при их декомпенсации, развитии функциональной недостаточности;
- патология органов пищеварения (гастрит, холецистит, панкреатит, желчнокаменная болезнь; энтерит, колит);
- гельминтозы;
- наследственная предрасположенность к солнечному дерматиту или другой патологии кожных покровов (особенно аллергической природы);
- гипо- или авитаминозы;
- иммунодефициты после перенесенных ОРВИ, при обострении разнообразных хронических заболеваний;
- физиологические особенности организма: бледная кожа, светлые волосы и глаза;
- детский или старческий возраст.

Основные виды
Классификация фотодерматозов основывается на разных критериях. По этиологическому фактору патология может быть:
- эндокринной;
- экзокринной.
По симптоматике, характеру течения заболевания выделяют:
- острая фотодермия, что развивается непосредственно после влияния солнца на кожу человека, подверженного этому заболеванию;
- хронический фотодерматит чаще всего диагностируется у представителей определенных профессий.
Симптоматика заболевания
Под негативным влиянием УФ-лучей из клеток кожи высвобождается повышенное количество гистамина, ацетилхолина, вызывающих типичную симптоматику фотодерматоза.
Основные патологические процессы происходят в шиповатом слое эпидермиса: повышается проницаемость стенок капилляров, и жидкая часть крови (плазма) пропотевает в межклеточное пространство. Это провоцирует развитие отечности, а впоследствии – пузырей на коже.
Клиническая картина солнечного дерматита представлена следующими симптомами:
- На начальных этапах развивается отек и гиперемия покровов в виде пятен. Чаще поражаются открытые участки тела с тонкой кожей (лицо, зона декольте, руки), наиболее подверженные облучению ультрафиолетом. При использовании не подходящих конкретному человеку парфюмерных или косметических средств зоны поражения соответствуют участкам их нанесения.

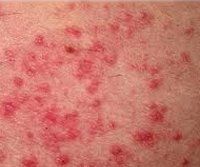
- На покрасневшей коже появляются высыпания в виде папул, узелков, маленьких пузырьков, которые впоследствии могут сливаться друг с другом и трансформироваться в более крупные образования.
- Субъективно больной ощущает зуд, жжение пораженных участков кожи, что объясняется сдавлением болевых, тактильных рецепторов вышедшей в межклеточное пространство жидкостью.
- При заживлении поврежденных тканей развивается избыточное ороговение эпидермиса и шелушение. Этот процесс принимает постоянный характер при хроническом фотодерматозе.
- При длительно протекающей патологии формируются участки гиперпигментации вследствие отложения меланина. Пигмент образуется клетками эпидермиса в избыточном количестве – это защитная реакция кожи на любые негативные воздействия (внешние или внутренние).
- Эпидермис при хроническом дерматозе становится утолщенным, нередко постепенно развивается атрофия кожи. Могут возникать полипы, папилломы, другие опухолевидные разрастания, способные перерождаться в злокачественные новообразования.

- Нередко фотодерматит сопровождается конъюнктивитом с покраснением глаз, светобоязнью, выраженным слезотечением, нестерпимым зудом, отеком окологлазничных областей. Особенно такое течение заболевания проявляется при использовании некачественного средства для лица (крема, лосьона, тональной основы), туши для ресниц и другой косметики.
- Общими симптомами фотодерматита считаются типичные проявления аллергии: отек слизистого эпителия верхних дыхательных путей, заложенность носа (это признак назального солнечного дерматита), астмоподобные состояния, повышение температуры тела до субфебрильных цифр, головокружение, общая слабость, головная боль.
На фото представлен внешний вид пациента с признакам фотодерматита.
При интенсивном нестерпимом зуде человек расчесывает пораженные участки, что приводит к повреждению кожи, кровотечению, образованию корочек, присоединению вторичной инфекции и развитию осложнений (гнойники, абсцессы). Такие состояния значительно ухудшают самочувствие и качество жизни пациента.
Диагностика
Для установления правильного диагноза необходимо при появлении первых симптомов кожной патологии обратиться за консультацией к дерматологу. Врач тщательно собирает анамнез заболевания, уточняет, когда и при каких условиях появилась сыпь на коже, как она видоизменялась с течением времени, что спровоцировало ухудшение состояния.
Специалисту необходимо изучить анамнез жизни, выявить имеющиеся триггеры фотодермии. Врач оценивает наследственные, профессиональные факторы риска, связь между приемом лекарственных препаратов, использованием косметики, парфюмерии и появлением признаков заболевания. Обычно сбора анамнеза и выявления характерной клинической картины солнечного дерматита бывает достаточно, чтобы правильно поставить диагноз.
Для дифференциальной диагностики с другими патологическими состояниями проводят лабораторные и инструментальные исследования:
- общеклинический и биохимический анализ крови;
- исследование мочи;
- ревмопробы;
- оценка гормонального фона;
- аллергопробы;
- ультразвуковое исследование внутренних органов.
Лечение
В терапии фотодерматита большое значение имеет устранение причины, вызывающей заболевание:
- следует свести к минимуму время нахождения на солнце, использовать солнцезащитные средства, головные уборы;

- скорректировать лечение хронических болезней (ЖКТ, печени, почек, желез внутренней секреции, вырабатывающих гормоны);
- исключить продукты, вызывающие фотосенсибилизацию организма;
- перестать пользоваться неподходящей косметикой, парфюмерией, средствами ухода за кожей, бытовой химии.
Для патогенетического и симптоматического комплексного лечения требуется назначение медикаментозных средств из нескольких фармакологических групп:
- Антигистаминные препараты (Зодак, Супрастин, Эриус, Фенистил), сосудосуживающие назальные капли, спреи.

- Противовоспалительные нестероидные средства (Ибупрофен, Индометацин). Эти вещества рекомендуются только при лечении взрослых пациентов.
- Стероидные противовоспалительные медикаменты – глюкокортикоидные гормоны (Дексаметазон).
- Заживляющие, увлажняющие мази (цинксодержащие средства, препараты на основе депантенола).
- Энтеросорбенты (Лактфильтрум, Смекта, Полисорб, Энтеросгель).
- Антисептики (Перекись водорода, раствор фурациллина).
- Антибиотики – для профилактики и лечения гнойно-воспалительных осложнений.
Препараты, дозировки и способы их применения (местно в виде мазей, гелей или системно в форме таблеток и разнообразных инъекций) и длительность курса лечения назначаются только специалистом с учетом возраста, веса пациента, наличия сопутствующих заболеваний.
Фотодерматит называют еще аллергией на солнце, и встречается такая патология достаточно часто. Спровоцировать ее могут разнообразные факторы внешней среды, а также заболевания или некоторые патологические или физиологические состояния организма человека. Для установления диагноза и назначения эффективной терапии обязательно нужно попасть на прием к специалисту. Самолечение запрещено, так как солнечный дерматит в запущенных случаях вызывает довольно серьезные осложнения.


