Можно ли пересадить кожу лица
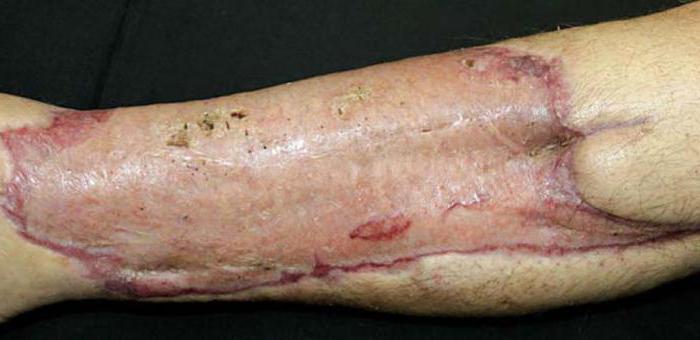
Как известно, такая отрасль медицины, как пластическая хирургия, начала развиваться сравнительно недавно. Тем не менее к настоящему моменту в ней было совершено множество открытий. На сегодняшний день можно увеличить или уменьшить практически любой орган, поменять его форму, трансплантировать и т. д.
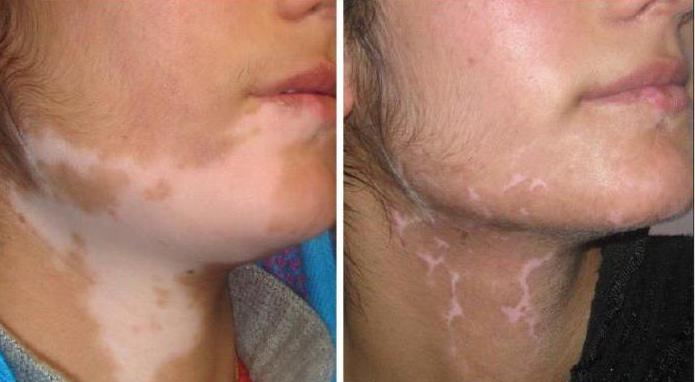
Одной из процедур, которая проводится пластическими хирургами, является пересадка кожи. Эту операция практикуют уже много лет, и с каждым годом она совершенствуется. Известны случаи, когда был пересажен практически весь кожный покров. Благодаря подобной процедуре можно не только скрыть дефекты, но и полностью изменить внешний облик.
Что такое пересадка кожи?
Замена поврежденного участка новым кожным лоскутом называется дермопластикой. Подобная операция выполняется в условиях хирургического отделения. Показания к ней могут быть различными. В большинстве случаев это повреждения кожного покрова и невозможность восстановить его другим способом. Существует несколько разновидностей дермопластики. Наиболее распространённый способ – это пересадка кожи из одного участка тела в другой, который является местом повреждения.
В последнее время активно развиваются и другие методы трансплантации. В оснащённых клиниках и исследовательских институтах проводится «выращивание» новых клеток в специальных условиях. Благодаря этому кожу можно «создать», а не брать из другого участка. Это огромный прорыв в медицине! В настоящее время такой метод ещё не получил широкого распространения, тем не менее ведутся разработки в данной области.
В каких случаях делают пересадку кожи?
Операция по пересадке кожи – это хирургическое вмешательство, которое необходимо для замены повреждённого участка ткани, а также в косметических целях. В настоящее время подобная процедура проводится практически во всех крупных клиниках. Техникой пересадки кожи должен владеть хирург любой специальности. Тем не менее, чтобы после операции не осталось косметического дефекта, требуется специальная подготовка. Поэтому пересадку кожи на лице и открытых участках тела должен выполнять пластический хирург.

Чаще всего подобное хирургическое вмешательство проводят лишь в случаях необходимости (по жизненным показаниям). Обычно пересадка кожного покрова требуется после радикальных операций, массивных ожогов, травматического повреждения. Помимо этого, подобное хирургическое вмешательство может понадобиться при проведении пластических процедур. В некоторых случаях пересадить кожу желают люди, у которых не имеется строгих показаний для данной операции, например, при желании скрыть рубец или пигментацию ткани. Иногда дермопластику проводят с целью изменить цвет кожи. Тем не менее стоит помнить, что, как и любое хирургическое вмешательство, эта операция имеет определённые риски. Поэтому в большинстве случаев она выполняется лишь при необходимости.
Показания к проведению дермопластики
Основные показания к проведению пересадки кожи – это повреждение тканей. Нарушение целостности может быть вызвано разными причинами. Выделяют следующие показания к проведению дермопластики:
- Ожоги. Имеется в виду значительное поражение кожного покрова вследствие воздействия высоких температур или химических веществ. Дермопластика после ожогов особенно распространена среди детского населения. Это связано с тем, что малыши чаще подвержены несчастным случаям в домашних условиях. Как правило, в травматологическое отделение поступают дети, ошпарившиеся кипятком. Среди взрослого населения более распространены химические ожоги, полученные на производстве, реже – в быту.
- Наличие рубцовой ткани, занимающей большую площадь кожного покрова.
- Травматическое поражение. Пересадка кожи после получения увечий проводится не сразу. В первую очередь необходимо стабилизировать состояние пациента. В некоторых случаях дермопластика показана через несколько недель или месяцев после формирования первичного рубца.
- Длительно незаживающие раневые поверхности. К данной группе показаний следует отнести пролежни, трофические язвы при сосудистых заболеваниях, сахарном диабете.
- Пластические операции на лице, суставах.
Помимо этого, пересадка кожи может проводиться при дерматологических заболеваниях, врожденных дефектах. Часто данную операцию выполняют при наличии витилиго – депигментированных участков ткани. Гиперкератоз и родимые пятна больших размеров тоже могут быть основанием для дермопластики. В подобных случаях показания считаются относительными, и операция проводится по желанию пациента при отсутствии тяжелых соматических патологий.
Какие существуют методы пересадки кожи?
Существует 3 способа трансплантации кожи. Выбор метода зависит от величины дефекта и его локализации. Отметим, что способ трансплантации кожного покрова выбирает лечащий врач в соответствии с оснащением клиники. В зависимости от того, откуда взят материал для пересадки, выделяют ауто- и аллодермопластику.
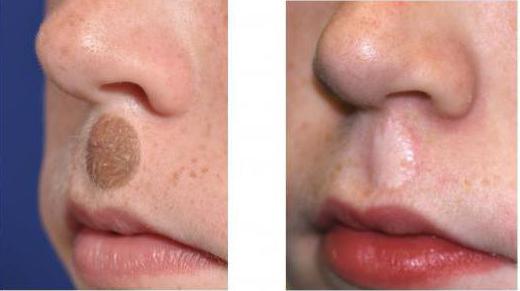
Отдельным видом трансплантации является тканевая пересадка кожи.
- Аутодермопластика проводится при поражении менее 30-40% площади тела. Под данным хирургическим вмешательством подразумевается пересадка кожного покрова из одного участка в другой (пораженный). То есть трансплантат берется у того же пациента. Чаще всего используют участок кожи с ягодичной области, спины, боковой поверхности грудной клетки. Глубина лоскутов составляет от 0,2 до 0,7 мм.
- Аллодермопластика выполняется при массивных дефектах. Зачастую таким способом проводится пересадка кожи после ожога 3 и 4 степени. Под аллодермопластикой подразумевается использование донорского кожного лоскута или применение искусственных (синтетических) тканей.
- Клеточная дермопластика. Данный метод используется лишь в некоторых крупных клиниках. Он заключается в «выращивании» клеток кожи в лабораторных условиях и их использовании для трансплантации.
В настоящее время предпочтительным способом считается аутодермопластика, так как приживление собственных тканей происходит быстрее, а риск развития отторжения трансплантата значительно снижается.
Подготовка к пересадке кожи
Перед тем как приступить к операции по пересадке кожи, необходимо пройти обследование. Даже если дефект не очень больших размеров, следует оценить, имеется ли риск от проведения хирургического вмешательства, и насколько он высок в конкретном случае. Непосредственно перед дермопластикой выполняются лабораторные исследования. Среди них: ОАК, ОАМ, биохимия крови, коагулограмма.
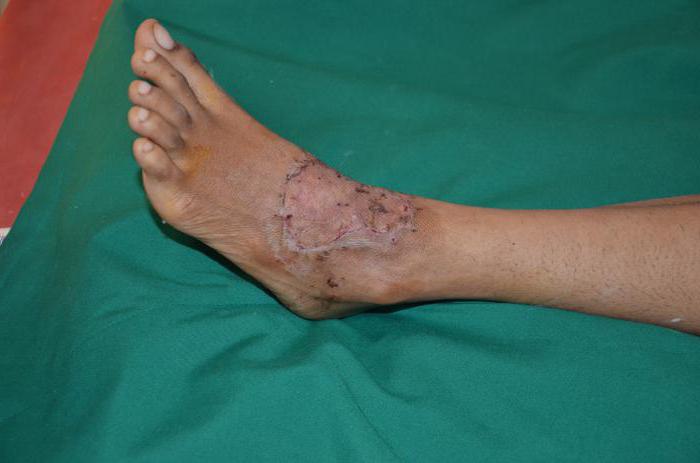
При массивных повреждениях, когда требуется аллотрансплантат, необходимо сдать большее количество анализов. Ведь пересадка кожного покрова от другого человека (или синтетического материала) может привести к отторжению. Пациент готов к хирургической процедуре, если общий белок крови не превышает 60 г/л. Также важно, чтобы уровень гемоглобина находился в пределах нормы.
Техника оперативного вмешательства
Пересадка кожи при ожогах проводится не сразу, а после заживления ран и стабилизации состояния больного. В этом случае дермопластика является отсроченной. В зависимости от того, где именно локализовано повреждение кожного покрова, насколько оно большое по площади и глубине, принимается решение о методе оперативного вмешательства.
В первую очередь подготавливают раневую поверхность. С этой целью удаляют зоны некроза и гной. Затем дефектный участок обрабатывают физиологическим раствором. После этого покрывают поражённую ткань трансплантатом. Следует иметь в виду, что взятый для пересадки кожный лоскут со временем уменьшается в размере. Края здоровой ткани и трансплантата сшивают. Затем накладывают повязку, смоченную антисептиками, заживляющими средствами, диоксидиновой мазью. Это помогает избежать инфицирования послеоперационной раны. Поверх накладывают сухую повязку.
Особенности проведения операции в зависимости от вида дермопластики
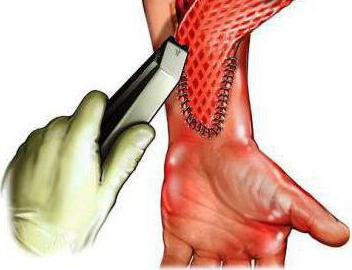
В зависимости от глубины и локализации поражения техника операции может несколько отличаться. К примеру, если выполняется пересадка кожи на лице, необходимо провести аутодермопластику. При этом кожный лоскут должен быть расщеплённым. С данной целью трансплантат берется специальным прибором – дерматомом. При его помощи можно регулировать толщину среза кожного фрагмента. Если требуется операция на лице, можно выполнять клеточную дермопластику.
При массивных ожогах или травмах собственных запасов кожного покрова часто недостаточно. Поэтому приходится выполнять аллодермопластику. Пересадка кожи на ноге при большом размере раневой поверхности проводится с помощью синтетического материала – специальной сетки, фиксирующей трансплантат.
Какие могут возникнуть осложнения после дермопластики?
При пересадке кожного покрова могут возникнуть осложнения. Чаще всего это отторжение трансплантата. В большинстве случаев оно развивается из-за инфицирования швов. После проведения аутодермопластики отторжение наблюдается реже. Другим осложнением является кровотечение из раны.
Пересадка кожи: фото до и после операции
Пересадка кожного покрова проводится довольно часто. Перед тем как решиться на операцию, стоит посмотреть фото до и после хирургического вмешательства. В большинстве случаев квалифицированные врачи прогнозируют результат и предоставляют пациенту изображение, на котором видно, как будет выглядеть поврежденный участок, когда трансплантат приживется.
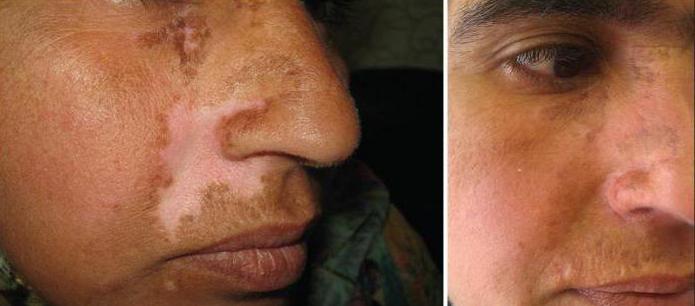
Профилактика осложнений операции
Существует несколько факторов риска развития осложнений после пересадки кожи. Среди них детский и пожилой возраст пациента, наличие соматических патологий, пониженный иммунитет.
Чтобы избежать отторжения трансплантата, рекомендуется применение гормональных препаратов в виде мазей. Для профилактики кровотечений и воспаления назначают медикамент «Пирогенал» и антибиотики.
Источник
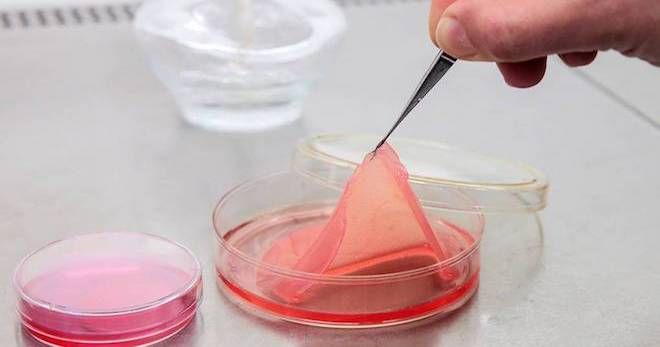
Пересадка кожи – процедура, которую проводят, чтобы скрыть или подправить глубокие дефекты эпидермиса. Как правило, дермопластику делают после ожогов. Кроме того, она актуальна пациентам с глубокими или рваными ранами. Существуют разные виды процедуры, и все они помогают людям сохранять здоровье и внешнюю привлекательность своего тела.
Пересадка кожи – показания
Такая пластика просто так не проводится. Пересадка кожи выполняется в крайних случаях. Все потому, что эта процедура сложная.
Основными показаниями к ее проведению можно считать следующие:
- Пересадка кожи при ожогах – одно из главных показаний. Эпидермис «меняют», когда ткани сильно поражаются, и собственных сил организма для их восстановления не хватит. Дермопластика после ожогов проводится и для того, чтобы скрыть оставшиеся шрамы.
- Часто пересадка здоровой кожи помогает маскировать последствия глубоких пролежней.
- Подобная пластическая операция убирает рубцы.
- Дермопластика ран, пересадка кожи показана также при всевозможных дерматологических патологиях и деформациях, которые вылечить можно только радикальным вмешательством.
Виды пересадки кожи
Есть несколько основных видов процедуры:
- свободная;
- несвободная пластика.
Эти способы пересадки кожи отличаются тем, какой лоскут используется в ходе операции. Кроме того, есть первичная и вторичная пластика. Последняя проводится, когда есть надобность корректировать те или иные патологии, появившиеся в результате удаления последствий гранулирующих ран. Первичная пересадка кожи на лице и теле делается, когда нужно закрыть свежую рану – сразу после операции или получения травмы.
Как делают пересадку кожи?

Эта операция сложна, но медики приловчились делать ее, потому что трансплантация кожи требуется часто, многим пациентам. Перед тем как пойти на процедуру, пациент должен сдать все анализы и пройти выписанные врачом диагностики – это нужно для того, чтобы не появилось проблем с наркозом. В день, когда будет проводится пересадка кожи на ноге или любой другой части тела, нельзя есть и пить.
Трансплантат берут как правило, из таких областей:
- с живота;
- боковой части грудины;
- внутренней поверхности бедра;
- передней и задней части уха;
- ягодиц;
- плеч.
Проводится пересадка кожи после ожога, травмы или для исправления патологий по такому алгоритму:
- пациент получает наркоз;
- на рану кладется целлофан – на нем отмечают границы раны для выкройки трансплантата;
- вырезается донорский материал;
- трансплантат проводят через специальный барабан, чтобы получить нужную толщину ткани;
- свернутый лоскут накладывается на рану;
- края раны ушиваются;
- в отдельных случаях, по надобности, ставятся шины или накладывается гипсовая повязка.
Свободная пересадка кожи
Она бывает таких типов:
- васкуляризированная;
- неваскуляризированная.
Васкуляризированная операция по пересадке кожи проходит с использованием так называемого сложного лоскута – ткани, в которой сохраняется сосудистая сеточка. При пересадке последнюю соединяют с сосудами, оставшимися в здоровой коже. Для такой пластики применяют микрохирургические инструменты. Она считается более сложной, но как раз к ней специалисты обращаются в большинстве случаев, когда требуется пересадка.
Неваскуляризированная дермопластика – процедура немного устаревшая. Для ее проведения используются мелкие кусочки кожи. Долгое время так происходило, потому что хирургам было проблематично получить за раз один крупный лоскут ткани. Сегодня же появился дерматом – инструмент, который позволяет отделять большие донорские пласты кожи, вполне пригодные для дальнейшего применения.
Несвободная пересадка кожи
Эта дермопластика ран предполагает «подсадку» лоскутов на питающей ножке. Такими называются участки кожи, в которых сохранена подкожная жировая клетчатка. Они отделяются от донора аккуратно, чтобы для связи оставался только ограниченный участок. Его и называют ножкой, через которую «новый» эпидермис получает от организма кровь и питательные вещества. Самый подходящий для несвободной пересадки донорский материал – взятый с области, максимально близкой к ране.
Как выглядит пересадка кожи?
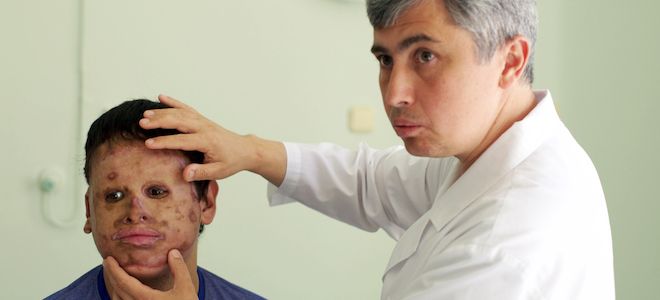
Пациенты с патологиями и те, кто получил обширные ожоги или глубокие раны, не просто так обращаются за помощью к данной процедуре. Дело в том, что шрамы после пересадки кожи получаются хорошо замаскированными. Рубцы располагаются только по контуру лоскута, выглядят аккуратно и совсем не бросаются в глаза. По центру же донорская ткань и вовсе – гладенькая и здоровая.
Пересадка кожи – осложнения
Если дермопластику проводит опытный и квалифицированный хирург, а пациент после операции соблюдает все данные спецом рекомендаций, в большинстве случаев никаких проблем возникнуть не должно. Тем не менее понимать, чем может быть опасна трансплантация кожи при ожогах или любых других травмах, нужно даже тем, кто всерьез намеревается строго придерживаться всех предписаний.
Основные осложнения, которые встречаются после процедуры, таковы:
- занесение инфекции в рану;
- слишком долгое и дискомфортное заживление;
- скованность движений (в случае дермопластики конечностей);
- отторжение имплантата;
- отсутствие на пересаженном лоскуте волом (проблема, актуальная, исключительно в случае пластики волосистой части головы).
Пересадка кожи – реабилитация
Условно, восстановление после дермопластики разделяется на три периода. Первый продолжается несколько дней после вмешательства. В это время старая и новая кожа привыкает друг к другу. На втором этапе происходит регенерация. Длится это до 2,5 месяцев. На этом этапе важно обеспечить оперируемой области максимальную защиту. Снимать повязку можно будет только с позволения доктора. Третий период – реабилитация. Продолжается до полного выздоровления.
Чтобы этап прошел беспроблемно, нужно соблюдать все советы спецов, среди которых:
- своевременные обработки и смены повязок;
- правильное, здоровое питание;
- по надобности – соблюдение постельного режима (а на первых порах такая надобность есть у каждого больного);
- отказ от курения, спиртных напитков;
- строгое соблюдение питьевого режима;
- прием витаминов.
Источник
Трансплантация лица — медицинская процедура по частичному или полному замещению лица пациента (реципиента), используя ткани донора (например, ткани тела человека, погибшего в результате аварии или несчастного случая).
Первая операция по частичной трансплантации лица была произведена во Франции в 2005 году[1].
Первая в мире полная пересадка лица была проведена в марте 2010 года в Испании[2].
Турция, Франция, Соединенные Штаты и Испания (в порядке общего числа успешно проведенных трансплантаций лица) считаются ведущими странами в исследовании этой процедуры.
Преимущества трансплантации лица[править | править код]
Эта процедура может эстетически помочь улучшить качество жизни людям с травмой, ожогом, болезнью, уродством или пороком развития лица[3].
Профессор Питер Батлер из Лондонского королевского госпиталя[en] впервые предложил этот подход в лечении людей с обезображенным лицом в своей статье опубликованной в журнале «Lancet» в 2002 году[4]. В то время это предложение вызвало серьезные споры относительно этических аспектов процедуры[3].
Альтернативой пересадке лица является его реконструкция, которая обычно включает в себя перемещение собственной кожи пациента со спины, ягодиц, бедер или груди на лицо в серии из множества (до 50ти) операций, чтобы восстановить хотя бы ограниченную функциональность лица, которое часто сравнивается с маской или «живым одеялом»[5].
История трансплантаций лица[править | править код]
Реплантация[править | править код]
Первая в мире полно-лицевая операция по пересадке была проведена в 1994 году в Индии 9-летней Сандипа Каур, кожный покров лица которой был сорван, когда ее волосы попали в молотилку. Мать Сандипы была свидетелем аварии. Сандипу доставили в больницу без сознания с двумя фрагментами кожи лица в полиэтиленовом пакете. Хирургу удалось приживить кожу, восстановив кровообращение кровеносных сосудов. Операция прошла успешно, хотя у ребенка остались незначительные повреждения мышц, а также рубцы по всему периметру, где кожа лица была пришита. Доктор Сандипы Авраам Томас был одним из лучших индийских микрохирургов. В 2004 году Сандипа пошла учиться на медсестру[6].
В 1996 году аналогичная операция была проведена в австралийском штате Виктория, когда кожный покров лица и головы женщины был оторван в результате аналогичного происшествия, был упакован в лед и затем успешно восстановлен в ходе трансплантации[7].
Частичная трансплантация лица[править | править код]
Франция[править | править код]
Первая в мире частичная пересадка лица была проведена 27 ноября 2005 года в Амьене[1][8] челюстно-лицевым хирургом Бернаром Девошелем, пластическими хирургами Бенуа Ленжелем и Жаном Мишелем Дюбернаром. Пациентка, Изабель Динуар, перенесла операцию по восстановлению тканей лица, изуродованного ее собственной собакой. Ей был пересажен треугольный участок кожи лица — нос, щёки и подбородк женщины-донора, скончавшейся незадолго до операции. Через 18 месяцев 13 декабря 2007 года в журнале New England Journal of Medicine был опубликован первый подробный отчет о ходе этой процедуры и были представлены документы, подтверждающие, что пациентка была довольна результатами[9]. В отчёте отмечалось, что весь путь был очень трудным, особенно в отношении реакции ее иммунной системы[10].
Динуар умерла 22 апреля 2016 года в возрасте 49 лет после продолжительной болезни[11][12].
В 2007 году 29-летний Паскаль Колер перенес операцию по пересадке тканей лица, после того как ему был поставлен диагноз нейрофиброма лица, вызванная генетическим заболеванием. Опухоль была настолько массивной, что мужчина не мог нормально есть и говорить[13][14]. Операция, которая длилась около 20 часов, была разработана и выполнена Лораном Лантьери и его командой (Жан-Поль Менинго, Антонио Параскевас и Фабио Ингаллина).
Китай[править | править код]
В апреле 2006 года доктор Го Шучжун в военном госпитале Сицзинь, Сиань, аналогичным образом пересадил щеку, верхнюю губу и нос 30-летнему пациенту Ли Гуосину, на которого напал гималайский медведь, когда он пытался защитить своих овец[15][16]. 21 декабря 2008 года в прессе появились сообщения о том, что Ли умер в июле в своей родной деревне, которая находится в провинции Юньнань. Смерть мистера Ли, как было сказано, была вызвана инфекцией, так как он не принимал назначенные иммунодепрессанты должным образом. В другой публикации говорилось, что он перешел на лечение травами[17].
Турция[править | править код]
Турецкий пластический хирург Селахаттин Езмен 17 марта 2012 года в госпитале университета Гази, Анкара, провёл частичную пересадку лица 20-летней Хатис Нергис. Это была третья в Турции, первая от женщины-женщине и первая трехмерная трансплантация с использованием костной ткани. За шесть лет до этого в происшествии с применением огнестрельного оружия пациентка из Кахраманмараша потеряла верхнюю часть челюсти, включая: губу, нёбо, зубы и носовую полость, и с тех пор не могла есть. Она перенесла около 35 реконструктивных пластических операций. Донором стала 28-летняя турецкая женщина молдавского происхождения из Стамбула, покончившая жизнь самоубийством.[18][19] Нергис скончалась в Анкаре 15 ноября 2016 года, через два дня после того как была госпитализирована из-за сильных болей[20].
Полная трансплантация лица[править | править код]
Испания[править | править код]
20 марта 2010 года команда из 30 испанских врачей провела первую полную пересадку лица мужчине, пострадавшему в результате огнестрельного ранения. Ему были пересажены лицевые мускулы, кожа, нос, губы, челюсть с зубами, горло и кости скул[2].
Франция[править | править код]
8 июля 2010 года французские СМИ сообщили, что в госпитале Анри-Мондор, Кретей, была проведена полная трансплантация лица, включая слезные протоки и веки[21].
США[править | править код]
В марте 2011 года группа специалистов под руководством чешского пластического хирурга Богдана Помэхека из Бригамского госпиталя, Бостон (Массачусетс) провели полную пересадку лица пациенту Далласу Винсу, который был сильно изуродован высоковольтным электрическим проводом. В результате несчастного случая он ослеп, а также остался без губ, носа и бровей. Зрение пациенту восстановить не удалось, но после трансплантации он смог говорить по телефону и чувствовать запахи[22]. Это была первая подобная операция в США и третья в мире[23].
В апреле 2011 года, менее чем через месяц после того, как госпиталь выполнил первую полную пересадку лица в стране, команда специалистов под руководством Богдана Помэхека выполнила вторую полную пересадку лица 30-летнему Митчу Хантеру из Спидвея (Индиана). Это была третья процедура по пересадке лица, проведенная Бригамским госпиталем и четвертая пересадка лица в стране. Команда из более чем 30 врачей, медсестер, анестезиологов и других специалистов работала более 14 часов, чтобы провести пациенту полную трансплантацию лица, включая нос, мимические мышцы лица и нервы. Хантер получил сильный удар высоковольтным электрическим проводом в ходе автомобильной аварии в 2001 году[24].
19 марта 2012 года прошла одна из самых длинных и обширных трансплантаций лица, которая длилась почти 36 часов. Трансплантация начиналась у кромки волосяного покрова и заканчивалась шеей, заменяя по существу все, кроме глаз и остатков задней стенки трахеи. Пациент, Ричард Ли Норрис из Хилсвиля (Вирджиния), в 1997 году получил огнестрельное ранение и остался жить с обширной травмой лица. Трансплантация прошла в центре травматологии при университете Мэриленда, Балтимор (Мэриленд)[25][26]. Через семь месяцев после процедуры Норрис демонстрирует замечательный прогресс. Он умеет улыбаться и показывать мимику, а также нюхать, пробовать и кушать. По словам его лечащих врачей двигательная функция на правой стороне его лица составляет около 80 процентов от нормальной, а двигательная функция на левой стороне составляет около 40 процентов[27].
В августе 2015 года в США была проведена наиболее обширная операция по пересадке лица: пострадавший в пожаре Патрик Хардисон получил не только новое лицо, но также уши и волосы. Донором стал 26-летний Дэвид Родебаух, погибший в результате ДТП[28][29].
4 мая 2017 года в Кливлендской клинике была проведена полная пересадка лица самой молодой пациентке в США. 21-летней Кэти Стабблфилд пересадили ткани скальпа, лба, верхних и нижних век, щек, челюстей, верхние и нижние зубы, часть лицевых нервов, мышц и кожу — то есть 100% лицевых тканей. После расставания с любимым человеком и проблем в семье девушка совершила попытку самоубийства. 25 марта 2014 года она пришла домой к брату, нашла его охотничье ружье, ушла в ванну и выстрелила в себя. Ей удалось выжить — но ее лицо было почти полностью уничтожено. За три года после попытки самоубийства девушка перенесла больше двадцати операций. Выстрел повредил ей нос, рот, кости челюсти и центральной части лица, а также часть лба. Глаза уцелели, но были сильно повреждены; чтобы она могла видеть, врачи установили специальное устройство, которое не давало срастись тканям. Кроме этого, у Кэти были тяжелые травмы мозга. «Ее мозг был практически обнажен, у нее были судорожные приступы и инфекции. Речь шла не о трансплантации лица, а о том, чтобы выжить», — рассказал журналистам врач Кливлендской больницы, который осматривал ее при поступлении. В марте 2016 года ее поставили в лист ожидания. Все это время с Кэти работали не только врачи, но и психологи — помогая ей восстановиться после попытки самоубийства и подготовиться к операции. Спустя 14 месяцев донора нашли: им стала 31-летняя Андреа Шнайдер, умершая от передозировки наркотиков. Операция длилась 31 час, в ней приняли участие 11 хирургов. Трансплантация прошла успешно[30][31].
Турция[править | править код]
Турецкий хирург Эмер Озкан и его команда 21 января 2012 года успешно провели полную трансплантацию лица в госпитале университета Акдениз, Анталия. 19-летний пациент, Угур Акар, получил сильные ожоги во время пожара в собственном доме, когда он был ещё ребенком. Донором стал 39-летний Ахмед Кая, скончавшийся 20 января[32]. Турецкие врачи заявили, что его тело приняло новую ткань[33].
Почти месяц спустя 24 февраля 2012 года, бригада хирургов во главе с Сердаром Насыром провела вторую успешную трансплантацию лица в госпитале университета Хаджеттепе, Анкара, 25-летнему Ченгизу Гюлю. Лицо пациента было сильно обожжено в результате несчастного случая с имплозией телевизионной трубки, когда ему было два года. Донором стал 40-летний Н. А. (семья донора не дала разрешения раскрыть его имя и фамилию), у которого за два дня до операции по трансплантации констатировали смерть мозга. Н.А. попал в больницу после аварии на мотоцикле, которая произошла 17 февраля[34].
16 мая 2012 года хирург Эмер Озкан и его команда в госпитале университета Акдениз, Анталия, провели четвертую в стране и свою вторую трансплантацию лица. Лицо и уши 27-летнего пациента Турана Чолака из Измира были сожжены при падении лицом в печь, когда ему было три с половиной года. Донором стал Тевфик Йылмаз, 19-летний мужчина из Ушака, который пытался покончить жизнь самоубийством 8 мая. Его смерть констатировали вечером 15 мая после семи дней пребывания в реанимации. Родители пожертвовали все его органы[35].
18 июля 2013 года лицо мужчины из Польши было успешно пересажено мужчине из Турции в ходе трансплантации, проведенной Эмером Озканом в госпитале университета Акдениз, Анталия, в ходе 6,5-часовой операции, и это была пятая такого типа операция в стране. Это была 25-я операция по пересадке лица в мире. Донором был Анджей Куча, 42-летний польский турист, смерть мозга которого констатировали после сердечного приступа 14 июля во время купания на турецком морском курорте Мугла. 27-летний пациент, Реджеп Серт, вскоре прибыл из Бурсы в Анталию для проведения операции[36].
23 августа 2013 года хирург Эмер Озкан и его команда из госпиталя университета Акдениз, Анталия, провели шестую операцию по пересадке лица в Турции. 54-летний Салих Устюн получил скальп, веки, нижнюю и верхнюю челюсть, нос и половину языка 31-летнего Мухиттина Турана, смерть мозга которого констатировали после аварии на мотоцикле, которая произошла за два дня до этого[37].
30 декабря 2013 года Эмер Озкан и его команда провели свою пятую и седьмую операцию по пересадке лица в Турции в госпитале университета Акдениз, Анталия. Нос, верхняя губа, верхняя и нижняя челюсть 34-летнего Али Эмре Кючюка, которому констатировали смерть мозга, были успешно пересажены 22-летнему Реджепу Кайе, лицо которого было сильно деформировано в результате огнестрельного ранения с дробовиком. В то время как Кайя был доставлен из Кыркларели в Анталию через Стамбул в течение четырех часов, донорские органы были перевезены из Эдирне самолетом скорой помощи. Операция заняла 4 часа 10 минут[38].
Польша[править | править код]
15 мая 2013 года в филиале института онкологии им. Марии Склодовской-Кюри, Гливице, 33-летнему пациенту была проведена полная трансплантация лица, после того, как он потерял переднюю его часть в результате несчастного случая на работе. Операция заняла 27 часов и прошла под руководством профессора Адама Мацеевского. Перед операцией, которая проводилась примерно через месяц после несчастного случая, не было много времени на планирование и подготовку, поскольку трансплантация была проведена как срочная операция по спасению жизни пациента из-за проблем с приемом пищи и дыханием. Решение о проведении операции было принято сразу после получения согласия родственников подходящего донора, тело которого было перевезено за сотни километров в Гливице. Врачи считают, что после операции у их пациента есть прекрасная возможность жить нормальной, активной жизнью, и что его лицо должно работать более или менее нормально (его глаза в несчастном случае не пострадали)[39].
Через семь месяцев, 4 декабря, та же польская медицинская бригада в Гливице пересадила лицо 26-летней пациентке с нейрофиброматозом. Через два месяца после операции, она покинула больницу[40][41].
Финляндия[править | править код]
В начале 2016 года в Хельсинки была сделана 35-я по счёту в мире (первая в странах Северной Европы) операция по трансплантации лица[42]. Подготовка длилась пять лет, в ней участвовало около 50 человек. Сама операция длилась 21 час, в ней участвовало 11 хирургов, а также около 20 других медицинских сотрудников .
Операция и пост-операционное лечение[править | править код]
Процедура состоит из ряда операций, требующих ротации групп специалистов. С учетом вопросов типа ткани, возраста, пола и цвета кожи лицо пациента удаляется и заменяется (иногда включая основной жир, нервы, кровеносные сосуды, кости и/или мускулатуру). Операция может длиться от 8 до 36 часов, с последующим 10 — 14 дневным пребыванием в стационаре.
После процедуры необходим пожизненный прием иммуносупрессивных препаратов для подавления иммунной системы реципиента и предотвращения отторжения тканей донора. Долгосрочная иммуносупрессия увеличивает риск развития опасных для жизни инфекций, повреждения почек и рака. Операция может привести к осложнениям, таким как инфекции, которые могут повредить пересаженное лицо и требуют повторной трансплантации или реконструкции с помощью трансплантата кожи.
Этические аспекты[править | править код]
В связи с операцией и ее исполнением было проведено значительное количество этических дебатов. Основная проблема заключается в том, что, как отмечается ниже, процедура подвергает физически здоровых людей потенциально смертельной пожизненной иммуносупрессорной терапии. До сих пор четыре человека умерли от осложнений, связанных с процедурой[43]. Все стороны, участвующие в процедурах по пересадке лица, должны делать больше для того, чтобы гарантировать, что эмпирические знания реципиентов, прошедших трансплантацию, включены в текущую оценку этой области медицины[44].
Примечания[править | править код]
- ↑ 1 2 Austin, Naomi. ‘My face transplant saved me’, BBC News (17 октября 2006). Дата обращения 27 апреля 2018.
- ↑ 1 2 Briggs, Helen. Full face transplant ‘a success’, BBC News (23 апреля 2010). Дата обращения 27 апреля 2018.
- ↑ 1 2 Face transplants ‘on the horizon’, BBC News (27 ноября 2002). Дата обращения 27 апреля 2018.
- ↑ Face transplantation—fantasy or the future? Lancet 360:5–6; 2002.
- ↑ Radford, Tim. Scientists prepare to turn fiction into fact with first full-face transplant, The Guardian (27 мая 2004). Дата обращения 27 апреля 2018.
- ↑ Сандипа Каур, первая полная пересадка лица, фоторепортаж (англ.)
- ↑ Woman’s Face Reattached In Rare Surgery, 22 September 1997 (22 сентября 1997). Дата обращения 27 апреля 2018.
- ↑ Woman has first face transplant, BBC News (30 ноября 2005). Дата обращения 27 апреля 2018.
- ↑ Outcomes 18 Months after the First Human Partial Face Transplantation
- ↑ Face-Transplant Patient ‘Satisfied’: Some Who Criticized Procedure Are Impressed With Results, By Rick Weiss, Washington Post, Thursday, 13 December 2007; Page A22
- ↑ Во Франции умерла женщина, которой была сделана первая в мире операция по пересадке лица
- ↑ France face transplant patient dies
- ↑ Watt, Nick World’s First Full Face Transplant Hailed. abcnews.go.com (25 марта 2008). Дата обращения 27 апреля 2018.
- ↑ Franklin, Katie. Tumour sufferer has face transplant, The Daily Telegraph (23 марта 2008). Дата обращения 27 апреля 2018.
- ↑ First human face transplant successful. China Daily (15 апреля 2006). Дата обращения 27 апреля 2018.
- ↑ ‘First face transplant’ for China, BBC News (14 апреля 2006). Дата обращения 27 апреля 2018.
- ↑ Chinas first face transplant recipient dies
- ↑ Cantürk, Safure. Gazi, yüz naklini ‘damardan’ bağladı (тур.) (23 марта 2012). Дата обращения 27 апреля 2018.
- ↑ Üçüncü yüz nakli Gazi Üniversitesi Tıp Fakültesi Hastanesi’nde başladı (тур.) (17 марта 2012). Архивировано 19 марта 2012 года. Дата обращения 27 апреля 2018.
- ↑ Türkiye’nin yüz nakli yapılan ilk kadını Hatice Nergis öldü (тур.) (15 ноября 2016). Дата обращения 27 апреля 2018.
- ↑ French doctors carry out world’s first full-face transplant, RFI (8 июля 2010). Дата обращения 27 апреля 2018.
- ↑ Boston hospital team performs first full face transplant in U.S., Washington Post (21 марта 2011). Дата обращения 27 апреля 2018.
- ↑ Miracle Transplant: Wearing the Face of a Dead Man
- ↑ Mitch Hunter: Second Full Face Transplant in U.S, Brigham and Women’s Hospital (апрель 2011). Дата обращения 27 апреля 2018.
- ↑ 36-Hour Face Transplant ‘Most Extensive’ Ever, CNN (27 марта 2012). Дата обращения 27 апреля 2018.
- ↑ Face transplant university Maryland transplant included jaws teeth and tongue
- ↑ Most comprehensive face transplant patient doing well after seven months, ZME Science (19 октября 2012). Дата обращения 27 апреля 2018
Notice: Trying to access array offset on value of type bool in /var/www/www-root2/data/www/adm-bizhbulyak.ru/wp-content/themes/arianna/library/core.php on line 498

