Мз рф атопический дерматит
Об утверждении стандарта первичной медико-санитарной помощи при атопическом дерматите
В соответствии со статьей 37 Федерального закона от 21 ноября 2011 года N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, N 48, ст.6724; 2012, N 26, ст.3442, 3446)
приказываю:
Утвердить стандарт первичной медико-санитарной помощи при атопическом дерматите согласно приложению.
Министр
В.И.Скворцова
Зарегистрировано
в Министерстве юстиции
Российской Федерации
21 января 2013 года,
регистрационный N 26629
Приложение. Стандарт первичной медико-санитарной помощи при легкой степени тяжести атопического дерматита
Приложение
к приказу
Министерства здравоохранения
Российской Федерации
от 9 ноября 2012 года N 770н
Категория возрастная: взрослые
Пол: любой
Фаза: любая
Стадия: любая
Осложнения: вне зависимости от осложнений
Вид медицинской помощи: первичная медико-санитарная помощь
Условия оказания медицинской помощи: амбулаторно
Форма оказания медицинской помощи: плановая
Средние сроки лечения (количество дней): 20
Код по МКБ X*
_______________
* Международная статистическая классификация болезней и проблем, связанных со здоровьем, X пересмотра.
Нозологические единицы
1. Медицинские мероприятия для диагностики заболевания, состояния
Прием (осмотр, консультация) врача-специалиста | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
_______________ Вероятность предоставления медицинских услуг или назначения лекарственных препаратов для медицинского применения (медицинских изделий), включенных в стандарт медицинской помощи, которая может принимать значения от 0 до 1, где 1 означает, что данное мероприятие проводится 100% пациентов, соответствующих данной модели, а цифры менее 1 — указанному в стандарте медицинской помощи проценту пациентов, имеющих соответствующие медицинские показания. | |||
В01.002.001 | Прием (осмотр, консультация) врача-аллерголога-иммунолога первичный | 0,05 | 1 |
В01.008.001 | Прием (осмотр, консультация) врача- | 1 | 1 |
Лабораторные методы исследования | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
А08.01.001 | Морфологическое (гистологическое) исследование препарата кожи | 0,1 | 1 |
А09.05.054.001 | Исследование уровня сывороточного иммуноглобулина Е в крови | 0,5 | 1 |
А09.05.118 | Исследование уровня антител к антигенам растительного, животного и химического происхождения в крови | 0,5 | 1 |
А09.19.002 | Исследование кала на гельминты | 0,3 | 1 |
А26.06.036 | Определение антигена к вирусу гепатита В (HBsAg Hepatitis В virus) в крови | 0,1 | 1 |
А26.06.082 | Определение антител к бледной трепонеме (Treponema pallidum) в крови | 0,1 | 1 |
А26.06.041 | Определение антител классов М, G (IgM, IgG) к вирусному гепатиту С (Hepatitis С virus) в крови | 0,1 | 1 |
А26.06.048 | Определение антител классов М, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV1) в крови | 0,1 | 1 |
А26.06.049 | Определение антител классов М, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови | 0,1 | 1 |
В03.016.003 | Общий (клинический) анализ крови развернутый | 0,1 | 1 |
Инструментальные методы исследования | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
А11.01.001 | Биопсия кожи | 0,1 | 1 |
2. Медицинские услуги для лечения заболевания, состояния и контроля за лечением
Прием (осмотр, консультация) и наблюдение врача-специалиста | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
В01.002.002 | Прием (осмотр, консультация) врача-аллерголога-иммунолога повторный | 0,05 | 1 |
В01.008.002 | Прием (осмотр, консультация) врача-дерматовенеролога повторный | 1 | 2 |
Наблюдение и уход за пациентом медицинскими работниками со средним (начальным) профессиональным образованием | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
А11.01.009 | Соскоб кожи | 0,2 | 1 |
А11.02.002 | Внутримышечное введение лекарственных препаратов | 0,5 | 10 |
А11.05.001 | Взятие крови из пальца | 0,1 | 2 |
А11.12.003 | Внутривенное введение лекарственных препаратов | 0,3 | 10 |
А11.12.009 | Взятие крови из периферической вены | 0,6 | 2 |
Лабораторные методы исследования | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
А26.01.001 | Бактериологическое исследование гнойного отделяемого на аэробные и факультативно-анаэробные микроорганизмы | 0,2 | 1 |
А26.01.023 | Микологическое исследование соскобов с кожи и ногтевых пластинок на грибы дерматофиты (Dermatophyton) | 0,3 | 1 |
А26.30.004 | Определение чувствительности микроорганизмов к антибиотикам и другим лекарственным препаратам | 0,2 | 1 |
В03.016.003 | Общий (клинический) анализ крови развернутый | 0,1 | 1 |
3. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, с указанием средних суточных и курсовых доз
Код | Анатомо- | Наименование лекарственного препарата** | Усред- | Единицы изме- | ССД*** | СКД**** |
_______________ ** Международное непатентованное или химическое наименование лекарственного препарата, а в случаях их отсутствия — торговое наименование лекарственного препарата. *** Средняя суточная доза. **** Средняя курсовая доза. | ||||||
А07ВА | Препараты угля | 0,3 | ||||
Активированный уголь | г | 6 | 60 | |||
А12АА | Препараты кальция | 0,5 | ||||
Кальция глюконат | мл | 5 | 50 | |||
D01AC | Производные имидазола | 0,1 | ||||
Клотримазол | г | 5 | 75 | |||
D03AX | Другие препараты, способствующие нормальному рубцеванию | 0,2 | ||||
Декспантенол | г | 5 | 50 | |||
D05AA | Деготь | 0,05 | ||||
Деготь березовый | г | 10 | 200 | |||
D07AA | Глюкокортикоиды с низкой активностью (группа I) | 0,5 | ||||
Гидрокортизон | г | 5 | 75 | |||
D07AC | Глюкокортикоиды с высокой активностью (группа III) | 0,5 | ||||
Бетаметазон | г | 5 | 75 | |||
D07CA | Кортикостероиды с низкой активностью в комбинации с антибиотиками | 0,6 | ||||
Гидрокортизон + Натамицин + Неомицин | г | 5 | 60 | |||
Гидрокортизон + Окситетрациклин | г | 5 | 60 | |||
Гидрокортизон + Фузидовая кислота | г | 5 | 60 | |||
D07XC | Кортикостероиды с высокой активностью в комбинации с другими средствами | 0,2 | ||||
Бетаметазон + Гентамицин + Клотримазол | г | 5 | 60 | |||
D08AX | Другие антисептики и дезинфици- | 0,05 | ||||
Нафталанская нефть | г | 18 | 275 | |||
D10AD | Ретиноиды для лечения угревой сыпи для наружного применения | 0,3 | ||||
Ретинол | г | 5 | 70 | |||
D10AF | Противомикробные препараты для лечения угревой сыпи | 0,1 | ||||
Эритромицин | г | 5 | 30 | |||
J01DB | Цефалоспорины 1-го поколения | 0,2 | ||||
Цефалексин | мг | 2000 | 14000 | |||
J01FA | Макролиды | 0,2 | ||||
Кларитромицин | мг | 500 | 5000 | |||
N05BB | Производные дифенилметана | 0,2 | ||||
Гидроксизин | мг | 100 | 1800 | |||
R06AC | Замещенные этилендиамины | 0,3 | ||||
Хлоропирамин | мг | 75 | 750 | |||
R06AX | Другие антигистаминные средства системного действия | 0,2 | ||||
Лоратадин | мг | 10 | 100 | |||
V03AB | Антидоты | 0,3 | ||||
Натрия тиосульфат | мл | 10 | 100 | |||
Примечания:
1. Лекарственные препараты для медицинского применения, зарегистрированные на территории Российской Федерации, назначаются в соответствии с инструкцией по применению лекарственного препарата для медицинского применения и фармакотерапевтической группой по анатомо-терапевтическо-химической классификации, рекомендованной Всемирной организацией здравоохранения, а также с учетом способа введения и применения лекарственного препарата.
2. Назначение и применение лекарственных препаратов для медицинского применения, медицинских изделий и специализированных продуктов лечебного питания, не входящих в стандарт медицинской помощи, допускаются в случае наличия медицинских показаний (индивидуальной непереносимости, по жизненным показаниям) по решению врачебной комиссии (часть 5 статьи 37 Федерального закона от 21 ноября 2011 года N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, N 48, ст.6724; 2012, N 26, ст.3442, 3446)).
3. Граждане, имеющие в соответствии с Федеральным законом от 17.07.99 N 178-ФЗ «О государственной социальной помощи» (Собрание законодательства Российской Федерации, 1999, N 29, ст.3699; 2004, N 35, ст.3607; 2006, N 48, ст.4945; 2007, N 43, ст.5084; 2008, N 9, ст.817; 2008, N 29, ст.3410; N 52, ст.6224; 2009, N 18, ст.2152; N 30, ст.3739; N 52, ст.6417; 2010, N 50, ст.6603; 2011, N 27, ст.3880; 2012, N 31, ст.4322) право на получение государственной социальной помощи в виде набора социальных услуг, при оказании медицинской помощи в амбулаторных условиях обеспечиваются лекарственными препаратами для медицинского применения, включенными в Перечень лекарственных препаратов, в том числе перечень лекарственных препаратов, назначаемых по решению врачебной комиссии лечебно-профилактических учреждений, обеспечение которыми осуществляется в соответствии со стандартами медицинской помощи по рецептам врача (фельдшера) при оказании государственной социальной помощи в виде набора социальных услуг, утвержденный приказом Министерства здравоохранения и социального развития Российской Федерации от 18.09.2006 N 665 (зарегистрирован Министерством юстиции Российской Федерации 27.09.2006, регистрационный N 8322), с изменениями, внесенными приказами Министерства здравоохранения и социального развития Российской Федерации от 19.10.2007 N 651 (зарегистрирован Министерством юстиции Российской Федерации 19.10.2007, регистрационный N 10367), от 27.08.2008 N 451н (зарегистрирован Министерством юстиции Российской Федерации 10.09.2008, регистрационный N 12254), от 01.12.2008 N 690н (зарегистрирован Министерством юстиции Российской Федерации 22.12.2008, регистрационный N 12917), от 23.12.2008 N 760н (зарегистрирован Министерством юстиции Российской Федерации 28.01.2009, регистрационный N 13195) и от 10.11.2011 N 1340н (зарегистрирован Министерством юстиции Российской Федерации 23.11.2011, регистрационный N 22368).
Электронный текст документа
подготовлен ЗАО «Кодекс» и сверен по:
официальный сайт Минюста России
www.minjust.ru (сканер-копия)
по состоянию на 24.01.2013
К сожалению достаточно часто даже при выполнении всех рекомендаций у детей, родившихся от матерей, страдающих бронхиальной астмой, развивается атопический дерматит (диатез). В каждом конкретном случае причиной его может быть какой-либо фактор окружающей среды, пищевой агент, нарушение правил проведения профилактических вакцинаций, лечение антибактериальными препаратами (в особенности пенициллиновой группы). Поисками причины развития кожного процесса должен заниматься педиатр-аллерголог, однако существуют общие направления в лечении атопического дерматита (АД):
- диетотерапия (мероприятия по исключению пищевых аллергенов);
- контроль за окружающей ребенка средой;
- уход за кожей.
Лечебное питание является важнейшей составляющей частью профилактики и комплексного лечения детей с АД и имеет своими целями максимальное уменьшение аллергенного воздействия пищи на организм ребенка и создание условий для нормализации функционального состояния органов пищеварения.
Гипоаллергенная диета при АД строится с учетом следующих принципов:
- Исключение из питания причинно-значимых аллергенов (выявленных клинически и специальными методами диагностики — кожными и лабораторными тестами), а также исключение продуктов, содержащих экстрактивные вещества, консерванты и красители.
- Адекватная замена исключенных продуктов натуральными или специализированными лечебными продуктами в соответствии с возрастными потребностями и особенностями функционального состояния органов пищеварения ребенка.
Характеристика так называемой «неспецифической гипоаллергенной диеты» для детей старше 1 года, т. е. имеющих полный рацион питания, представлена ниже. При приготовлении пищи необходимо соблюдать щадящую ку¬линарную обработку. Блюда готовятся на пару, отвариваются, запекаются. Пища детям после года жизни дается преимущественно в неизмельченном виде. Применяется предварительная специальная обработка некоторых продуктов (очищенный и мелко нарезанный картофель вымачивается в холодной воде в течение 12-14 ч, остальные овощи и крупы вымачиваются в течение 1-2 ч, мясо под¬вергают двойному вывариванию). Блюда не должны быть горячими.
Следует подчеркнуть, что вопрос о необходимости длительного применения гипоаллергенной диеты сегодня существенно пересматривается. Эта диета может приводить к пищевой недостаточности и нарушению физического развития ребенка, а также к серьезным психологическим проблемам в семье и неправильному социально-психологическому развитию ребенка. Поэтому жестко ограничительная диета должна рассматриваться как «стартовая», т. е. диета для начального этапа. Далее, в зависимости от степени тяжести течения АД и в процессе выяснения спектра индивидуально непереносимых продуктов, диета должна постепенно расширяться путем индивидуальной оценки переносимости тех или иных пищевых продуктов.
- бульоны, острые, соленые, жареные блюда, копчености, пряности, колбасные и гастрономические изделия (вареная и копченая колбасы, сосиски, сардельки, ветчина), печень
- рыба, икра, морепродукты
- яйца
- острые и плавленые сыры, мороженое, майонез, кетчуп
- овощи: редька, редис, щавель, шпинат, томаты, болгарский перец, квашеная капуста, соленые и маринованные огурцы
- грибы, орехи
- фрукты и ягоды: цитрусовые, земляника, клубника, малина, абрикосы, персики, гранаты, виноград, облепиха, киви, ананас, дыня, арбуз
- тугоплавкие жиры и маргарин
- газированные фруктовые напитки, квас
- кофе, какао, шоколад
- мед, карамель, зефир, пастила, торты, кексы (с ароматизаторами и пр.)
- жевательная резинка
- манная крупа, макаронные изделия, хлеб из муки высших сортов
- цельное молоко и сметана (дают только в блюдах, если нет признаков непереносимости), творог, йогурты с фруктовыми добавками
- баранина, курица
- ранние овощи (разрешены при условии обязательного предварительного вымачивания)
- морковь, репа, свекла, лук, чеснок
- фрукты и ягоды: вишня, черная смородина, бананы, клюква, ежевика, отвар шиповника
- сливочное масло
- крупы (кроме манной)
- кисломолочные продукты (кефир, биокефир, йогурты без фруктовых добавок и пр.)
- неострые сорта сыра
- постное мясо (говядина, свинина, кролик, индейка, конина),
- специализированные мясные консервы для детского питания
- овощи: все виды капусты, кабачки, патиссоны, светлая тыква, зелень петрушки, укропа, молодой зеленый горошек, стручковая фасоль
- фрукты: зеленые и белые яблоки, груши, светлые сорта черешни и сливы, белая и красная смородина, крыжовник
- топленое сливочное масло, рафинированное дезодорированное растительное масло (кукурузное, подсолнечное, оливковое и др.)
- фруктоза
- хлеб пшеничный второго сорта или «Дарницкий», хлебцы зерновые, несладкие кукурузные и рисовые палочки и хлопья
Безусловно, на неопределенно длительный срок должны исключаться продукты, содержащие красители, ароматизаторы и пр. («Кока-Кола», «Спрайт» и другие аналогичные напитки, жевательная резинка и пр.).
Следовательно, первый этап требует достаточно жестких ограничений в диете (вплоть до полного соблюдения условий «неспецифической гипоаллергенной диеты»), второй этап — поиск индивидуальных путей постепенного расширения диеты до физиологической, т. е. соответствующей возрасту ребенка.
Необходимо иметь в виду тот факт, что не всегда кожные реакции у детей младшего возраста связаны с аллергическими механизмами. В ряде случаев имеет значение незрелость ферментативных систем желудочно-кишечного тракта, которая постепенно уменьшается с ростом ребенка, и позволяет вводить в рацион питания те продукты, которые раньше исключались.
Уход за кожей является важнейшим направлением у детей, больных атопическим дерматитом. Одной из ошибок является запрещение купания детей, особенно при обострении АД. Напротив, эти пациенты нуждаются в ежедневном двадцатиминутном купании, которое очищает и увлажняет кожу, улучшает проникновение лекарственных препаратов, предотвращает инфицирование, доставляет удовольствие ребенку. Вода для купания не должна быть горячей. Дехлорирование воды проводится путем отстаивания воды в ванне в течение 1-2 ч с последующим ее согреванием или добавлением кипятка.
- не следует пользоваться мочалками, растирать кожу;
- желательно применять высококачественные моющие средства с нейтральным рН (5,5);
- после купания кожу промокнуть (не вытирать досуха!) полотенцем;
- нанести на еще влажную кожу, на участки повышенной сухости смягчающие специальные средства для ухода за кожей ребенка с атопией.
- подбирать средства гигиены, исключая использование агрессивных средств очистки, которые удаляют с кожи не только загрязнения, но и защитную гидролипидную пленку;
- оберегать кожу от использования чрезмерно жесткой воды;
- выбирать для стирки одежды порошки с неагрессивными моющими компонентами;
- избегать соприкосновения кожи с чрезмерно жесткой тканью и шерстью;
- не использовать горячую воду для душа и ванны;
- на пляже после купания тщательно промокнуть кожу полотенцем, так как процесс испарения воды высушивает эпидермис;
- защищать кожу от избыточного воздействия солнечных лучей;
- использовать специальные средства, предназначенные для ухода за кожей при АД.
Атопический дерматит – аллергическое заболевание, поражающее кожу и имеющее сложные патогенетические механизмы. Зачастую он начинается в детстве и продолжает рецидивировать в более взрослом возрасте.
 Атопический дерматит – одна из разновидностей аллергии, поражающая кожный покров.
Атопический дерматит – одна из разновидностей аллергии, поражающая кожный покров.
Болезнь чаще всего развивается у детей раннего возраста, имеющих наследственную предрасположенность, имеет хроническое рецидивирующее течение и возрастные особенности расположения и строения воспалительных очагов, проявляется чувством зуда и жжения кожи.
Атопический дерматит связан с реакцией гиперчувствительности как к аллергенам, так и к неспецифическим раздражителям.
Рассмотрим, что такое атопический дерматит, клинические рекомендации по его диагностике и лечению.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ

L20.8 Другие атопические дерматиты
L20.9 Атопический дерматит неуточненный
L28.0 Простой хронический лишай
Дерматит атопический: клинические рекомендации
Клинические рекомендации по атопическому дерматиту разработаны Российской ассоциацией аллергологов и клинических иммунологов (РААКИ).
Из них следует, что атопический дерматит – патология, имеющая сложнейшие иммуноопосредованные механизмы развития и возникающее чаще всего у лиц с наследственной предрасположенностью к нему.
Сегодня выявлены его основные генетические и этиологические причины, доказана роль в развитии нарушений реализации функции эпидермального барьера таких факторов, как:
- аллергия к клещам домашней пыли;
- энтеротоксиныStaphylococcusaureus;
- плесневые грибы;
- IgE-аутореактивность;
- мутации гена филаггрина.
Кроме того, доказана связь АтД с такими заболеваниями, как аллергический ринит и бронхиальная астма (так называемая «атопическая триада»).
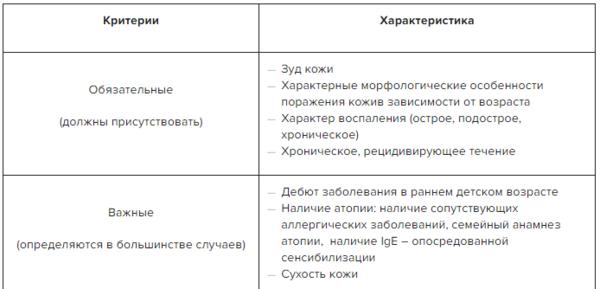
✔ Диагностические критерии атопического дерматита в Системе Консилиум.
 Скачать документ
Скачать документ
Заболеваемость среди детей
Заболеваемость АД чрезвычайно высока во всем мире и продолжает увеличиваться с каждым годом, также усложняется течение болезни и отягощается ее исход.
Особенно это касается детского населения – среди детей атопическим дерматитом страдает порядка 30%, в то время как среди взрослых этот показатель не превышает 10%.
Процент впервые заболевших АтД по возрастам:
- от рождения до полугода – 45%;
- от 6 месяцев до года – 60%;
- в течение первых 5 лет жизни – 85%.
Диагностика
При АтД больной предъявляет следующие жалобы:
- постоянный кожный зуд (чаще всего очень интенсивный);
- сухость, стянутость кожи;
- покраснение;
- сыпь;
- шелушение;
- мацерация;
- расстройства сна и дневной активности.
При распространении и тяжелом течении патологического процесса могут возникнуть признаки:
- общей интоксикации организма;
- лихорадка;
- слабость;
- озноб;
- лимфаденит.
Течение атопического дерматита нередко осложняется присоединением вторичной инфекции.
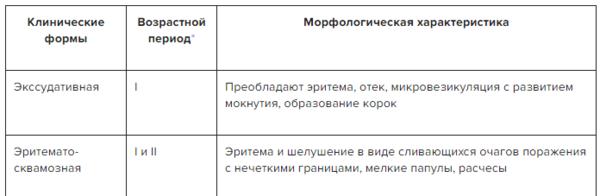
✔ Клинические формы атопического дерматита, скачайте таблицу в Системе Консилиум
 Скачать документ
Скачать документ
Особенно тяжело проявляется присоединение инфекции, вызванной вирусом герпеса – в данном высок риск развития так называемой герпетиформной экземы Капоши, без должного лечения способной привести к смерти пациента.
Врач, проводя диагностический поиск, должен обратить внимание на следующие данные анамнеза пациента:
- первые проявления АтД обнаружились в детском возрасте;
- у самого больного или его ближайших родственников имеются заболевания из «атопической триады» — аллергический ринит или бронхиальная астма;
- обострения болезни носят сезонный характер;
- имеются провоцирующие факторы (аллергены);
- наличие вторичной инфекции, осложняющей течение АтД.
Считается, что атопический дерматит может возникнуть у человека в любом возрасте, хотя чаще всего – именно в первые 5 лет жизни (преимущественно на первом году).
Важнейшим критерием диагностики является семейный анамнез – если у матери наблюдаются атопические заболевания, то в 75% случаев она передаст предрасположенность к ним своим детям, если у отца – то в 60%случаев.
В том случае, если ни у кого в семье нет аллергии, вероятность предрасположенности составит 15%.
Важные симптомы при физикальном обследовании:
- характер и расположение высыпаний;
- наличие или отсутствие расчесов;
- признаки присоединения вторичной инфекции;
- симптомы аллергического ринита, бронхиальной астмы, конъюнктивита;
- чрезмерная сухость кожного покрова;
- возрастные изменения кожных поражений;
- полосы белого цвета на коже, вызванные ангиоспазмом (так называемый «белый дермографизм»);
- склонность к инфекционным заболеваниям кожи;
- наличие воспаления слизистой или красной каймы губ;
- наличие на нижнем веке дополнительной складки (симптом Денни-Моргана);
- гиперпигментация кожи вокруг глаз.
Для выявления сопутствующих патологий и очагов хронической инфекции в организме больному показано общеклиническое обследование.
Лабораторная диагностика АтД – это, в первую очередь, общий клинический анализ крови (выявляется повышенный уровень эозинофилов в периферической крови).
В дальнейшем при наличии показаний могут понадобиться дополнительные инструментальные исследования:
- ЭГДС;
- УЗ-исследование органов брюшной полости;
- рентгеновское исследование грудной клетки, придаточных пазух носа;
- оценка функций внешнего дыхания, и др.
После проведенных исследований может понадобиться консультация других узких специалистов. При отсутствии обострения показано проведение скарификационных тестов с использованием стандартного набора аллергенов.
Иммунологическое обследование, согласно клиническим рекомендациям по атопическому дерматиту у детей и взрослых, проводить необязательно.
Может быт назначено выявление уровня иммуноглобулинов А, М, G в сыворотке крови для определения селективного дефицита иммуноглобулина А, сопровождающегося признаками атопического дерматита.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Лечение дерматита
Комплексный подход к лечению АтД включает в себя:
- устранение контакта с причинно-значимыми аллергенами;
- рациональный уход за кожей;
- использование местных лекарственных препаратов;
- системную лекарственную терапию;
- использование метода аллерген-специфической иммунной терапии (АСИТ);
- физиотерапию;
- обучение;
- профилактику и реабилитацию.
Сегодня используется ступенчатый подход к терапии атопического дерматита, предусматривающий постепенное включение разных методов воздействия исходя из степени тяжести болезни.
В случае вторичного инфицирования на любой стадии заболевания в схему лечения включают местные антисептики и противомикробные препараты. АСИТ показана при подтвержденной сенсибилизации к конкретным аллергенам.
Если терапия не приносит должного эффекта, врач должен оценить степень приверженности больного лечению и провести дифференцировку диагноза с другими, схожими по клиническим проявлениям, кожными патологиями.
Необходимо максимально сократить степень влияния раздражающих факторов:
- потливости;
- стрессовых ситуаций;
- резких температурных перепадов;
- одежды из грубых тканей;
- мыла;
- поверхностно-активных веществ в составе средств бытовой химии.
Также необходимо исключить контакт с такими провоцирующими факторами, как пыльца растений (пациентам с пыльцевой сенсибилизацией), шерсть домашних животных (пациентам с эпидермальной сенсибилизацией), контактные аллергены (при контактной гиперчувствительности).
Провоцирующие факторы делятся на:
- специфические:
- причинно-значимые аллергены – бытовые, пищевые, пыльцевые, эпидермальные, микробные;
- неспецифические:
- химические (ПАВы, мыла, отбеливатели, кислоты, щелочи и др.);
- физические (механические раздражители – например, одежда из шерсти и других грубых материалов);
- биологические (различные инфекции);
- неблагоприятные факторы окружающей среды (табачный дым, летучие вещества и др.).
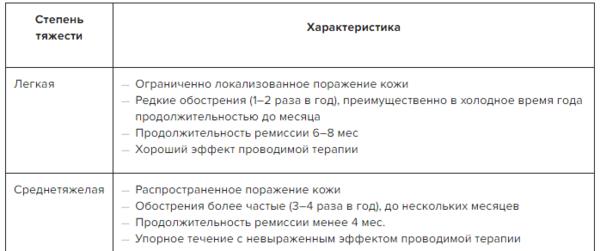
✔ Атопический дерматит: оценка степени тяжести в Системе Консилиум.
 Скачать документ
Скачать документ
Для наружного противовоспалительного лечения при атопическом дерматите применяются:
- топические глюкокортикостероиды;
- топические ингибиторы кальциневрина.
В зависимости от симптоматики заболевания и локализации очагов поражения используют различные лекарственные формы препаратов для местной терапии.
Наружные средства наносятся на предварительно увлажненную кожу. Согласно клиническим рекомендациям по дерматитам, эмолент в виде крема наносится на кожу за 15 минут до нанесения препарата, а в виде мази — через 15 минут после нанесения противовоспалительных средств.
У больных с тяжелым течением обострившегося атопического дерматита с явлениями мацерации, особенно у детей, показано использование влажных повязок с топическими глюкокортикостероидамив небольших дозах в течение нескольких дней до устранения мокнутия.
Это эффективный способ лечения тяжелых, резистентных форм заболевания, гораздо более безопасный по сравнению с применением системных стероидных препаратов, провоцирующих серьезные побочные реакции.
Системное лечение АтД проводится в комплексе с наружной терапией и элиминационными мероприятиями.
Для системного воздействия используют:
- блокаторы Н1-рецепторов;
- глюкокортикостероидные средства;
- антибиотики;
- успокоительные и психотропные препараты;
- иммунотропы;
- препараты, оказывающие влияние на другие органы при их функциональных расстройствах.
Системные глюкокортикостероиды показаны в случае длительного тяжелого обострения распространенного АтД при неэффективности наружного лечения, а также лицам с тяжелой диффузной формой патологии, характеризующейся отсутствием клинической ремиссии.
Использование системных ГКС возможно лишь после того, как будут тщательно оценена потенциальная польза и взвешены все риски побочных реакций, связанных с использованием данных лекарственных средств.
При длительном применении глюкокортикостероидных препаратов возможно развитие следующих побочных реакций:
- зависимость от стероидов;
- артериальная гипертония;
- язвенная болезнь желудка и 12-перстной кишки;
- воспаление поджелудочной железы;
- асептический некроз костной ткани;
- остеопороз;
- сахарный диабет;
- катаракта;
- расстройство жирового обмена;
- миопатия;
- синдром Иценко-Кушинга;
- острый психоз;
- задержка развития психики (у детей).
Клинические рекомендации по атопическому дерматиту 2018 года также описывают местные побочные эффекты использования ГКС:
- атрофия кожного покрова;
- стрии (так называемые «растяжки»);
- телеангиэктазии;
- угревая болезнь;
- розацеа;
- периоральный дерматит;
- избыточное оволосение;
- вторичные инфекции бактериальной, вирусной, грибковой природы.
При тяжелом течении АтД возможно недолгое использование глюкокортикостероидов – как правило, курс не превышает 7 дней.
Применение иммуносупрессантов показано при тяжелом персистирующем течении АтДв том случае, если другие виды лечения не приносят ожидаемого эффекта. Как правило, применяются следующие лекарственные средства:
- циклоспоринА;
- азатиоприн;
- метотрексат;
- микофенолатамофетил
Продолжительный прием указанных выше препаратов может привести к поражению печени, почек, селезенки. После их отмены в некоторых случаев течение болезни обостряется.
АСИТ показана больным с доказанной сенсибилизацией к конкретным аллергенам. Она назначается после завершения предварительного этапа — купирования обострения, подбора местного лечения, санации очагов хронической инфекции и лечение сопутствующих патологий.
Наибольший эффект продемонстрировала АСИТ аллергенами клещей домашней пыли у лиц с подтвержденной сенсибилизацией и аллергическим ринитом.

Как лечить вторичную инфекцию
Пиодермия – частое осложнение атопического дерматита. Для ее лечения применяются комбинированные антибактериальные средства. Системные антибиотики показаны при неэффективности местной терапии и распространении инфекции на обширные участки тела.
Если поражение расположено в зоне лица, шеи, волосистой части головы, воротниковой зоны, это свидетельствует о том, что вторичная инфекция имеет грибковую природу.
В этом случае больному назначаются комбинированные противогрибковые средства. При неэффективности местного лечения назначаются системные противогрибковые препараты.
Профилактика и диспансерное наблюдение
Основная цель профилактики АтД – сохранение длительной ремиссии и недопущение обострений. Основные профилактические мероприятия:
- устранение провоцирующих факторов;
- соблюдение рекомендаций по уходу за кожей даже при отсутствии признаков поражения;
- своевременная терапия сопутствующих хронических патологий;
- обучение.
Обучение включает в себя информирование больного и его близких о том, что такое атопический дерматит, каковы методы его терапии, как ухаживать за пораженной кожей, как сохранить ремиссию как можно дольше.
Сегодня внедряется особая форма обучения – аллергошколы. Их образовательные программы доказали свою эффективность во многих странах мира.
Согласно клиническим рекомендациям по атопическому дерматиту, контроль за внешними факторами включает в себя:
- исключение воздействия табачного дыма;
- сокращение воздействия аллергенов в первые годы жизни ребенка (домашняя пыль, клещи, животные и др.);
- поддержание низкой влажности и адекватного проветривания в детской комнате;
- сокращение воздействия поллютантов.
Любая профилактика, назначаемая на долгое время, способна негативно влиять на членов семьи, ухудшая качество их жизни.
По этой причине в профилактические программы могут быть включены только мероприятия, доказавшие свою эффективность.
Смотреть список литературы
Материал проверен экспертами Актион Медицина


