Новое в атопическом дерматите
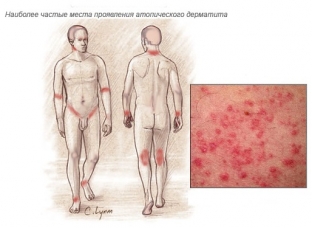
Атопический дерматит — хроническое заболевание аллергической природы. Вылечить его невозможно, а вот «подружиться» вполне реально. Все необходимое для этого: меры профилактики обострений, наименования лекарств и схемы их применения — известны и указаны в официальных рекомендациях. Однако, несмотря на доступность информации, некоторые заблуждения до сих пор циркулируют среди родителей маленьких аллергиков и даже врачей. Чтобы малыш как можно реже сталкивался с симптомами своей болезни, важно не допускать распространенных ошибок. Вместе с MedAboutMe рассмотрим их подробнее.
Почему же так важно увлажнять кожу? Дело в том, что сухость и шелушение кожи у детей, страдающих от атопического дерматита, отнюдь не временное явление, а свойственная им особенность. Она обусловлена генетическим дефектом синтеза строительных белков и жиров (липидов). Следствие постоянной сухости: микротрещины, зуд, расчесы и повышенный риск инфицирования — по сути, хорошо известные проявления болезни. Соответственно, поддержание липидного барьера кожи с помощью специальных средств способствует более быстрому заживлению очагов воспаления, а также служит профилактикой обострений.
Важно наносить на кожу увлажняющие и смягчающие средства не только после купания, но и в течение всего дня по мере необходимости.
Лишние лекарственные препараты
Использование препаратов, тем или иным образом воздействующих на желудочно-кишечный тракт ребенка, еще одно заблуждение, которое поддерживает примерно половина родителей. Пробиотики, энтеросорбенты, пищеварительные ферменты, желчегонные средства — включают в схему лечения, несмотря на явное отсутствие патологии по результатам обследования. Убеждение, что причина развития атопического дерматита кроется в глубине детского организма, а именно в желудке и кишечнике, стойкое, но неверное.
Кожа является органом-мишенью при атопическом дерматите и именно в коже разворачивается аллергическое воспаление. Поэтому все лечебные манипуляции должны быть направлены в первую очередь на нее.
Монотерапия антигистаминными препаратами
Обострение атопического дерматита сопровождается выраженным зудом кожи в очагах воспаления. С целью облегчить мучительные симптомы многие специалисты рекомендуют прием антигистаминных препаратов (Тавегил, Супрастин, Цетиризин, Лоратадин и прочие), а родители охотно поддерживают их, при этом стараясь избежать использования топических (местного действия) кортикостероидов. Зачастую ребенок не получает ничего кроме антигистаминных препаратов. На самом деле противозудный и противовоспалительный эффект блокаторов Н1-рецепторов при лечении атопического дерматита — слабый. Однако, учитывая отсутствие альтернативного медикамента, который был бы способен полностью купировать кожный зуд, врачи включают их в схему лечения.
Применение антигистаминных препаратов в качестве монотерапии нецелесообразно, возможно исключительно как дополнение к основному лечению.
Наружная противовоспалительная терапия атопического дерматита, в частности топическими глюкокортикостероидами, в настоящее время остается наиболее эффективной. Однако многие родители до сих пор считают гормональные крема и мази слишком опасными для ребенка. Они откладывают начало лечения, пытаясь «замазать» очаги воспаления безвредными, по их мнению, средствами. Хотя на самом деле теряют время. Такая «стероидофобия» не только не обоснована, учитывая безопасность современных препаратов, но и приводит к утяжелению течения болезни.
Боязнь кортикостероидных препаратов у родителей выражается не только в отсроченном начале лечения. Зачастую они самостоятельно изменяют назначения специалистов. Например, «разводят» крем или мазь, сокращают курс или количество нанесений в день. К сожалению, такая тактика не позволяет купировать воспаление быстро, а лишь затягивает процесс очищения кожи.
Противовоспалительная активность глюкокортикостероидов зависит от структуры их молекулы. К примеру, введение галогена — фтора (Лоринден, Фторокорт и другие) значительно усиливает лечебное действие, но параллельно увеличивает выраженность местных побочных эффектов, таких как истончение кожи, избыточный рост волос и прочие. Безусловно, такие препараты не подходят детям. Однако введение в молекулу остатка масляной кислоты и эфиров жирных кислот позволило получить безопасные и эффективные наружные средства (Локоид и Адвантан, соответственно).
Начало лечения топическими стероидами при первых признаках обострения и строгое соблюдение режима использования препарата — залог успешного контроля над заболеванием.
Неправильный выбор лекарственной формы глюкокортикостероидов
При назначении наружных кортикостероидов важно учитывать характер воспаления (острое, подострое, хроническое) и в соответствии с этим выбирать необходимую лекарственную форму препарата. Например, при одинаковой концентрации активного вещества в мази и креме в случае хронического воспаления эффективность мази будет выше. Правильно оценить ситуацию может врач аллерголог-иммунолог или дерматолог. Родители, даже хорошо знакомые с атопическим дерматитом, не всегда делают верный выбор, тем самым отдаляя момент выздоровления.
Выбор лекарственной формы кортикостероидов:
Острое воспаление (мокнутие, эритема, отек, везикулы, выраженный зуд) — эмульсия; Подострое воспаление (корки, шелушение, вскрывшиеся везикулы) — крем; Хроническое воспаление (сухость кожи, усиление кожного рисунка, шелушение) — мазь.
Поддержание ремиссии атопического дерматита и быстрое эффективное лечение обострений у детей во многом зависит от знаний и умений их родителей. Ошибки по незнанию или некоторые заблуждения могут быть причиной плохого контроля над заболеванием. Избежать их можно, если четко следовать официальным рекомендациям и регулярно посещать врача аллерголога-иммунолога.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Атопический дерматит — наиболее часто встречаемый дерматит среди взрослых и детей. По последним данным, атопическим дерматитом поражено до 20% населения. Почти на каждом приеме педиатра можно увидеть ребенка с атопическим дерматитом. Причины этому весьма разнообразны, но каждый врач обязан знать и уметь выявить заболевание и дать рекомендации по его лечению.
Несмотря на то, что уже достаточно изучены механизмы патогенеза, а также выявлена роль генетических факторов в развитии болезни, лечение дерматита все еще требует должного внимания.
Часто атопический дерматит припадает именно на возраст до 3 лет. Это как раз тот период, который должен максимально пройти у ребенка безо всяких лекарственных препаратов. Ведь иммунная система только формируется, и вмешиваться в нее лишний раз не стоит. А если лечение и требуется, то врач должен всегда искать другие пути, а не прибегать сразу к стероидным препаратам.
Терапия атопического дерматита направлено на уменьшение проявления симптомов, снижение степени их тяжести и достижения стойкой ремиссии. Это достигается долговременным лечением. Основными препаратами в лечении являются топические глюкокортикостероиды. Многолетный опыт их применения доказывает их эффективность, однако они имеют высокий риск множества побочных эффектов, которые снова заставляют человека страдать.
Последние изучения в области дерматологии и аллергологии были посвящены альтернативному лечению атопического дерматита без стероидов. С этим учетом появилась новая группа наружных средств – топические ингибиторы кальциневрина. Один из них — препарат Протопик, который значительно расширил возможности терапии дерматита со среднетяжелым и тяжелым течением. Эта группа препаратов оказывает иммунорегуляторное действия на патологические реакции в коже путем селективного блокирования внутриклеточного протеина кальциневрина. Различия в механизмах действия ингибиторов кальциневрина и ТГКС дают возможность использовать препараты данной группы более продолжительное время, даже на участках с тонкой кожей, при этом не опасаясь стероидоподобных побочных эффектов.

Клиническое исследование
Были проведены исследования, целью которых было изучение эффективности и безопасности местного применения такролимуса в форме 0,03% и 0,1% мази.
Под клиническим наблюдением находилось 32 больных в возрасте от 2 до 64 лет. Пациенты были поделены на группы.
Первая группа состояла из 17 детей в возрасте от 2 до 15 лет (7 девочек и 10 мальчиков), вторую группу составляли 15 взрослых в возрасте от 18 до 64 лет (8 женщин и 7 мужчин).
В среднем продолжительность заболевания обеих групп составила 14,7 года с частотой рецидивов не менее 4-6 раз в год. Среди пациентов детского возраста преобладала эритематозная форма с лихенификацией. У всех взрослых — лихеноидная форма.
Пациенты обеих групп получали наружную терапию такролимусом в форме 0,1% мази Протопик для взрослых и 0,03% для детей. Помимо этого, комплексный подход в терапии осуществлялся за счет назначения антигистаминных препаратов (Фенкарол, Супрастин, Зиртек), гипосенсибилизирующин средства (глицерофосфот кальция, хлорид кальция), дезинтоксикационные (Лактофильтрум, Ентеросгель, тиосульфат натрия ).
Для оценки степени тяжести клинических проявлений, а также эффективности проводимой терапии, использовали индекс SCORAD, значение которого выражается в баллах. Так, 20-60 — средняя степень тяжести, более 60 — тяжелая.
Результаты исследования:
Перед началом лечения в 1 группе значения индекса в среднем составляло 63,4 балла, во 2 групп е- 57,1. То есть, статистических различий по величине индекса не обнаружилось.
Детям препарат назначался 2 раза в сутки на протяжении 3 недель, затем — 1 раз в сутки до исчезновения высыпаний. Взрослым препарат применялся 2 раза в сутки до достижения улучшения. Продолжительность лечения у первой группы составила в среднем 18 дней. В процессе лечения ухудшения состояния не отмечалось ни у одного пациента. Клиническое выздоровление было у 5 (30%), значительное улучшение у 6 (35%), улучшение — у 6 (35%).
Из побочных явлений у некоторых больных было легкое жжение и зуд при нанесении средства, которое со временем проходило без вмешательств.
Уменьшения индекса уменьшилось с 63,4 до 14
Терапия у 2 группы длилась в среднем 25 дней. Клиническое выздоровление у 6 (40%), значительное улучшение у 3 (20%), улучшение у 6 (40%)
Уменьшения индекса уменьшилось с 52 до11,7.
Про эффективность нового средства не раз упоминалось в литературе зарубежных и отечественных авторов. Ведь по результатам исследования, уменьшение выраженности клинических проявлений наблюдались у всех больных.
В связи с возможностью замены топических глюкокортикостероидов значительно расширились возможности дерматологии и аллергологии в лечении атопического дерматита у детей и взрослых. Но не стоит забывать о превентивных мерах, выполнение которых продлит ремиссию у пациентов. Очень важна профилактика атопического дерматита у детей и взрослых.
Несколько советов, которые помогут надолго отстрочить очередное обострение
- Увлажнение воздуха в помещении. При пониженной влажности помещения кожа и слизистые оболочки пересыхают, появляются микротрещинки, а это входные ворота для инфекций, клетки кожи стают гиперчувствительны. Важно следить за температурой и влажностью воздуха.
- Гигиена кожи не должна быть многоразовой и агрессивной. То есть, не рекомендуется более 1 раза в день использовать мыльные химические вещества в душе, так как это разрушает защитный липидный слой на поверхности кожи, что приводит к пересушиванию кожи.
- Соблюдать водный баланс. На протяжении суток человек должен получать необходимое количество жидкости из расчета 30 мл на каждый его килограмм. То есть, при весе ребенка 80 кг человек должен пить до 2400 мл жидкости. Это благоприятно влияет на состояние кожи и всего организма.
- Не переедать. При переедании не все вещества в ЖКТ перерабатываются и усваиваются. «Лишние» остаются неперетравленным комом в кишечнике и не имеют возможности к выведению. Это и есть одна из причин атопического дерматита у детей и взрослых. Ведь кожа — орган выделения. И когда главный орган выделения не справляется с задачей, «лишнее» выходит через кожу. Стоит наладить и сбалансировать питание — и дерматит надолго отступит до следующей неблагоприятной для него ситуации.
Следя за современными методами лечения атопического дерматита у детей и взрослых, которые доказаны на исследованиях, Вы несомненно будете на шаг вперед. Это даст возможность пациентов, страдающих атопическим дерматитом на время забыть о проблеме. Ведь результат лечения дерматита всегда «на лицо».
Напомним, что ранее международной GfK Disease Atlas были определены основные недостатки в лечении атопического дерматита.
Будущее биологической терапии атопического дерматита (экземы) выглядит многообещающе: 2018 год должен принести больным несколько новых препаратов для подкожного и внутривенного введения, нацеленных на молекулы IL13, IL17 и другие.
«Ставший первой ласточкой препарат Дупиксент (дупилумаб) дополнится еще более эффективными терапевтическими опциями. Это общая тенденция к смещению в сторону высокоселективной биологической терапии экземы и других дерматологических заболеваний, включая псориаз» — говорится в заявлении Линдсей Струдд.
Доктор Струдд и ее коллега Нупур Патель опубликовали обзор новых достижений фармакологии в журнале Advances in Experimental Medicine and Biology.
Испытания препарата Дупиксент продолжаются
Текущие клинические испытания могут пролить свет на истинные возможности дупилумаба (dupilumab), человеческих моноклональных антител IgG4 к интерлейкинам IL-4 и IL-13. Эти антитела связывают белковую субъединицу IL-4Rα, которая присутствует в обеих молекулах интерлейкинов.
Результат лечения дупилумабом – ослабление иммунной реакции против собственных клеток кожи и надежное купирование симптомов атопического дерматита.
По мнению Струдд, сотрудницы Медицинской школы Университета Уэйк Форест в Северной Каролине (США), биологическая терапия экземы в недалеком будущем должна полностью заменить мощные, но потенциально опасные кортикостероидные гормоны.
Клинические исследования фазы III – проекты идентичного дизайна SOLO1 и SOLO2 – продемонстрировали, что Дупиксент объективно улучшал состояние взрослых пациентов с атопическим дерматитом на протяжении 16 недель лечения.
Недавно исследование LIBERTY AD CHRONOS продемонстрировало, что терапия дупилумабом в сочетании с кортикостероидами на протяжении года хорошо переносится и обеспечивает существенное усиление клинического эффекта последних.
Другие исследования Дупиксента продолжаются, в том числе с участием детей 12-18 лет, страдающих умеренной экземой. Исследователи надеются определить профиль безопасности и расширить возрастные рамки для нового препарата.
Какие группы лекарств от экземы увидят свет в 2018 году?
Эксперты уверены: дупилумаб – это лишь начало эпохи биологической терапии.
Ингибиторы интерлейкина IL-13
Препараты от экземы тралокинумаб (tralokinumab) и лебрикизумаб (lebrikizumab) являются специфическими моноклональными антителами против IL-13.
Первоначально разработанные для лечения астмы и ряда других воспалительных заболеваний, тралокинумаб и лебрикизумаб успешно прошли клинические испытания фазы II у пациентов с атопическим дерматитом.
«Результаты обоих исследований свидетельствуют о том, что дальнейшее развитие биологической анти-IL-13 терапии является оправданным», — пишут Патель и Струдд.
Результаты испытаний тралокинумаба говорят, что у пациентов, получавших максимальную дозу антител, базовый показатель EASI по сравнению с плацебо резко улучшался. Качество жизни, связанное с дерматологическими заболеваниями (DLQI) также существенно возрастало на фоне лечения.
В рандомизированном исследовании фазы II с участием 209 взрослых пациентов, страдающих экземой умеренной и тяжелой степени, препарат лебрикизумаб показал отличные результаты по показателям ответа EASI 50 и EASI 75. Эффект от терапии ощутили даже больные, не отвечавшие на местные кортикостероиды.
Ингибиторы интерлейкина IL-31
Экспериментальные блокаторы IL-31, которые должны появиться в 2018 году – это вещество BMS-981164 (для внутривенного введения) и препарат немолизумаб, известный под индексом CIM331. Последний блокирует альфа-рецептор IL-31 (IL-31RA) и предназначен, главным образом, для купирования зуда при экземе.
Известно, что гиперэкспрессия IL-31 приводит к зуду, очаговой алопеции и поражениям кожи у грызунов, а у людей ассоциируется с прогрессированием патологического цикла зуд-царапанье (scratch-itch cycle) при атопическом дерматите.
Клиническое испытание фазы I с BMS-981164 было завершено, но его результаты не оглашаются. Что касается препарата немолизумаб (nemolizumab), то авторы заявляют о «быстром и существенном» улучшении состояния больных, в первую очередь о нормализации сна и облегчении кожного зуда.
Ингибиторы интерлейкина IL-22
Первоначальные исследования нового антитела ILV-094 показали, что данный агент обладает благоприятной фармакокинетикой и низкой токсичностью. В настоящее время ILV-094 (внутривенное введение) проходит испытания фазы II на взрослых пациентах с атопическим дерматитом умеренной и тяжелой степени.
«Поскольку IL-22 является одним из ключевых цитокинов в развитии атопического дерматита, его ингибирование может обеспечить преимущества по сравнению с другими доступными методами лечения. Мы рассчитываем на повышенную безопасность благодаря специфическому воздействию», — пишут ученые.
Ингибиторы интерлейкина IL-17
Выработка IL-17 играет важную роль в патогенезе псориаза, но данный интерлейкин определяется и при экзематозных поражениях. Некоторые биологические препараты для лечения псориаза сегодня испытываются на больных атопическим дерматитом.
Прежде всего, речь идет о препарате секукинумаб (secukinumab) – это человеческие моноклональные антитела к IL-17А, которые проходят клиническое испытание фазы II в Соединенных Штатах. Субъекты – взрослые пациенты с умеренной и тяжелой экземой.
Другие препараты
Сообщается также о попытках использовать устекинумаб (ustekinumab) – другое лекарственное средство, одобренное для лечения псориаза. Это ингибитор интерлейкина IL-12 / 23. По предварительным данным, пациенты с экземой хорошо реагируют на него.
«В рандомизированном плацебо-контролируемом исследовании фазы II с участием 33 пациентов устекинумаб продемонстрировал более высокие показатели SCORAD50 против плацебо. Однако результаты не достигли статистической значимости. Возможно, дело в применении местных кортикостероидов или недостаточной дозе», — говорят авторы.
Итак, в 2018 больных экземой ждет как минимум 6-8 принципиально новых опций лечения. Каждая из них может оказать колоссальное влияние на качество вашей жизни.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик


