Пеленочный дерматит 10 месяцев
Пеленочный дерматит у детей – воспаление чувствительной детской кожи, возникающее под воздействием внешних раздражающих факторов. В связи с тем, что наиболее тесный контакт имеют с кожей пеленки или подгузники, то именно с этим и связано название заболевания – “пеленочный”. Более распространенное в народе наименование пеленочного дерматита – опрелость.
Чаще всего пеленочный дерматит у младенцев наблюдается в ягодичной зоне или на внутренней поверхности бедра, где к коже плотно прилегают подгузники или одежда
Причины появления пеленочного дерматита
Пеленочный дерматит у грудничков наблюдается в области ягодиц и внутренней поверхности бедер. На его появление влияют несколько факторов:
- механические раздражители – ткань или подгузник трется о нежную кожу малыша;
- химическое воздействие – негативное влияние аммиака, ферментов стула и солей жирных кислот;
- физические факторы – избыточная потливость, влажность и температура влияют на появление опрелостей;
- нарушение микрофлоры – кишечная палочка и другие патогенные и условно-патогенные микроорганизмы.
Пеленочный дерматит у новорожденных наиболее часто возникает из-за нарушений общих правил гигиены. Использование недопустимых марлевых подгузников и пеленок, несвоевременная смена мокрого или грязного подгузника увеличивает опасность возникновения опрелостей.
Нарушение микрофлоры грибами рода Candida также негативно влияет на протекание воспалительного процесса. Пеленочный дерматит не является формой кандидоза кожи, но наличие грибковой инфекции делает заболевание еще более серьезным или может спровоцировать появление опрелостей у ребенка при условии неправильной гигиены.
Есть ряд детских болезней, с которыми вероятность заболеть пеленочным дерматитом резко увеличивается – аллергия, атопическая экзема, нарушение водно-солевого обмена, непостоянный стул, повышенное содержание аммиака в моче, иммунодефицит.
Подгузники против пеленок
Бытует распространенное мнение, что ношение подгузников вредно для здоровья малыша, но это совершенно не так. Пеленочный дерматит возникает значительно реже у деток, носящих подгузники, по сравнению с детками, мамы которых используют для пеленания марлевые или тканевые прокладки. Правильное использование и своевременная смена подгузников сводят к минимуму опасность получения опрелостей.
Подгузники следует носить примерно до полутора лет – слишком ранняя их отмена может сформировать неправильный гигиенический навык. Ранний «выброс» памперсов также необоснован и в плане приучения ребенка к горшку, что подробно описано в статьях по данной теме.
Особенности пеленочного дерматита
Пеленочный дерматит по некоторым данным охватывает от 30 до 50% грудных детей, наиболее распространена болезнь среди девочек. Воспаление может быть локализованным с небольшой площадью поражения в виде красноты на коже, встречаются и более тяжелые случаи пеленочного дерматита с глубоким повреждением кожных покровов.
Симптомы пеленочного дерматита:
- Покраснение кожи малыша в области промежности, паха, ягодиц (рекомендуем прочитать: фото сыпи в паху у ребенка ). Возможно наличие пузырьков с жидкостью, а также шелушение. Гиперемия (покраснение) на начальной стадии пеленочного дерматита локальна, но с течением болезни вероятно распространение воспаления на большие участки и увеличение глубины поражения.
- Тяжелые формы заболевания характеризуются появлением гнойников, отеков и инфильтрацией тканей.
- Малыш плохо спит, капризничает, плачет, ведет себя беспокойно и плохо кушает.
Дети на искусственном вскармливании чаще подвержены пеленочному дерматиту с характерным воспалением области ануса в связи с щелочной средой кала, что не свойственно детям на грудном вскармливании. Таким образом, мамы деток-искусственников должны уделять особое внимание правильному уходу за детской попкой.
Неправильно подобранный размер подгузника, врезающиеся края – внешние причины, обостряющие пеленочный дерматит. Механическое воздействие на кожу проявляется в паховых и ягодичных складках, а также в нижней части живота. Покраснение в этих областях значительно усиливается, если к указанным негативным воздействиям присоединяются и другие раздражающие факторы.
Кандидозный пеленочный дерматит, осложненный грибками рода Candida, характеризуется появлением участков с ярко-красными воспалениями и белыми гнойничковыми образованиями. Причиной безрезультативности лечения в течение 3 дней может быть как раз грибковый характер пеленочного дерматита.
Постановка диагноза
Для диагностики пеленочного дерматита достаточно осмотреть ребенка и собрать всю возможную информацию для выставления точного диагноза. Пеленочный дерматит часто похож по признакам на аллергию, которая появляется у малыша на новое гигиеническое средство (мыло, салфетки, памперсы, крем или пенка для купания) (рекомендуем прочитать: как лечится аллергия на памперсы?).
Лечение
Родители часто задают вопрос: какими средствами лечить опрелости самостоятельно, не прибегая к помощи врачей? Очень популярной стала методика лечения доктора Комаровского: нехитрые и безопасные принципы этой методики помогут избавить любимого ребенка от пеленочного дерматита в самые короткие сроки. Упомянем, что возникновение опрелостей – ошибки в уходе за нежной детской кожей.
Отмечено, что использование одноразовых подгузников снижает возможность возникновения опрелостей в разы, тогда как риск получить воспаление при использовании пеленок и марлевых подгузников значительно выше. При подборе одноразовых трусиков или подгузников тщательно следите, чтобы они не давили и не натирали кожу малыша. Подгузник должен застегиваться легко и не создавать искусственных складок кожи.
При лечении пеленочного дерматита обратите внимание на характерные особенности заболевания:
- влажная поверхность кожи с мокнутиями говорит о том, что следует применять для обработки крем;
- наличие корочек и очагов шелушения предполагает использование мази.
Родители должны обеспечить максимально возможный доступ воздуха к поврежденным участкам кожи – в идеале надо дать малышу побыть голеньким. Через 2-3 дня лечения будут заметны значительные улучшения.
Подгузники должны подходить малышу по размеру, быть качественными и гипоаллергенными. Большое значение в профилактике дерматита имеет своевременная замена одноразового гигиенического средства
Соблюдение правил гигиены
Каждый родитель должен ответственно подходить к уходу за детской кожей:
- После того, как ребенок покакал или пописал, подгузник надо сменить.
- Область ягодиц, бедер и промежности тщательно промыть теплой водой, не забыть про складочки.
- Из гигиенических средств можно использовать гипоаллергенное детское мыло или обойтись совсем без него. Другие средства для мытья лучше не использовать.
- Влажную кожу аккуратно промокнуть мягким полотенцем, избегая растирания поврежденных участков.
- Нанести лечебное средство (о них будет написано ниже) на пораженную кожу.
- Оставить ребенка голеньким на 20-30 минут.
Самым действенным и безопасным способ избавления от пеленочного дерматита является сочетание указанных выше правил гигиены с проведением воздушных ванн, т.е. обеспечением контакта раздраженной кожи с воздухом.
Медикаменты, кремы и мази
Лечение заболевания рекомендуется производить следующими препаратами:
- Оксид цинка, содержащийся во многих мазях такого назначения, оказывает стягивающее действие и снижает раздражающий фактор от кала и мочи ребенка. Хорошим вариантом будет «Деситин».
- Мази противомикробного направления – например, «Драполен», являются антисептиками и одновременно защищают, увлажняют поврежденную кожу.
- Заживляющие мази с декспантенолом – например, «Бепантен» («Пантенол», «Пантодерм»), помогают снять воспаление и стимулируют процесс регенерации поврежденных тканей.
- Пеленочный дерматит с сильными воспалениями лечится с помощью мазей с кортикостероидами. Выписываются такие препараты по назначению врача.
Важно отметить, что кожа в области раздражения может быть сухой (с шелушениями и трещинками), а может, напротив, – мокрой (мокнущей, т.е. со следами тканевой жидкости). Доктор Комаровский в книге “Начало жизни” обращает внимание, что “увлажнять сухое и сушить нужно мокрое”, т.е. в первом случае необходимо использовать масла и жирные кремы, а во втором – присыпки и подсушивающие мази.
Одновременное использование крема и присыпки недопустимо. Комочки, образующиеся в результате соединения данных средств, повреждают нежную кожу ребенка. Если за время лечения не заметны улучшения, родителям следует обратиться за помощью к педиатру.
Мазь Бепантен – одно из самых популярных средств для лечения пеленочного дерматита, желательно держать ее в домашней аптечке (подробнее в статье: как использовать Бепантен при аллергии у новорожденных?)
Домашнее лечение пеленочного дерматита стоит перенести в лечебное учреждение, если у ребенка заметны следующие признаки:
- Повышение температуры тела, связанное с пеленочным дерматитом. Пеленочный дерматит в запущенных формах характеризуется наличием гнойничковых образований.
- Заметно значительное уплотнение кожного покрова и увеличивается площадь воспаления, цвет кожи может стать багровым или даже синюшным.
- Безрезультативная борьба с пеленочным дерматитом в течение 3-5 дней.
- Замедление физического и психического развития, обусловленное развитием пеленочного дерматита.
Профилактика
Перечислим профилактические меры, способные предотвратить появление раздражения:
- Пеленочный дерматит менее вероятен при условии полного отказа от использования присыпки.
- В качестве подходящей альтернативы можно использовать крем под подгузник или кремы на основе декспантенола.
- Следите, чтобы подгузник был всегда сухим. Едва он становится грязным или мокрым, немедленно меняйте – смена подгузника, таким образом, будет происходить минимум 8 раз в день.
- Не используйте марлевые подгузники и пеленки.
- При покупке подгузников ориентируйтесь на пол ребенка. Производители усиливают впитывающий эффект в тех местах, которые намокают у мальчиков и девочек быстрее.
- Регулярно давайте ребенку дозу витамина Д (для профилактики рахита у ребенка) до трех лет. Недостаток витамина Д влияет на снижение иммунитета и увеличивает потливость, что может вызвать развитие пеленочного дерматита.
Видео-советы по борьбе с дерматитом от мам и врачей
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Многие родители сталкиваются с такой проблемой, как пеленочный дерматит у детей первого года жизни, то есть воспаление кожи ягодиц и складок паховой области.
Это то, что принято называть опрелостью, но, по сути, является ее последствием – пеленочной эритемой или сыпью. И если, согласно МКБ-10, код пеленочного дерматита – L22, то код эриматозной опрелости – L30.4.
 [1], [2], [3], [4]
[1], [2], [3], [4]
Код по МКБ-10
L30.4 Эритематозная опрелость
Эпидемиология
Легкий пеленочный дерматит развивается почти у половины детей от рождения до года, и на его долю проходится не менее 20-25% всех диагностированных дерматитов среди детей этого возраста.
Данное поражение кожи, как отмечают отечественные педиатры, чаще всего возникает у грудных детей после шести-семи месяцев. Однако, как показывает практика, пеленочная эритема с сыпью в перианальной области может развиваться и у новорожденных – то есть в возрасте одного-двух месяцев.
 [5], [6], [7], [8], [9], [10]
[5], [6], [7], [8], [9], [10]
Причины пеленочного дерматита
Дерматологи называют такие основные причины пеленочного дерматита у грудных детей, как длительное переувлажнение кожи (в условиях отсутствия доступа воздуха) и ее постоянный контакт с мочой, содержащей соли, мочевую и гиппуровую кислоты, а также мочевину, которая расщепляется с освобождение аммиака. Ферменты кала также вызывают раздражение, а бактерии, обычно присутствующие в кале, могут повышать расщепление мочевины за счет выделяемой ими уреазы, что приводит к щелочному рН, дополнительно раздражающему кожу.
Также раздражение возникает из-за механического повреждения покровного эпителия при натирании кожи памперсами или одеждой (особенно синтетической).
 [11], [12], [13], [14]
[11], [12], [13], [14]
Факторы риска
Факторы риска появления опрелости в пахово-ягодичной области и развития пеленочного дерматита состоят в несвоевременной смене мокрых подгузников и нарушении элементарных правил гигиены при уходе за кожей ребенка после мочеиспускания и опорожнения кишечника. Расстройство кишечника с диареей также повышает риск раздражения кожи данной локализации.
Кроме того, у детей, которых выкармливают смесями-заменителями грудного молока, развитие пеленочного дерматита бывает чаще из-за более высокого содержания ферментов в кале. Хотя, как известно, кислотность стула при грудном вскармливании заметно выше, чем при искусственном, а его частота в период новорожденности вдвое превышает число опорожнений у грудничков-искусственников.
Пеленочный дерматит у взрослых – контактный мочевой дерматит – бывает у лежачих больных (особенно пожилых) при утрате контроля мочеиспускания и дефекации.
 [15], [16], [17], [18]
[15], [16], [17], [18]
Патогенез
Объясняется патогенез пеленочного дерматита у грудных детей очень просто: в этом возрасте кожа ребенка еще не может противостоять внешнему агрессивному воздействию вследствие слабости защитных функций эпидермиса.
В первые месяцы жизни детская кожа и ее роговой слой очень тонкие и имеют повышенную гидрофильность; плотность эпидермиса недостаточна из-за отсутствия прочной связи с дермой. Продолжается процесс формирования базальной мембраны эпидермиса над рыхлой подкожной клетчаткой, в которой много влаги, но почти нет волокон коллагена и эластина. А сальные железы кожи – несмотря на их достаточное количество и развитие – пока не обеспечивают жировой защитный барьер (гидролипидную мантию) кожных покровов тела.
Кроме того, отсутствует и кислотная мантия кожи, так как вместо рН кожи на уровне 5,5 кожа грудного ребенка в течение первых двух месяцев после появления на свет колеблется в пределах 6,2-6,8. Все это и обусловливает уязвимость кожных покровов у детей до года к различным раздражающим факторам.
 [19], [20], [21], [22]
[19], [20], [21], [22]
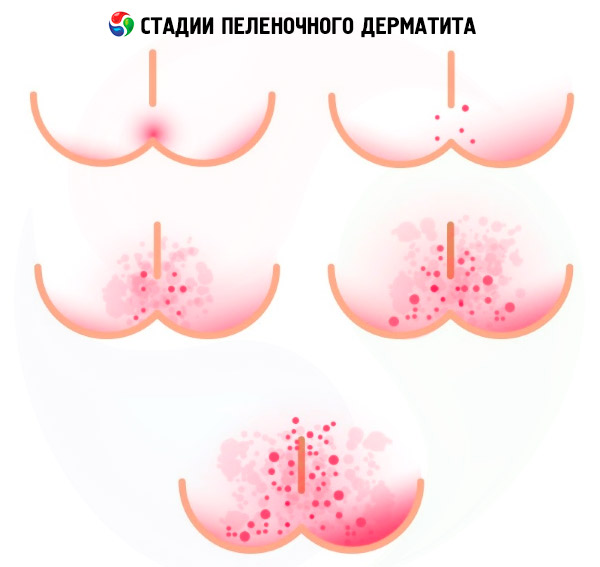
Симптомы пеленочного дерматита
Первые признаки раздражения кожи проявляются ее покраснением (эритемой), которое может быть сплошным или чаговым с локализацией в области ягодиц и паха, на внутренней поверхности бедер и вокруг наружных половых органов.
Если дальше первой стадии воспалительной реакции кожи процесс не идет (благодаря предпринимаемым мерам), то это считается легкой формой пеленочного дерматита. Но у этой патологии есть еще две стадии (формы).
Симптомы пеленочного дерматита второй стадии (средней формы) – проявляются более интенсивным покраснением и высыпаниями в виде мелких папул или пустул с экссудатом. При нарушении их целостности и выходе экссудата и межклеточной жидкости появляется мокнутие (зоны мацерации) и небольшие очаговые эрозии.
Третьей стадией (тяжелой формой) воспалительного процесса принято считать значительное расширение зон поражения и появление отечности и геморрагических изъязвлений. Некоторые дерматологи называют эту форму эрозивным пеленочным дерматитом Жаке.

Кроме кожных симптомов, ребенка беспокоит зуд, что проявляется беспокойством, плачем, нарушение сна и кормления.
В принципе, такими же кожными симптомами проявляется и пеленочный дерматит у взрослых.
 [23], [24], [25]
[23], [24], [25]
Осложнения и последствия
К пеленочной эритеме может легко присоединиться любая инфекция – бактериальная или грибковая. Если участки пораженной кожи ребенка подвергаются инфицированию стрепто- или стафилококками, то развивается такое осложнение, как бактериальный пеленочный дерматит, для которого характерна субфебрильная температура тела, а также образование гнойных пустул, а затем гнойных корок и обширных эрозий, то есть развитие клинической картины стафилококкового (буллезного) импетиго.
А когда кожа поражается грибом Candida, и вокруг пораженных участков кожа начинает шелушиться, диагностируется кандидозный пеленочный дерматит. В обоих случаях потребуется антибактериальная или противогрибковая терапия.
 [26], [27], [28], [29]
[26], [27], [28], [29]
Диагностика пеленочного дерматита
Как правило, диагностика данного поражения кожи младенцев проводится на основании имеющейся симптоматики.

При тяжелой форме заболевания может потребоваться анализ крови (общеклинический).
 [30], [31], [32], [33], [34], [35], [36], [37], [38]
[30], [31], [32], [33], [34], [35], [36], [37], [38]
Дифференциальная диагностика
Дифференциальная диагностика призвана отличить пеленочный дерматит от аллергического дерматита, например, аллергии на памперсы, или дерматита атопического; буллезного импетиго; перианального стрептококкового дерматита (который может быть при диарее новорожденных); энтеропатического aкродерматита (обусловленного врожденной недостаточностью цинка в организме), врожденного сифилиса и др.
Лечение пеленочного дерматита
Назначать лечение пеленочного дерматита должен врач, так как оно зависит от стадии (формы) патологии. Главные составляющие терапии – соблюдение правил гигиенического ухода. Так, при легкой форме пеленочной эритемы достаточно вовремя менять мокрые и загрязненные памперсы и после каждого мочеиспускания или испражнения мыть пахово-ягодичную область тела теплой водой с детским мылом, а затем хорошо ее просушивать путем промокания. Также педиатры советуют оставлять ребенка обнаженным в течение нескольких минут (при температуре в помещении не ниже +22-25°С): такие воздушные ванны обеспечивают испарение остатков влаги с кожи (особенного из складок в паху и на внутренней поверхности бедер). Сухую кожу нужно смазать минеральным или растительным маслом. Рекомендуются такие масла при пеленочном дерматите, как: вазелиновое, косточковое (миндальное), облепиховое. Также можно использовать детский крем с экстрактом ромашки или череды.
Для подсушивания мокнущих участков кожи практикуется применение присыпок при пеленочном дерматите, в составе которых присутствует оксид цинка: он не только подсушивает кожу, но и борется с инфекцией. С этой же целью традиционно используется зеленка при пеленочном дерматите (раз в день), а также цинковая мазь – два-три раза в сутки.
А вот крем Циновит (с пиритионом цинка и производным глицирризиновой кислоты) содержит еще отшелушивающую молочную кислоту и масла и предназначен для борьбы с прыщами и угревыми высыпаниями. Средство нельзя применять детям до года.
Одно из лучших средств избавления от пеленочной эритемы – крем с декспантенолом Бепантен (др. торговые названия – Декспантенол, Д-Пантенол, Пантестин, Пантодерм).
Больше информации в материале – Мази от опрелостей и в статье – Лечение опрелостей у взрослых
Эффективным средством является Судокрем, в состав которого входят оксид цинка и бензиловые соединения с антибактериальными и противогрибковыви свойствами. Но при мокнущей коже этот крем применять не следует, так как после его нанесения образуется пленочка.
Лекарства наружного применения с антибиотиками и антимикотическими компонентами необходимы, если к пеленочному дерматиту присоединяется бактериальная или грибковая инфекция. И их используют только по назначению дерматолога. Например, для лечения кандидозного пеленочного дерматита лучше всего применять 1%-й крем Клотримазол (Лотримин, Ороназол), который наносится по пораженные участки кожи трижды в день до исчезновения высыпаний, а затем еще не менее двух недель – раз в день.
Бактериальный пеленочный дерматит успешно лечится с помощью мази Левомеколь (с хлорамфениколом и метилурацилом) – один-два раза в течение суток. Препарат Банеоцин – благодаря наличию антибиотиков неомицина и бацитрацина хорошо справляется с мокнущими воспалениями кожи. Но неомицин, всасываясь в кожу грудного ребенка, может вызвать токсическое действие на почки и снизить слух. Поэтому даже взрослым его нельзя наносить на большие участки кожи. То же относится и к Банеоцину в форме порошка, который используется в качестве присыпки при бактериальном пеленочном дерматите у взрослых.
В мази Пимафукорт активными веществами являются антибиотики неомицин и натамицин, а также гидрокортизон. Гидрокортизон хорошо всасывается кожей, а у маленьких детей степень всасывания еще выше, что увеличивает риск его негативного системного воздействия в виде снижения функций гипофиза и надпочечников, развития гиперкортицизма, выведения кальция из организма и замедления роста. Применение ГКС может привести не только к развитию реактивного дерматоза, нарушению трофики кожи и ее атрофии, но и к активизации инфекции. Кроме того, мазь содержит неомицин, о побочном действии которого уже говорилось ранее. Данная мазь, согласно официальной инструкции, детям до года не назначается.
Мазь Тридерм содержит сильнодействующий кортикостероид бетаметазон (снимает воспаление и зуд), антибиотик гентамицин и действующий на кандидозную инфекцию клотримазол. В числе его противопоказаний – дерматозы (в том числе пеленочный) у детей первого года жизни.
Мазь Акридерм, кроме бетаметазона, содержит антибиотик гентамицин и детям до года противопоказана.
Адвантан (0,1% мазь, крем, эмульсия) также относится к топическим кортикостероидам, так как его действующим веществом является сильнодействующий ГКС метилпреднизолон. Но, как указано в инструкции, его применение (один раз в день) детям при пеленочном дерматите без мацерации допустимо – после четырех месяцев.
Следует иметь в виду, что кортикостероиды зарубежные педиатры не назначают детям младше двух лет. Наши врачи считают возможным детям до года наружное использование 1%-го гидрокортизона, но на небольших участках кожи.
Народное лечение
В число народных средств лечения пеленочного дерматита входит отвар лаврового лист (два листика на 200 мл воды, кипятить примерно 10 минут), которым обрабатывают пораженные места. Подходят в таких случаях настои или отвары дубовой коры и листьев березы.
Также – при небольшой гиперемии кожи – можно проводить лечение травами: обмывать ягодицы и паховые складки отварами ромашки, череды, шалфея, календулы, подорожника (две-три столовые ложки сухого растения на литр воды).
Безусловна польза купания грудничков с добавлением в ванночку травяных отваров, и это простое и проверенное многими поколениями физиотерапевтическое лечение в домашних условиях.
 [39], [40], [41], [42], [43], [44]
[39], [40], [41], [42], [43], [44]
Профилактика
Главная профилактика пеленочного дерматита состоит в правильном уходе за кожей ребенка и соблюдении гигиены. «Экономить» на памперсах, с учетом причин развития раздражения и воспаления кожи, недопустимо.
 [45], [46], [47], [48], [49], [50]
[45], [46], [47], [48], [49], [50]
Прогноз
Родителям не стоит волноваться: прогноз при развитии пеленочного дерматита благоприятный и для здоровья малыша угроз не представляет.
 [51], [52], [53]
[51], [52], [53]
Важно знать!
Энтеропатический акродерматит — заболевание, связанное с нарушением всасывания цинка, наследующееся по аутосомно-рецессивному типу. В результате дефекта в проксимальных отделах тонкой кишки нарушается формирование более 200 ферментов. Читать далее…
!
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник

