Первичный элемент при атопическом дерматите

Что такое атопический дерматит
Атопический дерматит хроническое аллергическое воспалительное заболевание кожи, сопровождающееся зудом. Заболевание обычно начинается в раннем возрасте, у 45% детей первый эпизод атопического дерматита происходит в первые 6 месяцев жизни, у 60% – в течение первого года жизни. Заболевание имеет три стадии развития, которые могут разделяться периодами ремиссии или переходить одна в другую.
С возрастом изменяются как внешние проявления, вид высыпаний, так и места их локализации. Бывает так, что заболевание заканчивается на одной из стадий, переходя в стойкую пожизненную ремиссию.
Фото: атопический дерматит у детей
Предполагается, что к развитию атопического дерматита приводит сочетанное воздействие нескольких факторов. В первую очередь это врожденная особенность строения кожи у таких людей (уменьшенное содержание одного из структурных белков кожи – филлагрина, уменьшение продукции церамидов (липидов)). Кроме того, предполагается участие IgE (иммуноглобулины Е), отвечающих за аллергические реакции немедленного типа (атопию), склонность к его гипрепродукции также закладывается до рождения ребенка.
Однако, часть пациентов с атопическим дерматитом (по разным данным от 40 до 60%), не имеют IgE-опосредованной сенсибилизации, у них не удается подтвердить наличие атопии. Поэтому принято разделять истинную атопическую экзему (экзогенная экзема) и эндогенный атопический дерматит (атопиеподобный дерматит) или же, согласно номенклатуре Европейского респираторного общества, две формы заболевания: extrinsic (связанная с сенсибилизацией к внешним аллергенам и характеризуется повышением уровня IgE) и intrinsic (без атопии).
Диагностика атопического дерматита
Диагностика атопического дерматита основывается преимущественно на клинических данных. Чаще всего используют критерии, разработанные Hanifin и Rajka в 1980 г.
Основные критерии:
- Зуд кожи даже при наличии минимальных проявлений на коже;
- Типичная морфология и локализация высыпаний: дети первых двух лет жизни –эритема, папулы, микровезикулы с локализацией на лице и наружных (разгибательных) поверхностях конечностей; дети старшего возраста – папулы, лихинификация симметричных участков внутренних (сгибательных) поверхностей конечностей; подростки и взрослые — выраженная лихинификация и сухость кожи, покрытые чешуйками пятна и папулы, распложенные в суставных сгибах, на лице и шее, плечах и в области лопаток, по наружной поверхность верхних и нижних конечностей, пальцев рук и ног.
- Личная иили семейная история атопии (наличие других аллергических заболеваний у пациента или родственников).
- Хроническое или рецидивирующее течение.
Дополнительные (малые) критерии:
- Повышенный уровень общего и специфических IgE-антител, положительны кожные тесты с аллергенами.
- Пищевая и/или лекарственная аллергия.
- Начало заболевания в раннем детском возрасте (до 2-х лет).
- Гиперлинейность, усиление кожного рисунка ладоней (складчатые) и подошв.
- Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса).
- Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей).
- Шелушение, ксероз (сухость кожи).
- Неспецифические дерматиты рук и ног.
- Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы).
- Белый дермографизм.
- Бледность или эритема (покраснение) лица.
- Зуд при повышенном потоотделении.
- Складки на передней поверхности шеи.
- Периорбитальная гиперпигментация (темные круги вокруг глаз — аллергическое сияние). — Линия Деньи-Моргана (продрльная суборбитальная складка на нижнем веке)
- Экзема сосков.
- Хейлит.
- Рецидивирующий конъюнктивит.
- Кератоконус (коническое выпячивание роговицы).
- Передние субкапсулярные катаракты.
- Влияние стресса, факторов окружающей среды.
- Непереносимость шерсти, обезжиривающих растворителей.
Для постановки диагноза достаточно 3х основных критериев и не менее 3х дополнительных. Факторы, провоцирующие обострение атопического дерматита: эмоциональный стресс.
Аллергены и атопический дерматит
Пищевая аллергия часто встречается у пациентов с атопическим дерматитом и может протекать по разным механизмам: как в виде немедленных реакций, так и отсроченных до 6-48 часов. К пищевым аллергенам, часто провоцирующим обострения у детей относятся:
- коровье молоко
- куриное яйцо
- рыба
- пшеница
- соя
- арахис и орехи
Продукты питания, содержащие либераторы гистамина либо его избыточное количество, могут обострять течение атопического дерматита посредством неаллергических реакций. После 3х лет дети часто перерастают пищевую аллергию, но широко распространенной остается повышенная чувствительность к аэроаллергенам (попадающим на кожу из воздуха) – домашней пыли, пылевым клещам, перхоти животных.
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
В зависимости от возраста значимость тех или иных провоцирующих факторов меняется.
(по «Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL»)
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком).
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Лечение и профилактика атопического дерматита
Немедикаментозное лечение основано на уменьшении контакта с причинно-значимыми аллергенами и раздражающими факторами. Для пациентов с атопическим дерматитом не существует универсальной рекомендованной диеты. Ограничения в пище предписывают только пациентам с установленной гиперчувствительностью к конкретным пищевым продуктам. Пациенты, не имеющие атопии, не нуждаются в каких-либо ограничениях, за исключением случаев неаллергических реакций.
Эмоленты в лечении атопического дерматита
Использование смягчающих (эмолентов) и увлажняющих средств является основой терапии атопического дерматита. Основная особенность заболевания – выраженная сухость кожи, обусловленная дисфункцией кожного барьера с повышенной чрескожной потерей воды. Этот процесс обычно сопровождается интенсивным зудом и воспалением. Применении эмолентов позволяет восстановить водно-липидный слой и барьерные функции кожи, применять их необходимо постоянно, даже при отсутствии видимого воспаления.
В зависимости от стадии и локализации АтД применяются различные формы эмолентов/увлажняющих средств – лосьоны, кремы, мази. Средства ухода в виде крема должны наноситься на очищенную кожу за 15мн. до нанесения местных противовоспалительных лекарственных средств, в виде мазей – через 15 мин. после них.
Необходим правильный и ежедневный уход за кожей. Рекомендовано ежедневное купание в теплой воде (32-35 гр), продолжительностью не более 10-15 минут. Следует использовать средства с мягкой моющей основой с рН 5,5, не содержащие щелочи (исключить мыло). Кожу не следует растирать различными губками, щеткам пр. После купания необходимо аккуратно промокнуть кожу мягким хлопковым материалом, не растирая и не вытирая её досуха, и нанести смягчающее/увлажняющее средство.
Местные (топические) противовоспалительные лекарственные средства.
Местные глюкокортикостероиды (МГКС) – препараты первой линии в лечении обострений атопического дерматита, и стартовая терапия в лечении средне-тяжелых и тяжелых форм заболевания. Кроме противовоспалительного эффекта, терапия топическими глюкокортикостероиды (ГКС) уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный (пусковой) фактор атопического дерматита. Возможны различные схемы и режимы применения МГКС. Возможно назначение более сильных препаратов на первом этапе с последующим переходом на более слабые, применение интермиттирующей схемы терапии на втором этапе. Не рекомендуется разведение (смешивание) готовых лекарственных форм МГКС с индифферентным кремами, мазями, эмолентами, это не снижает вероятность побочного действия, но существенно снижает эффективность терапии. При инфекционных осложнениях АтД (бактериальных и грибковых инфекциях кожи) применяются комбинированные препараты (МГКС + местный антибиотик иили противогрибковый препарат).
Местные ингбиторы кальциневрина
Пимекролимус и такролимус используются в качестве второй линии терапии при легком и средне-тяжелом течении АтД. Могут применяться более длительными курсами, чем МГКС, в т.ч. по интермиттирующей схеме. В США и Европе крем пимекролимуса 1% и мазь такролимуса 0,03% утверждены для лечения АтД у детей старше 2 лет и взрослых. Мазь такролимуса 0,1% применяют только у взрослых и подростков
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения. Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
Фототерапия. Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами. Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. На сегодняшний днь не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия. Аллергенспецифическая иммунотерапия (АСТТ) с пищевыми аллергенами не показала своей эффективности в лечении АтД.
По материалам Аллергология и иммунология / Под общей ред. А.А.Баранова и Р.М. Хаитова (2008-2009), Доказательная аллергология-иммунология / П.В. Колхир (2010), Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL (2006)
Источник
Многие заболевания аллергической природы сопровождаются проявлениями на коже. Один из наиболее частых примеров – атопический дерматит. Почему он возникает, какие имеет особенности и чем лечится, стоит рассмотреть подробнее.
Что это такое?
Атопический дерматит является хроническим воспалительным заболеванием кожи, которое сопровождается зудом и папулезной сыпью с лихенификацией. Патология сопровождается длительным течением со склонностью к рецидивам, повышенной чувствительностью к различным раздражителям, зависит от сезонных факторов и связан с генетической предрасположенностью. По сути, это воспаление аллергической природы с достаточно широкой распространенностью, поражающее людей различного возраста, включая детей.
Нейродермит: есть ли отличия?
Атопический дерматит и нейродермит – это два разных названия одного и того же заболевания. Последний термин уже устарел, поскольку раньше патологию рассматривали как невроз кожи. В дальнейшем же стало известно о механизмах атопии (измененной чувствительности), которые и лежат в основе дерматоза.
Причины и механизмы развития
Ведущая роль в развитии патологии принадлежит иммунным механизмам, которые запускаются различными факторами – наружными и внутренними. Наиболее распространено внешнее воздействие аллергенов:
- Растительных (запахов, пыльцы, пуха).
- Животных (шерсть, эпителий, клещи).
- Бытовых (моющие средства, краски, косметика).
- Пищевых (клубника, шоколад, морепродукты, яйца, цитрусовые).
- Лекарственных (многие медикаменты).
Однако раздражителями могут быть и другие вещества. Неаллергенный характер имеют сигаретный дым, холодный воздух, стрессы. Помимо экзогенных факторов, большое значение отводится внутреннему состоянию организма, в частности, кожной гиперреактивности и наследственности.
Причинные антигены связываются с рецепторами на поверхности клеток Лангерганса, которые отвечают за презентацию чужеродного вещества T-лимфоцитам. Последние, дифференцируясь в хелперы 2 порядка, активируют образование плазмоцитов и синтез ими специфических иммуноглобулинов E.
Повторный контакт с аллергеном приводит к образованию комплекса антиген-антитело на поверхности тучных клеток и дегрануляции их мембран с выходом биологически активных веществ (гистамина, серотонина, эйкозаноидов, факторов хемотаксиса). Эти и другие соединения повышают сосудистую проницаемость, вызывают отечность и стимулируют клеточные реакции.
У детей развитие атопического дерматита нередко протекает на фоне ферментопатий пищеварительного тракта, создающих условия для эндогенной интоксикации. Это сочетается с нейроэндокринными нарушениями, дисфункцией калликреин-кининовой системы и метаболизма катехоламинов. Из-за аллергического воспаления снижается барьерная функция кожи, что в дальнейшем повышает риск микробного инфицирования.
Развитие атопического дерматита опосредовано реакциями кожной гиперчувствительности в ответ на внешние и внутренние стимулы.
Стадии и формы хронического процесса
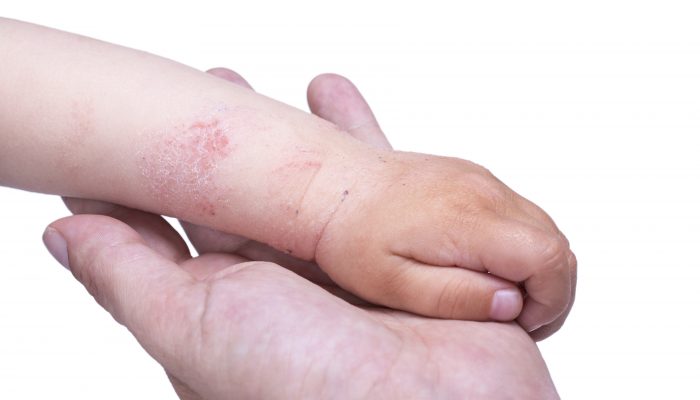
Классификация атопического дерматита предполагает выделение клинических форм и стадий заболевания. Развиваясь, аллергический процесс проходит несколько периодов:
- Начальный.
- Выраженных изменений.
- Ремиссии.
- Выздоровления.
Манифестная стадия может принимать острый, подострый или хронический характер. При длительном течении заболевания ремиссии могут быть полными и неполными, а тяжесть обострения, как правило, варьируется от умеренной до выраженной. Если рассматривать морфологическую характеристику процесса, то его можно разделить на несколько клинических вариантов:
- Экссудативный.
- Эритематозный.
- Эритематозно-сквамозный (простой и с лихенизацией).
- Лихеноидно-пруригинозный.
Кроме того, исходя из возраста ребенка, атопический дерматит бывает младенческим (до 2 лет), детским (от 2 до 13 лет) и подростковым (старше 13 лет).
Как проявляется патология?
Симптомы атопического дерматита могут появиться еще на 1 году жизни ребенка в виде покраснения, отечности, микровезикул, мокнутия и корок. Подобный процесс обычно трактуют как аллергический диатез или экзему. В более старшем возрасте и у взрослых инфильтрация преобладает над экссудацией.
Что является первичным элементом?

Первичным морфологическим элементом атопического дерматита считаются микровезикулы или папулы, расположенные на фоне островоспалительной эритемы. Это зависит от клинической формы патологии. В дальнейшем образуются вторичные элементы:
- Чешуйки.
- Лихенификация.
- Гиперпигментация.
- Экскориации (расчесы).
- Геморрагические корочки.
Папулы, сливающиеся в бляшки и сплошную инфильтрацию, сопровождаются интенсивным зудом, в результате чего покрываются расчесами с геморрагическими корками. Кожа в этих местах пигментируется, становится сухой и покрывается отрубевидными чешуйками. Рисунок эпителия становится резко подчеркнутым (лихенификация), кожа выглядит шагреневой.
Первичные морфологические элементы сыпи при атопическом дерматите – это папулы, микровезикулы и эритематозные пятна.
Места излюбленной локализации
В детском возрасте проявления атопического дерматита локализуются на лице, шее, плечах, голенях и в области крупных складок. У взрослых лихеноидные папулы располагаются на груди, спине и животе в виде рассеянных элементов или сливных очагов. Диффузный процесс иногда поражает и красную кайму губ (атопический хейлит).
Ограниченные высыпания также имеют места излюбленной локализации. Ими становятся задняя и боковые поверхности шеи, внутренняя часть бедер, сгибательные участки крупных суставов. Кроме того, высыпания зачастую возникают в аногенитальной зоне и межъягодичных складках.
Другие признаки и синдромы
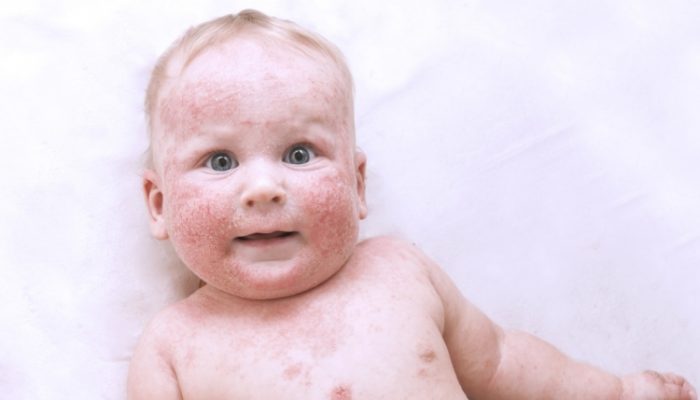
Сыпь при атопическом дерматите сопровождается и другими признаками. Заболеванию присущи вегетативные реакции (белый дермографизм, нарушение пото- и салоотделения), яркий пиломоторный рефлекс («гусиная кожа») и интенсивный зуд (особенно в вечернее и ночное время). Последний приводит к невротическим расстройствам:
- Эмоциональной лабильности.
- Раздражительности.
- Астенизации.
- Нарушению сна.
- Ухудшению настроения.
Для патологического процесса характерно хроническое течение и сезонность с улучшением в летнее время и обострением зимой. Нередко атопический дерматит сочетается с бронхиальной астмой, поллинозом, аллергическим ринитом или конъюнктивитом.
Формулировка предварительного диагноза
Диагноз атопического дерматита удается предположить на основании анамнестических данных (жалобы, история развития болезни, наличие семейных случаев) и результатов физикального обследования. Типичные морфологические элементы сыпи, характерная локализация кожных изменений, выраженный зуд и другие симптомы – все это позволяет врачу сделать предварительное заключение.
Осложнения у детей
В ряде случаев атопический дерматит дает осложнения. Расчесывая высыпания немытыми руками, дети могут заносить микробную инфекцию, из-за которой развиваются пиодермии или микозы (гнойничковые и грибковые заболевания соответственно). Повреждение кожного покрова иногда становится входными воротами и для вирусов, вызывающих, например, герпес или бородавки.
Аллергический процесс, не нашедший адекватного лечения в раннем возрасте, далее перерастает в более серьезные состояния, в частности, бронхиальную астму. Кроме того, с атопическим дерматитом ассоциирован ряд аутоиммунных заболеваний: хроническая крапивница, целиакия, красная волчанка, ревматоидный артрит, хронический гломерулонефрит, болезнь Крона.
При запоздалом выявлении и нехватке лечебных возможностей атопический дерматит может стать источником достаточно серьезных осложнений.
Дополнительная диагностика
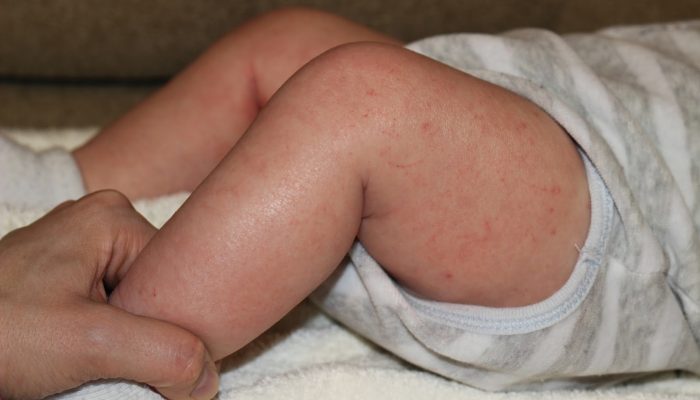
Если основой предварительного диагноза становится клиническая картина, то для итогового заключения необходимы результаты дополнительных методов. Для уточнения характера процесса и определения гиперчувствительности врач назначает:
- Биохимический анализ крови (иммуноглобулины E).
- Серологические тесты (ИФА, РАСТ, МАСТ).
- Кожные аллергопробы.
Исходя из сопутствующих заболеваний, пациенту могут понадобиться и другие диагностические процедуры. Копрограмма, анализ кала на дисбактериоз и УЗИ внутренних органов назначаются при наличии дисфункции пищеварительной системы, а эндокринные нарушения требуют исследования гормонального статуса.
Какой врач лечит заболевание?
Поскольку патология относится к кожным заболеваниям, то ее диагностику и лечение проводит дерматолог. Однако механизмы гиперчувствительности к тем или иным веществам требуют вмешательства в процесс аллерголога-иммунолога. А устранить некоторые предпосылки для развития дерматита помогают гастроэнтеролог и эндокринолог.
Как уменьшить проявления и вылечить?
Родители ребенка с атопическим дерматитом или взрослые, страдающие хроническим заболеванием – все хотят от него избавиться. Это достаточно длительный процесс, требующий комплексного подхода и четкого выполнения врачебных назначений.
Общие рекомендации

Немаловажное значение при атопическом дерматите имеют мероприятия общего характера. Создать благоприятные условия для его излечения помогут:
- Охранительный режим.
- Гипоаллергенная диета.
- Санация хронических очагов инфекции.
Первый пункт предполагает регуляцию воздействия средовых факторов, т. е. исключение контакта с потенциальными провокаторами атопии. Диета и ликвидация хронических воспалительных очагов служат той же цели – уменьшить аллергенную нагрузку на организм, облегчив работу иммунной системы.
Медикаментозное лечение
Основа терапии атопического дерматита – это прием медикаментов. Арсенал средств, используемых в подобной ситуации, достаточно широк, поскольку включает лекарства системного и местного действия.
Системная коррекция
В развитии аллергического процесса при дерматите принимают участие различные факторы и механизмы, что требует соответствующей коррекции. Поэтому системная терапия заключается в использовании следующих средств:
- Антигистаминных (Цетрин, Кларитин, Эбастин).
- Противовоспалительных (Ортофен, индометацин).
- Иммуномодуляторов (гамма-глобулин, Тактивин, Пентоксил, Миелопид).
- Кортикостероиды (преднизолон).
- Энтеросорбенты (Атоксил, Смекта, Энтеросгель).
При дисбиозе кишечника показаны пробиотики (Линекс, Бифиформ), а дисфункции пищеварения требуют ферментов (Фестал, Панзинорм Форте), спазмолитиков (Но-шпа, Дуспаталин). Присоединение вторичной бактериальной флоры – это повод назначить антибиотики, а невротические реакции устраняют седативными (валериана, пустырник) и транквилизаторами (оксазепам, триоксазин). Кроме того, снижение выраженности симптоматики атопического дерматита у детей наблюдается при введении дополнительных доз витамина D.
При склонности к аллергическим реакциям необходимо очень осторожно подходить к выбору медикаментов, назначая только самые необходимые и безопасные.
Чем обрабатывать кожу?
Кожные симптомы ослабляются и под воздействием наружной терапии. Она проводится средствами из нескольких групп:
- Кератопластические (ихтиол, нафталан, деготь).
- Местноанестезирующие (анестезин, ментол).
- Кортикостероиды (Элоком, Синафлан, Фторокорт).
- Ингибитор кальциневрина (Элидел).
Осложнение дерматита пиодермией вынуждает обрабатывать кожу антисептиками (растворы анилиновых красителей), накладывать мази с антибиотиками (линкомициновая, Фузудин-натрий с Димексидом). В зону ограниченных высыпаний могут делать инъекции Новокаина, Бенкаина, метиленового синего.
Физиопроцедуры
Клиническое улучшение при атопическом дерматите наблюдается при использовании УФ-облучения, которое угнетает чрезмерную активность иммунных реакций. Применяются и другие физиопроцедуры:
- Фонофорез гидрокортизона.
- Парафиновые и озокеритовые аппликации.
- Лазерное излучение.
- Магнитотерапию.
- Лечебные ванны.
- Массаж.
Многие методы доступны в период стихания островоспалительных явлений на коже. Летом показано и санаторно-курортное лечение на источниках, богатых сероводородом, йодобромом, радоном.
Профилактика

Превентивная десенсибилизация и детоксикация, призванные предотвратить развитие атопического дерматита у склонных к нему лиц, прежде всего предполагают правильную диету. Она составляется отдельно для каждого случая с учетом переносимости тех или иных продуктов. В рационе рекомендуют ограничить или вовсе исключить цитрусовые, шоколад, клубнику, яйца, мед, орехи. Профилактика обострений также включает соблюдение правил личной гигиены и длительный летний отдых в южных регионах.
Выполняя ряд правил и соблюдая полученные рекомендации, удастся не только предотвратить обострение дерматита, но и снизить риск его возникновения у предрасположенных лиц.
Атопический дерматит – это хроническое рецидивирующее заболевание аллергической природы. В большинстве случаев он запускается внешними факторами (контакт с различными веществами) на фоне внутренних предпосылок (генетическая предрасположенность). Болезнь начинается еще в раннем детстве, а с возрастом прогрессирует и нередко дает осложнения, требуя качественного и своевременного лечения.
Источник


